Caso Clínico:
DENGUE
Escola Superior de Ciências da Saúde
Internato Medicina – ESCS/ SES-DF
Acadêmicos: Rodrigo Neres
Renata Batista
Orientadora: Dra Luciana Sugai –Brasília,9 de março de 2016
www.paulomargotto.com.br
Admissão PS
O
O
LSFS, 5 anos, feminino, 24.4Kg
Residente e procedente de Jardim Ingá – GO
O
À admissão no PS:
O QP: ”Febre há 4 dias".
O HDA: Mãe refere que há 4 dias criança iniciou quadro de febre diária de
38ºC, que cedia ao uso de dipirona/paracetamol. Há 3 dias evoluiu
com náuseas e vômitos aquosos em pequena quantidade, associado a
dor abdominal. Há 2 dias informa aparecimento de exantema maculopapular difuso de caráter pruriginoso. Procurou atendimento médico
em outro serviço, sendo prescrito sintomáticos e soro de reidratação
oral. Criança queixou-se ainda de cefaléia e dor em MMII há 1 dia.
Procurou atendimento médico nesta unidade, onde realizou exames
laboratoriais e teste rápido para dengue que foi negativo, recebendo
alta com orientações e sintomáticos. Hoje pela manhã, mãe refere que
criança apresentou 3 episódios de vômitos com sangue em aspecto de
borra de café.
Admissão PS
O
O
LSFS, 5 anos, feminino, 24.4Kg
Residente e procedente de Jardim Ingá – GO
O
À admissão no PS:
O QP: ”Febre há 4 dias".
O HDA: Mãe refere que há 4 dias criança iniciou quadro de febre diária de
38ºC, que cedia ao uso de dipirona/paracetamol. Há 3 dias evoluiu
com náuseas e vômitos aquosos em pequena quantidade, associado a
dor abdominal. Há 2 dias informa aparecimento de exantema maculopapular difuso de caráter pruriginoso. Procurou atendimento médico
em outro serviço, sendo prescrito sintomáticos e soro de reidratação
oral. Criança queixou-se ainda de cefaléia e dor em MMII há 1 dia.
Procurou atendimento médico nesta unidade, onde realizou exames
laboratoriais e teste rápido para dengue que foi negativo, recebendo
alta com orientações e sintomáticos. Hoje pela manhã, mãe refere que
criança apresentou 3 episódios de vômitos com sangue em aspecto de
borra de café.
Antecedentes
O Fisiológicos:
O Nascida de parto cesáreo indicado por
O
O
O
O
O
iteratividade materna, a termo (IG: 37 sem + 3
dias). Mãe refere HAS durante gestação que
persistiu após o parto.
Parto e período neonatal sem intercorrências.
Peso ao nascer: 2780g / PC: 34 cm / C: 47 cm /
Apgar 9 e 10
Seio materno exclusivo até 6 meses.
Vacinação atualizada.
Bom DNPM.
Antecedentes
O Patológicos:
O Nega comorbidades, internações prévias,
uso de medicamentos, alergias,
acompanhamento com especialista.
O Familiares:
O Pai, 52 anos, depressão
O Mãe, 43 anos, HAS
O Irmãos, 22 anos e 18 anos, hígidos
Condições Socioeconômicas
O Reside em casa de alvenaria com
saneamento básico completo.
O Refere gato doméstico.
Exame Físico - PS
O Ectoscopia: BEG, eupnéica, corada, hidratada, não toxemiada.
O ACV: RCR, 2t, BNF, sem sopros. pulsos cheios. FC: 102 bpm.
O
O
O
O
O
O
O
O
Spo2 em aa: 98%.
Pele: exantema macular em todo o corpo, petéquias em face.
Sem adenomegalias.
AR: MVF, sem ruídos adventícios.
Abdome: flácido mas doloroso à palapção, sem
visceromegalias ou massas palpáveis. RHA+. Blumberg
negativo.
SNC: sem sinais meníngeos. ECG 15.
Orofaringe: normal.
Otoscopia: normal.
Extremidades: bem perfundidas, TEC<2seg, sem edema.
Exame Físico - PS
O Ectoscopia: BEG, eupnéica, corada, hidratada, não toxemiada.
O ACV: RCR, 2t, BNF, sem sopros. pulsos cheios. FC: 102 bpm.
O
O
O
O
O
O
O
O
Spo2 em aa: 98%.
Pele: exantema macular em todo o corpo, petéquias em face.
Sem adenomegalias.
AR: MVF, sem ruídos adventícios.
Abdome: flácido mas doloroso à palapção, sem
visceromegalias ou massas palpáveis. RHA+. Blumberg
negativo.
SNC: sem sinais meníngeos. ECG 15.
Orofaringe: normal.
Otoscopia: normal.
Extremidades: bem perfundidas, TEC<2seg, sem edema.
Conduta
O Dieta oral
O HV 100% + reposição das perdas com SF
0,9% (50% do volume de manutenção) para
correr em Y
O Pantoprazol
O Dipirona SOS
E Agora, José?
Laboratório
Laboratório
Laboratório
Dengue
Dengue: Dengo, dengoso.
Febre “quebra ossos”.
“Arboviroses” (arthrop-borne-viruses) – 537
vírus.
Agrupados físico-químicamente em
Bunyaviridae, Flaviviridae;Togaviridae;
Rhabdoviridae; Reoviridae.
Flaviviridae
Febre Amarela
Dengue
Epidemiologia
A dengue é um dos mais sérios problemas de
saúde pública do mundo (OMS).
É a arbovirose mais prevalente no mundo.
90% dos óbitos ocorrem em crianças menores
de 15 anos.
25% dos indivíduos notificados e
hospitalizados são menores de 15 anos.
Agente Etiológico
G: RNA (Monofilamentar).
- Prot © do Capsídeo
- Pre (M) Precursora da Membrana
- Prot (E) Envelope.
- NS1, NS2A, NSB, NS3, NS4A, NS4B, NS5.
DENV1, DENV 2, DENV 3 e DEV 4.
Imunidade: Homóloga e Heteróloga transitória.
Vetor
Aedes aegypti
Aedes albopictus
Aedes polynesiensis
Aedes scutellaris
Fisiopatogênese
Resposta Imunológica
Assintomática
Oligossintomática
CLÍNICA
Dengue Clássica
FHD/SCD
Imunoamplificação por meio
de Antcs
Subneutralização
Ativa/Passiva
Estudo na Tailândia – 99% dos casos de FHD
tinham anticorpos heterólogos ao sorotipo que
o causou.
90% - Crianças > 1 ano – infecção 2ª por um
sorotipo diferente da primoinfecção.
10% - < 1 ano, infecção 1ª, filhos de mãe com
Antcs contra o vírus da dengue.
Antcs adquiridos ativa/passivamente em
níveis subneutralizantes.
Dengue
Intensa produção de mediadores
inflamatórios!
TNF-alfa e IFN-gama
Permeabilidade Vascular
Endotélio
Extravasamento de Plasma
-
Redução do volume plasmático
FHD/ SCD
Espectro Clínico
1)
2)
3)
4)
Assintomático
Oligossintomático
Dengue Clássica
FHD/SCD
29 a 56%
Doença febril inespecífica de curta
duração.
.
Dengue Clássica
Doença febril autolimitada caracterizada por
início súbito de febre, geralmente alta,
acompanhada de cefaléia, dor retro-orbitária,
mialgia, artralgia, astenia e prostração.
Podem ocorrer dor abdominal, náusea,
vômito, linfadenopatias e exantema macular.
Dengue Clássica
Na criança: Síndrome febril com sinais e
sintomas inespecíficos, como apatia ou
sonolência, inapetência, vômitos e diarréia.
Menores de 2 anos: Sintomas álgicos: Choro
intenso, adinamia e irritabilidade.
Febre
Pode durar de 5 a 7 dias.
Após 1 a 2 dias da desfervecência Exantema Maculopapular ou morbiliforme,
que não poupa mãos e plantas dos pés.
Prurido palmo-plantar após remissão do
exantema.
◗ ATENÇÃO!
O Os sinais de alarme e o agravamento do
quadro clínico costumam ocorrer na fase
de remissão da febre (entre o 3º e 6º dia da
doença).
Petéquias
Podem aparecer paralelamente à redução da
febre.
Mais frequente: MMII
Menos Frequente: Axilas, punhos, dedos e
palato.
Indicadores de SCD
Derrame Pleural, Ascite.
O Choque geralmente é de curta duração.
1) Óbito nas primeiras 24h.
2) Recupera-se rapidamente com a
fluidoterapia.
Sinais de Alarme
São sinais clínicos e laboratoriais que em
geral anunciam a perda plasmática e a
iminência de Choque (forma grave da doença).
Na criança, o agravamento, em geral, é súbito
diferente do que ocorre no adulto, que é
gradual, sendo os SINAIS DE ALARME, mais
facilmente detectados.
Parâmetros importantes
É importante ressaltar que pacientes podem
evoluir para o choque sem sangramento
espontâneo ou prova do laço positiva,
reforçando que o fator determinante das
formas graves da dengue são as alterações do
endotélio vascular, com extravasamento
plasmático, que leva ao CHOQUE, expressos
por meio da hemoconcetração,
hipoalbuminemia e/ou derrames cavitários.
Diagnóstico
Casos suspeitos: Todo paciente com doença
febril aguda, com duração máxima de 7 dias,
acompanhada de dois dos seguintes sinais ou
sintomas: cefaléia, dor reto-orbitária, mialgia,
artralgia, prostração ou exantema. Associados
ou não a sangramentos, com história
epidemiológica positiva.
- Todo caso suspeito deve ser Notificado.
Diagnóstico
Confirmação – *Isolamento viral por PCR
(detecção do antígeno NS1) nos primeiros dias
da doença (viremia presente na vigência da
febre),
*Sorologia (Elisa) demonstração de IgM (após
o 6º dia de doença) ou pelo aumento de IgG
em amostras pareadas.
Hemograma: Leucocitose ou Leucopenia.
Linfócitos atípicos Plaquetopenia.
HEMATÓCRITO
◗ ATENÇÃO!
Hemoconcentração indica provável alteração
de permeabilidade capilar (extravasamento
plasmático).
Queda de hematócrito pode sugerir
hemorragias.
Dengue
O Condições clínicas especiais e/ou risco
social ou comorbidades: lactentes,
gestantes, idosos, com HAS e outras
doenças CVSC graves, DM, DPOC, anemia
falciforme, DRC, doença acido-peptica e
doenças auto-imunes.
O Lab: HC obrigatório e outros de acordo com
a condição de base.
O Reclassificar após cada avaliação clínica e
laboratorial.
Grupo A
Grupo B
Grupo C
Grupo D
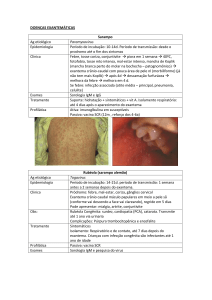
Doenças Exantemáticas
O Em geral infecto-contagiosas
O Diagnóstico essencialmente clínico
O Exantema é variável, de acordo com tipo de
afecção:
O
O
O
O
O
Macular
Papular
Vesicular
Pustuloso
Purpúrico
Doenças Exantemáticas
O Varicela
O Dengue
O Sarampo
O Herpes simples
O Rubéola
O Doença de Kawasaki
O Exantema súbito ou
O
O
O
O
roséola infantum
Eritema infeccioso
Escarlatina
Enterovirose
Mononucleose
Varicela
O Vírus Herpesvirus varicellae
O Faixa etária – 2-8 anos
O Rara em <3 meses – proteção materna?
O Período de incubação – 14-21 dias
O Maior incidência em primavera e inverno
O Primoinfecção – Varicela
O Reativação – herpes-zóster
Varicela
O Pródromos
O 1-2 dias
O Discretos – febre, cefaléia, mialgia
O A febre pode persistir até 4 dias do surgimento do
exantema
O Exantema
O 1ª manifestação
O 8-10 dias
O Pápulas, vesículas, pústulas e crostas (últimas
não contém vírus viáveis).
O Prurido.
Varicela
O Exantema se inicia em couro cabeludo, se
extendendo para face, pescoço, tronco e
extremidades.
O As lesões aparecem em surtos: inicialmente
máculas eritematosas pruriginosas,
evoluindo para pápulas, vesículas com
conteúdo hialino, pústulas com umbilicação
central e crostas
O Polimorfismo
Varicela
Varicela
Varicela
• Transmissão:
1-2 dias antes do exantema até última crosta
contato direto (gotículas respiratórias e
secreções das vesículas), vias indiretas (mãos
e roupas)
O Incubação: 07 a 21 dias
•
Imunidade geralmente permanente
Varicela
O Complicações
O Infecção bacteriana secundária
O Contaminação por Estafilococos ou
Estreptococos
O Impetigo, erisipela, celulite, septicemia
O Pneumonia
O Encefalite
O Manifestações hemorrágicas
O Pacientes com deficiência imunológica
Varicela
O Complicações
O Infecção bacteriana secundária
O Pneumonia
O Manifestação clínica – tosse, dispnéia, cianose,
hemoptise
O 1ª semana da doença
O Ausculta pobre e quadro radiológico com infiltrado
nodular difuso em ambos campos pulmonares.
O Mais freqüente em adultos.
O Encefalite
O Manifestações hemorrágicas
O Pacientes com deficiência imunológica
Varicela
O Complicações
O Infecção bacteriana secundária
O Pneumonia
O Encefalite
O 03-08 dias após exantema
O Ataxia cerebelar – benigna e freqüente,
podendo ser a 1ª manifestação da doença
(normalmente pós-infecciosa).
O Manifestações hemorrágicas
O Pacientes com deficiência imunológica
Varicela
O Complicações
O Infecção bacteriana secundária
O Pneumonia
O Encefalite
O Manifestações hemorrágicas
O Trombocitopenia – 1-2 semanas após início do
exantema
O CIVD
O Pacientes com deficiência imunológica
Varicela
O Complicações
O Infecção bacteriana secundária
O Pneumonia
O Encefalite
O Manifestações hemorrágicas
O Pacientes com deficiência imunológica
O Curso prolongado, com erupções hemorrágicas
muito extensas.
O Complica-se com pneumonia
O Alta mortalidade.
Varicela
O Diagnóstico:
O Clínico
O Imunoistoquímica de cortes histopatológicos
usando anticorpos monoclonais específicos
para VZV
O Imunofluorescência direta
O Cultura para o vírus
O PCR
Varicela
O Tratamento
O Sintomático na maioria dos casos.
O Isolamento respiratório
O Prurido – anti-histamínicos via oral.
O Pacientes em uso de corticosteróide –
reduzir a dose a níveis fisiológicos (20-50 mg
de cortisona/m2/dia).
O Tratar
O Imunocomprometidos
O Adolescentes > 13 anos e adultos
O Contactante infectado do caso índice, sendo este
grave
O Neonato infectado (<1 mês)
Sarampo
O Faixa etária – pré-escolar e escolar
O Período de incubação – 7-14 dias
O Transmissão – gotículas de saliva
suspensas no ar ou aerossóis
• Período de contágio – do 6º dia da
incubação ao 5º dia do exantema
Sarampo
O Pródromos
O 3-5 dias
O Febre alta, rinorréia, tosse persistente, rouquidão,
conjuntivite (fotofobia) e sinal de Koplik (pápulas brancas ou
acinzentadas próximos aos molares - patognomônico)
O Exantema
O 5-7 dias
O Maculopapular, generalizado, crânio-caudal
O Descamação leve, nunca em mãos e pés – furfurácea
O Face sarampenta - hiperemia conjuntival, lacrimejamento,
coriza e rash facial
O Máxima intensidade no 3º dia
Sarampo
Sarampo
Sarampo
Sarampo
O Diagnóstico:
O Clínico (coriza, sinal de Koplik e
conjuntivite)
O Exames laboratoriais (raramente
necessários):
Isolamento do vírus (secreção nasofaríngea)
Imunofluorescência
Teste sorológico para anticorpos específicos IgM
4 dias após rash a 1 mês; IgG após 1 sem
Sarampo
O Tratamento:
O Sintomáticos: repouso, hidratação, antitérmico,
analgésicos, oxigênio, soro fisiológico (limpeza
ocular) e antibiótico caso infecção secundária
O Isolamento respiratório
O Vitamina A – população carente dessa
vitamina, menores de 2 anos, formas graves
Rubéola
O Faixa etária – 5-14 anos
O Período de incubação – 14-21 dias
O Período de contágio
O 7 dias antes a 7 dias depois do exantema.
O Pouco contagiosa.
Rubéola
O Pródromos – geralmente não há
O Quadro inicia com febre baixa, mal-estar,
anorexia, mialgia, odinofagia, hiperemia
conjuntival. Linfonodomegalia.
O Rash pode ser a primeira manifestação:
maculopapular, puntiforme, róseo, com
tendência a coalescência. Costuma iniciar
em cabeça e pescoço e espalhar-se pelo
tronco e membros. Dura 3 dias em média e
some sem descamação.
Rubéola
Rubéola
Rubéola
O Tratamento :
O Suporte – Analgésicos e Antipiréticos
O Imunoglobulina e Corticóides ( indicados na
trombocitopenia grave).
Escarlatina
O Faixa etária – 3-12 anos
O Estreptococos beta hemolítico do grupo A:
produtor de exotoxina eritrogênica (A, B e C)
O Transmissão: gotículas de saliva e contato
O Período de incubação – 2-4 dias
O Período de contágio - 1 a 2 dias após início do
exantema
Escarlatina
O Pródromos
O 12 horas a 2 dias
O Febre abrupta alta, faringite, tosse, vômitos,
dor abdominal, petéquias no pálato e
linfadenomegalia cervical dolorosa
O Geralmente o quadro se inicia na faringe
Escarlatina
O Exantema
O 3 a 4 dias
O Eritematoso, puntiforme e confluente (“mar
vermelho”)
O Início no pescoço e tronco
O Mais intenso na axila e região inguinal
O Generalização: micropapular difuso – pele em lixa
O Evolução craniocaudal rápida
O Descamação laminar que inicia em tronco e termina
com mãos e pés (após cerca de 7 a 10 dias)
O Palidez perioral (Sinal de Filatov)
O Lesões acentuadas nas dobras cutâneas (Sinal de
Pastia)
O língua em framboesa
Escarlatina
Escarlatina
Escarlatina
Escarlatina
Escarlatina
O Diagnóstico:
O Cultura de Swab de orofaringe
O ASO, anti-hialuronidase, antifibrinolisina, anti-
DNAse B
O Teste rápido (aumento do anticorpos
estreptocócicos)
O Leucograma:
Inespecífico
Leucocitose com desvio à esquerda
Escarlatina
O Tratamento:
O Penicilina Benzatina
O Amoxicilina ou Pen-V-oral
O Cefalosporinas de 1ª geração
Exantema Súbito/Roséola
Infantil
O AE: Herpes vírus humano 6 e 7, Herpesviridae.
O Faixa etária– 06 meses aos 3 anos.
Incomum antes dos 6 meses.
O 25% das infecções cursam com exantema; a
maioria evolui com uma doença febril
inespecífica.
O Pródromos
O 3-4 dias
O Febre alta, rinorreia, hiperemia
conjuntival, irritabilidade, em contradição
BEG
O Manchas de Nagayama: pequenas
úlceras na junção de úvula e palato.
Exantema Súbito:
O Exantema (mais comum até os 2 anos)
O 1-3 dias ou horas
O Erupção surge quando cai a febre, em
crise ou lise.
O Eritematoso
(mais macular que
papular), rubeoliforme
O Fugaz, início no tronco e progressão
para face e região proximal dos
membros
O Sem descamação e prurido
Exantema Súbito:
Manchas de Nagayama
Exantema Súbito:
Diagnóstico:
• Baseado na idade e rash de surgimento após o
desaparecimento da febre.
• Sorologia: anticorpos IgM e IgG para o HHV-6
(ELISA), a partir do 7º dia de doença.
• Hemograma – diagnóstico essencialmente
clinico mas o HC pode mostrar leucopenia +
linfocitose.
Exantema Súbito:
Tratamento:
• Suporte com analgésico e antitérmico;
• Complicações significativas (encefalite,
pneumonite) e imunodeprimidos: terapêutica
antiviral com ganciclovir, cidofovir ou
foscarnet por 2-3 sem.
• Não responde ao aciclovir.
Eritema Infeccioso/ Quinta
Doença
O Escolares – 5 a 15 anos (pico em 7 anos)
Parvovírus B-19, DNA, família Parvoviridae,
gênero Eritrovirus – antígeno P -Pronormoblasto.
O Transmissão:
Via respiratória, sangue e vertical
15-30% (7º ao 11º dias após inoculação fase de viremia)
Doença por hipersensibilidade, após fase
de viremia
O Incubação: 6 a 14 dias
O Na viremia: reticulocitopenia e anemia
discreta (perdura 7 a 10 dias)
Eritema Infeccioso
O Pródromos
O Geralmente ausentes ou inespecíficas
O Febre baixa, cefaleia, rinorreia, mialgia,
artralgia, náuseas e diarreia
O Exantema
O 7-21 dias
O Sem descamação
O Imunomediado nessa fase não oferece
risco de transmissão.
Eritema Infeccioso
O 1º estágio: eritema facial elevado, quente em
regiões malares, às vezes com palidez perioral
– “Face Esbofeteada”
O 2º estágio: (após 1 a 4 dias) exantema
progride simetricamente para tronco e
membros. Lesões maculopapulares, há
clareamento central das máculas, dando um
aspecto rendilhado de aspecto rendilhado –
dura de 5 a 9 dias
O 3º estágio: exantema intermitente por 1 a 3
semanas, desencadeadas por: luz solar, calor,
exercício e stress
Eritema Infeccioso
Eritema Infeccioso
O Complicações:
O Artropatia em meninas de idade escolar,
adolescentes e mulheres jovens (pequenas
articulações de mãos, punhos, joelhos)
O Crise aplástica: ocorre na fase de viremia (o
paciente tem que ser isolado). Doença
falciforme, talassemias, esferocitose hereditária.
O Infecção fetal (<5%) – hemólise extensa,
anemia
grave, hipóxia tissular, falência cardíaca e
edema generalizado. Hipoxemia - DC Hidrópsia não imune.
Eritema Infeccioso
O Diagnóstico:
O Clínico
O Hemograma: contagem diminuída de
reticulócitos
O IgM (indica infecção nos últimos 2 a 4
meses)
O PCR e teste de hibridização (p/ diagnóstico de
imunodeprimidos)
Eritema Infeccioso
O Tratamento:
O Sintomático
O Crianças em crise aplástica
O
podem requerer transfusão sanguínea
O Devem ser isoladas (são agentes de contágio)
O Imunodeprimidos
O
Imunoglobulina
Enteroviroses
O Etiologia RNA-vírus – Não-pólio-enteroviroses são
O
O
O
O
classificados em 23 Coxsackie A(A1 a A24 exceto A23), 6
coxsackie B(B1 a B6), 31 Echo (1 a 33 exceto 10 e 28) e 4
enteroviroses (68 a 71).
Transmissão fecal-oral.
QC: Mais de 30 deles são responsáveis por erupções
cutâneas. – Maculopapular, petequial, vesicular,
urticariforme.
Doença Mãos-pés-boca – Cx – A16,5,7,9,10; B2,3,5 e o
enterovírus 71.
Febre baixa, irritabilidade, anorexia, vesículas orais friáveis
que se rompem – úlceras dolorosas. Extremidades –
papulovesciculas (dedos,dorso, face palmar e planta solar).
Doença de Kawasaki
O É uma vasculite de médios e pequenos
O
O
O
O
vasos. Comprometimento coronariano -25%
Condição Multissistêmica
Acomete principalmente menores de 5 anos
Meninos (1,5:1)
Principal forma de cardiopatia adquirida na
infância em países desenvolvidos.
Doença de Kawasaki
Fases
O I - Aguda 1 a 11 dias (surgimento à
defervescência).
O II - Subaguda: até a remissão dos sintomas.
O III - Covalescência: 21-60 dias normalização das
provas de atividade inflamatória.
O IV - Crônica após 60 dias de doença.
Doença de Kawasaki
O Febre persistente por pelo menos 5 dias sem causa definida
associada a 4 ou mais dos seguintes critérios:
1) Extremidades - fase aguda- eritema palmar/plantar e/ou
edema de mãos. Fase subaguda - Descamação periungueal
nos dedos das mãos ou dos pés ou da área perineal.
2) Exantema polimorfo inespecífico.
3) Hiperemia Conjuntival Bilateral, não purulenta.
4) Lábios e Orofaringe: Eritema e fissuras labiais, hiperemia
orofaríngea, língua em framboesa.
5) Linfoadenomegalia cervical > 1,5 cm, geralmente unilateral.
*Se lesão arterial coronariana (detectada por ecocardiograma)
e febre, menos de 4 critérios são suficientes.
Doença de Kawasaki
O Outras manifestações: descamação perineal,
artralgia, artrite, miosite, meningite asséptica,
diarréia, dor abdominal, icterícia obstrutiva,
vesícula hidrópica, miocardite, pericardite,
insuficiência mitral aguda, uretrite, uveíte
anterior, entre outras.
O Lab: Anemia, leucocitose, plaquetose, PCR, VHS.
O TTO: Gama Globulina e AAS/
Metilprednisolona/Antc Antimonoclonais
(antiTNF-alfa) – infliximabe/ metrotexate
ciclofosfamida. Antiplaquetarios e
Anticogulantes.