DOENÇAS EXANTEMÁTICAS
Sarampo
Ag etiológico
Epidemiologia
Clínica
Exames
Tratamento
Profilática
Ag etiológico
Epidemiologia
Clínica
Obs:
Tratamento
Profilática
Exames
Paramyxovirus
Período de incubação: 10-14d. Período de transmissão: desde o
prodromo até o fim dos sintomas
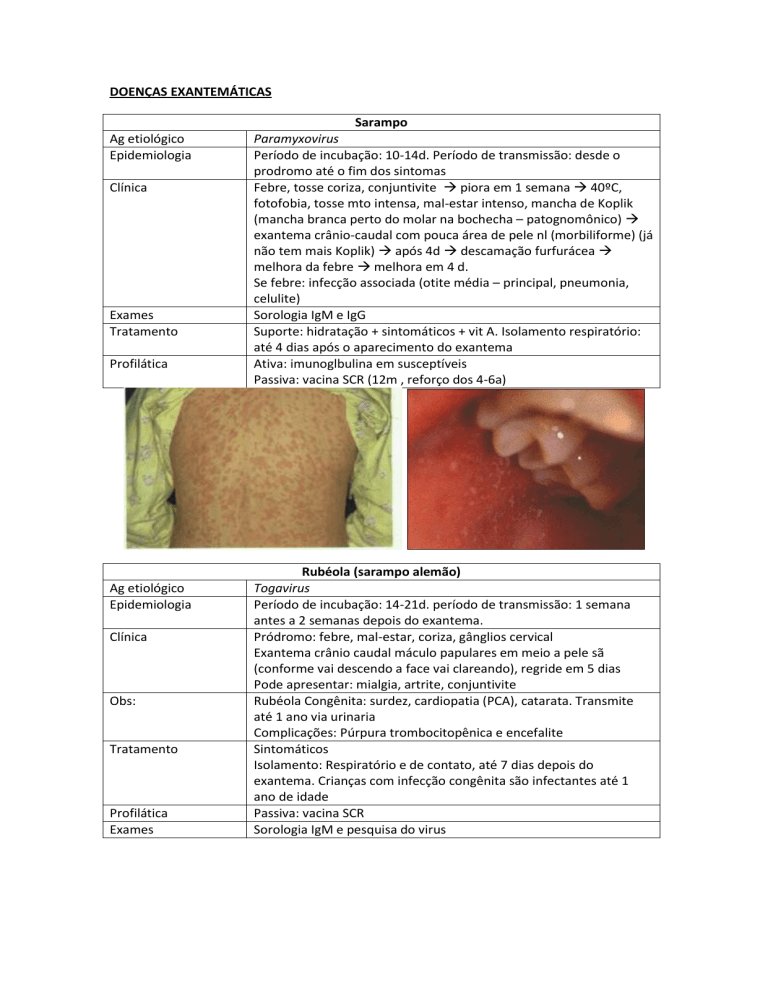
Febre, tosse coriza, conjuntivite piora em 1 semana 40ºC,
fotofobia, tosse mto intensa, mal-estar intenso, mancha de Koplik
(mancha branca perto do molar na bochecha – patognomônico)
exantema crânio-caudal com pouca área de pele nl (morbiliforme) (já
não tem mais Koplik) após 4d descamação furfurácea
melhora da febre melhora em 4 d.
Se febre: infecção associada (otite média – principal, pneumonia,
celulite)
Sorologia IgM e IgG
Suporte: hidratação + sintomáticos + vit A. Isolamento respiratório:
até 4 dias após o aparecimento do exantema
Ativa: imunoglbulina em susceptíveis
Passiva: vacina SCR (12m , reforço dos 4-6a)
Rubéola (sarampo alemão)
Togavirus
Período de incubação: 14-21d. período de transmissão: 1 semana
antes a 2 semanas depois do exantema.
Pródromo: febre, mal-estar, coriza, gânglios cervical
Exantema crânio caudal máculo papulares em meio a pele sã
(conforme vai descendo a face vai clareando), regride em 5 dias
Pode apresentar: mialgia, artrite, conjuntivite
Rubéola Congênita: surdez, cardiopatia (PCA), catarata. Transmite
até 1 ano via urinaria
Complicações: Púrpura trombocitopênica e encefalite
Sintomáticos
Isolamento: Respiratório e de contato, até 7 dias depois do
exantema. Crianças com infecção congênita são infectantes até 1
ano de idade
Passiva: vacina SCR
Sorologia IgM e pesquisa do virus
Ag etiológico
Epidemiologia
Clínica
Obs:
Tratamento
Ag etiológico
Clínica
Roséola Infantum ( exantema súbito)
Herpes vírus 6 e 7
Período de incubação e período de transmissão: desconhecidos
Atinge de 6m a 1 ano e meio. Contágio: período febril
Febre baixa persistente (1-5 dias) com EF nl (febre sem sinal de
localização – FSSL) febre diminui e surge o exantema no tronco
(lesões duram menos de 24 horas)
Pode apresentar crise convulsiva febril devido velocidade do
aumento da temperatura.
Pode aparecer leucocitose e leucocitúria diagnostico errado de
ITU atb exantema diagnosticado como farmacodermia
Sintomáticos
Imunodeprimidos: suporte com ganciclovir EV
Eritema infeccioso
Parvo vírus B19
Prodromo depois de 4 dias vermelho das bochechas “desce”
(“face esbofeteada”) mas não acomete os membros (só tronco até
raiz de coxa) febre melhora mas o exantema persiste.
O exantema aparece com o calor ( fica mais vermelho depois do
banho).
Obs
Exames
Tratamento
Associado a aplasia de medula (palidez e sangramentos –
mielograma fecha diagn). Piora o quadro se tiver anemia falciforme.
HMG: ligeira queda no Hb
Sorologia para IgG e IgM
Sorologia para B 19
Sintomáticos
imunodeprimidos: imunoglobulina EV por 5 – 10 dias
Varicela
Ag etiológico
Epidemiologia
Clínica
Tratamento
Profilática
Varicela zoster
Período de incubação: 14-21d. período de transmissão: 1 semana
antes das vesículas até as crostas.
Atinge dos 2 a 8 anos.
Pródromo máculas pápulas vesículas crostas (diferente
da varíola q tem todas as fases ao mesmo tempo). Dura uma semana
Atenção: infecção associada (celulite, abscessos hepáticos ou
esplênico, pneumonia), comprometimento do SNC (encefalite)
Sintomáticos ou aciclovir para imunossuprimidos ou qdo houver
encefalite.
Em casos de atenção: interna pq pode evoluir para sepse.
Vesig: para internados em contato com varicela ou se a mãe teve
varicela durante a gestação.
Passiva: vacina (a partir de 1 anos e reforço aos 5 – dose única. >12ª:
2 doses)
Ag etiológico
Epidemiologia
Clínica
Obs:
Tratamento
Escarlatina
Streptococcus Beta hemolitico do grupo A (S. pyogenes)
Período de incubação: 24 a 48h. Período de transmissão (aéreo ou
contato direto): até 48h após atb.
Aguda. Febre alta, orofaringe inflamada (pus), exantema (tipo cabeça
de alfinete) surge junto com a febre, pele com aspecto de lixa,
petéquias, hiperemia, língua esbranquiçada em framboesa,
descamação furfurácea das lesões
Sinal da Pástia: acentuação do exantema nas regiões de flexão
Sinal de Filatov: palidez perioral
Complicações: GNDA, febre reumática
Exames: ASLO (Antiestreptolisina O) e pesquisa de bac na orofaringe.
Penicilina ou amoxacilina (10d)
Ag etiológico
Epidemiologia
Clínica
Exames
Tratamento
Mononucleose infecciosa
Epstein barr (EBV)
Cça mto nova pode ter só febre
Transmissão: contato salival e outras secreções
Incubação: variável, aproximadamente 2 a 3 semanas
Principalmente em adolescentes e adultos jovens
Febre, dor no corpo, mal-estar, adenomegalia, visceromegalia, dor
de garganta. Pode evoluir para sepse. 20% apresentam exantema
Sorológico, HMG (leucocitose com linfócitos e atipia linfocitária),
TGO e TGP (discreto aumento, pode dar hepatite)
Sintomáticos. Amoxacilina dá um exantema inespecífico. Aciclovir se
sepse.
Ag etiológico
Epidemiologia
Clínica
Exames
Obs:
Tratamento
Sindrome de Kawasaki
Artrite necortizante q acomete artérias de pqnos e médio calibre
(auto-imune). comprometimento das coronárias.
>6m e < 5 anos. Principalmente sexo masculino
Febre por mais de 5 dias + 4 dos critérios:
- comprometimento de mucosa: enantema, língua em framboesa,
edema, secura, fissura e crostas nos lábios
- exantema polimórfico predominantemente no tronco;
- hiperemia conjuntival bilateral;
- adenomegalia cervical;
- hiperemia palmoplantar com edema escurecido e descamação
lamelar nas pontas dos dedos
- comprometimento cardíaco: aneurisma de coronárias (isso + a
febre fecham diagn)
EVOLUÇÃO:
Fase aguda: 1 a 11 dias – do surgimento da doença à remissão da
febre.
Fase subaguda: até o desaparecimento dos sintomas da doença
(possível persistência de hiperemia conjuntival e da irritabilidade,
descamação dos dedos, trombocitose, arterite coronariana, risco de
morte súbita).
Fase de convalescência: 6 a 8 semanas após início da doença
(melhora dos sintomas clínicos, persistência da coronarite).
Fase crônica: após 8 semanas, durando anos. Assintomática ou com
sintomas cardíacos, persistência de aneurisma coronariano,
trombose.
HMG: anemia normocrômica e normocítica; leucocitose com desvio
a esquerda (fase aguda)
PCR e VHS: aumentados. TGO e TGP: aumentados
RX de tórax: pneumonite intersticial, aumento da área cardíaca.
US de abdome: aumento de vesícula biliar, sem cálculo, distensão de
alças.
Líquor: aumento de células, em geral predomínio de linfomononucleares, proteina levemente elevada, glicose normal.
Ecocardiograma: aneurismas. repetido em 4 a 8 semanas pos tto.
Diagnóstico de exclusão
Imunoglobulina EV (dose única - 2g/kg em 12h) – febre diminui em
48h












