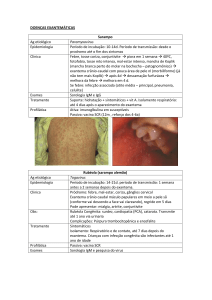
DOENÇAS EXANTEMÁTICAS:
Principais Semelhanças, Diferenças e
Tratamentos
JUVENAL FERNANDES DOS SANTOS – UC11001293
Internato em Pediatria-6ª Série
Orientação: Profª Dra. Carmen Lívia F.S. Martins
www.paulomargotto.com.br
Brasília, 29 de novembro de 2016
Doença Exantemática
Patologia infecto-contagiosa que se
acompanha de quadro cutâneo
determinado pela ação direta do
microorganismo ou por seus
produtos tóxicos.
Fisiopatogenia do exantema / enantema
Ação direta do agente
na pele/mucosa
Liberação de produtos
tóxicos
Combinação dos dois
mecanismos
Indução de resposta
imunológica e/ou
inflamatória
Vasodilatação
Vasoclusão
Vasculite
Extravasamento de
hemácias e leucócitos
Edema
Necrose local
Pele
Mucosa
1. EXANTEMA MACULOPAPULAR:
Manifestação cutânea mais comum nas doenças
infecciosas sistêmicas.
Características:
Morbiliforme
Escarlatiniforme
Rubeoliforme
Urticariforme.
2. EXANTEMA PAPULOVESICULAR
Presença de pápulas e lesões
elementares de conteúdo liquido
(vesicular). É comum a
transformação de maculopápulas em vesículas, vesicopústulas, pústulas e crostas.
Podendo ser localizado (herpes
simples e zoster) ou
generalizado (VARICELA,
varíola, impetigo, estrófulo).
Afebris, febris.
Exantemas Papulovesiculares
Exantemas papulovesiculares, geralmente
FEBRIS:
VARICELA
Síndrome Mão-Pé-Boca
Caso Clínico 1
F.K.L., masculino, 8 anos, apresenta febre, inicialmente
leve, progredindo para altas temperaturas. Tosse
proeminente, lesões maculopapulares eritematosas que
começaram na fronte, seguindo para dorso,
extremidades, sola e plantas, tornando-se confluentes
na face e no tronco. Manchas brancas com halo
eritematoso na face interna das bochechas,
palato,lábios e gengivas. Apresentava essas mesmas
manchas nas conjuntivas.
http://www.sbp.com.br/departamentos-cientificos/socep-e-como-enfrentar-surto-de-sarampo-noceara/attachment/material_escrito_dr_-roberio_leite/
Sarampo
P.I: 8-12 dias
P.P: 3-4 dias
Febre > 38.5º C e/ou
>Tosse e/ou > Coriza e/ou > Conjuntivite
Mancha de Koplik (1-2 dias antes do
exantema)
Descamação furfurácea
Exantema 2-4 dias após o início dos sintomas
http://portalsaude.saude.gov.br/index.php/o-ministerio/principal/secretarias/svs/sarampo
Sarampo
Vírus do sarampo
– Gênero: Morbilivírus
– Família: Paramyxoviridae
Transmissão
– Contato com secreções nasofaríngeas ou aerossol
– De 3 dias antes até 4-6 dias após o início do E
http://portalsaude.saude.gov.br/index.php/o-ministerio/principal/secretarias/svs/sarampo
Sarampo
* Sinal de Koplik:
Patognomônico do
sarampo; pequenas
ulcerações brancoazuladas na mucosa
jugal; contêm células
gigantes, antígenos
virais e
nucleocapsídios virais
identificáveis
COMPLICAÇÕES
SARAMPO
Otite média aguda
7% - 9%
Pneumonia
1% - 6%
Diarréia
8%
Desnutrição
Complicações oculares
Encefalite aguda
1/1.000
Panencefalite Esclerosante Subaguda tardia
(10 anos)
Na gestante - parto prematuro e RNBP
http://www.sbp.com.br/departamentos-cientificos/socep-e-como-enfrentar-surto-de-sarampo-noceara/attachment/material_escrito_dr_-roberio_leite/
TRATAMENTO
Hidratação adequada
Antipiréticos
Oxigênio umidificado
Suporte ventilatório(casos graves)
Ribavirina + Gamaglobulina( tratamento
de imunossuprimidos)
Vitamina A (no mesmo dia do
diagnóstico)
http://portalsaude.saude.gov.br/index.p
hp/tratamento-sarampo
Caso Clínico 2
B.X.B, feminino,4 anos, dor de garganta e febre baixa há
quatro dias, foi levada ao médico por causa do
aparecimento,há 48 horas, de uma erupção
discreta,eritematosa, maculopapular e não coalescente
na face que se espalhou para tronco e membros
(progressão centrífuga e crânio-caudal), e no mesmo
dia, ter se espalhado pelos MMII.
O exantema diminuiu, mas iniciou-se um quadro de dor
nos joelhos.
Foi notado aumento dos linfonodos
retroauriculares,cervicais posteriores e occipitais,
discretamente dolorosos.
http://www.sbp.com.br/departamentos-cientificos/socep-e-como-enfrentar-surto-de-sarampo-no-ceara/attachment/material_escrito_dr_-roberio_leite/
Exames Complementares
Laboratoriais:
Leucopenia, Trombocitopenia,
Neutropenia
ELISA – IgM específico para
Rubéola.
http://www.sbp.com.br/departamentos-cientificos/socep-e-como-enfrentar-surto-de-sarampo-noceara/attachment/material_escrito_dr_-roberio_leite/
Rubeóla
1) Fase Prodrômica: Febre baixa, dor de
garganta,conjuntivite, cefaleia, mal-estar,anorexia e
linfonodomegalia, principalmente as cadeias
suboccipital,pós-auricular e cervical anterior.
2) Fase Exantemática: rash maculopapular róseo
e irregular, de duração média de 3 dias,
desaparecendo sem descamar. Manchas de
Forcheimer(lesões puntiformes rosadas) em
amígdalas e pilares.
http://portalsaude.saude.gov.br/index.php/o-ministerio/principal/secretarias/svs/rubeola
Rubéola
Vírus da rubéola
– Gênero: Rubivírus
– Família: Togaviridae
Transmissão
– Contato com secreções nasofaríngeas dos
infectados (5 dias antes até 6 dias após o início
do exantema)
http://portalsaude.saude.gov.br/index.php/o-ministerio/principal/secretarias/svs/rubeola
Rubéola
Complicações:
Artrite
Trombocitopenia, Encefalite
Tratamento:
Suporte – Analgésicos e Antipiréticos • Imunoglobulina
e Corticóides ( indicados na trombocitopenia grave).
Prevenção:
Vacinação: 12 e 15 meses
Pós-exposição
– Vacinação de bloqueio até 72h
http://portalsaude.saude.gov.br/index.php/o-ministerio/principal/secretarias/svs/rubeola
Síndrome da Rubéola Congênita
> 50% no primeiro mês
gestação
• Catarata
• Retinopatia
• Glaucoma
• Doença cardíaca
• Surdez
• Problemas neurológicos
• Baixo Peso
• Hepatoesplenomegalia
• Trombocitopenia
www.vaccineinformation.org
Escarlatina (SBHEG A)
Período de Incubação: de 2 a 4 dias
Pródromos : 12-24 horas
Transmitido: direto (via oral) ou indireto (objetos, ar, leite de
vaca)
Contagioso até 24 horas após inicio da ATB
Febre alta, cefaleia e mal-estar
Amígdalas: hiperemia, hipertrofia, exsudato.
https://www.ncbi.nlm.nih.gov/pubmedh
ealth/PMHT0024694/
Exantema: eritematoso puntiforme,
embranquece à pressão. PELE EM LIXA
Inicia-se no tronco e dobras cutâneas.
Descamação extensa, laminar,
acometendo mãos e pés.
Palidez peribucal (sinal de Filatov) e linhas
nas dobras de flexão (sinal de Pastia) e
língua em “framboesa”.
www.anm.org.br/img/Arquivos/.../Terça/Doenças%20Exantemáticas.pdf. acesso em 01.11.2016
Sinal de Pastia
DIAGNÓSTICO
Cultura de swab de orofaringe
ASLO
Anti-DNAse
Leucograma – inespecífico – leucocitose
com desvio à esquerda
Escarlatina
Tratamento:
– Encurtar a duração da doença
– Reduzir a transmissão
– Reduzir o risco de complicações supurativas
– Prevenir a febre reumática
Penicilina Benzatina IM em dose única –
Amoxicilina ou Pen Amoxicilina ou Pen-Voral por 10 dias
– Alérgicos: Eritromicina ou clindamicina
Caso Clínico 3
D.A.H.O.S, 9 anos, masculino, exantema e febre baixa.
A mãe relatou que inicialmente as manchas avermelhadas
estavam localizadas nas bochechas, estendendo após 2
dias para membros e tronco,passando a apresentar
aspecto rendilhado. O exantema durou cerca de uma
semana e desapareceu. Há três dias, houve
reaparecimento das manchas após um trauma psicológico
www.sbp.com.br/departamentos-cientificos/socep-e-como-enfrentar-surto-de-sarampo-noceara/attachment/material_escrito_dr_-roberio_leite/
Eritema Infeccioso
Parvovírus B19, único parvovírus capaz de
infectar humanos.
Frequente entre 9 e 15 anos.
Fase Prodrômica: Cefaleia, coriza, febre
baixa, faringite, mal- estar 7-10 dias antes
Fase Exantemática:
3 Estágios:
Primeiro: Exantema em face, mais
intenso nas regiões maxilares, com
aspecto de “face esbofeteada”
Segundo: disseminação do rash
eritematoso para tronco e
extremidades proximais, superfície
extensora. Há um clareamento do
centro das máculas dando aspecto
de rendilhado.
Terceiro: pode haver recidiva do
exantema em 1-3 semanas, por
exposição ao sol, calor, estresse e
exercício físico.
Tratamento/Prevenção
Tratamento:
Não existe tratamento específico para
imunocompetentes.
Imunossuprimidos: Imunoglobulina IV, 200 mg/kg/dia
por 5-10 dias ou 1g/kg/dia por 3 dias
Prevenção:
Inexistem medidas específicas
Crianças com exantema não necessitam isolamento
SÍNDROME MÃO-PÉ-BOCA
SÍNDROME MÃO-PÉ-BOCA
Doença aguda comum
Coxsackievírus A 16;
Afeta principalmente crianças
Febre (comum) + dor de garganta + mal-estar + cefaleia:
muitas vezes precedem o início de lesões.
Orofaringe inflamada com vesículas dispersas em língua, mucosa
bucal, porção posterior da faringe, palato, gengiva, e/ou lábios.
Lesões maculopapulares, vesiculosas e/ou pustulosas em
mãos, dedos, pés, nádegas e virilha
As lesões tendem a poupar a gengiva
SÍNDROME MÃO-PÉ-BOCA
Período de Incubação: 3-5 dias
O vírus em:
Secreção nasal
Saliva
Fluido das feridas
Fezes
Pessoas infectadas são mais contagiosas durante a primeira
semana da doença.
O vírus pode persistir por semanas após o desaparecimento dos
sintomas, mais comumente nas
fezes, permitindo a transmissão após a resolução dos sintomas
SÍNDROME MÃO-PÉ-BOCA
Tratamento:
sintomáticos
**NÃO UTILIZAR ASPIRINA
Cuidado: desidratação (dor para beber/comer)
Alimentos frios e/ou macios
Prevenção:
higiene das mãos, desinfetar
mesa, brinquedos
Evitar contato com doentes durante primeira
semana da doença
Exantema subito (HHV 6)
(Roséola infantum)
Pródromos 3-4 dias
Febre >39.5 ºC - 3-4 dias
Calafrios
Exantema começando no tronco eritematoso
papular) após o desaparecimento da febre
Erupção: maculopápulas rosa-avermelhadas
discretas.
Inicio: no tronco, depois face e extremidades.
Desaparecimento:em 02 dias, ocasionalmente
em horas.
A febre desaparece com o início do exantema
AUSÊNCIA DE DESCAMAÇÃO
Exantema Súbito
Complicações:
Convulsão
Tratamento:
Não existe tratamento específico
– Uso de antipirético para febre
DOENÇA DE KAWASAKI (DK)
DK
Principal causa de cardiopatia adquirida em crianças nos
países desenvolvidos;
Característica anatompatológica: vasculite extensa
artérias de médio e pequeno calibre; preferência pelas
coronárias.
Etiologia: agente infeccioso?
Febre, conjuntivite bilateral não - exsudativa, hiperemia
de lábios e mucosa oral, alterações em extremidades e
linfadenopatia cervical
http://www.nhs.uk/conditions/Kawasaki
-disease/Pages/Introduction.aspx
DK
Período prodrômico: 3-4 dias
Edema, Eritema, Descamação nas extremidades
Conjutivite Bilateral
Exantema polimórfico, escarlatiniforme ou purpúrico
com inicio no tronco e descamação lamelar.
Adenopatia cervical
Alterações nos lábios e na cavidade oral (edema,
língua em framboesa)
Artrite, dor abdominal
Edema duro de dedos de mãos e pés
http://www.nhs.uk/conditions/Kawasaki
-disease/Pages/Introduction.aspx
DIAGNÓSTICO
http://www.nhs.uk/conditions/Kawasaki
-disease/Pages/Introduction.aspx
Classificação da American Heart
Association
Aneurismas:
Pequenos: diâmetro interno da parede do vaso < 5mm
Médios: diâmetro variando de 5 a 8mm
Gigantes: › 8mm
Fatores de risco:
Febre recorrente a despeito do uso de IGIV
VHS aumentado
Anemia e hipoalbuminemia
Sexo masculino
Idade inferior a um ano
Hiponatremia e trombocitopenia
DK
Complicações:
Miocardite na fase aguda
Aneurismas coronarianos
– Solicitar ECOCARDIOGRAMA
Tratamento:
Objetivos
– Diminuir a incidência da formação de aneurismas
coronarianos
Imunoglobulinas IV – 5%
AAS
Antiinflamatórios
Corticoides ??
http://www.nhs.uk/conditions/Kawasaki
-disease/Pages/Introduction.aspx
VARICELA (Herpes Vírus)
Período de incubação: 14 a 16 dias
Período prodrômico: 1 a 2 dias em adolescentes
com febre, mal-estar, cefaleia, anorexia, BEG
Transmissão: contato, gotículas de muco ou
saliva, aérea; ou indireta através de objetos
recentemente contaminados por secreções do
individuo infectado.
Contagioso: desde o 1º dia até que todas
vesículas tenham secado (1 semana)
http://www.bio.fiocruz.br/index.php/var
icela-sintomas-transmissao-eprevencao/46-o-instituto/governancacorporativa
As vesículas
localizam-se
principalmente nas
partes cobertas do
corpo podendo
aparecer no couro
cabeludo e nas
mucosas das vias
aéreas superiores.
Exantema
Polimorfismo de lesões
Céfalo--caudal;
Duração de 7 a 14 dias
Cicatrizes.
Complicações da Varicela
– Menores de um ano
Celulite, abscesso
– Adolescentes
Pneumonia - 5 - 10 x maior
Encefalite - 7 x maior
Letalidade - 25 x maior
erter ,1996
Complicações da Varicela em crianças
5% a 10% dos casos, em crianças
Mais frequentes infecções pele e tecidos moles
– Agentes: S. aureus e Streptococcus BHGA
– > frequência em crianças de creches, onde há
maior risco de infecção por SBHGA
Otite média - 5%
Trombocitopenia - 5 a 16%, geralmente leve
Hepatite leve - 20% a 50% (transaminases)
Ataxia - 1: 4.000
Encefalite - 1: 5.000
TRATAMENTO
SUPORTE
- Higiene adequada
- Prurido
- Cortar as unhas
ANTIBIOTICOTERAPIA
- SBHEGA e S.aureus – Oxacilina
- Casos graves: penicilina cristalina + clinda
Varicela
Tratamento:
Tratamento específico (não indicado na maioria dos
casos)
– Aciclovir intravenoso
Doença grave ou progressiva
imunossupressão
RN com varicela neonatal por exposição perinatal
Maiores de doze anos
Prevenção:
Pré-exposição: vacina
Pós-exposição
– Vacinação de bloqueio até 5 dias
– Imunoglobulina (IGHAVZ) até 96 horas
AGRADECIMENTO
Bibliografia
1.
2.
3.
4.
5.
6.
7.
Infectologia Pediátrica. Calil K. Farhat et al. 2ª edição. Ed. Atheneu; 1999.
Fundação Nacional da Saúde/Ministério da Saúde. Sarampo e Rubéola - Treinamento
Básico de Vigilância Epidemiológica, 2001.
American Academy of Pediatrics. Pickering LK. Red Bood: Report of the Comittee on
Infectious Diseases. 25th ed. Elk Grove Village, IL: American Academy of Pediatrics;
2000.
Organización Panamericana de la Salud. Benenson, AS. Manual para el Control de
Enfermedades Transmisibles. 16a ed. Washington, DC: OPS; 1997.
Current Pediatric Diagnosis and Treatment. Hay WW et al. 12th ed. Appleton & Lange;
1995
http://www.bio.fiocruz.br/index.php/varicela-sintomas-transmissao-eprevencao/46-o-instituto/governanca-corporativa. acesso em 02.11.2016
https://www.ncbi.nlm.nih.gov/pubmedhealth/PMHT0024694/ acesso em
15.11.2016