CASO CLÍNICO
Síndrome nefrótica
Escola superior de Ciências da Saúde/SES/DF
Internato - Pediatria - HRAS
Antenor Couto Neto
Coordenação: Luciana Sugai
www.paulomargotto.com.br - 6/8/2009
Identificação:
JDN, 3 anos e 3 meses, masculino
DN:01/05/2006
Natural: Sobradinho - DF
Procedente: Sobradinho – DF
Data da admissão:18/07/09
QP: “Inchaço nos olhos há 3 semanas”
HDA: Mãe refere que a mais ou menos 3 semanas a
criança começou a apresentar edema facial, sem
modificação ao longo do dia , sem alterações
cutâneas. Após cinco dias do início do quadro,
aproximadamente, procurou atendimento no
Hospital Regional de Sobradinho, onde informaram
tratar-se de um quadro alérgico e portanto foi
prescrito polaramine (sic). Fez uso por dois dias da
medição, quando houve piora do edema, que
evoluiu para anasarca, mais intensa nos períodos
noturnos e ao acordar. Associado ao quadro,
começou a apresentar oligúria.
Antecedentes:
Antecedentes gestacionais:
Mãe G2 P1 C1 A0
5 consultas de pré – natal
Cesárea de termo (39 semanas)
PN: 3260g Estatura: 50 cm PC: 34 cm
Período Neo Natal: Sem intercorrências, alta com
48 horas
Antecedentes:
Antecedentes fisiológicos
SME até 6 meses
Início do uso de leite de vaca aos 10 meses
Desenvolvimento neuropsicomotor, compatível
com a idade.
Antecedentes patológicos
Calendário vacinal atualizado
Nega internações anteriores
Nega alergias alimentares
Nega história de amigdalites prévias
Antecedentes:
Antecedentes familiares:
Mãe com 28 anos, saudável
Pai com 25 anos, saudável
Avó materna com HAS, Hipercolesterolemia
Irmã de 12 anos, saudável
Condições de Vida:
Mora em casa de alvenaria 4 cômodos
Água tratada, com fossa asséptica
Sem animais domésticos
Renda familiar em torno de 3,5 salários míninos
Exame físico:
Criança em BEG, eupneico, acianótico, anictérico,
hidratado, corado, ativo, chorando, com edema
periorbitário.
ACV: RCR em 2T sem sopros FC: 90, PA 130 X 80
mmHg.
AR: MVF presentes, sem RA, FR: 30irpm
Abdome: globoso, com edema de parede abdominal
e região púbica, RHAs presentes, hipertimpânico ,
sem VMGs.
Extremidades: perfundidas,
com edema
generalizado 2+ / 4+, sem cacifo.
Pele: presença de lesões em crosta.
Exames Laboratoriais:
EAS 18/07/2009
Densidade: 1030
pH: 6,5
Proteínas: ++
Hemoglobina: traços
CED: 3 p/c
Leucócitos: 20 p/c
Hemácias: 10 p/c
Cilindros hialinos: +
Flora bacteriana: +
Muco: +++
Exames laboratoriais:
18/07
24/07
26/07
18/07
20/07
24/07
26/07
Leuc
13,3
10,0
TGO
20
Neu
45%
55%
TGP
10
Bast
05%
---
Na
FR
135
135
Linf
43%
40%
K
FR
5,0
5,2
Mon
04%
5%
Cl
FR
109
108
Eos
03%
---
Albu
2,0
1.9
2.5
Hema 5,34
4,42
VHS
38
Hgb
15,7
12,9
Aslo
47,8
Htc
44,8
%
37,2
C3
147
Plaq
387
546
C4
34,7
Glic
106
Uréia
69
88
124
Creat
0,5
0,9
1,0
Cal
8,0
7,0
7,4
Prot T
4.1
Ac. Ur
5,2
Exames laboratoriais:
Proteinuria de 24 horas:
Volume: 200ml
Protinuria: 1032 mg/24h
52,9 mg/kg/dia
Ecografia de rins e vias urinárias: Normal
Evolução:
Tratamento está sendo realizado conforme
orientações da nefrologia, porém, a criança
persiste com quadro de anasarca.
Hipótese Diagnóstica:
Síndrome Nefrótica
SÍNDROME NEFRÓTICA
Definição
Epidemiologia
Etiologia
Fisiopatologia
Principais tipos
Complicações
Diagnóstico
Tratamento
Evolução
Prognóstico
Definição
Conjunto de sinais, sintomas e achados
laboratoriais que se desenvolvem quando ocorre
uma alteração patológica que altera a
permeabilidade glomerular às proteínas, levando
a proteinúria maciça.
A proteinúria na “faixa nefrótica” caracteriza-se
por:
3,5 g/1,73 m²/24h que equivale a 3 a 3,5g/24h
40 a 50 mg/m2/h em Crianças
Epidemiologia
15 vezes mais comum em crianças que em adultos;
A maioria das crianças afetadas sofrerá de doença
por lesão mínima sensível à corticoterapia;
Mais comum no sexo masculino;
Mais comumente aparece entre 2 -6 anos.
Etiologia
90% sínd. Nefrótica idiopática:
80% doença por lesão mínima;
4% proliferação mesangial;
6% glomeruloesclerose focal e segmentar.
10% sínd. Nefrótica secundária relacionada a
doenças glomerulares.
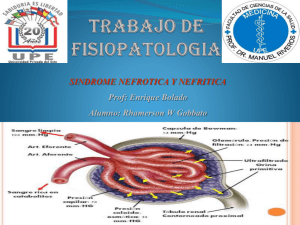
Fisiopatologia
A proteinúria maciça é a base da síndrome, os
outros achados comuns na síndrome são
consequentemente decorrentes dela.
Síndrome Nefrótica
(A) – Proteinúria Maciça
(B) – Hipoproteinemia (+ hipoalbuminemia)
(C) – Edema
(D) – Hiperlipidemia / Lipidúria
Fisiopatologia
Processo patológico básico é diferente da Síndrome
Nefrítica
Não existe invasão glomerular por células
inflamatórias (glomerulite).
Ocorre
uma
alteração
importante
da
permeabilidade dos glomérulos, que perdem a
capacidade de reter as macromoléculas,
especialmente as proteínas; devido a perda de
glicoproteínas,
negativamente
carregadas,
localizadas no interior da parede capilar glomerular.
Fisiopatologia
A função renal costuma estar preservada no
momento da apresentação
O edema costuma estar presente
Em muitos casos, é bastante insidiosa
Principais tipos:
Doença por lesão mínima;
Proliferação mesangial;
Glomeruloesclerose segmentar e focal.
Doença por lesão mínima
Glomérulos tem aparência normal e apresenta um
aumento mínimo na matriz e células mesangias;
A microscopia eletrônica revela simplesmente uma
fusão dos processos podais das células epiteliais;
95% das crianças respondem à corticoterapia.
Proliferação mesangial
↑ difuso da matriz e células mesangias;
A imonufluorescência pode revelar depósitos
mesangias contendo traços (+) de IgM e/ou
IgA;
Fusão dos orocessos podais das células
epitelias;
50% respondem à corticoterapia.
Glomeruloesclerose segmentar e focal
O glomérulo apresenta proliferação mesangial e
fibrose segmentar à microscopia óptica;
Depósito de IgM e C3 nas áreas de esclerose
segmentar;
Fibrose segmentar do tufo glomerular com obstrução
da luz capilar;
20% respondem à prednisona;
É frequentemente progressiva, evoluindo com
envolvimento de todo glomérulo, levando à insuf.
Renal terminal na maioria dos pacientes.
Proteinúria
Os níveis de proteinúria maciça raramente
são
causados
por
alterações
tubulointersticiais ou vasculares.
Por essa razão, qualquer proteinúria acima
dos valores citados (>50mg/Kg/24h) deve
ser considerada como de origem
glomerular, ou seja, lesão glomerular.
Proteinúria
A seletividade dos glomérulos depende de dois
mecanismos principais:
As fendas de filtração – “Barreira de Tamanho”.
Carga negativa da membrana basal – “Barreira
de Carga”
Proteinúria
Dependendo da doença de base que levou à síndrome
nefrótica, a proteinúria pode ser:
- seletiva: * quando por algum agente lesivo a
membrana glomerular perde a
capacidade de impedir que moléculas
de carga negativa sejam filtradas.
* Se faz as custas da albumina (carga
negativa e peso molecular)
* A estrutura glomerular é preservada
Proteinúria
- não seletiva: * Quando a lesão glomerular afeta
a barreira de tamanho, e se faz as custas de
macromoléculas protéicas inclusive a albumina.
* A estrutura glomerular é sempre
alterada de algum modo.
Hipoproteinemia
Hipoalbuminemia
A albumina é particularmente importante na
gênese de algumas manifestações da doença
Hipoproteinemia
Outras proteínas plasmáticas
Proteína Perdida
Conseqüência
Albumina
Edema
Antitrombina III
Hipercoagubilidade.
Globulina de ligação
daTiroxina.
Alterações nos hormônios
Tireoidianos.
Proteína ligadora de Calciferol.
Hiperparatireoidismo Secundário.
Transferrina.
Anemia (hipo-micro) resistente a
terapia com ferro.
Imunoglobulinas.
Maior susceptibilidade à infecções.
Edema
Edema
Hiperlipidemia
↓ albumina
plasmática
↑ síntese proteica
com aumento da
síntese de
colesterol e
frações
(
LDL)
aterogênese
Estas manifestações costumam se manifestar
apenas tardiamente no curso da doença.
Complicações
Trombose Venosa Profunda e Embolia Pulmonar:
Fatores predisponentes ao estado de
hipercoagubilidade:
1.
2.
3.
4.
5.
Perda de antitrombina III
Alteração dos níveis e/ ou atividade das proteínas C e S
Hiperfibrinogenemia
Comprometimento da fibrinólise
Maior agregação plaquetária
Risco de embolia pulmonar
Complicações
A trombose de veia renal é muito comum sendo portanto necessário o seu
diagnóstico devido.
Quando Suspeitar de Trombose de Veia Renal:
Dor nos flancos ou na virilha
Varicocele do Lado Esquerdo
Hematúria Macroscópica.
Mudanças no Padrão da proteinúria
Redução Inexplicado do Débito Urinário
Assimetria de Tamanho e/ou Função dos Rins.
Complicações
Aterogênese e Doença Cardiovascular:
Os pacientes apresentam uma aterogênese muito acelerada estando portanto em
risco muito aumentado para eventos coronários.
A terapia embora controversa ainda é com estatinas, drogas conhecidamente
redutoras das LDL.
Complicações
Susceptibilidade Aumentada para Infecções:
A proteinúria apresentada pelo paciente também diminui as
globulina plasmáticas, responsáveis pela imunidade do
paciente.
Uma vez com uma quantidade reduzida de globulinas, os
pacientes com síndrome nefrótica passam a apresentar
inúmeros quadros infecciosos.
Os agentes mais comuns são o H. influenza, Salmonela e
Pneumococo.
Diagnóstico
Edema, inicialmente dicreto;
Anorexia, irritabilidade, dor abdominal e diarréia são
comuns;
Hipertensão e hematúria macroscópica não são
comuns;
Proteinúria 3 a 4 +;
Hematúria microscópica (20%);
Relação proteína/creatinina >2
Albumina sérica < 2,5 g/dl;
Colesterol e triglicerídeos elevados
C3 e C4 normais.
Diagnóstico laboratorial
Investigação laboratorial:
EAS
Proteinúria de 24 horas
Eletrólitos
Bioquímica
Proteinas totais e frações
Complemento
EPF
FAN
Biópsia Renal*
Diagnóstico diferencial
ICC
Hipoproteinemia grave
GNDA
Outras glomerulopatias
Tratamento
Anti helmíntico (independente do EPF)
PPD
Priorizar o consumo de carboidratos
Dieta hipossódica:
0,5 a 1 g/dia
Evitar excesso de líquido, porém não restringir totalmente,
com dieta livre assim que diminuir o edema e diurese
normal
Tratamento medicamentoso
Diuréticos:
Não são importantes nas fases iniciais dos casos NÃO
complicados (aumentam o risco de trombose)
Nos casos de anasarca há indicação
Furosemida 1-2mg/kg/dose, podendo ser associado a albumina
(0,5-1g/kg/dose) nos casos mais graves
Prednisona:
Em 15% dos casos é dispensável e deve ser aguardado se há
realmente a necessidade de uso
Esquema de tratamento:
Primeira etapa: Diaria (1-2mg/kg/dia) em 3 doses diárias por 4 a 6
semanas
Segunda etapa: Dias alternados 1 mg/kg/dia por mais 4 semanas
Terceira etapa: retirada em cerca de 2 meses.
Evolução
Corticosensível: remissão dentro de 4 a 6 semanas de
corticoterapia
Córtico dependente: recidiva em pacientes que entraram
em remissão, na fase da redução
Córtico resistente: persistência da proteinúria >2+ após 8
semanas de corticoterapia.
Nesses casos está indicado o uso de imunomoduladores:
Ciclofosfamida (2-3,g/kg/dia) por 8 a 12 semanas com
acompanhamento por leucograma
Pulsoterapia com metilprednisolona (30 mg/kg/dose) em dias
alternados por 6 doses reduzindo progressivemente
Ciclosporina: (3 a 6 mg/kg/dia) por tempo prolongado
Prognóstico
A maioria das crianças sensíveis à esteróides
apresentam recaídas freqüentes, que
usualmente reduzem sua freqüência com o
passar do tempo.
Crianças com sínd. Nefrótica esteróide-
resistentes, geralmente possuem prognóstico
mais reservado.
Bibliografia:
Harrison medicina interna, 16ª edição
copyright 2005, McGraw-Hill companinha
Cecil tratado de Medicina, 22ª edição,
copyrught 2005, Saunders