FACULDADES DOM PEDRO II
Imunologia
Reações de Hipersensibilidade
Profa. Juliana Vasconcelos
1. Introdução
O termo hipersensibilidade é aplicado quando uma resposta adaptativa ocorre de forma
exagerada ou inapropriada, causando reações inflamatórias e dano tecidual. A hipersensibilidade é
uma característica do indivíduo e não se manifesta no primeiro contato com o antígeno indutor da
reação de hipersensibilidade, mas geralmente aparece em contatos subseqüentes.
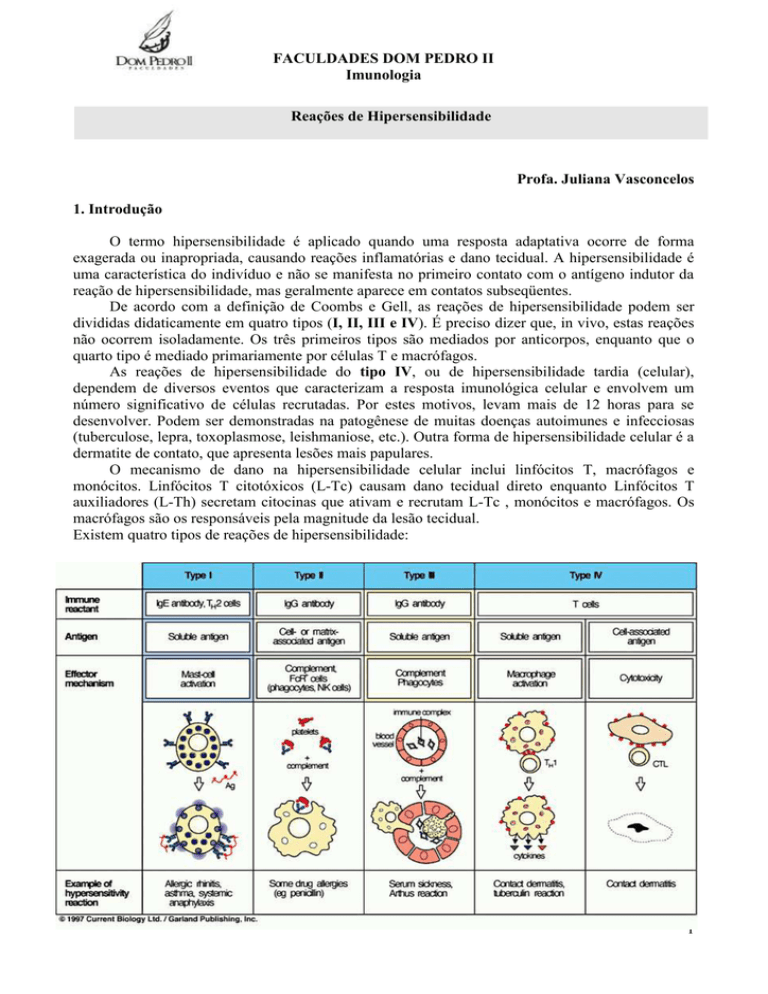
De acordo com a definição de Coombs e Gell, as reações de hipersensibilidade podem ser
divididas didaticamente em quatro tipos (I, II, III e IV). É preciso dizer que, in vivo, estas reações
não ocorrem isoladamente. Os três primeiros tipos são mediados por anticorpos, enquanto que o
quarto tipo é mediado primariamente por células T e macrófagos.
As reações de hipersensibilidade do tipo IV, ou de hipersensibilidade tardia (celular),
dependem de diversos eventos que caracterizam a resposta imunológica celular e envolvem um
número significativo de células recrutadas. Por estes motivos, levam mais de 12 horas para se
desenvolver. Podem ser demonstradas na patogênese de muitas doenças autoimunes e infecciosas
(tuberculose, lepra, toxoplasmose, leishmaniose, etc.). Outra forma de hipersensibilidade celular é a
dermatite de contato, que apresenta lesões mais papulares.
O mecanismo de dano na hipersensibilidade celular inclui linfócitos T, macrófagos e
monócitos. Linfócitos T citotóxicos (L-Tc) causam dano tecidual direto enquanto Linfócitos T
auxiliadores (L-Th) secretam citocinas que ativam e recrutam L-Tc , monócitos e macrófagos. Os
macrófagos são os responsáveis pela magnitude da lesão tecidual.
Existem quatro tipos de reações de hipersensibilidade:
1
2. Hipersensibilidade Tipo I – Imediata
É causada pela ligação cruzada de antígenos à IgE que está ligada a FcRI na superfície de
mastócitos.
Diariamente, inalamos muitos antígenos diferentes. Por que certos antígenos (alérgenos)
induzem alergia em certas pessoas?
Algumas enzimas podem induzir alergia. O principal alérgeno do ácaro (Dermatophagoides
pteronyssimus) é uma protease-cisteína, parecida com a papaína.
Os fatores que levam a produção de IgE são ainda desconhecidos. Sabemos que são as células
Th2 (liberam IL-4) que induzem a troca de classe em células B.
A IgE secretada pela célula B liga-se no FcRI em mastócitos
Atopia é influenciada por inúmeros genes. Indivíduos alérgicos já nascem predispostos à fazer
uma resposta imune Th2. O gene no cromossomo 11 codifica a cadeia do receptor de IgE de
alta afinidade (FcRI).
Já no cromossomo 5, existem vários genes que codificam citocinas (IL-3, IL-4, IL-5, IL-9, IL13 e GM-CSF) envolvidas na troca de classe da IgE, sobrevivência de eosinófilos e proliferação
2
de mastócitos. Polimorfismos no promotor do gene da IL-4 estão associados em níveis de IgE
aumentados em pacientes atópicos.
Mastócitos estão localizados nos epitélios e mucosas (nas vizinhanças dos vasos pequenos e
vênulas pós-capilares).
Os mastócitos liberam citocinas e mediadores da inflamação que possuem inúmeras
conseqüências, de acordo com a dose do antígeno e a via de entrada do mesmo.
Contudo…. Ativação disseminada de mastócitos causa o CHOQUE ANAFILÁTICO que pode
ser letal pois provoca um aumento da permeabilidade vascular disseminado, levando a perda de
pressão sangüínea, constrição das vias respiratórias, e fechamento de epiglote que causa o
sufocamento. Geralmente ocorre em indivíduos alérgicos a picada de insetos, alimentos ou
ainda medicamentos (quando ocorre liberação exagerada de histamina).
Eosinófilos e basófilos liberam proteínas tóxicas (MBP, proteína catiônica do eosinófilo,
neurotoxina) que matam protozoários e parasitas mas que também causam dano tecidual.
3
Produtos
Enzimas
Mediadores tóxicos
Exemplos
Triptase, quimase, catepsina G,
carboxipeptidase
Histamina, heparina
Citocinas
IL-4, IL-13
IL-3, IL-5 e GM-CSF
TNF-
Lipídios
Leucotrienos C4 e D4
PAF (fator ativador de
plaquetas)
Efeitos biológicos
Remodelamento do tecido
conectivo
São tóxicos à parasitas,
aumentam a permeabilidade
vascular, contração do músculo
liso
Amplificam resposta Th2
Ativação de eosinófilos
Promove inflamação, estimula
produção de citocinas, ativa o
endotélio
Contração do músculo liso,
aumento da permeabilidade
vascular, secreção de muco
Quimiotático para leucócitos,
aumenta a produção de lipídios,
ativação de neutrófilos e
plaquetas
Inflamação alérgica crônica leva à acumulação de eosinófilos no tecido – causando dano no
tecido.
4
Alguns minutos após aplicação cutânea de alérgenos, ocorre a formação de pequenos edemas
na região aonde o antígeno foi aplicado. Além disso, podemos testar (ELISA) níveis de IgE
(teste mais específico) para um determinado alérgeno.
5
EFEITOS CLÍNICOS:
Rinite alérgica (febre do feno). Ativação de mastócitos da mucosa do epitélio nasal por
alérgenos. É caracterizada por edema local que leva à obstrução nasal, corrimento nasal (rico em
eosinófilos), e irritação do nariz devido a liberação de histamina.
Asma alérgica. Doença muito mais severa, devida à ativação de mastócitos por alérgenos na
mucosa do trato respiratório inferior. Isso leva, em segundos, à constrição brônquica e
aumento de secreção de muco e líquidos, tornando a respiração mais difícil pelo
aprisionamento de ar nos pulmões. Os ataques asmáticos podem ser letais.
Característica importante da asma – inflamação crônica das vias respiratórias, levando
acumulação de células Th2, eosinófilos e neutrófilos. Esta inflamação parece ser mantida na
ausência do alérgeno (outros fatores podem desencadear ataques asmáticos, como irritantes
químicos presentes na fumaça do cigarro).
Veja o que acontece com o pulmão durante um ataque de asma
.
6
3. HIPERSENSIBILIDADE TIPO II
IgG contra antígenos da superfície celular ou matriz extracelular
Algumas drogas, e.g. a penicilina, quinidina (anti-arritmia cardíaca), e metil-dopa (antihipertensivo), podem levar a destruição de hemácias (anemia hemolítica) ou plaquetas
(trombocitopenia) por anticorpos.
Nesta situação, a droga liga-se a superfície celular e serve de alvo para anticorpos anti-droga,
que ativa o complemento na superfície celular levando à lise. A lise também pode ocorrer pela
remoção destas células cobertas por anticorpos por macrófagos do baço (possuem receptores
Fc e receptores para complemento).
4. Hipersensibilidade Tipo III
IgG contra antígenos solúveis levando formação de imunocomplexos
A reação de Arthus é uma reação de hipersensibilidade tipo III. O IgG liga-se ao antígeno
formando imunocomplexos que ativam o complemento. Isso leva à um aumento de
permeabilidade vascular (causando o edema) e influxo de polimorfonucleares.
Doença do soro também é uma reação de hipersensibilidade tipo III. Na era pré-antibiótica, o
soro imune de cavalos era utilizado no tratamento de pneumonia pneumocócica. Contudo, após
7-10 dias (resposta primária) após injeção, ocorria a formação de imunocomplexos (anticorpos
anti-bactérias + complemento) e os sinais clínicos da doença (febre, calafrios, vermelhidão,
artrite, e às vezes glomérulo-nefrite).
Atualmente, a doença do soro pode aparecer após uso de imunoglobulina anti-linfócitos (agente
imunosupressivo para transplantados) e raramente após uso de estreptoquinase (enzima
bacteriana), trombolítico, usada para tratar pacientes com infarto do miocárdio ou ataques
cardíacos.
Lembrete: os complexos imunes (imunocomplexos) também são formados em algumas
doenças autoimunes, como o SLE.
7
5. Hipersensibilidade Tipo IV- hipersensibilidade tardia
Este tipo de hipersensibilidade é mediado por células T.
Chamamos uma reação de hipersensibilidade tardia (DTH) porque demora 1-3 dias para que
ocorra uma resposta imune após inoculação do antígeno.
Um exemplo de uma reação DTH é o teste da tuberculina – usado para determinar se uma
pessoa já foi previamente infectada/vacinada com Mycobacterium tuberculosis:
1. Inoculação do extrato protéico de M. tuberculosis via s.c.
2. As pessoas que foram previamente expostas ao patógeno vão desenvolver uma reação
inflamatória mediada por células T (DTH) cerca de 1-3 dias após inoculação.
3. A resposta é mediada por células Th1, que migram ao local da inoculação, reconhecem os
peptídeos:MHC classe II, e liberam citocinas inflamatórias (IFN-, IL-8, TNF-, IL-3,
GM-CSF).
4. Estas citocinas aumentam a permeabilidade vascular, causando vermelhidão na pele
(eritema) e influxo de fagócitos ao local da inoculação.
Existem várias reações de DTH na pele. Por exemplo, a dermatite de contato ocorre quando
alguns componentes químicos (níquel) se ligam covalentemente a proteínas do hospedeiro
(funcionando como um hapteno químico). Estas proteínas modificadas são clivadas e seus
antígenos apresentados para células Th1 via MHC classe II.
As células T CD8+ podem estar presentes nas reações de hipersensibilidade tipo IV – e
danificar os tecidos.
Alguns agentes químicos como o pentadecilcatecol são solúveis em lipídios, então entram nas
células e podem modificar proteínas intracelulares…. Como vocês já sabem: peptídeos
intracelulares são apresentados via MHC classe I para células CD8+ - estas podem destruir
as células que apresentam estes antígenos ou secretar citocinas como o IFN-.
8