CAPÍTULO
e13
Abordagem ao Paciente com
Sopro Cardíaco
Patrick T. O’Gara
Joseph Loscalzo
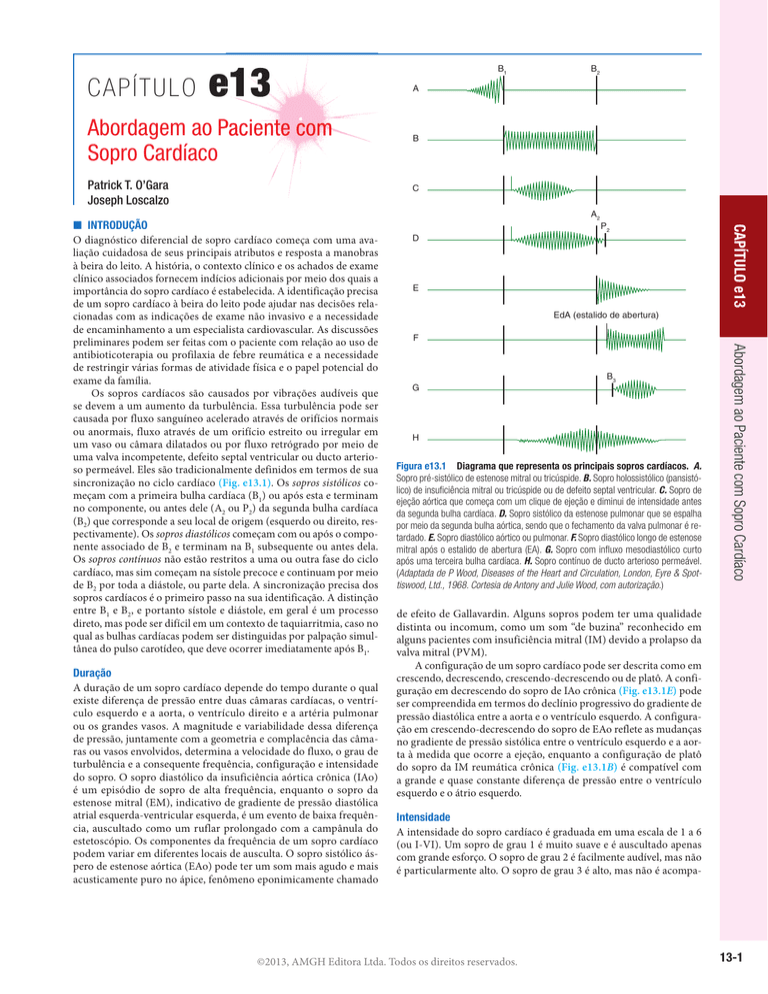
B1
B2
A
B
C
P2
D
E
EdA (estalido de abertura)
F
B3
G
H
Figura e13.1 Diagrama que representa os principais sopros cardíacos. A.
Sopro pré-sistólico de estenose mitral ou tricúspide. B. Sopro holossistólico (pansistólico) de insuficiência mitral ou tricúspide ou de defeito septal ventricular. C. Sopro de
ejeção aórtica que começa com um clique de ejeção e diminui de intensidade antes
da segunda bulha cardíaca. D. Sopro sistólico da estenose pulmonar que se espalha
por meio da segunda bulha aórtica, sendo que o fechamento da valva pulmonar é retardado. E. Sopro diastólico aórtico ou pulmonar. F. Sopro diastólico longo de estenose
mitral após o estalido de abertura (EA). G. Sopro com influxo mesodiastólico curto
após uma terceira bulha cardíaca. H. Sopro contínuo de ducto arterioso permeável.
(Adaptada de P Wood, Diseases of the Heart and Circulation, London, Eyre & Spottiswood, Ltd., 1968. Cortesia de Antony and Julie Wood, com autorização.)
Abordagem ao Paciente com Sopro Cardíaco
Duração
A duração de um sopro cardíaco depende do tempo durante o qual
existe diferença de pressão entre duas câmaras cardíacas, o ventrículo esquerdo e a aorta, o ventrículo direito e a artéria pulmonar
ou os grandes vasos. A magnitude e variabilidade dessa diferença
de pressão, juntamente com a geometria e complacência das câmaras ou vasos envolvidos, determina a velocidade do fluxo, o grau de
turbulência e a consequente frequência, configuração e intensidade
do sopro. O sopro diastólico da insuficiência aórtica crônica (IAo)
é um episódio de sopro de alta frequência, enquanto o sopro da
estenose mitral (EM), indicativo de gradiente de pressão diastólica
atrial esquerda-ventricular esquerda, é um evento de baixa frequência, auscultado como um ruflar prolongado com a campânula do
estetoscópio. Os componentes da frequência de um sopro cardíaco
podem variar em diferentes locais de ausculta. O sopro sistólico áspero de estenose aórtica (EAo) pode ter um som mais agudo e mais
acusticamente puro no ápice, fenômeno eponimicamente chamado
A2
CAPÍTULO e13
■ INTRODUÇÃO
O diagnóstico diferencial de sopro cardíaco começa com uma avaliação cuidadosa de seus principais atributos e resposta a manobras
à beira do leito. A história, o contexto clínico e os achados de exame
clínico associados fornecem indícios adicionais por meio dos quais a
importância do sopro cardíaco é estabelecida. A identificação precisa
de um sopro cardíaco à beira do leito pode ajudar nas decisões relacionadas com as indicações de exame não invasivo e a necessidade
de encaminhamento a um especialista cardiovascular. As discussões
preliminares podem ser feitas com o paciente com relação ao uso de
antibioticoterapia ou profilaxia de febre reumática e a necessidade
de restringir várias formas de atividade física e o papel potencial do
exame da família.
Os sopros cardíacos são causados por vibrações audíveis que
se devem a um aumento da turbulência. Essa turbulência pode ser
causada por fluxo sanguíneo acelerado através de orifícios normais
ou anormais, fluxo através de um orifício estreito ou irregular em
um vaso ou câmara dilatados ou por fluxo retrógrado por meio de
uma valva incompetente, defeito septal ventricular ou ducto arterioso permeável. Eles são tradicionalmente definidos em termos de sua
sincronização no ciclo cardíaco (Fig. e13.1). Os sopros sistólicos começam com a primeira bulha cardíaca (B1) ou após esta e terminam
no componente, ou antes dele (A2 ou P2) da segunda bulha cardíaca
(B2) que corresponde a seu local de origem (esquerdo ou direito, respectivamente). Os sopros diastólicos começam com ou após o componente associado de B2 e terminam na B1 subsequente ou antes dela.
Os sopros contínuos não estão restritos a uma ou outra fase do ciclo
cardíaco, mas sim começam na sístole precoce e continuam por meio
de B2 por toda a diástole, ou parte dela. A sincronização precisa dos
sopros cardíacos é o primeiro passo na sua identificação. A distinção
entre B1 e B2, e portanto sístole e diástole, em geral é um processo
direto, mas pode ser difícil em um contexto de taquiarritmia, caso no
qual as bulhas cardíacas podem ser distinguidas por palpação simultânea do pulso carotídeo, que deve ocorrer imediatamente após B1.
de efeito de Gallavardin. Alguns sopros podem ter uma qualidade
distinta ou incomum, como um som “de buzina” reconhecido em
alguns pacientes com insuficiência mitral (IM) devido a prolapso da
valva mitral (PVM).
A configuração de um sopro cardíaco pode ser descrita como em
crescendo, decrescendo, crescendo-decrescendo ou de platô. A configuração em decrescendo do sopro de IAo crônica (Fig. e13.1E) pode
ser compreendida em termos do declínio progressivo do gradiente de
pressão diastólica entre a aorta e o ventrículo esquerdo. A configuração em crescendo-decrescendo do sopro de EAo reflete as mudanças
no gradiente de pressão sistólica entre o ventrículo esquerdo e a aorta à medida que ocorre a ejeção, enquanto a configuração de platô
do sopro da IM reumática crônica (Fig. e13.1B) é compatível com
a grande e quase constante diferença de pressão entre o ventrículo
esquerdo e o átrio esquerdo.
Intensidade
A intensidade do sopro cardíaco é graduada em uma escala de 1 a 6
(ou I-VI). Um sopro de grau 1 é muito suave e é auscultado apenas
com grande esforço. O sopro de grau 2 é facilmente audível, mas não
é particularmente alto. O sopro de grau 3 é alto, mas não é acompa-
©2013, AMGH Editora Ltda. Todos os direitos reservados.
13-1
PARTE II
nhado de frêmito palpável sobre o local de intensidade máxima. Um
sopro de grau 4 é muito alto e é acompanhado de frêmito. O de grau
5 é alto o suficiente para ser auscultado apenas com a extremidade do
estetoscópio tocando o tórax, enquanto o de grau 6 é alto o suficiente
para ser ouvido removendo-se o estetoscópio do contato com o tórax. Os sopros de grau 3 ou de maior intensidade em geral significam
cardiopatia estrutural importante e indicam alta velocidade do fluxo
sanguíneo no local da produção do sopro. As comunicações interventriculares pequenas (CIV), por exemplo, são acompanhadas de
sopros sistólicos hiperfonéticos, em geral de grau 4 ou mais, à medida
que o sangue é ejetado em alta velocidade do ventrículo esquerdo
para o direito. Os eventos de baixa velocidade, como o shunt esquerda-direita ao longo de uma comunicação interatrial (CIA), em geral
são silenciosos. A intensidade de um sopro cardíaco também pode
ser diminuída por qualquer processo que aumente a distância entre a
origem intracardíaca e o estetoscópio na parede torácica, como obesidade, doença pulmonar obstrutiva e derrame pericárdico extenso.
A intensidade de um sopro também pode ser ilusoriamente suave
quando o débito cardíaco é significativamente reduzido ou quando o
gradiente de pressão entre as estruturas cardíacas envolvidas é baixa.
Principais Manifestações e Apresentações das Doenças
Localização e irradiação
O reconhecimento da localização e irradiação do sopro contribui
para facilitar sua identificação precisa (Fig. e13.2). Sons adventícios,
como o clique sistólico ou o estalido diastólico, ou anormalidades de
B1 ou B2, podem fornecer indícios adicionais. A atenção cuidadosa
às características do sopro e a outras bulhas cardíacas durante o ciclo
respiratório e o desempenho de manobras simples à beira do leito,
quando indicado, completam o exame auscultatório. Essas características, juntamente com as recomendações para testes futuros, são
discutidas adiante no contexto de sopros cardíacos sistólicos, diastólicos e contínuos específicos (Quadro e13.1).
■ SOPROS CARDÍACOS SISTÓLICOS
Sopros sistólicos precoces
Os sopros sistólicos precoces começam com B1 e estendem-se por
um período variável de tempo, terminando logo antes de B2. Há relativamente poucas causas para eles. A IM grave aguda em um átrio
esquerdo relativamente não complacente de tamanho normal resulta
em um sopro sistólico precoce em decrescendo melhor auscultado
no impulso apical ou apenas medialmente a ele. Essas características refletem a atenuação progressiva do gradiente de pressão entre o
ventrículo esquerdo e o átrio esquerdo durante a sístole devido a rápida elevação da pressão atrial esquerda causada pela súbita carga de
EP
EAo
CIV
IM
Vibratório
CMOH
Figura e13.2 Intensidade máxima e irradiação de seis sopros sistólicos
isolados. CMOH, miocardiopatia obstrutiva hipertrófica; IM, insuficiência mitral; EP,
estenose pulmonar; EAo, estenose aórtica; CIV, comunicação interventricular. (De
JB Barlow, Perspectives on the Mitral Valve, Philadelphia, FA Davis, 1987, p.140.)
13-2
volume em uma câmara não preparada e contrasta agudamente com
as características auscultatórias da IM crônica. As situações clínicas
nas quais ocorre IM aguda e grave são: (1) ruptura do músculo papilar que complica o infarto agudo do miocárdio (IAM) (Cap. 245),
(2) ruptura de cordões tendíneos em caso de doença da valva mitral
mixomatosa (PVM, Cap. 237), (3) endocardite infecciosa (Cap. 124)
e (4) traumatismo fechado da parede torácica.
A IM grave e aguda de ruptura de músculo papilar em geral
acompanha o IAM inferior, posterior ou lateral e ocorre 2 a 7 dias
após a apresentação. Frequentemente é sinalizada por dor torácica,
hipotensão e edema pulmonar, mas pode haver ausência de sopro
em até 50% dos casos. O músculo papilar póstero-lateral está envolvido de seis a dez vezes mais frequentemente do que o músculo papilar anterolateral. O sopro deve ser distinguido daquele associado à
ruptura septal ventricular pós-IAM, que é acompanhada de frêmito
sistólico na borda esternal esquerda em quase todos os pacientes e é
de duração holossistólica. Um novo sopro cardíaco após IAM é uma
indicação para ecocardiografia transtorácica (ETT) (Cap. 229), que
possibilita o delineamento à beira do leito de sua etiologia e importância fisiopatológica. A distinção entre IM aguda e a ruptura septal
ventricular também pode ser conseguida com cateterização cardíaca
direita, determinação sequencial de saturações de oxigênio e análise
das formas de onda da pressão (onda v alta na pressão encunhada da
artéria pulmonar na IM). As complicações mecânicas pós-IAM desta
natureza exigem estabilização clínica agressiva e encaminhamento
imediato para reparação cirúrgica.
A ruptura espontânea do cordão pode complicar o curso da
doença da valva mitral mixomatosa (PVM) e resulta em IM de novo
início ou “crônica agudizada” grave. O PVM pode ocorrer como um
fenômeno isolado ou a lesão pode ser parte de um distúrbio mais
generalizado de tecido conectivo, como observado, por exemplo,
em pacientes com síndrome de Marfan. A IM grave aguda como
consequência de endocardite infecciosa resulta de destruição de tecido do folheto, ruptura do cordão ou de ambos. O traumatismo
fechado de parede torácica em geral é autoevidente, mas pode ser
trivial. Ele pode resultar em contusão e ruptura do músculo papilar, separação do cordão ou avulsão do folheto. A ETT é indicada
em todos os casos de suspeita de IM aguda grave para definir seu
mecanismo e gravidade, delinear o tamanho ventricular esquerdo
e a função sistólica e fornecer uma avaliação da adequabilidade à
reparação primária da valva.
Uma CIV muscular congênita pequena (Cap. 236) pode ser associada a um sopro sistólico precoce. O defeito fecha progressivamente
durante a contração septal e, portanto, o sopro é restrito à sístole precoce. Localiza-se na borda esternal esquerda (Fig. e13.2) e em geral
sua intensidade é de grau 4 ou 5. Não há sinais de hipertensão pulmonar ou sobrecarga de volume ventricular esquerdo. CIV anatomicamente grandes e não corrigidas, que em geral envolvem a porção
membranosa do septo, podem levar a hipertensão pulmonar. O sopro
associado a shunt esquerda-direita, que anteriormente pode ter sido
holossistólico, torna-se limitado à primeira porção da sístole, pois a
resistência vascular pulmonar elevada leva a um aumento abrupto da
pressão ventricular direita e a uma atenuação do gradiente de pressão
interventricular durante o restante do ciclo cardíaco. Nesses casos, os
sinais de hipertensão pulmonar (ictus ventricular direito propulsivo,
B2 hiperfonética e única ou quase desdobrada) podem predominar.
O sopro é mais bem auscultado ao longo da borda esternal esquerda,
mas é mais suave. A suspeita de CIV é uma indicação para ETT.
A insuficiência tricúspide (IT) com pressões arteriais pulmonares normais, como pode ocorrer com endocardite infecciosa, pode
produzir um sopro sistólico precoce. O sopro é suave (grau 1 ou 2),
é mais bem auscultado na borda esternal inferior esquerda e pode
aumentar de intensidade com a inspiração (sinal de Carvallo). As
ondas “c-v” regurgitantes podem ser visíveis no pulso venoso jugular. A IT neste caso não está associada a sinais de insuficiência cardíaca direita.
©2013, AMGH Editora Ltda. Todos os direitos reservados.
QUADRO e13.1
Principais causas de sopros cardíacos
Sopro sistólico
CAPÍTULO e13
Sistólico precoce
Mitral
IM aguda
CIV
Muscular
Não restritivo com hipertensão pulmonar
Tricúspide
IT com pressão arterial pulmonar normal
Mesossistólico
Aórtico
Obstrutivo
Supravalvar – estenose aórtica supravalvular, coarctação da aorta
Valvar – estenose aórtica e esclerose aórtica
Subvalvular – disperso, túnel ou CMOH
Aumento do fluxo, estados hipercinéticos, IAo, bloqueio cardíaco completo
Dilatação de aorta ascendente, ateroma, aortite
Pulmonar
Obstrutivo
Supravalvar – estenose de artéria pulmonar
Valvar-estenose de valva pulmonar
Subvalvar-estenose infundibular (dinâmica)
Aumento do fluxo, estados hipercinéticos, shunt esquerda-direita (p. ex., CIA)
Dilatação de artéria pulmonar
Sistólico tardio
Mitral
PVM, isquemia miocárdica aguda
Tricúspide
PVT
Holossistólico
Insuficiência de valva atrioventricular (IM, IT)
Shunt esquerda-direita no nível ventricular (CIV)
Insuficiência aórtica
Valvar: congênita (valva bicúspide), deformidade reumática, endocardite, prolapso, traumatismo, pós-valvalotomia
Dilatação de anel valvar: dissecção aórtica, ectasia ânulo-aórtica, degeneração medial cística, hipertensão, espondilite anquilosante
Amplificação de comissuras: sífilis
Insuficiência pulmonar
Valvar: pós-valvalotomia, endocardite, febre reumática, carcinoide
Dilatação de anel valvar: hipertensão pulmonar; síndrome de Marfan
Congênita: isolada ou associada a tetralogia de Fallot, CIV, estenose pulmonar
Abordagem ao Paciente com Sopro Cardíaco
Sopros diastólicos precoces
Sopros mesodiastólicos
Mitral
Estenose mitral
Sopro de Carey-Coombs (sopro apical mesodiastólico na febre reumática aguda)
Aumento do fluxo através da valva mitral não estenótica (p. ex., IM, CIV, DAP, estados de alto débito e bloqueio cardíaco completo)
Tricúspide
Estenose tricúspide
Aumento do fluxo através de valva tricúspide não estenótica (p. ex., IT, CIA e retorno venoso pulmonar anômalo)
Tumores atriais esquerdos e direitos (mixoma)
IAo grave (sopro de Austin Flint)
Sopros contínuos
Ducto arterioso patente
Estenose proximal de artéria coronária
Fístula AV coronariana
Rutura de aneurisma de seio Valsalva
Defeito septal aórtico
Zumbido venoso cervical
Artéria coronária esquerda anômala
Sopro mamário da gravidez
Estenose de ramo arterial pulmonar
Circulação colateral brônquica
CIA pequena (restritiva) com EM
Fistula AV intercostal
Nota: IAo, insuficiência aórtica; EAo, estenose aórtica; CIA, comunicação interatrial; AV, arteriovenoso; CMOH, miocardiopatia obstrutiva hipertrófica; IM, insuficiência mitral; EM, estenose mitral; PVM,
prolapso de valva mitral; DAP, ducto arterioso patente; IT, insuficiência tricúspide; PVT, prolapso de valva tricúspide; CIV, comunicação interventricular.
Fonte: E. Braunwald, JK Perloff, em D Zipes et al. (eds.): Braunwald’s Heart Disease, 7th ed, Philadelphia, Elsevier, 2005; PJ Norton, RA O’Rourke, em E. Braunwald, L Goldman (eds.): Primary Cardiology, 2th ed, Philadelphia, Elsevier, 2003.
©2013, AMGH Editora Ltda. Todos os direitos reservados.
13-3
PARTE II
Principais Manifestações e Apresentações das Doenças
13-4
Sopros mesossistólicos
Os sopros mesossistólicos começam em um intervalo curto após B1,
terminam antes de B2 (Fig. e13.1C) e em geral apresentam formato
em crescendo-decrescendo. A estenose aórtica é a causa mais comum
de sopro mesossistólico em adultos. O sopro de EAo em geral é mais
alto no lado direito do esterno, no segundo espaço intercostal (área
aórtica, Fig. e13.2), e irradia para as carótidas. A transmissão do sopro mesossistólico para o ápice, onde se torna mais agudo, é comum
(efeito de Gallavardin, ver anteriormente).
Pode ser difícil diferenciar este sopro sistólico apical da IM. O
sopro de EAo aumentará de intensidade, ou ficará mais alto, no batimento seguinte a uma extrassístole, enquanto o sopro de IM terá
intensidade constante de batimento a batimento. A intensidade do
sopro de EAo também varia diretamente com o débito cardíaco. Com
um débito cardíaco normal, um frêmito sistólico e um sopro de grau
4 ou maior sugere EAo grave. O sopro é mais suave no caso de insuficiência cardíaca e baixo débito cardíaco. Outros achados auscultatórios de EAo grave incluem A2 suave ou ausente, desdobramento
paradoxal de B2, B4 apical e sopro sistólico de pico tardio. Em crianças, adolescentes e adultos jovens com EAo valvar congênita, um som
(clique) de ejeção precoce em geral é audível, mais frequentemente
ao longo da borda esternal esquerda do que na base. Sua presença
significa uma valva bicúspide flexível, não calcificada (ou uma de
suas variantes) e localiza a obstrução do fluxo ventricular esquerdo
no nível valvar (e não sub ou supravalvar).
A avaliação do volume e a taxa de aumento do pulso carotídeo
podem fornecer informações adicionais. Um pulso pequeno e tardio
(parvus et tardus) é compatível com EAo grave. O exame do pulso
carotídeo, contudo, é menos discriminatório em pacientes idosos
com artérias rígidas. O eletrocardiograma (ECG) mostra sinais de
hipertrofia ventricular esquerda (HVE) à medida que a gravidade da
estenose aumenta. A ETT é indicada para avaliar as características
anatômicas da valva aórtica, a gravidade da estenose, o tamanho do
ventrículo esquerdo, a espessura e função da parede e o tamanho e
contorno da raiz aórtica e da aorta ascendente proximal.
A forma obstrutiva de miocardiopatia hipertrófica (CMOH)
está associada a um sopro mesossistólico que em geral é mais alto ao
longo da borda esternal esquerda ou entre a borda esternal inferior
esquerda e o ápice (Cap. 238, Fig. e13.2). O sopro é produzido pela
obstrução dinâmica da via de saída do ventrículo esquerdo e IM e,
portanto, sua configuração é um híbrido entre ejeção e fenômenos
regurgitantes. A intensidade do sopro pode variar de batimento para
batimento e ocorrer após manobras provocativas, mas em geral não
excede o grau 3. O sopro irá classicamente aumentar de intensidade
com manobras que resultam em graus crescentes de obstrução do
fluxo do trato, como uma redução da pré-carga ou da pós-carga (Valsalva, ficar de pé, vasodilatadores) ou com aumento da contratilidade
(estimulação inotrópica). As manobras que aumentam a pré-carga
(agachamento, elevação passiva da perna, administração de volume)
ou a pós-carga (agachamento, vasopressores), ou que reduzem a contratilidade (betabloqueadores-adrenorreceptores) reduzem a intensidade do sopro. Raramente, um paciente apresenta desdobramento
invertido de B2. Podem-se observar um impulso apical ventricular
esquerdo contínuo e uma B4. Ao contrário da EAo, o pulso carotídeo
é rápido e de volume normal. Raramente, é bisfério ou de contorno bifendido (ver Fig. 227.2D) devido ao fechamento mesossistólico da valva aórtica. Há presença de HVE no ECG e o diagnóstico
é confirmado por ETT. Embora o sopro sistólico associado a PVM
comporte-se de maneira semelhante àquela da CMOH em resposta
à manobra de Valsalva e à posição de pé ou agachada (Fig. e13.3),
essas duas lesões podem ser distinguidas com base em seus achados
associados, como a presença de HVE na CMOH ou de um clique de
não ejeção na PVM.
O sopro mesossistólico em crescendo-decrescendo da estenose
pulmonar congênita (EP, Cap. 236) é mais bem avaliado nos segundo
e terceiro espaços intercostais esquerdos (área pulmonar) (Figs. e13.2
e e13.4).
Supina
B1
B2
C
Posição de pé
B1
B2
C
Agachamento
B1
B2
C
Figura e13.3 Um som de não ejeção mesossistólico (C) ocorre no prolapso
da valva mitral e é seguido por um sopro sistólico tardio que se mantém crescente
até a segunda bulha cardíaca (B2). A posição de pé reduz o retorno venoso; o coração
fica menor; C move-se para mais perto da primeira bulha cardíaca (B1) e o sopro
regurgitante mitral tem um início mais precoce. Com o agachamento imediato, o retorno venoso aumenta; o coração fica maior; C move-se em direção a B2 e a duração
do sopro fica mais curta. (De JA Shaver, JJ Leonard, DF Leon, Examination of the
Heart, Part IV, Auscultation of the Heart. Dallas, American Heart Association, 1990,
p.13. Copyright, American Heart Association.)
A duração do sopro estende-se e a intensidade de P2 diminui
com os graus crescentes de estenose valvar (Fig. e13.1D). Um som de
ejeção precoce, cuja intensidade diminui com a inspiração, é audível
em pacientes mais jovens. Uma elevação paraesternal e evidências no
ECG de hipertrofia ventricular direita indicam sobrecarga de pressão
grave. Se obtido, o raio X de tórax pode apresentar dilatação pós-estenótica da artéria pulmonar principal. A ETT é recomendada para a
caracterização completa.
O shunt intracardíaco esquerda-direita significativo devido a
uma CIA (Cap. 236) conduz a um aumento do fluxo sanguíneo pulmonar e a um sopro mesossistólico de grau 2 ou 3 na borda esternal
esquerda medial ou superior atribuído a taxas aumentadas de fluxo
através da valva pulmonar com desdobramento fixo de B2. As CIA do
tipo ostium secundum são as causas mais comuns desses shunts em
adultos. As características sugestivas de CIA do tipo ostium primum
incluem a coexistência de IM causada por fissura do folheto da valva mitral anterior e desvio do eixo esquerdo do complexo QRS no
ECG. Com CIA do seio venoso, o shunt esquerda-direita em geral
não é grande o suficiente para resultar em sopro sistólico, embora
o ECG possa apresentar anormalidades da função do nodo sinusal.
Um sopro mesossistólico de grau 2 ou 3 também pode ser mais bem
auscultado na borda esternal superior esquerda em pacientes com
dilatação idiopática da artéria pulmonar; também há presença de
um som de ejeção pulmonar nesses pacientes. A ETT é indicada para
avaliar sopros mesossistólicos de grau 2 ou 3 quando há outros sinais
de doença cardíaca.
Um sopro mesossistólico de grau 1 ou 2 isolado, auscultado na
ausência de sinais ou sintomas de cardiopatia, é mais frequentemente
um achado benigno para o qual não há necessidade de nenhuma ava-
©2013, AMGH Editora Ltda. Todos os direitos reservados.
Tetralogia de Fallot
Estenose pulmonar
B1
A2
Ej
B1
P2
B2
A2
B1
B2
P2
A2
P2
A2
B1
B2
B2
B4
A2
Ej
Ejeção pulmonar
P2
Ej
B2
Ejeção aórtica (raiz)
liação adicional, incluindo a ETT. O exemplo mais comum de sopro
desse tipo em um paciente adulto idoso é o sopro em crescendo-decrescendo da esclerose da valva aórtica, audível no segundo interespaço direito (Fig. e13.2). A esclerose aórtica é definida como espessamento e calcificação focais da valva aórtica até um grau em que não
interfira na abertura do folheto. Os pulsos carotídeos são normais
e não há presença de HVE eletrocardiográfica. Um sopro mesossistólico de grau 1 ou 2 pode com frequência ser auscultado na borda
esternal esquerda em caso de gravidez, hipertireoidismo ou anemia,
estados fisiológicos que estão associados a fluxo sanguíneo acelerado. O sopro de Still refere-se a um sopro mesossistólico vibratório,
de grau 2, benigno, na borda esternal inferior esquerda de crianças e
adolescentes normais (Fig. e13.2).
Sopros sistólicos tardios
Um sopro sistólico tardio, que é mais bem audível no ápice ventricular esquerdo, é frequentemente causado pela PVM (Cap. 237). Muitas vezes, esse sopro é introduzido por um ou mais cliques de não ejeção. A irradiação do sopro pode ajudar a identificar o folheto mitral
específico envolvido no processo de prolapso, ou flail. O termo flail
refere-se ao movimento feito por uma porção não sustentada do folheto após perda de sua(s) fixação(ões) ao cordão. Com prolapso ou
flail do folheto posterior, o jato resultante de IM é dirigido anterior e
medialmente, o que faz o sopro se irradiar para a base do coração e
Sopros holossistólicos
(Figs. e13.1B e e13.5.) Os sopros holossistólicos começam com B1 e
continuam durante a sístole até B2. Eles em geral são indicativos de
insuficiência crônica da valva mitral ou tricúspide ou de CIV e justificam a ETT para uma melhor caracterização. O sopro holossistólico
da IM crônica é mais bem auscultado no ápice do ventrículo esquerdo e se irradia para as axilas (Fig. e13.2); em geral tem um tom agudo e configuração em platô devido à ampla diferença entre a pressão
ventricular esquerda e a pressão atrial esquerda em toda a sístole. Ao
contrário da IM aguda, a complacência atrial esquerda é normal ou
mesmo aumentada na IM crônica. Como resultado, há apenas um
pequeno aumento na pressão atrial esquerda para qualquer aumento
do volume regurgitante.
Vários distúrbios são associados a IM crônica e a um sopro
holossistólico apical, como a cicatrização reumática dos folhetos, a
calcificação anular mitral, a remodelamento ventricular esquerda
pós-infarto e o grande aumento da câmara ventricular esquerda. A
circunferência do ânulo mitral aumenta à medida que o ventrículo
esquerdo se dilata e leva a insuficiência da coaptação do folheto com
IM central em pacientes com miocardiopatia dilatada (Cap. 238). A
gravidade da IM é acentuada por qualquer contribuição do deslocamento apical dos músculos papilares e retração dos folhetos (remodelamento). Pelo fato de o ânulo mitral ser contíguo ao endocárdio
atrial esquerdo, o aumento gradual do átrio esquerdo devido à IM
crônica resultará em mais estiramento do ânulo e mais IM; portanto,
“IM gera IM”. A IM grave crônica resulta em aumento e deslocamento para a esquerda do batimento do ápice do ventrículo esquerdo
e, em alguns pacientes, em um complexo de enchimento diastólico,
como descrito anteriormente.
O sopro holossistólico da IT crônica em geral é mais suave do
que o da IM, é mais alto na borda esternal esquerda inferior e em geral aumenta de intensidade com a inspiração (sinal de Carvallo). Os
sinais associados incluem ondas “c-v” no pulso venoso jugular, fígado
aumentado e pulsátil, ascite e edema periférico. As formas de onda
venosa jugular anormal são o achado predominante, e muito frequentemente são observadas na ausência de um sopro audível, apesar
da verificação de IT na ecocardiografia com Doppler. As causas de
IT primária incluem doença mixomatosa (prolapso), endocardite,
doença reumática, carcinoide, anomalia de Ebstein e separação do
cordão após realização de biópsia endomiocárdica ventricular direi-
©2013, AMGH Editora Ltda. Todos os direitos reservados.
Abordagem ao Paciente com Sopro Cardíaco
Figura e13.4 Esquerda. Na estenose pulmonar valvar com septo ventricular
íntegro, a ejeção sistólica ventricular direita fica progressivamente mais longa, com
obstrução crescente do fluxo. Como resultado, o sopro fica mais longo e mais alto,
envolvendo o componente aórtico da segunda bulha cardíaca (A2). O componente
pulmonar (P2) ocorre mais tarde e o desdobramento fica mais amplo, mas mais difícil
de auscultar porque A2 fica perdido no sopro e P2 fica progressivamente mais fraco e
com tom mais grave. À medida que o gradiente pulmonar aumenta, a contração isométrica encurta até que o som de ejeção valvar pulmonar funde-se com a primeira
bulha cardíaca (B1). Na estenose pulmonar grave com hipertrofia concêntrica e complacência ventricular direita decrescente, surge uma quarta bulha cardíaca. Direita.
Na tetralogia de Fallot com obstrução crescente, na área infundibular pulmonar, uma
quantidade crescente de sangue ventricular direito é desviada por meio do defeito
septal ventricular silencioso e o fluxo através do trato do fluxo obstruído diminui.
Portanto, com a obstrução crescente, o sopro fica mais curto, mais precoce e mais
fraco. P2 está ausente na tetralogia de Fallot grave. Uma raiz aórtica grande recebe
quase todo o débito cardíaco de ambas as câmaras ventriculares e a aorta se dilata
e é acompanhada por um som de ejeção da raiz que não varia com a respiração.
(De JA Shaver, JJ Leonard, DF Leon, Examination of the Heart, Part IV, Auscultation
of the Heart. Dallas, American Heart Association, 1990, p.45. Copyright, American
Heart Association.)
CAPÍTULO e13
Ej
B1
B2
B1
B2
mascarar-se como EAo. O prolapso ou flail do folheto anterior resulta em um jato de IM direcionado posteriormente que se irradia para
as axilas ou para a região infraescapular esquerda. O flail do folheto
está associado a um sopro de intensidade de grau 3 ou 4 que pode
ser auscultado em todo o precórdio nos pacientes com tórax magro.
A presença de uma B3 ou de um sopro mesodiastólico curto e com
ruflar decorrente de fluxo aumentado significa que há IM grave.
Manobras à beira do leito que reduzem a pré-carga ventricular esquerda, como ficar de pé, farão com que o clique e o sopro da
PVM aproximem-se da primeira bulha cardíaca, já que o prolapso
do folheto ocorre mais cedo na sístole. A posição de pé também faz
o sopro ficar mais alto e mais longo. Na posição de agachamento, a
pré-carga ventricular esquerda e a pós-carga são aumentadas abruptamente, levando a um aumento do volume ventricular esquerdo, e o
clique e sopro abandonam a primeira bulha cardíaca, à medida que
o prolapso do folheto é retardado; o sopro fica mais suave e apresenta duração mais curta (Fig. e13.3). Como observado anteriormente,
essas respostas às posições de pé e de agachamento são direcionalmente semelhantes àquelas observadas nos pacientes com CMOH.
Um sopro sistólico apical tardio indicativo de IM pode ser auscultado transitoriamente no contexto de isquemia miocárdica aguda; ele é causado por retração apical e má coaptação dos folhetos em
resposta a alterações estruturais e funcionais do ânulo ventricular e
mitral. A intensidade do sopro varia como função da pós-carga ventricular esquerda e aumentará em caso de hipertensão. A ETT é recomendada para avaliação de sopros sistólicos tardios.
13-5
DIAGNÓSTICO DIFERENCIAL DE UM SOPRO HOLOSSISTÓLICO
Início com B1 finalização em B2 ou depois dela
Intensidade máxima
sobre o ápice
Radiação para axilas ou base
A2 não auscultado sobre
o ápice
Redução da intensidade
com nitrato de amila
Intensidade máxima sobre a borda
esternal esquerda
Irradiação para epigástrio e borda esternal direita
Aumento da intensidade durante a inspiração
Onda c-v proeminente com
y descendente acentuado
no pulso venoso jugular
Insuficiência mitral
Insuficiência tricúspide
PARTE II
Impulso ventricular
esquerdo
hiperdinâmico
Desdobramento
amplo de B2
Principais Manifestações e Apresentações das Doenças
Insuficiência mitral
primária (p. ex.,
reumática, cordão
rompido)
Impulso ventricular
esquerdo sustentado
B2 única ou
desdobramento
estreito de B2
Impulso diastólico paraesternal
esquerdo proeminente
Impulso sistólico
paraesternal breve normal
P2 normal
Raramente B2 paradoxal
Impulso paraesternal
esquerdo sistólico contínuo
Desdobramento estreito
de B2 com aumento
acentuado na
intensidade de P2
Primária
Secundária a
hipertensão
pulmonar
Insuficiência mitral
secundária (cardiomiopatia
dilatada; disfunção
muscular papilar ou estágio
tardio de insuficiência
mitral primária)
Favorece
comunicação
intraventricular;
frequentemente
difícil de diferenciar
do sopro
regurgitante mitral
Figura e13.5 Diagnóstico diferencial de um sopro holossistólico.
ta. A IT é mais comumente um processo passivo que resulta secundariamente de elevações crônicas da pressão da artéria pulmonar e ventricular direita, que levam a aumento ventricular direito, dilatação
anular, separação do músculo papilar e falha na coaptação do folheto.
O sopro holossistólico de uma CIV é mais alto na borda esternal
esquerda de medial a inferior (Fig. e13.2) e irradia-se amplamente.
Ocorre um frêmito no local de intensidade máxima na maioria dos
pacientes. Não há mudanças na intensidade do sopro com a inspiração. A intensidade do sopro varia como função
do tamanho anatômico do defeito. CIV restritivas, pequenas, como exemplificado pela doença
de Roger, criam um sopro muito alto devido ao
gradiente de pressão sistólica significativo e contínuo entre os ventrículos esquerdo e direito.
Com defeitos grandes, as pressões ventriculares
tendem a se equalizar, o fluxo do shunt é equiliBranda
brado e não se ausculta sopro. A distinção entre
ruptura septal ventricular pós-IAM e IM foi revisada anteriormente.
longo da borda esternal esquerda, onde frequentemente é mais alto
do que o examinado no segundo interspaço direito. Quando a IAo é
causada por doença da raiz aórtica, o sopro diastólico pode irradiar-se ao longo da borda esternal direita. As doenças da raiz aórtica causam dilatação ou distorção do ânulo aórtico e falha de coaptação do
folheto. As causas incluem a síndrome de Marfan com formação de
aneurisma, ectasia ânulo-aórtica, espondilite anquilosante e dissecção aórtica.
Sopro de enchimento diastólico (Ruflar)
Estenose mitral
B1
B2
B1
B2
O.S.
A2
O.S.
P2
A2
P2
ECG
■ SOPROS CARDÍACOS DIASTÓLICOS
Sopros diastólicos precoces
(Fig. e13.1E) A IAo crônica resulta em sopro
agudo, em assovio, em decrescendo, de precoce
a mesodiastólico, que começa após o componente aórtico de B2 (A2) e é mais bem auscultado no
segundo interespaço direito (Fig. e13.6). O sopro
pode ser suave e difícil de auscultar, a menos que
a ausculta seja realizada com o paciente inclinado
para frente e com a expiração completa. Esta manobra leva a raiz aórtica para mais perto da parede torácica anterior. A irradiação do sopro pode
fornecer um indício para a causa da IAo. Com
doença valvar primária, como aquela causada por
doença bicúspide congênita, prolapso ou endocardite, o sopro diastólico tende a se irradiar ao
13-6
Intensidade máxima sobre o
terceiro e quarto espaços
intercostais esquerdos inferiores
Irradiação disseminada,
frêmito palpável
Intensidade reduzida
com nitrato de amila
Nenhuma alteração na
intensidade durante inspiração
Desdobramento amplo de B2
B1
B2
B1
O.S.
B2
O.S.
Grave
A2 P2
A2 P2
Figura e13.6 Sopro de enchimento diastólico (ruflar) na estenose mitral. Na estenose mitral leve,
o gradiente diastólico da valva é limitado às fases de enchimento ventricular rápido na diástole precoce e
pré-sístole. O ruflar pode ocorrer durante um ou outro período ou em ambos. À medida que o processo de
estenose torna-se grave, há um gradiente maior de pressão por meio da valva durante todo o período de
enchimento diastólico e o ruflar persiste por toda a diástole. À medida que a pressão atrial esquerda torna-se maior, o intervalo entre A2 (ou P2) e o estalido de abertura (EA) encurta-se. Na estenose mitral grave,
desenvolve-se hipertensão pulmonar secundária que resulta em P2 hiperfonético e o intervalo de desdobramento em geral estreita-se. ECG, eletrocardiograma. (De JA Shaver, JJ Leonard, DF Leon, Examination
of the Heart, Part IV, Auscultation of the Heart. Dallas, American Heart Association, 1990, p.55. Copyright,
American Heart Association.)
©2013, AMGH Editora Ltda. Todos os direitos reservados.
Abordagem ao Paciente com Sopro Cardíaco
Sopros mesodiastólicos
(Figs. e13.1G e e13.1H.) Os sopros mesodiastólicos resultam de obstrução e/ou fluxo aumentado no nível da valva mitral ou tricúspide. A febre reumática é a causa mais comum de EM (Fig. e13.7). Em
pacientes mais jovens com valvas flexíveis, a B1 é hiperfonética e o
sopro começa após um estalido de abertura, que é um som agudo
que ocorre imediatamente após B2. O intervalo entre o componente
pulmonar da segunda bulha cardíaca (P2) e o estalido de abertura é
inversamente relacionada com a magnitude do gradiente de pressão
atrial esquerdo e ventricular esquerdo. O sopro de EM é de tom grave e, portanto, mais bem auscultado com a campânula do estetoscópio. É mais alto no ápice do ventrículo esquerdo e frequentemente
é reconhecido apenas quando o paciente está virado em posição de
decúbito lateral esquerdo. Em geral tem intensidade de grau 1 ou 2,
mas pode estar ausente quando o débito cardíaco está gravemente
reduzido apesar de obstrução significativa. A intensidade do sopro
aumenta durante as manobras que aumentam o débito cardíaco e o
fluxo da valva mitral, como exercícios. A duração do sopro reflete a
extensão de tempo durante a qual a pressão atrial esquerda excede a
pressão diastólica ventricular esquerda. Um aumento da intensidade
do sopro imediatamente antes de B1, um fenômeno conhecido como
acentuação pré-sistólica (Figs. e13.1A, e13.7) ocorre em pacientes em
ritmo sinusal e é causado por um aumento tardio do fluxo transmitral com contração atrial. A acentuação pré-sistólica não ocorre em
pacientes com fibrilação atrial.
O sopro mesodiastólico associado a estenose tricúspide é mais
bem auscultado na borda esternal esquerda inferior e aumenta de
intensidade com a inspiração. Uma deflexão y prolongada descendente pode ser visível sob a forma de onda venosa jugular. Este sopro é muito difícil de auscultar e frequentemente é obscurecido pelos
eventos acústicos do lado esquerdo.
Existem várias outras causas para os sopros mesodiastólicos. Mixomas atriais esquerdos de tamanho grande podem sofrer prolapso
ao longo da valva mitral e causar graus variáveis de obstrução ao influxo ventricular esquerdo (Cap. 240). O sopro associado a um mixoma atrial pode mudar de duração e intensidade com alterações na
posição do corpo. Não há presença de estalido de abertura e não há
acentuação pré-sistólica. Um fluxo diastólico mitral aumentado pode
ocorrer com IM grave isolada ou com um grande shunt esquerda-direita no nível ventricular ou de grande vaso e produzir uma bulha (B3) de enchimento rápido e suave seguida de um sopro apical
mesodiastólico curto e de tom grave. O sopro de Austin Flint da IAo
crônica grave já foi descrito.
Um sopro mesodiastólico curto raramente é auscultado durante
um episódio de febre reumática aguda (sopro de Carey-Coombs) e
provavelmente é causado pelo fluxo através de uma valva mitral edematosa. Não há presença de estalido de abertura na fase aguda e o sopro dissipa-se com a resolução do ataque agudo. O bloqueio cardíaco
completo com ativação atrial e ventricular dissincronizada pode estar
associado a sopros mesodiastólicos ou diastólicos tardios intermitentes se a contração atrial ocorrer quando a valva mitral estiver parcialmente fechada. Os sopros mesodiastólicos indicativos de aumento
do fluxo da valva tricúspide podem ocorrer com IT isolada grave e
com CIA grandes e shunt esquerda-direita significativo. Registram-se outros sinais de CIA (Cap. 236), como o desdobramento fixo de
B2 e um sopro mesossistólico na borda esternal esquerda média ou
superior. A ETT é indicada para avaliação de um paciente com sopro
mesodiastólico ou tardio. Achados específicos de doenças discutidas
anteriormente ajudarão a orientar o tratamento.
CAPÍTULO e13
A IAo grave, crônica, também pode produzir um sopro diastólico
de grau 1 ou 2, de tom mais grave, de médio a tardio no ápice (sopro
de Austin Flint), que, acredita-se, reflete turbulência na área de influxo mitral devido à mistura de fluxo sanguíneo regurgitante (aórtico)
e anterógrado (mitral) (Fig. e13.1G). Este sopro diastólico apical de
tom mais grave pode ser distinguido daquele causado por EM pela
ausência de um estalido de abertura e pela resposta do sopro a um
vasodilatador. A redução da pós-carga com um agente como o nitrito
de amila diminuirá a duração e magnitude do gradiente de pressão
diastólica ventricular esquerda-aórtica e, portanto, o sopro de Austin
Flint de IAo grave ficará mais curto e mais suave. A intensidade do
sopro diastólico da estenose mitral (Fig. e13.7) pode continuar constante ou aumentar com a redução da pós-carga, devido ao aumento
reflexo do débito cardíaco e do fluxo da valva mitral.
Embora a EAo e a IAo possam coexistir, um sopro mesossistólico em crescendo-decrescendo de grau 2 ou 3 frequentemente é
auscultado na base do coração em pacientes com IAo grave isolada
e é causado por aumento do volume e da taxa de fluxo sistólico. A
identificação precisa à beira do leito de EAo coexistente pode ser difícil, a menos que o exame de pulso carotídeo seja anormal ou o sopro
mesossistólico seja de grau 4 ou de maior intensidade. Na ausência de
insuficiência cardíaca, a IAo grave crônica é acompanhada de vários
sinais periféricos de escoamento diastólico significativo, incluindo
uma pressão de pulso ampla, pulso carotídeo em martelo d’água (pulso de Corrigan) e pulsações de Quincke dos leitos ungueais. O sopro
diastólico da IAo grave aguda (Fig. e13.6) é notavelmente de duração
mais curta e de tom mais grave do que o sopro da IAo crônica. Pode
ser muito difícil de avaliar na presença de uma frequência cardíaca
rápida. Esses atributos refletem a taxa abrupta de elevação da pressão
diastólica dentro do ventrículo não preparado e não complacente e
a queda correspondentemente rápida do gradiente de pressão diastólica aórtica-ventricular esquerda. A pressão diastólica ventricular
esquerda pode aumentar suficientemente até resultar em fechamento
prematuro da valva mitral e em uma primeira bulha cardíaca suave.
Não há presença de sinais periféricos de escoamento diastólico significativo.
A insuficiência da valva pulmonar (IP) resulta em um sopro de
precoce a mesodiastólico em decrescendo (sopro de Graham Steell)
que começa após o componente pulmonar de B2 (P2), é mais bem
auscultado no segundo interespaço esquerdo e se irradia ao longo da
borda esternal esquerda. A intensidade do sopro pode aumentar com
a inspiração. Mais comumente, a IP é causada por dilatação do ânulo
valvar devido à elevação da pressão da artéria pulmonar. Sinais de
hipertensão pulmonar, como a elevação do ventrículo direito e uma
B2 hiperfonética, única ou estreitamente desdobrada, estão presentes.
Essas características também ajudam a distinguir a IP da IAo como
causa de um sopro diastólico em decrescendo audível ao longo da
borda esternal esquerda. Pode ocorrer IP na ausência de hipertensão
pulmonar com endocardite ou valva congenitamente deformada. A
IP geralmente está presente após o reparo de tetralogia de Fallot na
infância. Quando não há hipertensão pulmonar, o sopro diastólico é
mais suave e de tom mais grave do que o sopro clássico de Graham
Steell e pode ser difícil avaliar a gravidade da IP.
A ETT é indicada para uma avaliação adicional de um paciente com sopro de precoce a mesodiastólico. A avaliação longitudinal
da gravidade da lesão valvar, do tamanho do ventrículo e da função
sistólica ajuda a direcionar uma potencial decisão para o tratamento
cirúrgico. A ETT também pode fornecer informações anatômicas em
relação à raiz e à aorta ascendente proximal, embora a angiografia
por ressonância magnética ou a tomografia computadorizada possam ser indicadas para uma caracterização mais precisa (Cap. 229).
■ SOPROS CONTÍNUOS
(Figs. e13.1H e e13.8.) Sopros contínuos começam na sístole, atingem
o pico próximo à segunda bulha cardíaca e continuam em toda ou
parte da diástole. Sua presença em todo o ciclo cardíaco implica um
gradiente de pressão entre duas câmaras ou vasos durante a sístole e
a diástole. O sopro contínuo associado a um ducto arterioso patente
é mais bem auscultado na borda esternal esquerda superior. Shunts
grandes e não corrigidos podem levar a hipertensão pulmonar, atenuação ou obliteração do componente diastólico do sopro, reversão
do fluxo do shunt e cianose diferencial dos membros inferiores. Um
aneurisma rompido do seio de Valsalva cria um sopro contínuo de
início abrupto na borda esternal direita superior. A ruptura ocorre
em uma câmara cardíaca direita e o sopro é indicativo de uma diferença de pressão contínua entre a aorta e o ventrículo direito ou o
©2013, AMGH Editora Ltda. Todos os direitos reservados.
13-7
miocárdica aguda graves. O desdobramento fixo de
B2 na presença de um sopro mesossistólico de grau 2
ou 3 na borda esternal esquerda média ou superior
indica CIA. O desdobramento fisiológico, mas amplo, durante o ciclo respiratório, implica fechamento
prematuro de valva aórtica, como ocorre com IM
grave, ou fechamento tardio de valva pulmonar devido a EP ou bloqueio de ramo de feixe direito.
Sopro contínuo versus sopro de ida e volta
B1
B2
B1
B2
B1
B2
B1
B2
Sopro contínuo
Alterações da resistência vascular sistêmica
Os sopros podem mudar as características após manobras que alteram a resistência vascular sistêmica
e a pós-carga ventricular esquerda. Os sopros sisFigura e13.7 Comparação entre sopro contínuo e sopro de ida e volta. Durante a comunicatólicos da IM e da CIV ficam mais altos durante a
ção anormal entre sistemas de alta pressão e de baixa pressão, existe um grande gradiente de pressão
preensão contínua com a mão* (handgrip), a insuem todo o ciclo cardíaco, que produz um sopro contínuo. Um exemplo clássico é o ducto arterioso
flação simultânea dos manguitos de pressão arterial
patente. Às vezes, esse tipo de sopro pode ser confundido com um sopro de ida e volta, que é uma comem ambos os membros superiores até pressões de 20
binação de sopro de ejeção sistólica e de um sopro de incompetência de valva semilunar. Um exemplo
a 40 mmHg acima da pressão sistólica por 20 s, ou a
clássico de sopro de ida e volta é a estenose e a insuficiência aórticas. Um sopro contínuo ocorre em
infusão de um agente vasopressor.
crescendo próximo à segunda bulha (B2), enquanto o sopro de ida e volta tem dois componentes. O
componente de ejeção mesossistólica ocorre em decrescendo e desaparece à medida que se aproxima
Os sopros associados a EAo ou CMOH ficarão
de B2. (De JA Shaver, JJ Leonard, DF Leon, Examination of the Heart, Part IV, Auscultation of the Heart.
mais suaves ou continuarão sem alterações com esDallas, American Heart Association, 1990, p. 55. Copyright, American Heart Association.)
sas manobras. O sopro diastólico da IAo fica mais
alto em resposta a intervenções que elevam a resistência vascular sistêmica.
átrio direito. Um sopro contínuo também pode ser audível ao longo
Alterações opostas nos sopros sistólicos e diasda borda esternal esquerda com uma fístula arteriovenosa coronariatólicos podem ocorrer com o uso de agentes farmacológicos que rena e no local de uma fístula arteriovenosa usada para acesso a hemoduzem a resistência vascular sistêmica. A inalação de nitrito de amila
diálise. O aumento do fluxo através das artérias colaterais intercostais
é hoje raramente usada para este propósito, mas pode ajudar a distinaumentadas de pacientes com coarctação aórtica pode produzir um
guir o sopro da EAo ou CMOH daquele da IM ou CIV, se necessário.
sopro contínuo ao longo do curso de uma ou mais costelas. Um ruído
Os dois primeiros sopros aumentam de intensidade, enquanto os úlcervical com componentes sistólicos e diastólicos (um sopro de ida
timos ficam mais suaves após exposição ao nitrito de amila. Como
e volta, Fig. e13.7) em geral indica uma estenose de artéria carotídea
observado anteriormente, o sopro de Austin Flint da IAo grave fica
de alto grau.
mais suave, mas o ruído mesodiastólico da EM fica mais alto, em resNem todos os sopros contínuos são patológicos. Um zumbido
posta à redução abrupta da resistência vascular sistêmica com nitrito
venoso contínuo pode ser auscultado em crianças e adultos jovens
de amila.
sadios, especialmente durante a gravidez; ele é mais bem avaliado
na fossa supraclavicular direita e pode ser obliterado por compresAlterações no retorno venoso
são digital sobre a veia jugular interna direita ou fazendo com que o
A manobra de Valsalva resulta em um aumento da pressão intrapaciente vire a cabeça na direção do médico. O sopro mamário contorácica, seguido por uma redução do retorno venoso, enchimento
tínuo da gravidez é criado por um aumento do fluxo arterial através
ventricular e débito cardíaco. A maioria dos sopros diminui de intende mamas ingurgitadas e em geral aparece durante o último trimestre
sidade durante a fase de esforço da manobra. As duas exceções notáou no início do puerpério. O sopro é mais alto na sístole. A pressão
veis são os sopros associados ao PVM e à CMOH obstrutiva, sendo
firme com o diafragma do estetoscópio pode eliminar a porção diasque ambos ficam mais altos durante a manobra de Valsalva. O sopro
tólica do sopro.
do PVM também pode tornar-se mais longo quando ocorre prolapso
do folheto mais cedo na sístole com volumes ventriculares menores.
■ AUSCULTA DINÂMICA
Esses sopros comportam-se de maneira semelhante e paralela com
(Quadros e13.2 e 227.1.) A atenção cuidadosa ao comportamento
a posição de pé. Tanto o clique como o sopro do PVM movem-se
dos sopros cardíacos durante manobras simples que alteram a heem uma sincronização semelhante à da B1 como levantar-se rapidamodinâmica cardíaca pode fornecer indícios importantes sobre sua
mente de uma posição de agachamento (Fig. e13.3). O aumento na
causa e significado.
intensidade do sopro da CMOH baseia-se no aumento do gradiente
Sopro de ida e volta
PARTE II
Principais Manifestações e Apresentações das Doenças
Respiração
A ausculta deve ser realizada durante a respiração silenciosa ou com
um pequeno aumento do esforço inspiratório, já que o movimento
mais forçado do tórax tende a obscurecer as bulhas cardíacas. Os
sopros do lado esquerdo podem ser mais bem auscultados ao final
da expiração, quando os volumes pulmonares são minimizados e o
coração e os grandes vasos são trazidos para mais perto da parede
torácica. Este fenômeno é característico do sopro de IAo. Os sopros
com origem do lado direito, como a insuficiência tricúspide ou pulmonar, aumentam de intensidade durante a inspiração. A intensidade dos sopros do lado esquerdo continua constante ou diminui
com inspiração.
A avaliação à beira do leito também deve avaliar o comportamento de B2 com a respiração e a relação dinâmica entre os componentes aórticos e pulmonares (Fig. e13.8). O desdobramento invertido pode ser uma característica de EA, CMOH, bloqueio de ramo
do feixe esquerdo, estimulação apical ventricular direita ou isquemia
13-8
* N. de R. T.: Handgrip – aperto de mão.
QUADRO e13.2 Ausculta dinâmica: manobras à beira do leito
que podem ser usadas para mudar a intensidade dos sopros
cardíacos (ver o texto)
1. Respiração
2. Exercício isométrico* (handgrip)
3. Oclusão arterial transitória
4. Manipulação farmacológica de pré-carga e/ou pós-carga
5. Manobra de Valsalva
6. Levantar-se/agachar-se rapidamente
7. Elevação passiva da perna
8. Batimento pós-prematuro
©2013, AMGH Editora Ltda. Todos os direitos reservados.
relativamente pequeno do fluxo da valva mitral ou alterações no gradiente ventricular esquerdo para o atrial esquerdo.
Desdobramento fisiológico normal
A2
B2
B1
B1
P2
B2
Desdobramento expiratório audível
Expiração
Inspiração
A2
B2
B1
A2
P2
P2
P2
A2
Desdobramento invertido
B2
B1
A2
B2
B1
P2
B1
B2
B1
B2
Figura e13.8 No alto. Desdobramento fisiológico normal. Durante a expiração,
os componentes aórticos (A2) e pulmonares (P2) da segunda bulha cardíaca são separados por menos de 30 ms e são escutados como uma única bulha. Durante a
inspiração, o intervalo de desdobramento amplia-se e A2 e P2 são claramente separados em duas bulhas distintas. Embaixo. O desdobramento expiratório audível. O
desdobramento fisiológico amplo é causado por um atraso em P2. O desdobramento
invertido é produzido por um atraso em A2, resultando em movimento paradoxal, isto
é, com a inspiração, P2 move-se em direção a A2 e o intervalo de desdobramento
é estreitado. O desdobramento fisiológico estreito ocorre na hipertensão pulmonar
e tanto A2 como P2 são audíveis durante a expiração em um intervalo de desdobramento estreito devido ao aumento da intensidade e composição de alta frequência
de P2. (De JA Shaver, JJ Leonard, DF Leon, Examination of the Heart, Part IV, Auscultation of the Heart. Dallas, American Heart Association, 1990, p.17. Copyright,
American Heart Association.)
dinâmico do trato do fluxo ventricular esquerdo que ocorre com a redução do enchimento ventricular. O agachamento resulta em aumentos abruptos tanto no retorno venoso (pré-carga) como na pós-carga
ventricular esquerda que aumenta o volume ventricular, mudanças
que previsivelmente causam uma redução da intensidade e duração
dos sopros associados a PVM e CMOH; o clique e o sopro da PVM
afastam-se de B1 com o agachamento. A elevação passiva da perna
pode ser usada para aumentar o retorno venoso em pacientes que
não conseguem agachar-se ou ficar de pé. Essa manobra pode levar
a uma redução da intensidade do sopro associada a CMOH mas tem
menos efeito o em pacientes com PVM.
Após extrassístole ventricular
Uma mudança na intensidade de um sopro sistólico no primeiro batimento após uma extrassístole, ou no batimento após um ciclo de
longa duração nos pacientes com fibrilação atrial, pode ajudar a distinguir EAo de IM, particularmente em um paciente idoso no qual
o sopro de EAo é bem transmitido para o ápice. Os sopros sistólicos
causados por obstrução do fluxo ventricular esquerdo, como aquele
causado por EAo, aumentam de intensidade no batimento após uma
extrassístole devido a efeitos combinados de aumento do enchimento
ventricular esquerdo e potencialização pós-extrassistólica da função
contrátil. O fluxo anterógrado se acelera, provocando um aumento
do gradiente e um sopro mais alto. A intensidade do sopro de IM não
muda no batimento pós-extrassístole, pois há um aumento adicional
■ ECOCARDIOGRAFIA
(Ver Fig. e13.10, Caps. 227 e 229.) A ecocardiografia com Doppler e
fluxo em cores e espectral é uma ferramenta valiosa para a avaliação
de sopros cardíacos. As informações em relação a estrutura e função
valvar, tamanho da câmara, espessura da parede, função ventricular,
pressões arteriais pulmonares estimadas, fluxo de shunt intracardíaco, fluxo venoso pulmonar e hepático e fluxo aórtico podem ser imediatamente verificados. É importante observar que sinais de Doppler
de regurgitação valvar mínima ou branda sem consequências clínicas
podem ser detectados com valvas tricúspides, pulmonares e mitrais
estruturalmente normais. Esses sinais não são capazes de gerar turbulência suficiente para criar um sopro audível.
A ecocardiografia é indicada para a avaliação de pacientes com
sopros precoces, tardios ou holossistólicos e pacientes com sopros
mesossistólicos de grau 3 ou mais altos. Os pacientes com sopros mesossistólicos de grau 1 ou 2, mas com outros sinais ou sintomas de
doença cardiovascular, como aqueles de ECG ou raios X, também
devem ser submetidos a ecocardiografia. A ecocardiografia é indicada para a avaliação de qualquer paciente com sopro diastólico e
para pacientes com sopros contínuos não causados por um zumbido
venoso ou sopro mamário. A ecocardiografia também deve ser considerada quando há uma necessidade clínica de verificar a estrutura
e a função cardíacas normais de um paciente cujos sinais e sintomas
provavelmente são de origem não cardíaca. A realização de ecocardiografia seriada para acompanhar a evolução de indivíduos assintomáticos com cardiopatia valvar é uma característica primordial de
sua avaliação longitudinal e fornece informações valiosas que podem
influenciar consideravelmente as decisões quanto ao momento da
cirurgia. A ecocardiografia de rotina não é recomendada para pacientes assintomáticos com sopro mesossistólico de grau 1 ou 2 sem
outros sinais de cardiopatia. Para essa categoria de pacientes, o encaminhamento a um especialista cardiovascular deve ser considerado
se houver dúvidas sobre a importância do sopro após o exame inicial.
O uso seletivo de ecocardiografia delineado anteriormente não
foi submetido a uma análise rigorosa do custo-benefício. Pelo menos um estudo sugeriu que o encaminhamento inicial de pacientes
pediátricos com sopros cardíacos a um especialista resulta em uma
economia de custos modesta.
Para alguns médicos, os dispositivos portáteis ou miniaturizados
de ultrassonografia cardíaca substituíram o estetoscópio. Embora vários relatos atestem a sensibilidade aperfeiçoada desses dispositivos
para a detecção de cardiopatia valvar, a acurácia é altamente depen-
©2013, AMGH Editora Ltda. Todos os direitos reservados.
Abordagem ao Paciente com Sopro Cardíaco
Desdobramento fisiológico
estreito (↑P2)
CAPÍTULO e13
B2
B1
A2
P2
Desdobramento
fisiológico amplo
■ CONTEXTO CLÍNICO
Outros indícios sobre a etiologia e importância de um sopro cardíaco
podem ser coletados a partir da história e de outros achados do exame físico. Os sintomas sugestivos de doença cardiovascular, neurológica ou pulmonar ajudam a enfocar o diagnóstico diferencial, o mesmo que fazem os achados relevantes para a pressão venosa jugular
e as formas de onda, os pulsos arteriais, outras bulhas cardíacas, os
pulmões, o abdome, a pele e as extremidades. Em muitos casos, estudos laboratoriais, ECG e/ou raios X de tórax podem ter sido obtidos
anteriormente e podem conter informações valiosas. Um paciente
com suspeita de endocardite infecciosa, por exemplo, pode ter um
sopro em um contexto de febre, calafrios, anorexia, fadiga, dispneia,
esplenomegalia, petéquias e hemoculturas positivas. Um sopro sistólico novo em um paciente com queda acentuada da pressão arterial
após IAM recente sugere ruptura do miocárdio. Em contrapartida,
um sopro mesossistólico isolado de grau 1 ou 2 na borda esternal
esquerda em um adulto jovem sadio, ativo e assintomático é mais
provavelmente um achado benigno para o qual nenhuma avaliação
adicional é indicada. O contexto no qual o sopro é avaliado frequentemente exprime a necessidade de exames adicionais.
13-9
■ ABORDAGEM INTEGRADA
A identificação precisa de um sopro começa com uma abordagem
sistemática à ausculta cardíaca. A
caracterização de seus principais
Sopro sistólico
Sopro diastólico
Sopro contínuo
atributos, como revisado anteriormente, possibilita ao examinador construir um diagnóstico
diferencial preliminar, que é deMesossistólico, grau
• Sistólico precoce
pois refinado pela integração das
2 ou menos
• Mesossistólico,
informações disponíveis a partir
ETT
grau 3 ou mais
da anamnese, de achados cardía• Sistólico tardio
• Holossistólico
cos associados, exame físico geral
e contexto clínico. A necessidade
e a urgência de exames adicionais
vêm em seguida. A correlação
Sintomáticos ou
ETE, IM cardíaca,
Assintomáticos
• Zumbido venoso
dos achados à ausculta com os
outros sinais de
cateterização se
e sem achados
• Sopro mamário
dados não invasivos fornece um
cardiopatia*
apropriado
associados
recurso de informação adicional
e uma oportunidade de aumentar
Nenhum exame adicional
as habilidades para o exame físico.
Restrições de custos exigem que os
exames de imagem não invasivos
Figura e13.9 Estratégia para a avaliação de sopros cardíacos. *Se um eletrocardiograma ou raios X de tórax tiverem
sejam justificados com base em
sido obtidos e forem anormais, a ecocardiografia é indicada. ETT, ecocardiografia transtorácica; ETE, ecocardiografia transesua contribuição para o diagnóstisofágica; RM, ressonância magnética. (Adaptada de Bonow et al: J Am Coll Cardiol 32:1486;1998.)
co, tratamento e prognóstico. Estudos adicionais são necessários para
avaliar a relação custo-benefício da
dente do operador e as considerações sobre o aumento do custo não
aplicação da tecnologia de imagem mais recente em pacientes com
foram adequadamente abordadas. O uso de estetoscópicos eletrôsopros cardíacos.
nicos ou digitais com recursos como display espectral também foi
proposto como método para melhorar a caracterização dos sopros
BIBLIOGRAFIA
cardíacos e o ensino orientado da ausculta cardíaca.
Sopro cardíaco
PARTE II
Principais Manifestações e Apresentações das Doenças
13-10
■ OUTROS EXAMES CARDIOLÓGICOS
(Cap. 229, Fig. e13.9) Em relativamente poucos pacientes, a avaliação
clínica e a ETT não caracterizam de maneira adequada a origem e
importância de um sopro cardíaco. A ecocardiografia transesofágica
(ETE) pode ser considerada para avaliação adicional, especialmente
quando as janelas de ETT são limitadas por tamanho do corpo, configuração do tórax ou patologia intratorácica. A ETE oferece sensibilidade aumentada para a detecção de uma grande variedade de distúrbios cardíacos estruturais. O exame de ressonância magnética (RM)
cardíaca com sincronia eletrocardiográfica, embora de capacidade
limitada para apresentar a morfologia valvar, pode fornecer informações quantitativas em relação ao funcionamento valvar, à gravidade
da estenose, fração regurgitante, volume regurgitante, fluxo do shunt,
tamanho do grande vaso e da câmara, função ventricular e perfusão
miocárdica. A RM tem uma capacidade maior do que a tomografia
cardíaca computadorizada (TCC) nesse aspecto e suplantou de longe
a necessidade de cateterização cardíaca e a avaliação hemodinâmica
invasiva quando há uma discrepância entre os achados clínicos e ecocardiográficos. A angiografia coronariana invasiva é realizada rotineiramente na maioria dos pacientes adultos antes da cirurgia valvar,
especialmente quando há suspeita de coronariopatia com base nos
sintomas, fatores de risco e/ou idade. O uso da angiografia coronariana por tomografia computadorizada (ACTC) para excluir doença da
artéria coronária em pacientes jovens com baixa probabilidade pré-exame de doença antes de cirurgia valvar está sob investigação ativa.
Babu AN et al: Eponyms and the diagnosis of aortic regurgitation: What says
the evidence? Ann Intern Med 138:736, 2003
Barrett MJ et al: Mastering cardiac murmurs: The power of repetition. Chest
126:470, 2004
Bonow RO et al: ACC/AHA 2006 Guidelines for the management of patients
with valvular heart disease: A report of the American College of Cardiology/American Heart Association Task Force on Practice Guidelines
(Committee on Management of Patients with Valvular Heart Disease).
American College of Cardiology Web Site. Available at http://www.acc.org/
clinical/guidelines/valvular/index.pdf
Choundhry NK, Etchells EE: The rational clinical examination: Does this
patient have aortic regurgitation? JAMA 281:2231, 1999
Etchells E et al: Does this patient have an abnormal systolic heart murmur?
JAMA 277:564, 1997
Fang J, O’Gara P: The History and Physical Examination in P Libby et al
(eds). Braunwald’s Heart Disease: A Textbook of Cardiovascular Medicine,
8th ed, Philadelphia, Saunders Elsevier, 2008
Hoyte H et al: Cardiac auscultation training of medical students: A comparison of electronic sensor-based and acoustic stethoscopes. BMC Med Educ
5:14, 2005
Kobal SL et al: Comparison of effectiveness of hand-carried ultrasound to
bedside cardiovascular physical examination. Am J Cardiol 96:1002, 2005.
Tavel ME: Cardiac auscultation: A glorious past – and it does have a future!
Circulation 113:1255, 2006
Vukanovic-Criley JM et al: Competency in cardiac examination skills in
medical students, trainees, physicians and faculty: A multicenter study.
Arch Intern Med 166:610, 2006
©2013, AMGH Editora Ltda. Todos os direitos reservados.












