Protocolos de Microbiologia Clínica
Urocultura
Parte 3
Carlos Henrique Pessôa
de Menezes e Silva
Doutor em Microbiologia
Microbiologista do Centro Tecnológico
de Análises (CETAN), Vila Velha-ES
Consultor em Microbiologia do Laboratório Landsteiner, Vitória-ES
: [email protected]
Introdução
A infecção sintomática do trato urinário (ITU) situa-se entre as mais freqüentes
infecções bacterianas do ser humano,
figurando como a segunda infecção mais
comum na população em geral, predominando entre os adultos em pacientes do
sexo feminino. Nas crianças, particularmente no primeiro ano de vida, a infecção
urinária também é muito comum, predominando igualmente no sexo feminino;
nesta população de pacientes pediátricos,
predomina a pielonefrite, recorrente na
maioria dos casos, devido à presença de
refluxo vésico-ureteral, uni ou bilateral.
Definição
A infecção urinária pode comprometer somente o trato urinário baixo, o que
especifica o diagnóstico de cistite, ou
afetar simultaneamente o trato urinário
inferior e o superior; neste caso, utilizase a terminologia infecção urinária alta,
também denominada pielonefrite. A
infecção urinária baixa ou cistite pode
ser sintomática ou não. As infecções do
trato urinário podem ser complicadas
ou não complicadas, as primeiras tendo
maior risco de falha terapêutica e sendo
associadas a fatores que favorecem a
ocorrência da infecção. A infecção urinária é complicada quando ocorre em
um aparelho urinário com alterações
estruturais ou funcionais. Habitualmente,
as cistites são infecções não complicadas
enquanto as pielonefrites, ao contrário,
são mais freqüentemente complicadas,
pois em geral resultam da ascensão de
microrganismos do trato urinário inferior
e estão freqüentemente associadas com
a presença de cálculos renais. Tanto a infecção urinária baixa como a alta podem
ser agudas ou crônicas e sua origem pode
ser comunitária ou hospitalar.
132
Epidemiologia
A maior suscetibilidade à infecção
no sexo feminino é devida às condições
anatômicas: uretra mais curta e sua maior
proximidade com a vagina e ânus. Outros
fatores que aumentam o risco de ITU nas
mulheres incluem: episódios prévios de
cistite, o ato sexual, o uso de certas geléias
espermicidas, a gestação e o número de
gestações, o diabetes (apenas no sexo
feminino) e a higiene deficiente, mais freqüente em pacientes com piores condições
socioeconômicas e obesas.
No adulto do sexo masculino, favorecem a ITU a instrumentação das vias
urinárias – incluindo-se o cateterismo
vesical – e a hiperplasia prostática; nos
idosos e em indivíduos hospitalizados, as
taxas de ITU também são elevadas pelos
fatores citados e por inúmeros outros, relacionados àquela faixa etária. As taxas de
ITU são bem maiores nos homossexuais
masculinos, estando relacionadas com a
prática mais freqüente de sexo anal não
protegido.
A infecção do trato urinário baixo
(cistite), quando sintomática, exteriorizase clinicamente pela presença habitual de
disúria, urgência miccional, polaciúria,
nictúria e dor supra-púbica. Febre, neste
caso, não é comum. Na anamnese, a
ocorrência prévia de quadros semelhantes,
diagnosticados como cistite, deve ser valorizada. O aspecto da urina pode também
trazer informações valiosas: urina turva
(pela presença de piúria) e/ou avermelhada (pela presença de sangue), causada
por cálculo e/ou pelo próprio processo
inflamatório.
A infecção do trato urinário alto
(pielonefrite), que habitualmente se
inicia como um quadro de cistite, é
habitualmente acompanhada de febre
(geralmente > 38oC), de calafrios e de dor
lombar, uni ou bilateral. Esta tríade febre
+ calafrios + dor lombar está presente
na maioria dos quadros de pielonefrite.
A dor lombar pode se irradiar para o
abdômen ou para o(s) flanco(s) e, mais
raramente, para a virilha, situação que
sugere mais fortemente a presença de
cálculo, com ou sem infecção, na dependência da presença dos outros sintomas
relacionados. Os sintomas gerais de um
processo infeccioso agudo podem também estar presentes e sua intensidade é
diretamente proporcional à gravidade
da pielonefrite. A maioria dos pacientes
com pielonefrite refere história prévia de
cistite, geralmente detectada nos últimos
seis meses.
As infecções agudas em pacientes
sem cateter são freqüentes, sobretudo,
em mulheres e resultam em milhões de
consultas e internações em todo o mundo.
Estas infecções se apresentam em cerca de
1-3% dos jovens em idade escolar e depois
sua incidência aumenta ao ser iniciada
a atividade sexual na adolescência. A
maioria das infecções sintomáticas agudas é observada em mulheres jovens e é,
comparativamente, rara em idosos maiores
de 50 anos. A bacteriúria assintomática é
mais freqüente nos idosos acima de 65
anos, sejam homens ou mulheres.
Os microrganismos mais freqüentemente envolvidos nas ITU incluem
bactérias da família Enterobacteriaceae.
O agente causal de ITU mais freqüente é
a Escherichia coli, a qual está associada a
aproximadamente 80% de todas as ITUs
ambulatoriais e também é responsável por
uma grande porcentagem de infecções
urinárias em pacientes hospitalizados.
Outros membros desta família que também
são geralmente encontrados como agentes
causais de ITU incluem Klebsiella, Proteus
e Enterobacter. Enterococcus faecalis e
NewsLab - edição 88 - 2008
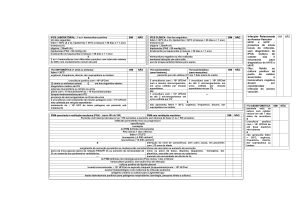
Contagem
(UFC/mL)1
Critério segundo a leucocitúria no sedimento
(leucócitos/campo em aumento de 40x)
>9
<9
BS
BSp
Mulheres
> 105
10 a 10
BS
NA
103
BS
NEG
BS
BSp
BS
NEG
4
5
Homens
> 105
10 a 10
3
4
cultivo monomicrobiano; BS: bacteriúria significativa (informar espécie e resultado do antibiograma); BSp: provável bacteriúria significativa (informar espécie, antibiograma e considerar, a título
de observação, que chama a atenção a escassa reação inflamatória); NA: solicitar nova amostra;
NEG: informar ausência de crescimento de microrganismos.
1
Pseudomonas aeruginosa também são geralmente associados a ITU. Staphylococcus
saprophyticus é uma causa conhecida
de ITU em mulheres, com contagens de
colônias geralmente inferiores a 105 UFC/
mL de urina.
No quadro acima, a correlação entre
a contagem bacteriana e a presença de
sintomas para a documentação de infecção
urinária em adultos, assim como os critérios para a liberação de uma urocultura
monomicrobiana em pacientes adultos.
Bacteriúria Assintomática
A bacteriúria assintomática (BA) é
definida pela presença de uropatógenos
com contagens de colônias iguais ou
superiores a 105 UFC/mL de urina em
mais de dois cultivos sucessivos em
um indivíduo assintomático. Tem-se
demonstrado que as complicações pósoperatórias (bacteremias) são reduzidas
mediante o reconhecimento e tratamento da BA antes da cirurgia urológica e
que as mulheres grávidas devem ser investigadas durante o primeiro trimestre e
tratadas caso possuam bacteriúria, para
diminuir o risco de pielonefrite aguda e
de prematuridade. O antibiograma deve
dirigir o tratamento. Novas uroculturas
devem ser feitas pós-tratamento para
que sejam detectadas possíveis bacteriúrias recorrentes. A BA ocorre em
cerca de 40% de homens e mulheres
idosos, porém, só uma pequena parcela
destes pacientes desenvolve infecção
sintomática.
NewsLab - edição 88 - 2008
Relevância Clínica da Bacteriúria
Assintomática
Mulheres grávidas: Aproximadamente
30-40% das mulheres grávidas (identificadas no primeiro trimestre e sem tratamento
prévio com antimicrobianos) desenvolvem
pielonefrite mais tarde na gravidez; na
maioria das vezes isto acontece ao término do segundo ou no início do terceiro
trimestre. A pielonefrite durante a gravidez
normalmente requer hospitalização. Como
com qualquer enfermidade febril que
ocorre durante a gravidez, a pielonefrite é
também associada com trabalho de parto
prematuro. A bacteriúria assintomática durante a gravidez na ausência de pielonefrite
aguda também pode ser associada com
retardamento de crescimento intra-uterino
e ruptura prematura de membranas. No
entanto, a bacteriúria pode ser apenas uma
condição associada em vez de ser a causa
destas gestações adversas. A mais eficiente
triagem seria obter um espécime de urina
para cultura ao término do primeiro ou no
início do segundo trimestre (12 a 16 semanas de gravidez). Antes do tratamento, duas
culturas de urina com contagem de colônias
≥ 105 UFC/mL do mesmo microrganismo
indicariam a presença de uma bacteriúria
assintomática. Porém, 1-2% das mulheres
grávidas desenvolverão bacteriúria mais
tarde durante o curso da gravidez.
Culturas de urina devem ser feitas
como triagem para bacteriúria na gravidez. Mulheres grávidas com bacteriúria
microbiologicamente documentada de-
veriam ser tratadas independentemente
do grau de piúria. A duração da terapia
não é totalmente estabelecida, mas
geralmente são recomendados de três a
sete dias de tratamento. A terapia deve
ser selecionada com base na susceptibilidade antimicrobiana do microrganismo
infectante. A seleção de um antimicrobiano apropriado está um pouco limitada
pelos efeitos adversos potenciais para
o feto. Amoxicilina, nitrofurantoína e
cefalosporinas são seguros na gravidez,
embora a nitrofurantoína deva ser evitada
em mulheres que estão no final da gestação. Apesar de preocupações teóricas
de teratogenicidade com trimetoprim, a
associação sulfametoxazol + trimetoprim
foi usada durante a gravidez em muitos
estudos e não houve nenhuma evidência
de resultados prejudiciais para o feto.
Poderia ser considerada uma droga de
segunda linha, embora antimicrobianos
que contêm sulfa deveriam ser evitados
em mulheres que estão no final da gestação. São contra-indicados quinolonas
e macrolídeos durante a gravidez.
Uroculturas pós-tratamento devem
ser feitas para confirmar a cura. Novas
uroculturas devem ser feitas regularmente
após a gravidez, pois as mulheres com uma
infecção anterior têm risco aumentado
de infecção reincidente. A frequência de
triagens subseqüentes não foi determinada
e nenhuma recomendação definitiva pode
ser feita, embora uroculturas mensais possam ser apropriadas.
Mulheres não grávidas: Estudos longitudinais em populações diferentes de mulheres não informaram evidência de uma
associação entre bacteriúria assintomática
e resultados adversos como hipertensão,
cicatrização ou falência renal. Portanto,
os esquemas terapêuticos não são padronizados para estas pacientes.
Diabéticos: Pela frequência aumentada de complicações severas de infecções
urinárias, como pielonefrite enfisematosa,
bacteremia e abscessos perinefríticos em
pacientes diabéticos, foi recomendado mundialmente que a bacteriúria assintomática
em diabéticos fosse tratada.
Rotina Laboratorial
Os procedimentos laboratoriais para
a liberação de uroculturas devem ser padronizados pelo laboratório a fim de que
133
Protocolos de Microbiologia Clínica
o clínico possa interpretar da forma mais
clara possível os resultados obtidos.
Sedimento
O sedimento de urina, realizado com
uma amostra corretamente coletada, é
uma ferramenta fundamental para a interpretação da urocultura. Entretanto, a
sensibilidade e a especificidade dependem
de certos fatores, como o tipo de amostra,
o tempo de retenção, o sexo e a idade do
paciente, bem como a presença de outras
patologias. Considera-se que um sedimento de urina é anormal quando uma gota do
centrifugado de 10 mL da amostra contém
mais de nove leucócitos por campo em
aumento de 400 vezes.
Coloração de Gram
É bem conhecido que a presença de
um ou mais microrganismos por campo
de imersão (1000x) na coloração de Gram
de uma gota de urina não centrifugada
correlaciona-se com um cultivo de mais
de 105 UFC/mL. Entretanto, este procedimento carece de sensibilidade, uma vez
que estamos trabalhando no limite de
detecção do microscópio ótico (1000x) e
do método, já que a observação de uma
só bactéria seja correlacionada com a
presença de mais de 105 UFC/mL. Por
outro lado, a presença de microrganismos
contaminantes pode, muitas vezes, ser
interpretada como um resultado falsopositivo. A coloração de Gram de uma
gota de urina não centrifugada constitui,
entretanto, um bom método para controle
de qualidade do sedimento e da cultura
(Figura 1). Além disso, na maioria dos casos, pode ser útil para a documentação de
bacteriúria sintomática, com a orientação
adicional sobre o tipo de microrganismo
envolvido, principalmente quando se trata
de amostras de pacien¬tes de alto risco
e quando o médico assistente necessita
adotar uma terapêutica antimicrobiana
precoce. Finalmente, há indicações claras
para a realização de uma coloração de
Gram da urina:
- pacientes que estão recebendo terapia
antimicrobiana
- pacientes que apresentam sedimento
patológico com culturas negativas, para
verificar a presença de microrganismos
exigentes. Neste sentido, deve-se também
realizar uma coloração de Ziehl-Neelsen
134
Figura 2. Semeadura em “esteira” feita
com alça calibrada
Figura 1. Gram de gota de urina não
centrifugada
- pacientes com sepsis com ponto de
partida urinário
Interpretação
Todas as amostras de urina encaminhadas ao laboratório de microbiologia devem
ser examinadas imediatamente, ou colocadas
em geladeira até poderem ser examinadas. Os
procedimentos incluem o seguinte: quando
não há pedido de E.A.S., deve-se (após a semeadura) centrifugar cerca de 10 mL de urina
e examinar o sedimento para observação de
leucócitos PMN e células bacterianas, ou
então o exame do esfregaço de uma gota de
urina (não centrifugada) corada pelo método
de Gram deve ser feito. Duas ou mais células
bacterianas por campo de imersão em óleo
geralmente indicam a presença de infecção.
A presença de um ou mais leucócitos PMN
por campo de imersão é uma indicação a
mais de ITU. Amostras de urina não infectadas
evidenciarão normalmente nenhuma ou poucas bactérias ou leucócitos por lâmina. Em
amostras de mulheres a presença de muitas
células escamosas epiteliais, misturadas ou
não a bactérias, é forte evidência de que a
amostra está contaminada com microbiota
vaginal e é necessário colher outra, a despeito
do número de bactérias por campo.
Semeadura de rotina
Usa-se uma alça calibrada (de platina,
níquel-cromo ou plástica) de 1 µL (0,001
mL) para inoculação na placa com meio
sólido, preferencialmente através do método
de “esteira” (Figura 2). A placa é incubada
durante 18-24 horas e o número de colônias
é contado. Este número é multiplicado por
1.000 para converter a unidade microlitro em mililitro. O valor obtido indica o
número de colônias por mililitro de urina.
Por exemplo, se a cultura de urina feita
com uma alça calibrada de 1 µL de urina
permitiu o crescimento de 145 colônias,
a contagem de colônias será 145.000 ou
1,45 x 105 UFC/mL de urina. Para aqueles
laboratórios que utilizam alças calibradas de
10 µL (0,01 mL), o resultado final deve ser
obtido multiplicando-se por 100 o número
de colônias crescidas.
Várias combinações de meios de cultura
são recomendadas. No entanto, o laboratório
deve padronizar aqueles meios que melhor
se adequem à sua rotina. Algumas sugestões
são dadas a seguir:
Ágar CLED (ou Brolacin) 60mm
(placas de vidro ou plástico)
Ou
Ágar CLED (ou Brolacin) 60mm +
Ágar Sangue 60mm (placas de
vidro ou plástico)
Ou
Ágar CLED (ou Brolacin) + Ágar
Sangue – Biplaca plástica (90mm)
Ou
Ágar CLED (ou Brolacin) + Ágar
E.M.B. Levine (ou MacConkey) –
Biplaca plástica (90mm)
Ou
Ágar Sangue + Ágar E.M.B. Levine
(ou MacConkey) – Biplaca plástica
(90mm)
Ou
Meios cromogênicos
NewsLab - edição 88 - 2008
Não há uma obrigatoriedade de
se usar esta ou aquela combinação de
meios na rotina laboratorial de uroculturas. No entanto, deve-se levar em consideração aspectos importantes como:
facilidade de aquisição dos meios, custo,
tamanho da demanda para este tipo de
exame, presença de postos de coleta
remotos (há condições de semeadura
no local?) etc..
Em nossa rotina, adotamos há vários
anos, com bastante sucesso, a seguinte
padronização: 1) uroculturas de pacientes hospitalizados: biplaca contendo ágar
CLED + ágar MacConkey; 2) uroculturas
de pacientes ambulatoriais: monoplaca
(60mm plástica) contendo ágar CLED
(utilizando alças calibradas de 1 µL). Não
recomendamos o uso de biplacas ou placas de 60mm para aqueles laboratórios
que utilizam alças calibradas de 10 µL,
pois o inóculo é muito maior para um
pequeno espaço, geralmente ocasionando crescimento confluente sem colônias
adequadamente isoladas.
Pode, ainda, ser interessante o emprego de laminocultivos (Figuras 3 e 4),
comercialmente disponíveis no mercado
com uma grande variedade de combinações, naqueles laboratórios que possuem
Figura 3. Laminocultivo para urocultura
(face verde: ágar CLED; face vermelha:
ágar MacConkey)
Figura 4. Laminocultivo para urocultura (1:
> 107 UFC/mL; 2: 106 UFC/mL; 3: 105 UFC/
mL; 4: 104 UFC/mL)
NewsLab - edição 88 - 2008
postos de coleta remotos (em clínicas e
hospitais), pois trata-se de procedimento com maior praticidade, diminuindo
consideravelmente a perda de meios de
cultura em placa por contaminações e dessecamento. No entanto, devemos salientar
que não se aconselha usar este recurso em
substituição à metodologia tradicional de
semeadura em placas naqueles serviços
que não possuem outras unidades a não
ser a própria matriz do laboratório. Em
primeira vista pode parecer uma boa diminuição de custos, mas devemos sempre
lembrar que este recurso é uma adequação
da metodologia tradicional e a correlação
de sensibilidade e especificidade das duas
metodologias ainda não está completamente determinada, haja vista a escassez
de publicações científicas a respeito na
literatura mundial.
A utilização de meios combinados
permite uma melhor distinção dos possíveis uropatógenos e também dos contaminantes. Por exemplo, o isolamento
de cocos Gram-positivos é claramente
evidente quando utilizamos a combinação de um meio não seletivo (como o
ágar CLED) em conjunto com um meio
seletivo para bacilos Gram-negativos
(como o ágar E.M.B. Levine) (Figura 5),
do mesmo modo que a identificação do
uropatógeno mais frequente em infecções
urinárias, a Escherichia coli, é enormemente facilitada com a utilização desta
mesma combinação de meios (Figura 6).
No entanto, a substituição do ágar CLED
pelo ágar sangue nas combinações em
biplaca (Figura 7) trata-se de um assunto
meramente particular, ou seja, cada microbiologista tem as suas preferências e
utiliza o que lhe for mais conveniente.
Alguns, no entanto, declaram que, pelo
fato do ágar sangue ser mais rico que o
ágar CLED, aquele teria preferência para
o isolamento de uropatógenos mais exigentes nutricionalmente. Questionados
sobre quais seriam estes uropatógenos,
muitos, equivocadamente, respondem
Enterococcus, Streptococcus agalactiae,
S. pyogenes e até Gardnerella vaginalis.
Mas sabe-se que os dois primeiros crescem (e muito bem) em ágar CLED e que
os dois últimos sequer fazem parte da lista
de uropatógenos humanos, talvez sendo
responsáveis por menos de 0,1% de todos
os episódios de infecção urinária.
Figura 5. Biplaca com ágar CLED (1) e
ágar E.M.B. Levine (2). Crescimento de um
coco Gram-positivo somente no ágar CLED
Figura 6. Biplaca com ágar CLED (1) e
ágar E.M.B. Levine (2). Crescimento de
E. coli em ambos os meios (com brilho
metálico no ágar E.M.B. Levine)
Figura 7. Biplaca com ágar sangue (1) e
ágar E.M.B. Levine (2). Crescimento de
E. coli em ambos os meios (com brilho
metálico no ágar E.M.B. Levine)
Os meios de cultura cromogênicos
para o isolamento de uropatógenos, no
mercado mundial desde 1989, são excelentes alternativas para se fazer uma
adequada urocultura. Em geral estes
meios utilizam substratos cromogênicos
combinados, sobre uma base nutricionalmente rica, favorecendo a multiplicação
dos principais uropatógenos e, ainda,
possibilitando o reconhecimento precoce de vários grupos e espécies. Várias
formulações diferentes encontram-se no
mercado, mas o princípio bioquímico
das reações envolvidas quase sempre é
135
Protocolos de Microbiologia Clínica
o mesmo: liberação de radicais cromogênicos (coloridos) após a clivagem do seu
sal (incolor) por via enzimática.
As enzimas bacterianas mais comumente exploradas são: beta-galactosidase
(grupo Klebsiella-Enterobacter-Serratia,
Enterococcus, E. coli), beta-glicuronidase
(E. coli), beta-glicosidase (Enterococcus,
grupo Klebsiella-Enterobacter-Serratia) e
triptofano-desaminase (grupo Proteus-Providencia-Morganella) (Figura 8). Apesar
do avanço tecnológico, o microbiologista
prudente não deve negligenciar a metodologia tradicional (e gold-standard), confirmando bioquimicamente a identificação
presuntiva dada pelo meio cromogênico.
Caso contrário, corre-se um grande risco
de liberação incorreta da identificação do
uropatógeno. Além disso, o custo-benefício também sempre deve ser levado em
consideração, uma vez que a média de
positividade em uroculturas geralmente
não ultrapassa 40% e as placas de culturas
negativas não podem ser reaproveitadas
(nestes casos, o custo de uma urocultura
negativa é muito superior ao de uma
mesma cultura negativa usando-se meios
convencionais).
Interpretação
Toda interpretação deve ser feita em
conjunto com outros dados importantes
do paciente, tais como: idade, sexo,
presença de sintomas clínicos, presença
de fatores predisponentes, infecções urinárias anteriores e medicação atual ou
prévia (principalmente antibióticos).
Há mais de 50 anos, Kass definiu que
uma contagem de colônias igual ou superior a 100.000 (105) UFC/mL de urina a
partir de amostra colhida assepticamente
de pacientes sintomáticos ou assintomáticos era representativa da ocorrência
de um quadro de ITU. Entretanto, isso
não quer dizer que espécimes contendo
menos de 105 UFC/mL de urina não representem uma bacteriúria verdadeira.
Alguns pacientes sintomáticos realmente
apresentam uroculturas com contagem
de colônias inferior a 105 UFC/mL, sendo
portanto crítica a liberação da contagem
de colônias em todas as uroculturas realizadas pelo laboratório de microbiologia.
Até mesmo quando as uroculturas não
apresentam crescimento bacteriano, o
resultado final deve indicar o que foi
136
Figura 8. Meio cromogênico para urocultura (colônia azul = grupo KES – KlebsiellaEnterobacter-Serratia; colônia pink = E.
coli; colônia verde pequena = Enterococcus;
colônia amarelada = grupo Proteus-Providencia-Morganella)
detectado (por exemplo: urocultura
negativa OU ausência de crescimento
bacteriano OU contagem de colônias
inferior a 1.000 UFC/mL).
De uma maneira geral, utiliza-se a
seguinte convenção:
- acima de 100.000 UFC/mL = indício
de infecção
- de 10.000 a 90.000 UFC/mL = suspeita de infecção
- de zero a 9.000 UFC/mL = sem significado clínico
Deve-se mencionar que qualquer
isolamento de bacilos Gram-negativos
a partir de punção suprapúbica é significativo. Para os cocos Gram-positivos,
especialmente estafilococos, somente
contagens > 10 3 UFC/mL devem ser
consideradas significativas, uma vez
que estes microrganismos poderiam
ser contaminantes adquiridos da pele
durante o procedimento de punção. No
caso de pacientes pediátricos, torna-se
fundamental estabelecer os critérios
de interpretação com base no tipo de
amostra e sexo do paciente. Com respeito à punção suprapúbica, sugere-se
o mesmo critério utilizado para os pacientes adultos.
Outra situação de extrema importância no laboratório de microbiologia é a
observação das placas com cultivos mono
e polimicrobianos, a saber:
• Cultivo monomicrobiano: microbiota única ou predomínio de 90% de um
microrganismo em um cultivo misto
• Cultivo polimicrobiano: faz-se referência à presença de dois ou mais tipos
de germes, com contagens ≥ 105 UFC/mL
e em proporções similares. O predomínio
de um germe em uma amostra em uma
proporção de 90% deve ser assumido
como cultivo monomicrobiano. A ITU
mista, produzida por dois ou mais germes,
é extremamente infreqüente (< 0,3%) em
pacientes ambulatoriais não sondados.
Por outro lado, este tipo de infecção é
mais freqüente nos pacientes sondados
internados e em alguns pacientes com
determinadas patologias que afetam o
trato urinário. Toda ITU polimicrobiana
deve ser documentada com, pelo menos,
duas amostras, de onde são isolados dois
ou mais tipos de microrganismos com
contagens ≥ 10 5 UFC/mL de cada. A
ausência de reação inflamatória sempre
deve despertar a suspeita de uma provável
contaminação.
Recomendações para o andamento
de uroculturas
Urinas coletadas por jato médio
Quando estas urinas são submetidas à
cultura sem informação clínica específica,
sugere-se que contagens de colônias < 105
UFC/mL possam também causar infecção
somente se um único microrganismo e
potencial patógeno for isolado. Prováveis
contaminantes são: Streptococcus do
grupo viridans, lactobacilos e estafilococos coagulase negativa outros que não
sejam identificados como Staphylococcus
saprophyticus.
a) Contagem de colônias > 105 UFC/mL:
Um provável patógeno > 105 UFC/mL:
• Identificar quanto à espécie
• Realizar o antibiograma
• No caso de paciente assintomático solicitar nova amostra, pois pode tratar-se de
provável bacteriúria assintomática
Um provável contaminante com contagem > 105 UFC/mL (Streptococcus do
grupo viridans, lactobacilos e estafilococos
coagulase-negativa outros que não sejam
Staphylococcus saprophyticus):
• Realizar uma identificação limitada.
Exemplo: distinguir entre S. saprophyticus
de outros estafilococos coagulase negativa
ou Streptococcus agalactiae (grupo B) de
Streptococcus viridans. Não fazer antibiograma e sugerir nova coleta.
• É raro, mas não impossível, ocorrer infecção urinária por bactérias da microbiota da
NewsLab - edição 88 - 2008
uretra ou vagina. Para caracterizar infecção
do trato urinário há a necessidade de confirmar o achado com nova urocultura e
que esteja associada a sintomas. Sintomas
e leucocitúria tornam muito provável o
diagnóstico. Sem sintomas pode-se tratar de
bacteriúria assintomática ou erro de coleta,
transporte ou armazenamento da amostra.
Dois prováveis patógenos com contagem > 105 UFC/mL com um diagnóstico
infecção do trato urinário crônica ou
recorrente:
• Identificar quanto à espécie
• Realizar o antibiograma
Dois prováveis patógenos com contagem > 105 UFC/mL com sintomas de
infecção do trato urinário:
• Identificar quanto à espécie
• Realizar o antibiograma
• Solicitar nova amostra para confirmação
Mais que dois microrganismos com
contagem > 105 UFC/mL:
• Reportar: “Múltiplos microrganismos
presentes; provável contaminação, sugerimos repetir a cultura”
b) Contagem de colônias ≤ 105 UFC/mL:
Um provável patógeno com contagem
105 UFC/mL:
• Para pacientes sob antibioticoterapia,
grávidas, recém-nascidos e infecção urinária de repetição, realizar identificação
e antibiograma
Um potencial patógeno presente com
contagem > 102 UFC/mL em mulheres
sintomáticas:
• Fazer identificação e antibiograma
Um potencial patógeno presente com
contagem > 10 3 UFC/mL em homens
sintomáticos:
• Fazer identificação e antibiograma
Sem informação clínica:
• Descreva o microrganismo presente
entre 104 e 105 UFC/mL, com base na
morfologia
• Entre em contato com o paciente e/ou
médico. Solicite informações e/ou a coleta
de nova amostra
• Caso o contato não seja possível, mantenha a cultura a temperatura ambiente
por três dias para possível retomada de
identificação, se requerido pelo médico
do paciente
Um provável contaminante com contagem 105 UFC/mL:
• Leucócitos normais: descritivamente
NewsLab - edição 88 - 2008
identifique o isolado, comentando que
pode se tratar de microrganismo pertencente à microbiota normal; Não realizar
o antibiograma
• Leucócitos aumentados: solicite nova
amostra
Dois ou mais microrganismos presentes em < 104 UFC/mL:
• Relatar: “Múltiplos microrganismos presentes; provável contaminação, sugerimos
repetir a cultura”
Urinas coletadas por punção suprapúbica
a) Um microrganismo presente:
• Fazer identificação e antibiograma
b) Três ou mais microrganismos presentes:
• Identifique quanto à espécie
• Entre em contato com o paciente e/ou
médico. Solicite informações e/ou a coleta
de nova amostra
• Caso o contato não seja possível, mantenha a cultura a temperatura ambiente por três
dias para possível retomada de identificação,
se requerido pelo médico do paciente
c) Sem crescimento (para semeadura de
10 µL):
• Examine em até 48 horas de incubação
• Reporte “Sem crescimento após 48 h. Teste
com sensibilidade de > 102 UFC/mL”
Referências Bibliográficas
1. Barnes RC, Daifuku R, Roddy RE, Stamm WE. Urinary-tract infection in sexually active
homosexual men. Lancet 1986; 1:171-3.
2. Canbaz S, Peksen Y, Sunter AT. Antibiotic prescribing and urinary tract infection. Int J
Antimicrob Agents 2002; 20: 407–11.
3. Carroll KC, Hale DC, Von Boerum DH. Laboratory evaluation of urinary tract infection in
an ambulatory clinic. Am J Clin Pathol 1994; 101:100-103.
4. Ewing WH. Edwards and Ewing’s Identification of Enterobacteriaceae. 4ª ed. Elsevier
Science Publishing Co., New York, 1986.
5. Fihn SD. Clinical practice. Acute uncomplicated urinary tract infection in women. N Engl J
Med 2003; 349:259-66.
6. Garibaldi RA. Hospital-acquired urinary tract infections: epidemiology and prevention.
In: Wenzel RP. Prevention and control of nosocomial infections.18th ed. Baltimore: Willians
& Wilkins; 1987. p. 335-43.
7. Hooton TM. Pathogenesis of urinary tract infections: an update. J Antimicrob Chemother
2000; 46:1-7.
8. Karlowsky JA, Kelly LJ, Thornsberry C. Trends in antimicrobial resistance among urinary
tract infection isolates of Escherichia coli from female outpatients in the United States.
Antimicrob Agents Chemother 2002; 46: 2540–5.
9. Koneman EW; Allen, SD; Janda, WM; Schreckenberger, P; Winn Jr., WC. Color Atlas And
Text Book of Diagnostic Microbiolgy. 6 Ed. Philadelphia. Lippincott, 2006.
10. Lockhart GR; Lewander, WJ; Cimini, DM. Use of urinary Gram-stain for detection of
urinary tract infection in infants. Ann Emerg Med 1995; 25:31-35
11. Lohr JA, Potilla MG, Geuder TG, Dunn ML, Dudley SM. Making a presumptive diagnosis
of urinary tract infection by using a urinalysis performed in an on-site laboratory. J Pediatr
1993; 122:22-25
12. Menezes e Silva CHP, Neufeld PM. Bacteriologia e Micologia para o Laboratório Clínico.
1ª Ed. Rio de Janeiro: Ed. Revinter, 2006.
13. Rosenberg N, Berger SA, Barki M. Initial testing of a novel urine culture device. J Clin
Microbiol 1992; 30:2686-2691
14. Stamm WE; Hooton TM. Management of urinary tract infections in adults. N Engl J Med
1993; 329:1328-34.
15. Warren JV, Abrutyn E, Hebel R. Guidelines for the treatment of uncomplicated acute
bacterial cystitis and acute pyelonephritis in women. Clin Infect Dis 1999; 29: 745–58
137