INSUFICIÊNCIA RENAL CRÔNICA
Conceito: comprometimento lento e progressivo e irreversível da função renal, com
resultado final de múltiplos sinais e sintomas decorrentes da incapacidade do rim de manter a
homeostase interna. Esse comprometimento leva uns 20 a 30 anos para que se chegue a um grau
mais avançado de insuficiência renal, quando os rins não funcionarão mais adequadamente.
OMS: A Nefropatia Crônica instalada tem como critério a presença de lesão renal por
3 ou mais meses, definida por anormalidades estruturais ou funcionais do rim, com ou sem
diminuição da TFG (taxa de filtração glomerular) e manifestada por:
– Anormalidades patológicas confirmadas pela biópsia; ou
– Marcadores de lesão, incluindo anormalidades na composição do sangue (uréia e creatinina) e da urina (proteinúria,
hematúria- A proteinúria é um marcador excelente de lesão renal e essa lesão pode se perpetuar e gerar uma IRC), ou
anormalidades nos testes de imagem.
– TFG < 60 ml/minuto/1,73 m² (superfície corpórea de 1,73m²) por 3 meses com ou sem lesão renal.
De qualquer modo, tentou-se classificar a fase em que a lesão ocorre, indo desde o momento em que a pessoa
tem um risco de ter uma lesão renal até o momento em que ele chega à fase renal, que chamamos de Síndrome Urêmica. Ao
longo desse processo, que pode levar anos, o médico pode intervir para que a lesão renal não se agrave ou ao menos para que
demore a se agravar. Isso vai significar, para o paciente, qualidade de vida! Ao chegar na fase de uremia, só a diálise vai
melhorar sua condição de vida! Com isso, existem 5 estágios bem caracterizados relacionados ao estadiamento da lesão renal:
São 5 estágios bem caracterizados:
- Em um primeiro momento, não ocorre IR nem há
lesão renal, mas os pacientes apresentam risco
aumentado para o desenvolvimento de lesão
(diabéticos e hipertensos). No Brasil, a hipertensão é a
principal doença de base de pacientes em sala de
diálise, enquanto nos EUA é o Diabetes. Lembrar que
pessoas que tenham parentes com doença renal têm
maior risco para terem também doença renal.
Glomerulopatias podem levar também à IRC. Nesse
grupo de diabéticos e hipertensos, ao menos 1 vez por
ano, devem fazer exame de marcadores de lesão
renal para avaliar a função renal. Normalmente, esses
pacientes têm uma TFG maior que 90 ml/minuto/1,73
m². Só para lembrar, a gente considera TFG sendo
100ml/min, encontrando geralmente 20ml para mais
ou para menos. Logo, nesse grupo, uma taxa inferior
a 90ml já indica alguma alteração renal.
- 1° estágio: tem lesão renal, mas a TFG normal (acima de 90ml/min) ou ainda um hiperfluxo elevado. Um dos grandes
sinais de quem vai desenvolver insuficiência renal crônica é o hiperfluxo, pois antes da pessoa entrar em hipofluxo ela entra
em hiperfluxo...o rim começa a filtrar muito porque ele tem uma lesão. Nessa fase, deve-se diagnosticar essas lesões e tratálas e ainda diagnosticar co-morbidades (situações clínicas que podem piorar o quadro do paciente e agravar as lesões renaiscardiopatias, hipertensão arterial, infecção urinária, etc).
-Fases da IRC: Estágio 2 IRC leve, com TFG entre 60-89ml/min (guardem bem isso para o resto da vida de vcs e para as provas!).
Na IRC moderada (estágio 3), o paciente apresenta uma taxa entre 30-59ml/min...essa pessoa já perdeu uns 70% da sua
função renal. O estágio 4 é a IRC grave, com TFG entre 15-29ml/min e a Insuficiência Renal ou Síndrome Urêmica (estágio
5) é quando a pessoa apresenta uma taxa menor ou igual a 15ml/min.
O paciente que apresenta uma IR leve não apresenta sintoma nenhum de doença. Geralmente nem a uréia (até
40mg/dl) nem a creatinina (até 150mg/dl) sérica são observadas (e olha que o indivíduo já tem IRC, leve, mas presente!).
Na forma moderada os sintomas ainda são inespecíficos, quando presentes, podendo o paciente apresentar
anemia (deficiência na produção de eritropoetina) e às vezes eles vivem por anos tentando tratar a anemia e depois
percebem que eles têm, na verdade, uma IRC. Nessa fase os exames de rotina mostrarão alterações, como uréia e creatinina
elevadas.
Na forma grave, onde a TFG está entre 15-29ml/min, o paciente tem alterações gastrointestinais, anemia,
encefalopatias, hipertensão arterial difícil de ser controlada. Na Síndrome Urêmica ele entra em encefalopatia urêmica,
alterações cardíacas graves e tende a ir a óbito. Ao chegar em 15-29 de TFG, o paciente já deve ser preparado para o
transplante renal e diálise.
RISCOS PARA O DESENVOLVIMENTO DE IRC
-Riscos Elevados: Hipertensão arterial (1° lugar), o Diabetes Mellitus e História familiar de doença renal crônica.
1
-Riscos Médios: enfermidades sistêmicas, infecções urinárias de repetição, Litíase urinária, Uropatias (causam a longo prazo
nefrite intersticial com lesões no parênquima renal, chegando a ponto de não ter mais parênquima!), os extremos de idade
(crianças abaixo de 5 anos e adultos com mais de 60 anos) e mulheres grávidas.
INCIDÊNCIA
É elevada e nos EUA, em 2001, para cada 1 milhão de habitantes cerca de 308 entravam em diálise e a prevalência
era de 1.200 pacientes por 1 milhão de habitantes em diálise, com um crescimento anual de aproximadamente 8,7%. No
Brasil, quando o diagnóstico ainda era precário, tínhamos uma incidência de 70 pacientes por 1 milhão de habitantes e uma
prevalência de 288 pacientes/milhão hab.
Dentre as principais causas que levam a uma IRC, temos, segundo um estudo americano (pois no Brasil quem aparece em
1° é a HA):
PATOLOGIA E PATOGENIA DA IRC (perda de 70% da função e aparecimento de sintomas clínicos):
-Teoria do néfron intacto: Quando há lesão glomerular, esta lesão não será uniforme em toda a extensão glomerular
(partes afetadas e outras intactas) e isso faz com que o néfron sadio tome pra si a função que o néfron lesado deveria ter,
mas que naturalmente não está tendo, gerando uma hiperfiltração glomerular devido hipertrofia dos néfrons
remanescentes que não estão ainda lesados. Essa hipertrofia é decorrente de uma hiperfiltração glomerular, que gera uma
hipertensão glomerular e dá um aumento na taxa de filtração e perpetua aquela lesão, levando à passagem de proteínas
para a urina. Depois de uns 15-20 anos, o paciente apresenta uma porcentagem significativa de néfrons lesados e ele fica
impossibilitado de, por si só, manter sua função normal. Na IRA, diante de uma USG, o rim mostra-se normal, enquanto
na forma Crônica esse rim já estará atrofiado! Um importante marcador é a proteinúria...se houver lesão as proteínas
começam a passar pelo glomérulo!
À medida que as lesões glomerulares vão evoluindo, algum mecanismo fisiológico tenta desesperadamente
manter a homeostase e o principal exemplo disso é o Metabolismo do Cálcio-Fósforo (Hipótese Trade-Off – Troca da
Adaptação), onde temos a participação das paratireóides, por meio do paratormônio, temos o calcitriol (a partir da
vitamina D, sendo ativada nos rins) e como conseqüência: Hiperparatireoidismo Secundário e Osteodistrofia Renal.
BALANÇO DE CÁLCIO E FÓSFORO DIANTE DE LESÃO RENAL: Quando o néfron é lesado ocorre hiperfosfatemia e
esse fósforo, para se manter na circulação, se liga ao cálcio, resultando numa hipocalcemia, e essa ligação vai gerar um
produto chamado Cálcio-fósforo ou hidroxiapatita, o qual é muito lesivo ao organismo e que é toda a causa da
Osteodistrofia Renal.
Quando o corpo tem uma diminuição dos níveis de cálcio, a
paratireóide é estimulada e ocorre a síntese do paratormônio, ocasionando
um aumento na excreção de fosfato e com isso havendo uma normalização
dos níveis de cálcio. Porém, a freqüência com que essas lesões renais
acontecem faz com que a pessoa entre num círculo vicioso e cada vez mais o
fosfato vai aumentando e isso vai gerando um estímulo da paratireóide, até
que desenvolve-se uma doença típica: Hiperparatireoidismo Secundário. A
Osteodistrofia Renal é conseqüência da hiperfosfatemia, da hipocalcemia e
desse hiperparatireoidismo Secundário.
Maneiras pelas quais a vitamina D entra em nosso organismo: Pele (diante das
radiações solares, é convertida em 7-Diidrocolesterol) e ainda pela Dieta. Nos
rins, essas substâncias são convertidas pela enzima 1hidroxilase em calcitriol.
2
Todo esse mecanismo está comprometido! O Calcitriol normalmente aumenta a reabsorção de cálcio e fósforo no
intestino, aumenta a mineralização dos ossos e também atua nos rins, onde aumenta a reabsorção de cálcio e diminui a
secreção do PTH.
Outras adaptações precisam ocorrer ao longo dos anos, até que todos os néfrons sejam lesados: a filtração
glomerular, à medida que os néfrons vão sendo lesados, vai sendo prejudicada.
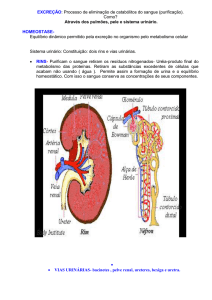
As funções do rim são: controle de água no organismo, o equilíbrio eletrolítico, o equilíbrio ácido-básico, a
eliminação de substâncias e a função hormonal. São essas 5 funções que estarão alteradas na IRC. À medida que o tempo
passa, o glomérulo não consegue filtrar as substâncias que acabam ficando retidas.
A função dos túbulos também vai sendo prejudicada. Quando há uma perda de 70% dos néfrons, alguns
indivíduos não conseguem mais nem urinar! O sódio fica retido e causa hipervolemia e edema (isso só ocorre em fases
avançadas, quando o comprometimento é muito grande). A água segue sempre o sódio e quanto ao potássio ocorrerá
hiperpotassemia (ressaltando que essas alterações acontecerão quando o comprometimento girar em torno de 70%).
Ao mesmo tempo em que se perde néfron, ocorre um quadro de Acidose Metabólica e isso é corrigido com
tampões orgânicos, como amônia, fosfato e outros. Piora inclusive a Osteodistrofia porque retira o carbonato dos ossos
na tentativa de tamponar piorando o quadro
ósseo nessa fase final de IRC. Quando o
paciente chega nessa fase final ele vai precisar
de diálise, porque quem vai fazer todas essas
funções vai ser a máquina!
Relação de toxinas urêmicas que
existem no organismo. As + conhecidas são a
uréia e a creatinina, e elas provocam danos
(quadro ao lado).
A IRC, independentemente das causas
desencadeantes é geralmente uma doença progressiva. Consegue-se, porém, estagnar por muitos anos para que o
indivíduo demore a entrar na insuficiência renal. O importante é a prevenção lá na fase inicial (diabetes ou hipertensão
arterial). Porém, alguns fatores contribuem para que essa evolução seja muito mais rápida, como: Atividade da doença
de base; Agressões glomerulares; Hipertensão arterial sistêmica; Hiperlipidemias; Infecções urinárias recorrentes;
Obstrução urinária persistente; Hiperfosfatemia; Hiperuricemia; Alterações tubulointersticiais; Proteinúria.
O efeito final é uma Esclerose Glomerular Global e é por isso que o rim atrofia, porque todos os néfrons estão
esclerosados! Há um dano vascular glomerular progressivo, acarretando hiperfluxo, hipertensão glomerular e lesão
endotelial.
MANIFESTAÇÕES CLÍNICAS:
Sindrome Urêmica
Distúrbios hidroeletrolíticos e ácidobásicos: se os rins
não conseguem eliminar essa água ela vai começar a ficar
retida no organismo, piorando o edema e a hipertensão. O
edema pode ter níveis tão elevados que a pessoa pode ter uma
sobrecarga cardíaca, pode ter um derrame e chegar a um
edema agudo de pulmão.
Quanto ao potássio, o paciente terá uma
hipercalemia ou hiperpotassemia; temos hipocalcemia e a
hipercalcemia pode ocorrer principalmente nas fases avançadas
porque o cálcio não está indo para os ossos e acaba se
depositando no organismo do paciente.
Temos ainda calcificações metastáticas, prurido
urêmico, hiperfosfatemia e acidose metabólica. O importante é
diagnosticar a doença e, dependendo da fase em que ela estiver, colocar o paciente para fazer diálise, evitando assim as
chances dele apresentar quadros como EAP.
Algumas alterações específicas dos sistemas:
PELE: Palidez; Pele escura e seca; Alopecia; Alterações ungueais; Hematoma; Equimoses; Prurido.
GASTROINTESTINAL: soluços; Anorexia; náuseas e vômitos; hemorragia digestiva; Epigastralgia; sialorréia; Hálito
urêmico e Diarréia.
PULMONAR: Pleurite; pulmão urêmico; Edema agudo; Derrame pleural; Atrito pleural; Infecções.
CARDIOVASCULAR: Hipertensão; ICC; Pericardite; Miocardite; Derrame pericárdico; Ateromatose; IVE; Edema.
ENDOCRINOMETABÓLICA: intolerância à glicose; Infertilidade; Hiperparatireoidismo; Hipogonadismo;
Dislipidemia; Amenorréia; Retardo de crescimento.
HEMATOLÓGICA: Anemia; Alterações plaquetárias; Sangramentos; Alt. Leucocitárias.
IMUNOLÓGICA: Linfocitopenia; Diminuição imunidade celular e humoral; Imunossupressão.
MÚSCULO-ESQUELÉTICA: Osteodistrofia Renal (é a principal e tem todos esses sintomas variados)-Alt.
Osteoarticulares; Fraturas; Calcificações; deformidades; Artralgias. Artropatias: artrite aguda; Gota; Osteoporose.
3
ANEMIA OBSERVADA NA IRC:
É decorrente de uma diminuição de eritropoetina, sendo uma anemia Normocrômica, Normocítica e
Hipoproliferativa (reticulócitos corrigidos não aumentados e série vermelha na medula pode estar normal ou
diminuída).
A redução nos níveis de eritropoetina tem relação com a enzima alfa-1-hidroxilase. Alguns pacientes
apresentam uma carência de elementos como ferro, ácido fólico e vitamina B12. O hiperparatireoidismo piora essa
anemia.
NEUROPATIA (ENCEFALOPATIA URÊMICA):
Duas situações: Central, afeta mais o paciente já em fase terminal e com grande comprometimento renal, e
a neuropatia periférica. Na forma Central, temos desde sonolência, perda de memória e apnéia do sono até alteração da
atividade cognitiva, tremores (Asterix), coma. A neuropatia periférica também aparece nos pacientes que já tem IRC há
muito tempo, mas que estão sendo submetidos à diálise, apresentando neuropatia sensomotora, disestesias, soluços,
pernas inquietas e fadiga muscular.
LABORATÓRIO:
Sangue:
-Aumento: uréia, creatinina, fósforo, ácido úrico, fosfatase alcalina, potássio, magnésio, PTH, colesterol, triglicerídeos
-Diminuição :ferro, cálcio, bicarbonato, albumina, calcitriol, eritropoietina
-Anemia normocrômica e normocítica
Urina: Proteinúria , cilindrúria (cereos e largos), depuração da creatinina < 80ml/min ( <65ml/min).
Imagem: rins contraídos - atrofia renal, dependendo da fase em que for caracterizada a doença, sendo que em algumas
doenças o rim estará aumentado ou com tamanho normal: Diabetes, Amiloidose e Doença Renal Policistíca.
-Raio X simples do abdome
-Tomografia computadorizada
-USG renal
-Cintilografia renal: ter cuidado porque usa-se radioisotopos que são nefrotóxicos.
Biópsia renal: esclerose glomerular global. Na fase terminal ela não está indicada, pois quando vc vê um rim pequeno
porque vc vai encontrar só esclerose global dos glomérulos!
DISFUNÇÃO RENAL (parâmetros): Creatinina Plasmática; Clearance de Creatinina; Depuração Calculada do RFG (ritmo
de filtração glomerular); Medidas do RFG (radioisótopos, insulina. Mas estes são exames caros e raramente utilizados).
O item ao lado, pode até substituir em muitos momentos o
próprio exame de depuração pela urina de 24h, porque é
um exame fácil de fazer, mas às vezes o paciente não
consegue colher toda a urina e esses cálculos são bem
importantes e aproximados.
TRATAMENTO
1- Conservador (prevenir a progressão da doença renal e tratar o
indivíduo nas fases Leve até Moderada); 2- Diálise (substituir a
função renal); 3- Transplante Renal.
CONSERVADOR: Reconhecimento da doença de base e
tratamento; Controle da progressão da nefropatia; Medidas
dietéticas; Controle medicamentoso; Redução da proteinúria;
Manejo da Hiperlipidemia; Tratamento da hipertensão; Evitar mais
danos renais; Manejo das complicações da uremia, como acidose,
anemia, hipertensão.
4
5