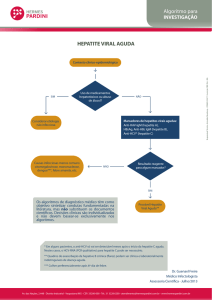
HEPATITES VIRAIS:
EPIDEMIOLOGIA, DIAGNÓSTICO E
TRATAMENTO
Programa de Educação Médica Continuada
CREMESP
MARCIA VILLANOVA
Divisão de Gastroenterologia
Departamento de Clínica Médica
HCFMRP-USP
Epidemiologia
•
HEPATITE B
Cerca de 1/3 da população mundial tem evidência
sorológica de infecção atual ou passada de infecção
pelo HBV
•
350 milhões cronicamente infectados
•
1 milhão de mortes por ano por cirrose e/ou
carcinoma hepatocelular
•
5-10% dos transplantes de fígado
•
Genótipos A, B, C, D, E, F, G, H
Mecanismos de transmissão do vírus B
Transfusões de sangue e hemoderivados
Sexual
Exposições parenterais
Horizontal
Transplantes de órgãos
Hospitalar
Vertical*
Evolução do vírus B de acordo com a idade em que ocorre a infecção
100
100
80
80
Infecção crônica
60
60
40
40
20
20
Infecção sintomática
0
0
Nasc.
1a6
7 a 12
1 a 4 anos
meses
meses
Idade em que ocorre a infecção
> 5 anos e
adultos
Distribuição geográfica da hepatite B crônica
0,5%
3%
77%
16%
8% - Alta
2-7% - Intermediária
<2% - Baixa
Prevalência estimada do VHB no Brasil
(população geral)
Norte
(ocidental)
0,8-28,6%
•
•
Norte
(oriental)
1-7%
•
Centro-oeste
2-7%
Nordeste
2 -7%
•
•
•
Sul
< 1%
Bensabath G et al 1973, 1985;
Fonseca JCF et al, 1983,1986, 1987,1988; Gayotto LC et al,1984
Sudeste
<1-7%
Estrutura do vírus da hepatite B
Envoltório
externo
HBsAg
Anti-HBsAg
Porção central
(“core”)
Genoma viral (DNA)
DNA polimerase
HBcAg
Anti-HBcAg
HBeAg
Anti-HBeAg
Vírus da hepatite B
Genoma
Estrutura
42 nm
Envoltório externo-HBsAg
Nucleocapsídeo-HBcAg
- DNA polimerase
- Genoma viral (DNA)
Gene S - proteínas de superfícies
gene P- DNA polimerase
gene X- proteína X
gene C - core: HBcAg
- pré-core: HBeAg
Ciclo de replicação do vírus B
Ganem D & Prince AM NEJM 2004;350:1118-29.
Padrão sorológico de infecção aguda pelo VHB com
recuperação
Sintomas
HBeAg
Anti-HBe
anti-HBc
Título
anti-HBc IgM
anti-HBs
HBsAg
0
4
8
12 16 20 24 28 32 36
52
Semanas após a exposição
100
Padrão sorológico de infecção aguda pelo VHB com
recuperação
Sintomas
HBeAg
Anti-HBe
anti-HBc
Título
anti-HBc IgM
anti-HBs
HBsAg
0
4
8
12 16 20 24 28 32 36
52
Semanas após a exposição
100
Padrão sorológico de infecção crônica pelo VHB
Aguda
(6 meses)
HBeAg
Crônica
(anos)
anti-HBe
HBsAg
anti-HBc
Título
anti-HBc IgM
0 4 8 12 16 20 24 28 32 36
52
Semanas após a exposição
anos
Hepatite B
História natural
Infecção aguda
90% dos
adultos
Resolução
espontânea
90-95%: RN
30%: infância
HBsAg (-)
5-10%: adultos
Anti-HBs (+)
Hepatite crônica
HBeAg (+)
reativação
HBeAg (-)
10-20%
vários anos
Soroconversão
5-15%/ano
2-5%/ano
espontânea
HBeAg para anti-HBe
Portador inativo
reversão
8-10%/ ano
CIRROSE
4-20%
Descompensação
1-3%/ano
resolução
espontânea
2-5%/ ano
0,2%/ano
20%/5 anos
CARCINOMA HEPATOCELULAR
(CHC)
0,2%/ano
Hepatite B crônica HBeAg negativo
Mutações no
promotor core
(A1762T/A1764G)
redução na
transcrição do
RNAm precore
Mutações na região
precore
(G1896A/G1899A)
Bloqueio da tradução
da proteína pre-core
HBeAg
redução da síntese do HBeAg
Hepatite B: levantamento dos casos atendidos no
Ambulatório Hepatites HC-FMRP-USP de 1992 - 2008
659 casos
N= 521
Infecção crônica pelo HBV
319
(60,5%)
202
(38%)
Portador inativo
Hepatite crônica
81
(25%)
238
(75%)
HBeAg (+)
HBeAg (-)
Soroconversão
HBsAg
65 (12,5%)
9 (0,4% ao ano)
2 (0,4%)
CHC
14 (21,5%)
Cirrose
Chacha S, 2008
HEPATITE B: Avaliação diagnóstica
Fase aguda
Avaliação clínica
ALT/ AST
Função hepática
HBsAg
IgM anti-HBc
HBeAg/antiHBe
Avaliar comunicantes:
HBsAg, anti-HBs, anti-HBc total
Fase crônica
Avaliação clínica
ALT/ AST
Avaliação da função hepática
(Albumina, BT, INR)
HbsAg; IgG anti-HBc
HBeAg; anti-HBe
HBVDNA (carga viral)
Biópsia hepática
US abdômen
Fase avançada: endoscopia
digestiva alta
Atenção: Todos os casos devem ser notificados!!!
Quem deve ser submetido a triagem
sorológica?
HBsAg / IgG antiHBc
História de hemotransfusão
Comunicantes sexuais
Comunicantes domésticos
Vacinação dos
susceptíveis
Filhos de mães portadoras do vírus B
Pacientes HIV positivo
Pacientes renais crônicos/tratamento hemodialítico
Grávidas
Objetivos do tratamento da hepatite B
• Suprimir a replicação viral
–
–
–
–
Normalização das enzimas hepáticas
Soroconversão HBeAg ----- antiHbe
Soroconversão HBsAg ----- antiHBs
Melhora das alterações histológicas
• Evitar a progressão para cirrose, insuficiência
hepática e CHC (melhora da qualidade de
vida/sobrevida)
• Interromper a propagação da doença
- A infecção não pode ser completamente
erradicada pela persistência do cccDNA no
núcleo dos hepatócitos
Tratamento da Hepatite B
Decisão de tratar:
Avaliar
risco de evolução da doença X risco de
desenvolvimento de cepas resistentes
Dar preferência a drogas eficazes com alta barreira
genética para evitar o desenvolvimento de resistência
Conscientizar quanto a importância de adesão ao tratamento
Monitorização do paciente a fim de reconhecer/
diagnosticar resposta inadequada ou resistência
Rastreamento do carcinoma hepatocelular
EASL, 2011; AASLD, 2009
Tratamento da Hepatite B
• Interferon convencional/
peguilado
(imunomodulador)
Vantagens:
. Tempo finito de
tratamento
. Sem risco de resistência
viral
Desvantagens
. Efeitos colaterais
. Via subcutânea
• Análogos
nucleosídeos/nucleotídeos
Vantagens:
. Via oral
. Poucos efeitos colaterais
Desvantagens
. Uso por tempo
indeterminado
. Risco de resistência viral
Resposta imunocelular ao vírus B
Ganem D & Prince AM NEJM 2004;350:1118-29.
EFEITOS COLATERAIS INTERFERONs
EFEITOS COLATERAIS
INCIDÊNCIA COM PEGIFN ALFA
E RBV
Cefaléia
47-62%
Febre
40-46%
Mialgia
37-56%
Desordens neuropsíquicas
tratamento psiquiátrico
Calafrios
24-48%
antidepressivos
Artralgia
24-34%
Náuseas
35-43%
Perda de apetite
21%
Perda de peso
29%
Diarréia
22%
Alopecia
21-36%
Rash/dermatite
20-24%
Inflamação no local da injeção
25%
Prurido
25-29%
Dispnéia
26%
Fadiga
48-64%
Insônia
33-40%
Irritabilidade
24-35%
Depressão
22-31%
“Flu-like symptons”
paracetamol
Síndromes autoimunes
- Alterações tireoidianas
Supressão medula óssea
leucopenia, neutropenia
plaquetopenia
GM-CSF (Filgrastima)
Eltrombopag
(agonista receptor trombopoetina,
vo)
Fried, 2002; Hadziyannis, 2004; Manns,
2001; Cornberg & col., 2009)
Tratamento da Hepatite B
• Interferon convencional/
peguilado
(imunomodulador)
Vantagens:
. Tempo finito de
tratamento
. Sem risco de resistência
viral
Desvantagens
. Efeitos colaterais
. Via subcutânea
• Análogos
nucleosídeos/nucleotídeos
Vantagens:
. Via oral
. Poucos efeitos colaterais
Desvantagens
. Uso por tempo
indeterminado
. Risco de resistência viral
Ciclo de replicação do vírus B
Dienstag JL NEJM 359(14): 1486-1500, 2008
Hepatite crônica B – Fases de doença
Quem deve ser tratado?
Imuno
tolerância
Imuno
reação
Portador
inativo
Mutante
Pre-core
HBeAg
positivo
positivo
negativo
negativo
ALT
N ou pouco
elevada
elevada
normal
flutuante
> 105UI/ml
<2000UI/ml
flutuante
HBVDNA
> 108 UI/ml
Bx hepática
Se> 40a.
ou se
ALT>1xLSN
Opcional/
recomend.
não
Opcional/
recomend.
conduta
Tratar se ≥A2
e/ou F2
Tratar se ≥A2
e/ou F2
não
Tratar se ≥A2
e/ou F2
Medicamentos aprovados para o tratamento da hepatite B
Análogos
nucleosídeos
dose
via
Análogos
nucleotídeos
IFN
convencional
IFN
Peguilado★
lamivudina #
entecavir
adefovir
tenofovir
Alfa 2a ou 2b
5MUI/dia
ou
10MUI
3x/sem
Alfa 2a 180
μg/sem
ou
Alfa 2 b
1,5
μg/kg/sem
100-150
mg/dia
0,5-1,0
mg/dia
10
mg/dia
300
mg/dia
sc
sc
vo
vo
vo
vo
Não incluído no Protocolo Clinico e Diretrizes Terapêuticas para o tratamento da Hepatite Viral Crônica B e Co-infecções
Portaria GM/MS nº 2561 - 28/10/2009
# No Brasil, apenas comprimidos de 150 mg
Tratamento da Hepatite B
• Interferon convencional/
peguilado
• Análogos
nucleosídeos/nucleotídeos
Fatores preditivos de
resposta:
. ALT >3x LSN
. Baixa carga viral
- HBVDNA <107 UI/ml
. Biópsia Metavir ≥A2
. Genótipos A e B
. Baixa carga viral
- HBVDNA < 107 UI/ml
. ALT ≥3x LSN
. Biópsia: METAVIR ≥ A2
Contra-indicação:
Cirrose descompensada
Fatores preditivos de
resposta
Medicamentos aprovados para o tratamento da hepatite B
Análogos
nucleotídeos
Análogos
nucleosídeos
dose
Barreira
genética
IFN
convencional
IFN
peguilado
lamivudina
entecavir
adefovir
tenofovir
Alfa 2a ou 2b
5MUI/dia
ou
10MUI 3x/sem
Via
subcutânea
Alfa 2a 180 μg/sem
ou
1,5 μg/kg/sem
Via oral
100150mg/dia
0,51,0mg/dia
10mg/dia
300mg/dia
baixa
alta
baixa
alta
Resultados obtidos após 2 a 5 anos de tratamento com análogos
nucleosídeos/nucleotídeos
Pacientes HBeAg positivos
Lamivudina
Adefovir
Entecavir
Tenofovir
Duração
tratamento
5 anos
5 anos
5 anos
2 anos
HBVDNA
indetectável
<20%
39%
94%
78%
<30%
em 3 anos
48%
47%
em 4 anos
26%
Perda de HBsAg
1-2%
1-2%
5%
em 2 anos
4%
Normalização
ALT
<50%
<50%
80%
------
Resistência
>70%
>20%
em 2 anos
1,2%
em 6 anos
0
Soroconversão
HBeAg
Resistência vírus B aos diferentes medicamentos
EASL Clinical Practice Guidelines: management of chronic hepatitis B virus infection, 2012
Hepatite C
> 170 milhões de infectados no mundo
• 1,5 - 3,0 % da população mundial (> 170 milhões de infectados)
• Brasil – inquérito capitais: 1,38-1,56%
2,6 – 3,0 milhões de infectados
• Principal causa de doença hepática crônica:
• 70% dos casos de hepatite crônica
• 40% dos casos de cirrose hepática
• Principal indicação de transplante hepático
• Seis genótipos (1,2,3,4,5,6); 50 subtipos
• genótipo 1 é o mais prevalente
VÍRUS DA HEPATITE C
RNA 5’
C
E1
E2
NS-2
NS-3
NS-4
NS-5
UTR
3010-3033 AMINOÁCIDOS
Proteína
ESTRUTURAL
NÃO-ESTRUTURAL
Ciclo de vida do vírus
Proteína core (C) e
2 glicoproteínas do
envelope (E1 e E2)
Proteases (NS2/3 e NS3),
helicase (NS3),
RNA polimerase RNA dependente
(NS5)
3’
Mecanismos de transmissão do vírus C
Parenteral
•Transfusões de hemoderivados
•Compartilhamento de seringas, agulhas e outros
objetos cortantes
•Tatuagens, “piercings”
•Acidentes ocupacionais
Vertical: risco < 6%
Sexual: monogâmicos <3%
promíscuos 2-12%
Ribeirão Preto: profissionais do sexo (prostitutas/michês): 3,7%
travestis: 11,3% (Passos, 1999/2000)
História natural da infecção pelo HCV
20-50%
Infecção
aguda
50-80%
Fulminante
(rara)
Resolução
80%
estável
estável
Hepatite
crônica
10-20%
25%
Cirrose
1-4%/ano
75%
complicações
- carcinoma
hepatocelular
20 – 30 anos
HEPATITE C
Diagnóstico
Anamnese e exame físico
- ênfase na história epidemiológica
- na maioria dos casos o diagnóstico é casual
- dissociação entre achados clínicos, laboratoriais
e histológicos
HEPATITE C
Diagnóstico
1) Anti HCV
Teste sorológico de triagem
2) RNA HCV
Mandatório em pacientes antiHCV positivo
Confirmação da infecção pelo HCV
3) Genotipagem do VHC
Planejamento da dose e duração do tratamento
Estimativa de resposta ao tratamento
HEPATITE C
Diagnóstico
•
Biópsia hepática
Estadiamento/atividade
necroinflamatória
Prognóstico
Detecção de outras lesões
Exames não
invasivos
Fibroscan
HEPATITE C
Manifestações extra-hepáticas
-forte associação
Crioglobulinemia mista
Porfiria cutânea tardia
Glomerulonefrite
membranoproliferativa
HEPATITE C
Candidatos à triagem sorológica
Usuários de drogas ilícitas injetáveis (passado recente ou remoto)
Portadores de condições associadas a alta prevalência
da infecção pelo HCV:
a) portadores de HIV
b) hemofílicos com história de transfusão por fator
de coagulação antes de 1987
c) pacientes submetidos à hemodiálise
d) pacientes com aumento inexplicável das aminotransferases
e) portadores de tatuagens
f) uso intranasal de cocaína
HEPATITE C
Candidatos à triagem sorológica
Receptores de transfusões ou doações de órgãos
- Pessoas que receberam hemotransfusões antes
de julho de 1992
- Receptores de transplantes antes de julho de 1992
Crianças de mães infectadas pelo HCV
Profissionais da área da saúde
Parceiros sexuais de pessoas portadoras de HCV
Coorte nascida entre 1945-1964
EASL, 2011
Fatores preditivos de resposta favorável ao
tratamento da hepatite C
genótipo 2 ou 3 (RVS em cerca de 80% casos)
caucasianos
carga viral baixa
ausência de cirrose ou fibrose em ponte
sexo feminino
idade < 40 anos
adesão ao tratamento
cinética viral durante o tratamento
IL28B: genótipo CC > CT > TT
Poynard & col., 1998; Fried, NEJM, 2002 Hadziyannis Ann Int Med., 2004; Rosen, NEJM, 2011
Fatores preditivos de resposta desfavorável ao
tratamento da hepatite C
genótipo 1 ou 4
carga viral elevada
(>600000-800000UI/ml, independente do genótipo)
cirrose ou fibrose em ponte
sexo masculino
idade > 40 anos
co-infecção HIV-HCV
resistência à insulina, IMC elevado
alcoolismo, uso de drogas
Foster, EASL, 2005, Romero Gomez, Gastroenterology, 2005; Zeuzem, Gastroenterology, 2005
Objetivos do tratamento
Erradicar a infecção pelo vírus C
“endpoint”: resposta virológica sustentada
(RVS) – que equivale a cura da infecção em
>99% dos casos
Diminuir/impedir a propagação da doença
Prevenir o desenvolvimento de formas
avançadas da doença/complicações (CHC)
TRATAMENTO DA HEPATITE C
INTERFERON alfa 2a ou 2b - 3MUI sc 3x/semana
-Brasil: genótipo 2/3; virgens de tto; RNAHCV < 600000UI/ml; não cirróticos
INTERFERON PEGUILADO ALFA 2 a – 180 µg sc
1x/semana
Seringa com 0,5ml=180µg
INTERFERON PEGUILADO ALFA
1x/semana
Apresentações de 80, 100 e 120 µg
RIBAVIRINA 250mg – 15mg/kg/dia
Até 75kg – 1000mg/dia
> 75kg – 1250mg/dia
2b
1,5µg/kg
sc
HEPATITE C
Tipos de resposta ao
tratamento
AASLD 2009
TIPOS DE RESPOSTA
RVS – RESPOSTA VIROLÓGICA SUSTENTADA : RNAHCV indetectável 24 semanas após
término de tratamento
RVR – RESPOSTA VIROLÓGICA RÁPIDA: RNA HCV indetectável na semana 4 de
tratamento, mantida até o final do tratamento
RVP – RESPOSTA VIROLÓGICA PRECOCE: RNA HCV detectável na semana 4, mas
indetectável na semana 12, mantida até o final do tratamento
RVL – RESPOSTA VIROLÓGICA LENTA: RNA com queda ≥2log, mas detectável na
semana 12, RNAHCV indetectável na semana 24, mantido até o final do tratamento
RN – “null responder”: Queda <2log na semana 12 em relação ao nível basal
RP – Partial nonresponse: Queda >2log na semana 12 em relação ao nível basal, porém
com RNAHCV detectável nas semanas 12 e 24.
Breakthrough: Reaparecimento do RNAHCV a qualquer tempo durante o tratamento após
resposta virológica
Hepatite C: Evolução do tratamento
1986
1998
4050%
60
42
50
39
34
40
Resposta
virológica
sustentada
2002
2001
30
16
20
10
6
0
IFN
IFN
6m
12m
IFN/RB
V
6m
IFN/RBV
PEGIFN
PEGIFN/RBV
12m
12m
12m
Adaptado Strader & col., Hepatology,
Ciclo de vida do HCV
Drogas antivirais
com alvo no
hospedeiro:
inibidores
ciclofilina e
silibinina
Ligação
do
vírus
ao
receptor
específico na
célula
Empacotamento
/maturação do
vírus
Síntese de
poliproteína
que é
clivada
pelas
proteases
Replicação
do RNA
viral
Alvos potenciais para ação de drogas
Modificado de T Asselah & P Marcellin, 2012
Antivirais de ação direta (DAAs)
NS3-4A
Protease
Protease
Inhibitors
NS5A
NS5B
Polymerase
NS5A
Inhibitors
Polymerase
Inhibitors
Modificado de T Asselah & P Marcellin, 2012
Boceprevir: Pacientes virgens de tratamento
Genótipo 1
SPRINT-2
BOC: fixo**
BOC-RGT*
Ghany MG et al, Hepatology 2011
SOC: PEG+RBV
Lead-in:
4 sem
30%
SVR
(%)
*triplo com Boceprevir: 800mg (4 cps de 200g/ 8-8hs) 24 sem + (PEG+Ribav 20sem se + entre 8 e 24 sem)
**triplo com Boceprevir 800mg (4 cps de 200g/ 8-8hs) 44 sem
Boceprevir: Pacientes virgens de tratamento
Genótipo 1
resposta virologia rápida (RVR: 4ª sem) e RVS
Ghany MG et al, Hepatology 2011
Sprint-2
Lead-in: 4 sem
BOC: fixo**
SOC: PEG+RIBV
BOC-RGT*
SVR
(%)
*triplo com Boceprevir: 800mg (4 cps de 200g/ 8-8hs) 24 sem + (PEG+Ribav 20sem se + entre 8 e 24 sem)
**triplo com Boceprevir 800mg (4 cps de 200g/ 8-8hs) 44 sem
Telaprevir: Pacientes virgens de tratamento
Genótipo 1
Ghany MG et al, Hepatology 2011
ADVANCE
Telaprevir*
SOC PEG+RIBV)
Telaprevir**
30%
SVR
(%)
*triplo com Telaprevir: 750mg (2 cps de 375 mg/ 8-8hs) 12 sem + PEG Ribav se (-) 4 e 12 sem: para 24sem
**triplo com Telaprevir 750mg (2 cps de 375 mg/ 8-8hs) 8 sem + PEG Ribav se (-) 4 e 12 sem: para 24sem
Telaprevir: Pacientes virgens de tratamento
Genótipo 1
RVR: neg sem 4 e 12 & duração do tratamento
ILLUMINATE
Ghany MG et al, Hepatology 2011
SVR
(%)
triplo com Telaprevir: 750mg (2 cps de 375 mg/ 8-8hs) 12 sem + se ERVR na sema 20 recebia mais 4
sem ou 28sem de PEG Ribav; se não eRVR: mais 24sem SOC
Boceprevir: Pacientes não respondedores a
tratamento prévio com PEG-IFN e Ribavirina
Ghany MG et al, Hepatology 2011
RESPOND -2
Lead-in: 4 sem
BOC: RGT**
SOC: PEG+RIBV
BOC- fixo*
SVR
(%)
* Triplo com Boceprevir: 800mg (4 cps de 200g/ 8-8hs) 44 sem (total 48sem)
**triplo com Boceprevir: 800mg (4 cps de 200g/ 8-8hs) 32 sem (se neg nas sem 8 e 12) (total 36sem)
**triplo com Boceprevir 800mg (4 cps de 200g/ 8-8hs) 32 sem +12 sem SOC (se neg só na 12sem) (total 48sem)
Telaprevir: Pacientes não respondedores a
tratamento prévio com PEG-IFN e Ribavirina
Ghany MG et al, Hepatology 2011
REALIZE
TELAPREVIR*
SOC PEG+RIBV)
TELAPREVIR**
SVR
(%)
**triplo com Telaprevir: 750mg (2 cps de 375 mg/ 8-8hs) 12 sem + 36 SEM PEG Ribavvirina (48sem)
**: com lead in
Inibidores de protease: interação droga-droga
Boceprevir e Telaprevir: metabolização hepática (via cit. P450 CYP3A ).
Inibidores do CYP3A : podem aumentar a concentração plasmática
de drogas metabolizadas pela mesma via:
.prolongar efeito terapêutico e/ou
.provocar toxicidade
Uso concomitante de drogas que induzem CYP3A pode :
diminuir a concentração plasmática de boceprevir ou telaprevir e
reduzir seus efeitos terapêuticos
Telaprevir: inibidor do transporte de PGP e pode aumentar a concentração
plasmática de drogas que são substratos para PGP transporte e aumentar
reações adversas.
University of Liverpool (http://www.hep-druginteractions.org)
Inibidores de protease: efeitos colaterais
Mauss et al, 2012
Boceprevir
Anemia
Telaprevir
prurido cutâneo
Disgeusia
rash cutâneo
prurido cutâneo
Desconforto anal
rash cutâneo
dor anal
Desconforto anal
dor anal
Sangramento anal
Náusea
vômitos
Sangramento anal
Diarreia
Náusea
Anemia
Diarreia
Insônia
cefaleia
Mensagens
incorporação do Boceprevir e Telaprevir no arsenal terapêutico melhorou a
taxa de RVS em pacientes genótipo 1.
A resposta guiada permite encurtar o tratamento para 24-28 semanas em
proporção significativa de pacientes.
Uso em combinação com PEG-IFN e Ribavirina
Efeito limitado em não respondedores parciais e nulos
Limitação: resistência viral, efeitos colaterais, interação de drogas, não
tolerância/não
resposta
em
um
grupo
imunossuprimido, doença hepática avançada).
de
pacientes
(transplante,
Mensagens
Novas abordagens usando combinações de DAAs sem IFN com ou sem
ribavirina estão em estudo, sendo observada rápida e profunda queda
HCV RNA .
O HCV poderá ser erradicado com regime sem IFN.
A combinação ideal ainda não foi encontrada mas espera-se progresso
nesse sentido nos próximos 5-10 anos.
A eficácia das novas drogas e combinações têm potencial de propiciar
tratamento finito e de curar todos os pacientes infectados.
Prof. Dra. Ana Martinelli
[email protected]
Dra. Marcia Villanova
[email protected]
Divisão de Gastroenterologia
Departamento de Clínica Médica
HCFMRP – USP