ENTEROCOLITE
NECROSANTE
Dra. Carmen Maria Würtz
Dra. Maria Aparecida de Castro Batista
UninCor – 2008
INTRODUÇÃO
ECN – síndrome clínico-patológica com
sinais e sintomas gastrointestinais e
sistêmicos, definida como inflamação e
necrose de coagulação idiopática do
intestino do RN.
INCIDÊNCIA
É inversamente proporcional à idade gestacional e
ao peso de nascimento.
Acomete 2,4/1000 nascidos vivos e 2 a 5% dos RN
em UTIN.
Incide preferencialmente nos RNPT e apenas 5 a
25% ocorre em RNT.
Trabalhos mostram que a idade gestacional média é
de 33,4 semanas e o peso de nascimento médio é
de 1622g.
PATOGENIA
Ainda é obscura.
Acredita-se que seja uma interação de vários
fatores como prematuridade, presença de
substrato na luz intestinal, colonização
intestinal, lesão hipóxico-isqûêmica e
mediadores inflamatórios que levam à lesão
intestinal.
PATOGENIA: PREMATURIDADE
Parece ser o fator de risco mais importante.
Algumas características do trato gastrointestinal
relacionadas à prematuridade tornam o RNPT mais
susceptível à enterocolite.
Fatores gastrointestinais: menor acidez gástrica,
menor secreção de IgA, pool diminuído de linfócitos T,
menor atividade das enzimas proteolíticas, menor
atividade da lactase, entre outros.
PATOGENIA:
SUBSTRATO NA LUZ INTESTINAL
Cerca de 90% dos casos são observados
em RN que receberam dieta, sobretudo
fórmulas lácteas.
Fatores que participam da gênese da
doença: substâncias hiperosmolares como
aminofilina, indometacina, dexametasona,
furosemida, digoxina, hidrato de cloral,
fenobarbital, gluconato de cálcio, vitaminas
D e E, sulfato ferroso.
PATOGENIA:
SUBSTRATO NA LUZ INTESTINAL
Alimentação com leite materno: menor
incidência de enterocolite.
Aumento rápido da dieta: maior incidência de
enterocolite??
PATOGENIA:
COLONIZAÇÂO INTESTINAL
A participação da colonização intestinal na ECN já
foi estabelecida, no entanto, resta dúvidas se é um
fator desencadeante ou coadjuvante.
Não há patógeno específico relacionado à
enterocolite.
Agentes mais comuns: Escherichia coli, Escherichia
cloacae, Pseudomonas spp, Klebsiella pneumoniae,
Proteus mirabilis, Salmonella spp, Staphylococcus
aureus, Enterococcus spp, rotavírus e enterovírus.
PATOGENIA:
LESÃO HIPÓXICO-ISQUÊMICA
No início era considerado como principal fator. Hoje
acredita-se que participa em conjunto com demais
fatores.
Em resposta à lesão hipóxico-isquêmica a alteração
da resistência vascular e dos esfíncteres précapilares diminuindo o fluxo sanguíneo intestinal.
Menor produção de óxido nítrico pelo endotélio
intestinal determinando baixa resistência vascular,
intensificando a isquemia.
PATOGENIA:
MEDIADORES INFLAMATÓRIOS
Endotoxinas, lipossacaridases, fatores
ativadores de plaquetas (PAF), fatores de
necrose tumoral (TNF), tromboxane,
interleucinas 1 e 6, endotelina, citocina,
prostaglandina e leucotrieno são fatores
responsáveis pela lesão da mucosa
intestinal.
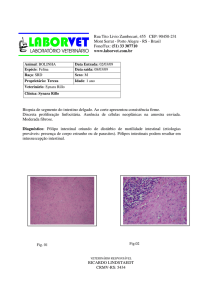
ANATOMIA PATOLÓGICA
Acomete qualquer área do trato
gastrointestinal.
Geralmente multifocal.
Quando unifocal – íleo terminal e cólon
proximal (região de transição entre os
territórios de irrigação das artérias
mesentéricas superior e inferior).
QUADRO CLÍNICO
Inicialmente quadro inespecífico: intolerância
alimentar, distensão abdominal, vômitos, resíduo
gástrico, alteração do hábito intestinal e
enterorragia.
Em 72 horas a doença pode estabilizar ou evoluir
para estágios mais avançados.
Com a evolução observa-se: deterioração do estado
geral, hipotensão, choque, insuficiência respiratória,
acidose metabólica, CIVD, insuficiência renal e
hepática.
QUADRO LABORATORIAL
Expressão de uma doença de acometimento
sistêmico: leucocitose ou leucopenia,
plaquetopenia, alteração das provas de
coagulação, acidose metabólica, pesquisa
de sangue nas fezes positiva, 30% de
hemoculturas positivas.
QUADRO RADIOLÓGICO
Importante para o
diagnóstico e o
acompanhamento
da doença
ESTADIAMENTO
CLÍNICO-RADIOLÓGICO
Estagio I – suspeito
A – resíduo gástrico, dist. abdominal, vômitos, sg oculto nas
fezes, RX normal ou dist. alças
B – sinais de A + enterorragia
Estágio II – definido
A – sinais de IB + ausência de ruídos hidroaéreos, dor à
palpação abdominal, RX com dist. Alças + pneumatose
B – sinais de IIA + abdome tenso com ou sem celulite e plastrão
palpável, RX igual a IIA + pneumoportograma com sinais ascite
Estágio III – complicado
A – sinais de IIB + sinais de peritonite, abdome muito distendido
e doloroso
B – sinais de IIIA com pneumoperitônio.
TRATAMENTO
Divide-se em :
1. Tratamento clínico
2. Tratamento cirúrgico.
TRATAMENTO CLÍNICO
1.
Corresponde as seguintes medidas:
Monitorização clínica – o pediatra e o
cirurgião avaliam em conjunto os sinais
vitais e a propedêutica abdominal a cada 4
a 6 horas para diagnosticar precocemente
as complicações da ECN.
TRATAMENTO CLÍNICO
2 – Monitorização laboratorial – hemograma,
plaquetas,hemocultura, cultura de
fezes,glicemia, gasometria e íons.
3 – Monitorização radiológica – A cada 6 a 8
horas nas primeiras 48 a 72 horas e
posteriormente a cda 12 a 24 horas para
detecção precoce de complicações.
TRATAMENTO CLÍNICO
4 – Descompressão do trato gastrointestinal
5 – Jejum oral: estágio I por 3 a 5 dias, estágio
IIA por 7 a 10 dias, estágio IIB por 14 dias e
estágio III superior a 14 dias.
6 – Reiniciar alimentação de forma lenta e
gradual.
TRATAMENTO CLÍNICO
7 – Nutrição parenteral.
8 – Controle do processo infeccioso, de acordo com
cada protocolo de serviço e com a idade da criança,
durando de 14 a 21 dias.
9 – Manutenção do equilíbrio hidroeletrolítico.
10 – Manutenção hemodinâmica e respiratória: suporte
de oxigênio e uso de aminas para melhorar a
vascularização das alças intestinais.
11- Derivados de sangue.
12 – Analgesia (Fentanil ou Morfina).
TRATAMENTO CIRÚRGICO
A única indicação absoluta de tratamento
cirúrgico é o pneumoperitônio.
PROGNÓSTICO
Melhorou nas últimas décadas mostrando uma
sobrevida de 95% para os neonatos tratados
clinicamente e 75% para os neonatos tratados
cirurgicamente.
A complicação mais freqüente é a obstrução
intestinal, presente em 11 a 36% dos casos.
Outras complicações: síndrome de má absorção,
fístulas enterocutâneas ou enteroentéricas,
síndrome do intestino curto, abscesso intrabdominal,
enterocistos e colestase.
PREVENÇÃO
Para o estabelecimento de uma profilaxia
efetiva ainda são necessários muitos
estudos. Sem dúvida, a melhor maneira de
prevenção da doença ainda é a da
prevenção da prematuridade.
Obrigada!