0
Curso de Fisioterapia
Monique Fernandes Teixeira
A ATUAÇÃO DA FISIOTERAPIA NO PACIENTE COM
AMPUTAÇÃO TRANSFEMORAL UNILATERAL
Rio de Janeiro
2008.2
1
MONIQUE FERNANDES TEIXEIRA
A ATUAÇÃO DA FISIOTERAPIA NO PACIENTE COM
AMPUTAÇÃO TRANSFEMORAL UNILATERAL
Monografia de Conclusão de Curso
apresentada ao Curso de Fisioterapia da
Universidade Veiga de Almeida, como
requisito para obtenção do título de
Fisioterapeuta.
Orientador: Profº Othon Luiz
Rio de Janeiro
2008.2
2
MONIQUE FERNANDES TEIXEIRA
A ATUAÇÃO DA FISIOTERAPIA NO PACIENTE COM
AMPUTAÇÃO TRANSFEMORAL UNILATERAL
Monografia de Conclusão de Curso
apresentada ao Curso de Fisioterapia da
Universidade Veiga de Almeida, como
requisito para obtenção do título de
Fisioterapeuta.
Aprovada em: ____/____/2008.
Banca Examinadora:
Profª. Drª. Ione Moézia
Professora da Faculdade de Fisioterapia da UVA. Presidente da Banca Examinadora.
Profº. Drº. João Carlos Moreno de Azevedo
Professor da Faculdade de Fisioterapia da UVA. Presidente da Banca Examinadora.
Profº. Drº. Othon Luiz
Professor da Faculdade de Fisioterapia da UVA. Presidente da Banca Examinadora.
Grau: ___________________.
3
Dedico, em especial, a Deus por ter
permitido que eu chegasse até aqui, sem Ele
jamais teria conseguido. À minha família, que
é extremamente importante e essencial na
minha vida, principalmente ao meu pai Carlos,
que sempre se esforçou e me incentivou para
que eu terminasse o curso e pudesse estar aqui
concluindo este lindo trabalho, à minha mãe
Márcia por ter me apoiado em todas as
decisões que tomei ao longo do curso, pelos
conselhos e por ter acreditado em mim e aos
meus irmãos Rafael e Douglas, por terem
contribuído e compreendido os momentos de
aflição durante o término do trabalho. Dedico
também a todos os meus amigos, os quais a
faculdade me apresentou, pois sempre se
mostraram dispostos a ajudar e estiveram
presentes nessa longa caminhada de
realizações.
4
AGRADECIMENTOS
Ao meu ilustre e querido orientador,
Professor Othon Luiz, pelos conselhos sempre
úteis e precisos com que, sabiamente,
conduziu este trabalho.
5
“Eterno, é tudo aquilo que dura uma
fração de segundos, mas com tamanha
intensidade que se petrifica, e nenhuma força
jamais o resgata.”
- Carlos Drummond de Andrade -
6
RESUMO
Apesar dos avanços tecnológicos nas áreas biomédicas, a amputação continua sendo
utilizada como opção terapêutica em situações traumáticas e de doenças. Complicações
do diabetes mellitus e doenças vasculares periféricas, podendo ser combinadas ou não,
ainda são as principais causas de amputações de membros inferiores. Um tratamento
preventivo do diabetes mellitus seria uma das soluções para a diminuição da taxa de
amputações. A amputação transfemoral é realizada entre a desarticulação de joelho e a
de quadril e representa uma desvantagem muito grande comparada com as amputações
abaixo do joelho, pois, perde duas articulações importantes para a realização da marcha:
a articulação do joelho e tornozelo. Quando se torna inevitável a amputação, uma
equipe multidisciplinar deve trabalhar junta na reabilitação desse paciente, habilitando-o
a exercer funções que, antes do ato cirúrgico, eram exercidas pelos mesmos e
possibilitando ao retorno do seu papel social e produtivo perante a sociedade. Cabe aos
profissionais da área de fisioterapia, preparar um programa de tratamento, pós- cirurgia,
pré e pós- protetização, adequado a cada tipo de paciente, respeitando a idade, etiologia,
nível de amputação e condição clínica. O tratamento pós- cirúrgico é indispensável na
reabilitação do amputado transfemoral, permitindo a utilização da prótese mais
futuramente.
Palavras-chave: amputação, transfemoral, fisioterapia.
7
ABSTRACT
Despite technological advances in biomedical fields, amputation is still used as a
therapeutic option in trauma and disease. Complications of diabetes mellitus and
peripheral vascular diseases and can be combined or not, are still the main causes of
lower limb amputations. A preventive treatment of diabetes mellitus is one of the keys
to reducing the rate of amputations. The transfemoral amputation is performed between
the dislocation of the hip and knee and is a very big disadvantage compared with
amputations below the knee, therefore, loses two joints important for the realization of
movement: the knee joint and ankle. When it becomes inevitable to amputation, a
multidisciplinary team must work together in the rehabilitation of the patient, enabling
him to act as that before the surgery, were performed by them and allowing the return of
their social and productive role towards society. It is for professionals in the area of
physiotherapy, prepare a program of treatment, post-surgery, pre and postprosthesicion, appropriate to each type of patient, respecting the age, etiology, level of
amputation and clinical condition. The post-surgical treatment is essential in the
rehabilitation of transfemoral amputee, allowing the use of the prosthesis more in the
future.
Key words: amputation, transfemoral, physiotherapy.
8
SUMÁRIO
INTRODUÇÃO ................................................................................................................. 11
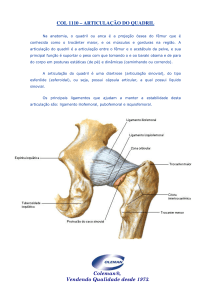
CAPÍTULO 1 ANATOMIA DA COXA E ARTICULAÇÃO DO QUADRIL ............ 14
1.1 ESTRUTURA ÓSSEA DA COXA ............................................................................... 14
1.2 ESTRUTURA ÓSSEA DO ACETÁBULO .................................................................. 15
1.3 MÚSCULOS QUE ATUAM NA COXA ..................................................................... 16
1.3.1 Músculos da região anterior e medial da coxa ........................................................... 16
1.3.2 Músculos da região glútea .......................................................................................... 17
1.3.3 Músculos da região posterior da coxa ........................................................................ 18
1.4 LIGAMENTOS DA COXOFEMORAL ....................................................................... 19
1.5 SUPRIMENTO SANGÜÍNEO ..................................................................................... 20
1.5.1 Artéria ......................................................................................................................... 20
1.5.2 Veias ........................................................................................................................... 21
1.6 NERVOS ....................................................................................................................... 22
1.6.1 Nervos terminais do plexo lombo- sacral ................................................................... 22
CAPÍTULO 2 BIOMECÂNICA DA COXOFEMORAL .............................................. 24
2.1 REVISÃO ANATÔMICA DA ARTICULAÇÃO DO QUADRIL .............................. 24
2.2 MOVIMENTOS ARTICULARES ............................................................................... 26
2.2.1 Movimento de flexão do quadril ................................................................................ 26
2.2.2 Movimento de extensão do quadril ............................................................................ 27
2.2.3 Movimento de abdução do quadril ............................................................................. 27
2.2.4 Movimento de adução do quadril ............................................................................... 28
2.2.5 Movimento de rotação externa ou lateral do quadril .................................................. 28
2.2.6 Movimento de rotação interna ou medial do quadril ................................................. 29
CAPÍTULO 3 NÍVEIS DE AMPUTAÇÃO DE MEMBROS INFERIORES.............. 30
3.1 AMPUTAÇÃO INTERFALANGIANA ....................................................................... 31
3.2 AMPUTAÇÃO METATARSO FALANGIANA ......................................................... 31
3.3 AMPUTAÇÃO TRANSMETATARSIANA ................................................................ 31
3.4 AMPUTAÇÃO DE LISFRANC ................................................................................... 31
3.5 AMPUTAÇÃO DE CHOPART .................................................................................... 31
3.6 AMPUTAÇÃO DE SYME ........................................................................................... 32
3.7 AMPUTAÇÃO PIROGOFF ......................................................................................... 32
3.8 AMPUTAÇÃO TRANSTIBIAL .................................................................................. 32
3.9 DESARTICULAÇÃO DO JOELHO ............................................................................ 33
3.10 AMPUTAÇÃO TRANSFEMORAL .......................................................................... 33
3.11 DESARTICULAÇÃO DO QUADRIL ....................................................................... 34
3.12 HEMIPELVECTOMIA............................................................................................... 34
CAPÍTULO 4 ETIOLOGIA DAS AMPUTAÇÕES ...................................................... 35
4.1 AMPUTAÇÕES POR PATOLOGIAS VASCULARES .............................................. 35
4.2 AMPUTAÇÕES TRAUMÁTICAS .............................................................................. 36
4.3 AMPUTAÇÕES TUMORAIS ...................................................................................... 37
4.4 AMPUTAÇÕES INFECCIOSAS ................................................................................. 37
4.5 AMPUTAÇÕES POR ANOMALIAS CONGÊNITAS................................................ 37
9
CAPÍTULO 5 PRINCIPAIS COMPLICAÇÕES........................................................... 38
5.1 PRINCIPAIS COMPLICAÇÕES CIRCULATÓRIAS ................................................ 39
5.1.1 Necrose ....................................................................................................................... 39
5.1.2 Edema ......................................................................................................................... 39
5.1.3 Isquemia ..................................................................................................................... 39
5.2 PRINCIPAL COMPLICAÇÃO NEUROLÓGICA ...................................................... 40
5.2.1 Neuroma ..................................................................................................................... 40
5.3 OUTRAS COMPLICAÇÕES ....................................................................................... 40
5.3.1 Infecção ...................................................................................................................... 40
5.3.2 Espículas ósseas ......................................................................................................... 40
5.3.3 Retrações musculares ................................................................................................. 41
5.3.4 Sensação fantasma e dor fantasma ............................................................................. 41
CAPÍTULO 6 AVALIAÇÃO FISIOTERAPÊUTICA EM AMPUTADOS DE
MEMBRO INFERIOR ..................................................................................................... 44
6.1 CRITÉRIOS DE AVALIAÇÃO FISIOTERAPÊUTICA ............................................. 46
6.1.1 Coleta de Dados .......................................................................................................... 46
6.1.2 Exame físico ............................................................................................................... 47
6.1.3 As condições do coto .................................................................................................. 48
6.1.3.1 Cicatrização do coto ................................................................................................ 49
6.1.3.2 Edema ...................................................................................................................... 49
6.1.3.3 Infecção ................................................................................................................... 50
6.1.3.4 Enxertos cutâneos .................................................................................................... 50
6.1.3.5 Neuroma .................................................................................................................. 50
6.1.3.6 Dor fantasma ........................................................................................................... 50
6.1.3.7 Coxim terminal ........................................................................................................ 51
6.1.3.8 Espículas ósseas ...................................................................................................... 51
6.1.4 Avaliação da capacidade física ................................................................................... 51
CAPÍTULO 7 REABILITAÇÃO NOS PACIENTES COM AMPUTAÇÃO
TRANSFEMORAL ........................................................................................................... 53
7.1 PÓS- OPERATÓRIO .................................................................................................... 53
7.2 PRÉ- PROTETIZAÇÃO ............................................................................................... 55
7.2.1 Neuromas .................................................................................................................... 56
7.2.2 Edemas ....................................................................................................................... 56
7.2.3 Deformidades e contraturas ........................................................................................ 57
7.2.4 Dor e sensação fanstasma ........................................................................................... 57
7.2.5 Cicatrização ................................................................................................................ 57
7.2.6 Dessensibilização ....................................................................................................... 58
7.2.7 Tratamento global ....................................................................................................... 58
7.3 MARCHA E DEAMBULAÇÃO .................................................................................. 59
7.3.1 Análise da marcha nos amputados transfemorais ....................................................... 59
7.4 PÓS- PROTETIZAÇÃO ............................................................................................... 60
7.4.1 Equilíbrio .................................................................................................................... 61
7.4.2 Transferências ............................................................................................................ 62
7.4.3 Marcha e dissociação de cintura ................................................................................. 62
10
CAPÍTULO 8 PRÓTESES PARA AMPUTAÇÃO TRANSFEMORAL .................... 63
8.1 TIPOS DE PRÓTESES ................................................................................................. 63
8.2 ENCAIXES ................................................................................................................... 64
CONCLUSÃO ................................................................................................................... 65
REFERÊNCIAS ................................................................................................................ 66
ANEXOS ............................................................................................................................ 73
11
INTRODUÇÃO
As amputações de membros são tão antigas quanto à própria humanidade
(Carvalho 2003). A ablação ou amputação de um membro constitui um processo
altamente agressivo para a pessoa que a sofre, agressão que padece tanto no plano físico
quanto no psíquico ao modificar-se o esquema corporal do indivíduo, o que gera uma
situação de estresse diante da necessidade deste enfrentar a atualidade e o futuro com
uma deficiência evidente (Gabriel et al. 2001). Amputação é uma palavra temida, cujo
significado é terror, mutilação e derrota (Boccolini 2000). A amputação não deve ser
considerada como fim, e sim como o início de uma nova fase, que tem como principal
objetivo manter e/ou devolver a dignidade e funcionalidade do paciente (Carvalho et al.
2005).
Segundo dados do CENSO (IBGE 2000), revelou a existência de 24,5 milhões de
pessoas com algum tipo de deficiência, o que representa 14,5% da população brasileira,
sendo que 5,31% apresenta falta de um membro ou parte dele. Estima-se que a
incidência de amputações seja de 13,9 por 100000 habitantes/ano (Spichler et al. 2004).
Na literatura mundial, há controvérsias quanto ao número de amputações, variando de
2,8 a 43,9 por 100000 habitantes/ano, sendo mais significantes em pacientes patológicos
vasculares (Group 2000).
A insuficiência vascular periférica é responsável por 80% de todas amputações de
membros inferiores em indivíduos adultos. Os traumatismos são responsáveis por
10,6% das amputações ocorridas em membros inferiores (Carvalho et al. 2005). As
taxas de mortalidade associadas às amputações de membros em pacientes “vasculares”
(6% a 17%), em particular as transtibiais e transfemorais, indicam a gravidade deste
paciente (Luccia; Silva 2003).
Entre os níveis de amputações de membro inferior, temos a amputação
transfemoral que é realizada entre a desarticulação de joelho e a de quadril (Carvalho
2003). Embora este nível de amputação seja bastante comum, nada é simples na
adaptação à vida após a cirurgia. O paciente que vive com a perda de um membro à
nível transfemoral, enfrentam diversos desafios, tais como: as exigências para aumentar
a energia, problemas de equilíbrio e estabilidade (Smith 2004). A amputação
12
transfemoral primária é indicada em pacientes nos quais grandes complicações com as
lesões não podem ser toleradas (Consenso Internacional sobre o Pé Diabético/DF 2001).
Segundo Spichler et al. (2004), através de um estudo realizado em 4.818
amputações maiores de membros inferiores devido a doença arterial periférica e
diabetes mellitus no município do Rio de Janeiro entre 1990 e 2000, estimou- se que a
incidência das amputações maiores de membros inferiores primárias representaram
97,7% e as secundárias representaram 2,3%. Nos 43 hospitais incluídos no estudo,
56,3% das amputações foram causadas por doença arterial periférica e 43,7% por
diabetes melittus. A média de idade foi de 64,89 para o diabetes mellitus e 66,36 para a
doença arterial periférica. As amputações maiores de membros inferiores primárias na
coxa foram 71,8%, sendo 59,9% por doença arterial periférica e 40,1% por diabetes
melittus.
A presença de alterações nas condições gerais dos amputados pode impossibilitar
o progresso ótimo de cada uma das fases da reabilitação (Lima et al. 2006). As
principais causas de complicações no coto são: edema, suturas, dor fantasma, ulceração
do coto, inflamações, infecções, retração cicatricial, neuromas e espículas ósseas. Esses
tipos de problemas costumam afetar o coto da segunda à terceira semana, após o ato
cirúrgico (Friedmann 1994).
O paciente amputado tem à sua frente uma grande mudança ao seu estilo de vida,
além de incertezas quanto às suas capacidades e às atitudes de familiares e amigos.
Sabe-se que esses pacientes se submetem a quatro fases de ajustamento, que são:
impacto, isolamento, reconhecimento e reconstrução (Gottschalk apud Brito et al.
2005).
O objetivo de qualquer programa de reabilitação é ajudar as pessoas amputadas,
desde o momento da cirurgia até um protético com êxito o mais rápido possível e sem
complicações (Gailey 2001). Quanto mais precoce o início da fisioterapia, maior o
potencial de sucesso. Quanto maior o retardo, provavelmente haverá maior
desenvolvimento de complicações secundárias como contraturas articulares (Moore
apud Brito 2005).
O objetivo final em um programa de reabilitação pré- protetização consiste em
proporcionar ao paciente amputado: habilidade para realização de todas as atividades
possíveis sem o uso de prótese; preparar o coto de amputação para que possa ser
13
protetizado; e desenvolver programas de alongamento, transferências de peso, equilíbrio
e coordenação visando uma deambulação independente futura. A reabilitação pósprotética é classificada como a última etapa do tratamento de um amputado, é
responsável pela independência, pelo sucesso e pela reintegração social do nosso
paciente (Carvalho 2003).
O presente trabalho tem como objetivo mostrar a importância da atuação da
fisioterapia precoce no paciente com amputação transfemoral unilateral e os benefícios
que o tratamento, tanto pós- operatório quanto pré- protético, pode proporcionar a esse
paciente no momento da protetização.
14
1. ANATOMIA DA COXA E ARTICULAÇÃO DO QUADRIL
1.1. Estrutura óssea da coxa
O fêmur, que forma o esqueleto da coxa, é o mais longo osso do corpo humano
(Spence 1991). O fêmur transmite o peso a partir do ílio para a extremidade superior da
tíbia (Palastanga et al. 2000).
Sua forma é projetada para suportar o peso do corpo e transmitir as forças de
reação do solo (Colby; Kisner 2005). O fêmur não está numa linha vertical com o eixo
do corpo quando ereto. Em vez disto, posiciona-se num ângulo inclinado para baixo e
para dentro (Jacob et al. 1982).
Por ser um osso longo, apresenta duas epífises, proximal e distal, e um corpo, ou
diáfise. O fêmur articula-se pela sua extremidade proximal com o osso do quadril e pela
extremidade distal com a tíbia (Dangelo; Fattini 2000).
Apresenta uma cabeça proeminente e arredondada e um colo bem definido, ambos
se localizam no ângulo oblíquo ao eixo do fêmur (Seely et al. 1997). A cabeça do fêmur
é esférica e articula-se com o acetábulo do osso do quadril. Ela se caracteriza por uma
depressão não- articular (fóvea da cabeça do fêmur) em sua superfície medial para a
fixação do ligamento da cabeça do fêmur (Drake et al. 2005).
A superfície da cabeça é lisa, exceto pela presença de uma pequena depressão
chamada fóvea da cabeça do fêmur. Uma região estreitada, o colo do fêmur, articula a
cabeça com o corpo do osso e faz ângulo reto com o corpo (Spence 1991).
Muitos vasos de pequeno calibre penetram no colo do fêmur e constituem a fonte
mais importante de irrigação da cabeça do fêmur (Dangelo; Fattini 2000).
O eixo longitudinal apresenta duas tuberosidades: o trocânter maior, lateral ao
colo e o trocânter menor, inferior e posterior ao colo (Seely et al. 1997). O trocânter
maior é um processo quadrilátero que possui um bordo superior marcado por uma
depressão e os bordos posterior e inferior enrugados pela fixação muscular (Palastanga
et al. 2000). O trocânter menor é logicamente menor que o trocânter maior e possui um
formato cônico rombo. Ele se projeta pósteromedialmente da diáfise do fêmur,
imediatamente inferior à junção com o colo (Drake et al. 2005). Na face posterior do
longo eixo localiza-se uma linha áspera, que é a área de inserção para diversos músculos
15
do quadril (Jacob et al. 1982). Na sua extremidade distal, a linha áspera se divide em
linhas supracondilares lateral e medial, que englobam uma área triangular achatada
entre elas, chamada face poplítea (Spence 1991). Em vista anterior, mostra uma linha
saliente, a linha intertrocantérica (Dangelo; Fattini 2000). A crista intertrocantérica
localiza-se na superfície posterior do fêmur e desce medialmente através do osso da
margem posterior do trocânter maior para a base do trocanter menor (Drake et al. 2005).
A superfície superior da diáfise é marcada centralmente pela estreita linha
pectínea vertical, enquanto o bordo truncado lateral é contínuo para cima com o bordo
posterior do trocânter maior para formar a tuberosidade glútea. O resto da diáfise é
ligeiramente achatado nas suas faces anterior, potro medial e potro lateral (Palastanga et
al. 2000).
A extremidade inferior do fêmur é alargada no côndilo lateral, e mais ainda no
côndilo medial, separados pela fossa intercondilar. O fêmur articula-se distalmente com
a tíbia (Jacob et al. 1982). Os côndilos medial e lateral do fêmur estão unidos
anteriormente numa superfície lisa chamada, face patelar, para receber a patela. Ambos
os côndilos apresentam pequena projeção nas suas superfícies não articulares,
denominadas epicôndilos medial e lateral (Dangelo; Fattini 2000). A face patelar se
articula com a patela quando a perna é estendida (Spence 1991).
1.2. Estrutura óssea do acetábulo
O acetábulo do osso do quadril é formado pela união dos três ossos pélvicos, o
ílio, o ísquio e o púbis (Rasch 1991).
O acetábulo é uma cavidade hemisférica localizada na face lateral da pelve.
Apresenta uma margem, sendo esta, revestida por fibrocartilagem, denominada lábio do
acetábulo criando então um suporte mais profundo para estabilizar a cabeça femoral em
seu interior (Konin 2006).
A grossa parede do acetábulo consiste em uma parte de cartilagem semilunar,
coberta com cartilagem hialina, aberta embaixo, e uma parte não- articular central
profunda, a fossa acetabular (Palastanga et al. 2000). O acetábulo envolve quase que
completamente a cabeça hemisférica do fêmur e contribui substancialmente para a
estabilidade articular. Exceto para a fóvea, a cabeça do fêmur também é coberta por
cartilagem hialina (Drake et al. 2005). Tanto a cabeça do fêmur quanto o acetábulo têm
16
grandes quantidades de osso esponjoso trabecular, facilitando a distribuição das forças
absorvidas pela articulação do quadril (Hamill; Knutzen 1999).
1.3. Músculos que atuam na coxa
A maioria dos músculos que agem no fêmur, têm origem na pelve (Spence 1991).
Esta grande quantidade de músculos que atuam na estabilização e mobilidade da juntura
do quadril é necessária, em virtude das condições funcionais particulares desta
articulação (Dangelo; Fattini 2000).
Os músculos do presente trabalho serão descritos por região:
1.3.1. Músculos da região anterior e medial da coxa
O músculo sartório é o mais superior no compartimento anterior da coxa (Drake et
al. 2005). É um músculo parecido com uma correia (Jacob 1982). O músculo sartório
cruza obliquamente a coxa, látero- medialmente (Dangelo; Fattini 2000). Tem origem
na espinha ilíaca ântero superior (Konin 2006). Insere-se na face proximal medial da
tíbia, abaixo da tuberosidade (Spence 1991).
O iliopsoas, tem duas porções, o músculo psoas maior, originando-se da região
lombar da coluna vertebral e o músculo ilíaco originando-se do ílio (Jacob et al. 1982).
O psoas e o ilíaco, cujos, tendões, unidos, se fixam no trocanter, estão classificados
como alguns dos músculos mais importantes na flexão do quadril (Kapandji 2000). Pelo
fato de o músculo psoas maior ter uma origem comum e agir sinergeticamente com o
músculo ilíaco, os dois músculos são freqüentemente referidos como músculo iliopsoas
(Spence 1991).
O músculo quadríceps da coxa constitui a maior parte da massa muscular da
região anterior e medial da coxa. Como o nome indica, apresenta quatro cabeças de
origem: vasto medial, vasto lateral, vasto intermédio e reto da coxa (Dangelo; Fattini
2000). Os vastos se inserem nas margens da patela e no tendão quadríceps femoral. Têm
origem no fêmur, enquanto o músculo reto femoral se origina no osso do quadril (Drake
et al. 2005). Funcionalmente, as quatro cabeças do quadríceps, se inserem na
tuberosidade da tíbia (Spence 1991).
Os músculos adutores são indispensáveis para o equilíbrio da pelve em apoio
unilateral (Kapandji 2000). O pectíneo é um músculo quadrilátero situado na parte
17
superior e medial da coxa, profundamente na virilha. O adutor magno é o maior e mais
posterior do grupo. O adutor longo é um músculo longo e delgado, triangular, situado na
face medial da coxa. O adutor curto é também um músculo triangular, sua parte superior
é posterior ao pectíneo e a inferior, posterior ao adutor longo (Palastanga et al. 2000).
Todos esses músculos adutores originam-se no púbis e estão inseridos na face
posterior do fêmur (Spence 1991). O adutor longo e o pectíneo são mais superficiais,
enquanto o grácil é o mais medial. Os músculos pectíneo, adutor longo, adutor curto e
grácil são inervados pelo ramo anterior do nervo obturatório. O músculo adutor magno
recebe inervação da porção adutora pelo ramo posterior do plexo obturatório e da
porção extensora pelo nervo isquiático (Dangelo; Fattini 2000). Os adutores trabalham
com os abdutores para equilibrar a pelve (Hamill; Knutzen 1999).
1.3.2. Músculos da região glútea
Três largos músculos glúteos dão forma às nádegas e servem como poderosos
motores da articulação do quadril (Spence 1991).
Está constituída, principalmente pelos músculos glúteos, máximo, médio e
mínimo, nesta ordem e partindo no plano superficial para o profundo. O glúteo máximo
também recobre os músculos curtos desta região: piriforme, obturatório interno, gêmeos
superior e inferior, quadrado da coxa e obturatório externo (Dangelo; Fattini 2000).
Músculo glúteo máximo é o músculo maior e mais superficial das nádegas, é um
extensor da articulação do quadril (Jacob 1982). O glúteo máximo é o músculo mais
potente do corpo, também é o mais forte (Kapandji 2000). Este músculo cobre o terço
posterior do glúteo médio que é bem menor. O largo tendão do glúteo máximo passa
atrás da articulação do quadril (Spence 1991).
Possui forma quadrilátera, dando à sua superfície uma aparência grosseira. Acima,
ele se fixa na superfície glútea do ílio e também se origina do lado do cóccix e da face
posterior do sacro. Suas fibras superiores fixam- se na aponeurose do sacroespinhal,
enquanto suas fibras anteriores profundas vêm da fáscia que cobre o glúteo médio
(Palastanga et al. 2000).
Os músculos glúteos médio e mínimo, agindo na pelve fixada, podem abduzir a
coxa (Jacob 1982). Os dois músculos são inervados pelo nervo glúteo superior do plexo
lombosacral. Ambos são particularmente importantes na deambulação (Dangelo; Fattini
18
2000). O glúteo médio e mínimo se originam no ílio e se inserem no trocânter maior
(Konin 2006).
Os músculos piriforme, obturatório interno, obturatório externo, gêmeos superior
e inferior, quadrado da coxa são músculos rotadores externos do quadril. Seu trajeto
cruza por trás do eixo vertical do quadril (Kapandji 2000). O obturatório interno, gêmeo
inferior e superior e o piriforme contribuem para a rotação externa quando a coxa é
estendida (Hamill; Knutzen 1999).
Os músculos piriforme, obturatório interno, quadrado da coxa e gêmeos superior e
inferior são inervados por ramos do plexo lombo- sacral que levam seus nomes. O
músculo obturatório externo é inervado pelo ramo posterior do nervo obturatório
(Dangelo; Fattini 2000).
O piriforme é encontrado posterior à articulação do quadril estando no mesmo
plano que o glúteo médio. O obturador interno situa-se parcialmente na pelve e
parcialmente na região glútea posterior à articulação do quadril. O obturador externo
tem sua base muscular fixada na superfície externa da membrana obturadora
(Palastanga et al. 2000).
Os gêmeos superior e inferior são par de músculos triangulares associados às
margens superior e inferior do tendão obturador interno. O quadrado femoral (quadrado
da coxa) é um músculo mais inferior do grupo muscular profundo na região glútea
(Drake et al. 2005). Como a maioria desses músculos inserem-se na região anterior da
pelve, eles também exercem controle considerável sobre a pelve e o sacro (Hamill;
Knutzen 1999).
Embora seja um músculo anterolateral e proximal da coxa, o músculo tensor da
fáscia lata, pertence ao grupo glúteo, como indica sua inervação realizado pelo nervo
glúteo superior (Dangelo; Fattini 2000). É um músculo lateral da coxa que se insere
numa forte faixa de tecido conjuntivo chamada trato iliotibial da fáscia- lata e reveste
todos os músculos da coxa (Spence 1991).
Origina-se na face lateral da crista ilíaca, entre a espinha ilíaca ântero- superior e o
tubérculo ilíaco e se insere no trato iliotibial da fáscia lata (Drake et al. 2005).
1.3.3. Músculos da região posterior da coxa
São conhecidos em conjunto como músculos do jarrete e cruzam, posteriormente
as articulações do quadril e joelho (Dangelo; Fattini 2000). Participam desse grupo, o
19
músculo semimembranoso, o músculo semitendinoso e a porção longa do bíceps
femoral e tem um importante componente adutor (Kapandji 2000).
Os músculos semitendinoso e semimembranoso têm origem pela tuberosidade
isquiática, enquanto o bíceps femoral cabeça longa apresenta sua origem pela
tuberosidade isquiática e o bíceps femoral cabeça curta pelo lábio lateral da linha áspera
do fêmur (Konin 2006).
1.4. Ligamentos da coxofemoral
Fortes ligamentos reforçam a cápsula articular em todos os lados (Smith et al.
1997). Os ligamentos do quadril dividem-se em ligamento iliofemoral, pubofemoral,
isquiofemoral, redondo e transverso do acetábulo (Lee 2001) Os ligamentos iliofemoral,
pubofemoral e isquiofemoral são ligamentos capsulares, já os ligamentos redondo e
transverso do acetábulo são ligamentos intracapsulares (Palastanga et al. 2000).
O ligamento iliofemoral, também conhecido como ligamento Y, é um feixe
resistente localizado anteriormente. Fixa-se à espinha ilíaca ântero- inferior e à margem
do acetábulo e se estende até a linha intertrocantérica do fêmur (Konin 2006). O
ligamento iliofemoral cobre a articulação do quadril anteriormente e superiormente,
sendo o principal estabilizador do quadril na posição ortostática (Smith et al. 1997).
Na face posterior existe um único ligamento, o ligamento isquiofemoral: a sua
inserção interna ocupa a parte posterior do rebordo e da orla cotilóides e suas fibras
fixam-se na face interna do trocânter maior pela frente da fossa digital (Kapandji 2000).
O ligamento pubofemoral reforça a cápsula articular anteriormente (Spence 1991).
Possui um formato triangular, com sua base presa medialmente à eminência iliopúbica,
ao osso adjacente e à membrana obturadora (Drake et al 2005).
O ligamento transverso do acetábulo estende-se, a maneira de ponte, na incisura
do acetábulo (Dangelo; Fattini 2000). A deficiência inferior no rebordo acetabular é
completada pelo ligamento transverso. A borda superficial do ligamento é rente ao
rebordo acetabular (Palastanga et al. 2000).
O ligamento redondo une-se lateralmente à parte ântero-superior da fóvea da
cabeça do fêmur, medialmente através das três faixas às duas extremidades da face
semilunar do acetábulo e inferiormente à margem superior do ligamento transverso do
acetábulo (Lee 2001). Está envolvido por um prolongamento da membrana sinovial e
através dele chegam alguns vasos à cabeça do fêmur (Dangelo; Fattini 2000).
20
1.5. Suprimento sangüíneo
1.5.1. Artérias
A articulação do quadril recebe o seu suprimento sanguíneo das artérias
circunflexas femorais medial e lateral, a artéria obturadora e as artérias glúteas superior
e inferior, as quais em conjunto formam uma anastomose periarticular. A adequação da
anastomose periarticular é de importância crítica para a nutrição do osso (Palastanga et
al 2000).
O sistema circulatório compreende, como se sabe, um sistema fechado de tubos,
os vasos, e um órgão central, o coração. Ao coração chegam os vasos aferentes, as
veias, e dele saem vasos aferentes, as artérias. O maior dos vasos aferentes é a aorta que
se divide nos seus dois ramos terminais, as artérias ilíacas comuns que, por sua vez, se
dividem em artérias ilíacas externa e interna (Dangelo; Fattini 2000).
A artéria ilíaca interna (hipogástrica) penetra na cavidade pélvica e fornece ramos
para irrigação dos músculos da região glútea e região lombar. A artéria ilíaca externa é
considerada a continuação da artéria ilíaca comum. Após penetrar na coxa, a artéria
ilíaca externa e se torna artéria femoral (Spence 1991).
Três artérias entram na coxa: a artéria femoral, a artéria obturatória e a artéria
glútea inferior. Destas, a artéria femoral é a maior e supre a maior parte do membro
inferior (Drake et al. 2005).
A artéria femoral origina-se da aorta abdominal por intermédio da artéria ilíaca
comum. Ela entra na coxa por baixo do ligamento inguinal, sendo contida em um
prolongamento afunilado da fáscia abdominal, chamado bainha femoral (Palastanga et
al. 2000).
Na superfície proximal, a artéria femoral origina três pequenas artérias:
epigástrica superficial, circunflexa superficial do ílio e pudenda externa. Os outros
ramos da artéria femoral são: artéria femoral profunda e artéria descendente do joelho
(Dangelo; Fattini 2000).
A artéria profunda da coxa se dirige posteriormente para irrigar os músculos do
compartimento posterior da coxa (Spence 1991). A profunda da coxa dá vários ramos
logo depois do seu começo: a artéria femoral circunflexa lateral, que dá ramos
ascendentes, transverso e descendentes, que suprem a região glútea e a articulação do
21
quadril; a femoral circunflexa medial, que se anastomosa com a femoral circunflexa
lateral, dando ramos que suprem áreas semelhantes (Palastanga et al. 2000).
A artéria profunda da coxa também possui três ramos perfurantes: a primeira
origina- se acima do músculo, a segunda origina- se anteriormente ao músculo, e a
terceira origina- se abaixo do músculo. Todas a três penetram através do adutor magno
(Drake et al. 2005).
A artéria obturatória atravessa o forame obturado, supre os músculos adjacentes e
dá ramos que constituem a principal fonte de irrigação para a cabeça do fêmur. As
artérias glúteas superior e inferior, nascem na pelve, diretamente na ilíaca interna
(Dangelo; Fattini 2000).
A artéria glútea inferior origina-se no tronco anterior da artéria ilíaca interna, na
cavidade pélvica, enquanto a artéria glútea superior origina-se no tronco posterior.
Ambas suprem a região glútea e deixam a pelve através do forame isquiático maior,
sendo, a artéria glútea superior acima do piriforme e a glútea inferior, abaixo do
piriforme (Drake et. al. 2005).
1.5.2. Veias
Uma vez que as veias tendem a ser mais amplas e mais numerosas que as artérias,
a capacidade do sistema venoso é maior do que a do sistema arterial. As veias profundas
caminham ao lado das artérias (Spence 1991).
As veias usualmente são descritas como sendo superficiais e profundas, as veias
superficiais sendo maiores e situadas na fáscia superficial, enquanto as veias profundas
são normalmente dois pequenos vasos que acompanham as artérias e estão situadas na
profundidade do membro (Palastanga et al. 2000)
Não é possível estabelecer um padrão rígido quanto à sua distribuição das veias
superficiais, sendo constantes as variações, inclusive de um membro para o outro no
mesmo indivíduo (Dangelo; Fattini 2000).
A maior das veias superficiais da coxa é a veia safena magna que se origina na
face dorsal do pé e ascende ao longo da face medial do membro inferior para a região
proximal da coxa (Drake et al 2005). A veia safena magna seu une com a veia femoral,
logo abaixo do ligamento inguinal (Spence 1991).
22
A veia femoral ascende no canal adutor para entrar no triângulo femoral, onde ela
termina tornando-se a veia ilíaca externa. Durante seu trajeto, ela recebe as veias
profundas da coxa e safena longa (Palastanga et al. 2000).
A veia safena parva origina- se na extremidade lateral do arco venoso dorsal do
pé, situando-se posteriormente ao maléolo lateral. Ao nível da fossa poplítea, irá
perfurar a fáscia profunda e desemboca na veia poplítea, sendo freqüentes as variações
de desembocadura. Uma delas é: ascender até um terço distal da coxa antes de perfurar
a fáscia profunda (Dangelo; Fattini 2000).
1.6. Nervos
Existem trinta e um pares de nervos espinhais, entre eles estão cinco pares
lombares e cinco pares sacrais. Os nervos espinhais são formados a partir da união das
raízes ventral e dorsal que deixam ou entram na medula espinhal (Spence 1991).
A inervação dos membros inferiores é feita pelos ramos ventrais de nervos
espinhais lombares e sacrais. O plexo lombo- sacral é constituído pelos ramos ventrais
dos nervos espinhais L2 a S4 (Dangelo; Fattini 2000).
O tronco lombo- sacro passa sobre a asa do sacro para juntar- se aos ramos
ventrais do primeiro, segundo, terceiro e parte superior do quarto nervos sacros a fim de
formar o plexo lombo- sacro (lombo- sacral) (Palastanga et al. 2000).
1.6.1. Nervos terminais do plexo lombo- sacral
Os principais nervos que se originam no plexo lombo sacral e deixam o abdome e
a pelve para entrar no membro inferior incluem os nervos femoral, obturatório,
isquiático, glúteo superior e glúteo inferior (Drake et al. 2005).
O nervo femoral passa inferiormente ao ligamento inguinal para inervar os
músculos da região anterior da coxa (Spence 1991).
Quase imediatamente o nervo femoral se divide em ramos que são musculares e
cutâneos. Na coxa, os ramos musculares inervam os músculos sartório e quadríceps da
coxa, já os ramos cutâneos inervam a pele da região anterior e medial da coxa (Dangelo;
Fattini 2000).
O nervo obturador (obturatório) cruza a articulação sacroilíaca e o obturador
interno para entrar no canal obturador. Ao deixar o canal, o nervo situa- se acima do
23
obturador externo e divide- se em ramos anterior, enviando ramos ao adutor longo e
adutor curto e grácil, e posterior, suprindo o obturador externo e o adutor magno
(Palastanga et al. 2000).
O nervo isquiático é o maior nervo do corpo e transporta contribuições de L4 a
S3. Ele deixa a pelve através do forame isquiático maior, entrando e passando através da
região glútea, depois penetrando no compartimento posterior da coxa. Também inerva
uma grande área de pele no membro inferior (Drake et al. 2005).
O nervo isquiático é, na verdade, o conjunto de dois nervos envolvidos em uma
bainha comum. Na porção inferior da coxa, esses dois nervos se separam em um nervo
fibular comum e um nervo tibial (Spence 1991).
O nervo glúteo superior atravessa o forame isquiático maior e acompanha os
ramos da artéria glútea superior. Inerva o glúteo médio, mínimo e o tensor da fáscia lata,
além de enviar ramos para a articulação do quadril (Dangelo; Fattini 2000).
O nervo glúteo inferior origina- se das divisões posteriores de L5, S1 e S2. Deixa
a pelve por baixo do músculo piriforme superficial ao nervo ciático (isquiático) e passa
diretamente para dentro da superfície profunda do glúteo máximo, suprindo-o
(Palastanga et al. 2000).
24
2. BIOMECÂNICA DA COXOFEMORAL
2.1. Revisão anatômica da articulação do quadril
A cabeça do fêmur articula-se com os ossos do quadril, encaixando-se no
acetábulo para constituir uma juntura sinovial de tipo esferóide, triaxial, denominada
articulação do quadril (Dangelo; Fattini 2000).
É a última articulação no complexo da cintura pélvica e apresenta formato tipo
bola- e- soquete com grau três de liberdade, apesar de ser muito estável, embora o
acetábulo não seja profundo o suficiente para cobrir toda a cabeça do fêmur (Hamill;
Knutzen 1999).
A coxofemoral é formada pelo encaixamento da cabeça do fêmur no acetábulo do
osso do quadril, que por sua vez é formado pela união dos três ossos pélvicos, o ílio, o
ísquio e o púbis (Rasch 1991).
O acetábulo é uma cavidade hemisférica localizada na face lateral da pelve.
Apresenta uma margem, sendo esta, revestida por fibrocartilagem, denominada lábio do
acetábulo criando então um suporte mais profundo para estabilizar a cabeça femoral em
seu interior (Konin 2006).
A cabeça do fêmur é coberta por cartilagem articular e se fixa ao colo do fêmur,
que se continue na diáfise femoral. O fêmur cria um braço de alavanca para os músculos
e permite movimento na articulação do quadril (Konin 2006).
O colo do fêmur por ser formado por osso trabecular esponjoso, apresenta uma
fina camada cortical de reforço e seu ângulo no plano transverso é denominado ângulo
de anteroversão (Hamill; Knutzen 1999).
Existem diferenças relacionadas ao sexo na geometria da pelve humana. Além das
diferenças bem conhecidas na largura e altura da pelve entre homens e mulheres, a
cabeça do fêmur é significativamente menor (cerca de 30%) nestas. O lábio do
acetábulo desempenha um papel crucial na articulação do quadril feminino reduzindo a
força na articulação provocada por uma tensão maior causada pela pequena cabeça do
fêmur (Rasch 1991).
Um ligamento único chamado ligamento da cabeça do fêmur ou ligamento
redondo estende-se através da cavidade articular desde a fóvea da cabeça do fêmur até a
25
incisura da porção inferior do lábio do acetábulo. A cápsula articular, que se estende da
margem do acetábulo até o colo anatômico do fêmur, envolve completamente a
articulação (Spence 1991).
A cápsula articular é extremamente forte e densa. Na frente, onde a maior
resistência é necessária, a cápsula é bem mais espessa do que atrás, onde é fina e frouxa
(Rasch 1991). A cápsula é revestida anteriormente pelos ligamentos iliofemoral e
pubofemoral, e na superfície posterior a cápsula é reforçada pelo ligamento isquifemoral
(Spence 1991).
A vascularização da articulação coxo-femoral é levada a cabo pela artéria ilíaca
primitiva, que tem origem na aorta abdominal, subdividindo-se ao nível do osso ilíaco e
dando origem às artérias ilíaca externa e interna. A enervação da articulação depende de
três nervos importantes: o obturador e o femoral, emergem do plexo lombar e o ciático
que emerge do plexo sagrado (Seeley et al. 1997).
Os três ligamentos que se unem com a cápsula e recebem nutrição da articulação.
O ligamento iliofemoral é forte e suporta a articulação anterior do quadril na postura em
pé (Hamill; Knutzen 1999). Refreia a extensão do quadril e também limita a rotação do
fêmur em torno do seu eixo longitudinal (Rasch 1991). Situa-se na face anterior da
articulação coxo- femoral, cujo seu vértice se insere no bordo anterior do osso ilíaco ou
ílio e a base se adere ao fêmur (Kapandji 2000).
O ligamento pubofemoral fortalece as porções anterior e inferior da cápsula
articular do quadril e é tensionado durante a extensão e abdução do mesmo (Konin
2006). O ligamento se insere acima, na região anterior da iminência ílio- pectínea e a
orla anterior da corredeira infrapúbica. Abaixo se fixa na região anterior da fossa prétrocanteriana (Kapandji 2000). Resiste primariamente à abdução do quadril, bem como
a extensão e rotação lateral (Rasch 1991).
O último e único ligamento na região externa da articulação é o ligamento
isquiofemoral (Hamill; Knutzen 1999). Este ligamento cruza o debrum cotiloideu na sua
porção inferior e o colo femoral, na sua porção superior (Seeley et al. 1997). O
ligamento isquiofemoral se estende durante a adução e entra em tensão durante a
abdução (Kapandji 2000). Limita a rotação medial do quadril (Rasch 1991).
26
2.2. Movimentos articulares
O quadril é uma articulação proximal do membro inferior e tem como função
orientar- lhe em todas as direções do espaço (Kapandji 2000).
Por ser uma articulação proximal, é significante a sua importância para a tomada
de peso durante a realização da marcha. A coxofemoral possui três eixos, sendo possível
apresentar três graus de liberdade para realizações dos movimentos permitidos pelo
quadril, descritos com referência ao fêmur (Settineri 1988).
Os movimentos realizados pela articulação incluem a flexão e extensão que
ocorrem no plano frontal sobre o eixo transversal. No eixo vertical que se confunde com
o eixo longitudinal do membro inferior quando o quadril está numa posição de
alinhamento, este eixo permite os movimentos de rotação medial e rotação lateral
(Kapandji 2000).
A abdução e adução do quadril, ocorrem no plano frontal sobre o eixo ânteroposterior (Konin 2006).
2.2.1. Movimento de flexão do quadril
Vinte e dois músculos atuam sobre a articulação do quadril, dando contribuições
importantes para cada uma das ações possíveis na articulação da coxo- femoral. Os
músculos que realizam a flexão do quadril, incluem o psoas maior e menor, o ilíaco e os
agonistas primários, e o reto da coxa (Rasch 1991).
O reto femoral é outro flexor de quadril cuja contribuição depende do
posicionamento da articulação do joelho, já que também age como um extensor da
articulação do joelho (Hamill; Knutzen 1999).
A flexão do quadril é realizada devido ao contato da face anterior da coxa com o
tronco, de modo que a coxa e as porções remanescentes do membro inferior ultrapassam
o plano frontal da articulação, situando-se por diante dela (Kapandji 2000).
A cabeça do fêmur deve deslizar para trás e para baixo para completar o
movimento de flexão (Konin 2006).
Sua maior amplitude de movimento acontece no plano sagital, onde o músculo
ilíaco, assim como o psoas, desempenha um papel predominante na flexão do quadril
(Rasch 1991).
27
A amplitude da flexão varia dependendo se for uma flexão ativa onde o grau de
movimento é menor do que na flexão passiva do quadril. A posição do joelho também
interfere na amplitude. Quando o joelho está estendido, a amplitude vai de 0° e não
passa dos 90°, ao passo que quando o joelho está flexionado, atinge ou ultrapassa os
120° de flexão (Kapandji 2000).
2.2.2. Movimento de extensão do quadril
A extensão da coxa é importante no suporte do peso corporal no apoio na medida
em que mantém e controla as ações da articulação do quadril em resposta à tração
gravitacional para baixo (Hamill; Knutzen 1999).
A extensão leva o membro inferior para trás do plano frontal. (Kapandji 2000). Os
músculos extensor do quadril estão situados atrás do plano frontal que passa pelo centro
da articulação e tem a função de estabilizar a pelve no sentido ântero-posterior (Settineri
1988).
O grupo extensor do quadril inclui os músculos semimembranáceo, semitendíneo
e cabeça longa do bíceps da coxa, O músculo glúteo máximo também é um forte
extensor durante esforços pesados ou moderados (Rasch 1991).
Quando há o tensionamento do ligamento ílio-femoral, a extensão ativa é menos
ampla que a passiva (Settineri 1988). Quando o joelho está estendido, a extensão é 20°
mais ampla do que quando está flexionado. Isso se deve ao fato do músculo ísquiostibiais perderem a sua eficiência enquanto realizam a extensão do quadril, pois eles
utilizam grande parte de seu percurso para flexão do joelho. Na extensão passiva a
amplitude é de apenas 20° no passo para diante (Kapandji 2000).
2.2.3. Movimento de abdução do quadril
A abdução leva o membro inferior diretamente para fora e o afasta do plano de
simetria do corpo (Kapandji 2000).
A abdução da coxa e os músculos abdutores são importantes, principalmente em
seu papel como estabilizadores da pelve e da coxa durante a marcha. Os abdutores
podem levantar a coxa lateralmente no plano frontal, ou se o pé estiver no solo, podem
mover a pelve sobre o fêmur no plano frontal. O principal abdutor da coxa na
28
articulação coxo- femoral é o glúteo médio, sua efetividade é determinada por sua
vantagem mecânica (Hamill; Knutzen 1999).
O músculo glúteo médio é considerado agonista para esta ação (Rasch 1991). O
glúteo mínimo, o tensor da fáscia lata e o piriforme também contribuem para a abdução
da coxa, com o glúteo mínimo sendo o mais ativo dos três (Hamill; Knutzen 1999).
A abdução está limitada pelo impacto ósseo do colo do fêmur com o rebordo
cotilóide, porém antes que isso aconteça, intervém os músculos adutores e os
ligamentos iliofemoral e pubofemoral. Apresentando assim uma amplitude máxima de
abdução de quadril de 45°. Com o exercício e treinamento adequados, é possível
aumentar notavelmente a amplitude de abdução, podendo chegar aos 120° de abdução
ativa (Kapandji 2000).
2.2.4. Movimento de adução do quadril
A adução leva o membro inferior para dentro do plano de simetria do corpo
(Kapandji 2000).
Os adutores trabalham com os abdutores para equilibrar a pelve. Os abdutores de
um lado da pelve, trabalham com adutores contralaterais para manter o posicionamento
pélvico e impedir a inclinação (Hamill; Knutzen 1999).
Os músculos adutores do quadril se localizam geralmente dentro do plano sagital
que passa pelo centro da articulação (Kapandji 2000). O grupo adutor do quadril é
composto pelo grácil, adutor longo, adutor curto, adutor magno e pectíneo. Situados na
face medial da coxa, os adutores formam a maior parte da massa muscular nesta área
(Rasch 1991).
Existem movimentos de adução combinada com extensão do quadril e
movimentos de adução combinada com flexão do quadril. Em todos estes movimentos
de adução combinada, a amplitude máxima de adução apresentada é de 30° (Kapandji
2000).
2.2.5. Movimento de rotação externa ou lateral do quadril
Os movimentos de rotação longitudinal do quadril efetuam-se em torno do eixo
mecânico do membro inferior. A rotação externa é o movimento que leva a ponta do pé
para fora, enquanto que a rotação interna leva a ponta do pé para dentro (Kapandji
29
2000). Para realização da rotação externa ou lateral, deve haver uma combinação com
um deslizamento anterior da cabeça do fêmur com o acetábulo (Konin 2006).
Os rotadores externos do quadril são numerosos e potentes. Seu trajeto cruza por
trás do eixo vertical do quadril (Kapandji 2000).
Os músculos primariamente responsáveis pela rotação externa são o glúteo
máximo, obturador externo e quadríceps femoral. O obturador interno, o gêmeo inferior
e superior e o piriforme, contribuem para a rotação externa quando a coxa está em
extensão (Hamill; Knutzen 1999).
A amplitude máxima na rotação externa do quadril, em decúbito ventral, é de 60°.
Estando o sujeito sentado no bordo da mesa de exame, quadril e joelhos flexionados em
ângulo reto, a amplitude da rotação externa pode ser maior que na posição anterior
(Kapandji 2000).
2.2.6. Movimento de rotação interna ou medial do quadril
É o resultado da combinação do acetábulo com deslizamento posterior da cabeça
do fêmur (Konin 2006). A rotação interna da coxa é um movimento secundário de todos
os músculos que se contraem para produzir a ação articular. Como os rotadores internos
perdem efetividade no decúbito dorsal estendido, eles definitivamente devem ser
exercitados na orientação sentada (Hamill; Knutzen 1999).
Os glúteos médio e mínimo, tensor da fáscia lata, adutores longo e magno e grácil
podem servir à rotação medial do fêmur (Rasch 1991).
Os músculos rotadores internos são menos numerosos que os externos e sua
potência é três vezes menor. A trajetória desses músculos passa pela frente do eixo
vertical do quadril. A rotação interna varia de 30° a 40° (Kapandji 2000).
30
3. NÍVEIS DE AMPUTAÇÃO DE MEMBROS INFERIORES
Não se aceita mais a idéia de que a amputação é o procedimento final em um
paciente vasculopata. O adequado acompanhamento clínico especializado do paciente
com indicação de amputação determinará o melhor nível de secção, bem como a maior
adaptação psicológica à idéia de mutilação que está associada ao ato operatório (Santos;
Nascimento 2003).
Atualmente, experientes cirurgiões ortopédicos e vasculares dedicam-se às
amputações para eliminar tecidos moles e ossos irremediavelmente lesados e, em um
segundo momento, reconstruir as partes ósseas, musculares e cutâneas, de modo que
proporcionem ao coto, adequada capacidade de sustentação e mobilidade (Boccolini
2000).
Apenas a preservação do comprimento pode não garantir a funcionalidade da
extremidade, ou seja, sua utilidade para a marcha do paciente. O diagnóstico precoce da
inviabilidade da extremidade é decisivo no planejamento do nível da amputação para
beneficiar e salvar o doente, reduzindo sua morbidade (Luccia 2003).
Só faz sentido falar em nível de amputação quando se considera o potencial de
reabilitação que o mesmo oferece. Caso contrário, qualquer ponto do membro é passível
de ser um nível de amputação (Lianza 2001).
O nível da amputação está subordinado à causa, sendo que nem sempre é possível
modificá-lo ou o nível ótimo pode ser indicado. O conceito atual de nível ótimo está
dentro de certo limite, o de que é o nível que melhor se preste para a aplicação de uma
prótese funcional, atendendo à etiologia e à necessidade de amputação (Brandão et al.
2005).
Tanto na extremidade inferior como na superior consideram-se níveis ótimos os
terços médios das diáfises dos ossos longos, já que permitem um bom braço de
alavanca, ale de apresentarem um recobrimento muscular suficiente (Gabriel et al.
2001).
Os níveis de amputação se alteraram sensivelmente desde os primeiros tempos e
continuam a sofrer alterações conforme o progresso e desenvolvimento das próteses
(Boccolini 2000).
31
3.1. Amputação interfalangiana
A amputação interfalangiana geralmente não apresenta problemas funcionais e
estéticos ao paciente. Essas amputações não alteram o equilíbrio e a deambulação dos
pacientes (Carvalho 2003).
3.2. Amputação metatarsofalangiana
Significa a retirada total do artelho (Azevedo; Fonseca 2002). As amputações
interfalangianas quando não é possível suturar a pele sem tendão, pode-se também optar
por esse nível de amputação (Carvalho 2003).
3.3. Amputação transmetatarsiana
É a amputação através do metatarso, razão pela qual a parte posterior do pé fica
intacta (Gabriel et al. 2001).
Amputações transmetatarsianas clássicas, apesar de preservarem revestimento
cutâneo de pele plantar, passam a ter descarga de peso na região diafisária dos
metatarsianos, o que freqüentemente pode causar ulcerações (Luccia 2003).
3.4. Amputação de Lisfranc
A articulação de Lisfranc é formada pelas bases dos cinco metatarsianos, com os
três cuneiformes e com o cubóide. O médico francês Jacques Lisfranc propunha
amputação ao nível tarsometatarsiano, para as lesões decorrentes de traumatismos
fechados do pé, com receio de necrose vascular e tecidual (Alves et al 1998).
3.5. Amputação de Chopart
Conhecida como amputação do retropé. A amputação de Chopart também é uma
desarticulação realizada entre os ossos navicular e cubóide com o tálus e o calcâneo,
respectivamente (Carvalho 2003).
A amputação tipo Chopart pode proporcionar bons resultados, mas o ideal é tenha
revestimento adequado de pele plantar e a manutenção do calcâneo paralelo ao solo para
32
permitir a descarga do peso do corpo (Luccia 2003). A descarga de peso poderá ser
realizada na parte distal do coto, caso o paciente tolere (Boccolini 2000).
3.6. Amputação de Syme
Esta modalidade de desarticulação baseia-se na articulação entre os ossos do tarso
e os metatarsos (os ossos cuneiformes medial, intermédio e lateral se articulam com o
primeiro segundo e terceiro metatarsos e o cubóide com o quarto e quinto metatarsos)
(Luccia; Silva 2003).
A amputação de Syme permite descarga distal sobre o coto, e a presença de
espaço entre o coto e o solo possibilita uma protetização futura com um pé mecânico. É
um excelente nível para amputação, não apresentando grandes complicações (Lianza
2001).
3.7. Amputação de Pirogoff
É similar à de Syme, porém tecnicamente mais difícil e mais demorada. Nesse
tipo de amputação ocorre uma artrodese entre a tíbia e o calcâneo, tendo em vista que o
calcâneo é seccionado verticalmente (Carvalho 2003).
3.8. Amputação transtibial
A amputação transtibial é realizada entre a desarticulação tibiotársica e a de
joelho. Podemos dividi-la em três níveis, ou seja, amputação transtibial em terço
proximal, médio e distal (Carvalho 2003).
As amputações transtibiais possuem um melhor prognóstico relacionando-se à
reabilitação e funcionalidade na marcha quando comparadas às amputações
transfemorais (Tonon et al. 2005).
Dentre as vantagens das amputações transtibiais quando comparadas às
amputações mais altas, se refere à manutenção da articulação do joelho, ao menor gasto
energético durante a marcha, a facilidade para colocação e remoção da prótese além de
possibilitar uma marcha mais fisiológica (Boccolini 2000).
As amputações transtibiais, afora os problemas, é recomendável a realização da
ponte óssea entre a tíbia e a fíbula pra criar uma barra óssea paralela ao solo que
33
aumente a área de contato e favoreça o apoio terminal e indolor de coto (Sizínio et al.
2003).
3.9. Desarticulação do joelho
A remoção total da tíbia caracteriza a desarticulação de joelho, nível que tem
vantagens funcionais em relação às amputações transfemorais. As próteses para este
nível de amputação devem contar com joelho mecânico (Luccia 2003).
A desarticulação de joelho é uma amputação indicada em indivíduos com
osteossarcomas mais distais, traumas e anomalias congênitas da tíbia e/ou fíbula, é
considerada como uma excelente alavanca ósseo muscular (Smeltzer; Bare 2002).
É aconselhável sobre tudo em geriatria, por permitir um controle melhor da
prótese, oferecer um braço de alavanca maior, um equilíbrio melhor e uma marcha mais
fácil (Gabriel et al. 2001).
3.10. Amputação transfemoral
A amputação transfemoral é realizada entre a desarticulação de joelho e a de
quadril, e como nas amputações transtibiais, também pode ser divida em três níveis, ou
seja, amputação transfemoral em terço proximal, médio e distal, sendo que as
amputações podem ser causadas por patologias vasculares, processos traumáticos,
infecciosos e neoplásicos ou por anomalias congênitas (Carvalho 2003).
Na transfemoral longa (em terço distal) se preserva mais de 60% do comprimento
femoral, na transfemoral (em terço médio) se mantém entre 35 a 60% do comprimento
femoral, e na transfemoral curta (em terço proximal) se preserva menos de 35% do
comprimento femoral (May apud O’Sullivan; Schmitz 1993).
A mioplastia, com a sutura dos músculos extensores da coxa, com os flexores e a
sutura dos músculos adutores com os abdutores, propiciam equilíbrio ao coto e
determinam melhor controle da prótese pelo paciente. Por fim, a sutura da apneurose
melhora a coaptação dos músculos incisados, sendo a pele fechada com pontos
separados (Luccia; Silva 2003). Em uma amputação transfemoral, a fáscia é o melhor
tecido disponível para manter as suturas, mas não é particularmente elevado na maioria
dos músculos que estão em meia perna (Smith 2004).
34
A amputação transfemoral primária é indicada em pacientes nos quais grandes
complicações com as lesões não podem ser toleradas. Uma amputação transfemoral
deve ser também, considerada nos pacientes com contratura da articulação do joelho ou
que estão acamados ou bastante debilitados. Esses pacientes se beneficiarão mais com o
coto longo, o que facilitará o sentar ou os movimentos no leito (Consenso Internacional
sobre o Pé Diabético/DF 2001).
Embora este nível de amputação seja bastante comum, nada é simples na
adaptação à vida após a cirurgia. O paciente que vive com a perda de um membro à
nível transfemoral, enfrentam diversos desafios, tais como: as exigências para aumentar
a energia, problemas de equilíbrio e estabilidade (Smith 2004). Nas amputações acima
do joelho e nas desarticulações do mesmo, é perdida uma das mais importantes
determinantes: a flexoextensão do joelho que regula o comprometimento do membro
inferior tornando, o menor possível, a oscilação do centro de gravidade, suavisando a
marcha (Boccolini 2000).
3.11. Desarticulação do quadril
Consiste na retirada de todo o membro inferior, inclusive a cabeça do fêmur. Não
apresenta coto ósseo, restando apenas uma cobertura musculocutânea (Carvalho 2003).
É um tipo de cirurgia raramente indicada, pois oferece dificuldade na adaptação
da prótese (Brandão et al. 2005).
3.12. Hemipelvectomia
Consiste em uma cirurgia radical, na qual é realizada a remoção de metade da
pelve e de todo o membro inferior homolateral (Carvalho 2003).
A hemipelvectomia é normalmente indicada para o tratamento dos sarcomas da
região glútea e da porção proximal posterior da coxa, bem como dos tumores ósseos da
pelve com extensão posterior (Vieira et al. 2004).
35
4. ETIOLOGIA DAS AMPUTAÇÕES
A perda da extremidade inferior resulta em alterações na vida diária, no trabalho,
na interação social e no atendimento das necessidades pessoais (Diogo 1997).
O perfil das amputações mudou muito nos últimos tempos. Isso se deve ao
advento de novos medicamentos, à quimioterapia e radioterapia, à utilização de
fixadores externos, de câmaras hiperbáricas e às técnicas cirúrgicas de revestimento
cutâneo, entre outras (Carvalho 2003).
As amputações maiores de membros inferiores representam um relevante impacto
socioeconômico,
com
perda
da
capacidade
laborativa,
da
socialização
e,
conseqüentemente, da qualidade de vida, constituindo-se numa das mais devastadoras
complicações da doença crônica degenerativa, associada à significativa morbidade,
incapacidade e mortalidade (Spichler et al. 2004).
Leite et al. (2004) relatam que mais de 300 amputações foram realizadas por um
único serviço no período de pouco mais de um ano, com grande número de amputações
transfemorais (76%), o baixo percentual de revascularizações (25%) nos dois grupos
estudados (amputações unilaterais e bilaterais), e 50% de mortalidade no grupo de
amputações bilaterais.
4.1. Amputações por patologias vasculares
Estudos apontam a tendência de ocorrência de amputações de membros inferiores
devido, principalmente às insuficiências arteriais periféricas, complicações do diabetes
mellitus, infecções severas, traumas, neoplasias e deformidades congênitas (Pastre et al.
2005).
A causa mais freqüente de amputações é por doença vascular periférica,
combinada ou não com diabetes. Os fatores de risco, como idade avançada, tabagismo,
diabetes, hipertensão, lipoproteinemia, influenciam o aparecimento de doenças
vasculares (Agne et al. 2004).
A doença vascular aterosclerótica que afeta os membros inferiores é a forma mais
comum de doença arterial periférica, originando condições clínicas que variam desde
36
claudicação intermitente ou dor em repouso à ulceração e gangrena (Spichler et al.
2004).
As amputações de membros inferiores causadas por doenças vasculares periféricas
atingem principalmente pacientes com faixa etária mais avançada, os quais estão mais
suscetíveis a doenças degenerativas como a arteriosclerose (Carvalho 2003).
O diabetes é uma síndrome metabólica de grande importância na atualidade. No
Brasil há aproximadamente cinco milhões de diabéticos e 50% deles não conhecem o
diagnóstico. A freqüência do diabetes vem aumentando nos últimos anos, tanto nos
países desenvolvidos como nos países em desenvolvimento. Isso ocorre devido ao
aumento da sobrevida do diabético (Bardui; Cocco 2002). Sabe-se que o paciente
diabético tem cerca de quinze vezes mais probabilidade de sofrer amputação de
membros inferiores do que o não diabético (Santos; Nascimento 2003).
Amputações maiores são 10 vezes mais freqüentes em diabéticos com doença
arterial periférica do que em não-diabéticos com o mesmo acometimento (Luccia 2003).
O diabetes mellitus destaca-se, no Brasil e no mundo, por sua importância enquanto
problema de saúde pública (Gamba et al. 2004). Uma das complicações mais freqüentes
do diabetes mellitus é o pé diabético, trata-se de uma complicação crônica que ocorre
em média após dez anos de evolução do diabetes mellitus e é a causa mais comum de
amputações não traumáticas (Milman et al. 2001).
4.2. Amputações traumáticas
Os traumatismos são a segunda maior causa de amputação, acometendo
principalmente adultos jovens, sendo indicada quando se torna impossível uma
reconstrução do membro lesionado (Brito 2005).
As amputações causadas por traumatismos são conseqüência em grande parte de
fraturas expostas, contaminação severa de ferida, lesões do tipo esmagamento que
levam a necrose muscular progressiva e retardo no tempo de vascularização - menor que
6 horas (Agne et al. 2004). Na coxa, podemos observar as lesões da artéria femoral
como resultado das fraturas diafisárias do fêmur. Lesões arteriais complicando fratura
dos ossos longos são relatadas por diversos autores, inclusive pseudo- aneurisma
(Pereira; Silva 2003). Batalhas e minas perdidas ainda continuam causando amputações
traumáticas em alguns países. Com o advento de técnicas cirúrgicas e utilização de
37
fixadores externos, o índice de amputações por lesões traumáticas tem diminuído
razoavelmente (Carvalho 2003).
4.3. Amputações tumorais
O objetivo da amputação tumoral, será a retirada do tumor, porém a indicação
para essa amputação tem diminuído bastante, graças ao diagnóstico precoce (Tooms
1996). Nessas circunstâncias, o objetivo da amputação é remover o tumor antes deste
metastizar. Mas, por vezes, a amputação é necessária, mesmo após o surgimento das
metástases (Sampol 2000). Nas amputações por tumores a faixa de idade se situa de 11
a 20 anos de idade (Agne et al. 2004). Os tumores malignos são responsáveis por 5,8%
das amputações de membros inferiores (Caromaro et al. 1992). As amputações tumorais
têm diminuído consideravelmente, graças a bons resultados obtidos pelo diagnóstico
precoce, a radioterapia, a quimioterapia, a utilização de endoprótese, os enxertos e
algumas outras cirurgias conservadoras (Carvalho 2003).
4.4. Amputações infecciosas
As amputações infecciosas estão diretamente relacionadas a processos traumáticos
e vasculares, sendo q sua freqüência vem diminuindo devido aos avanços laboratoriais
(Carvalho et al. 2005). A infecção comumente associada à gangrena é muito comum em
pacientes diabéticos. A gangrena quase sempre indica a necessidade de amputação; sua
extensão e a presença ou ausência de uma linha de delimitação são fatores importantes
(Santos; Nascimento 2003).
4.5. Amputações por anomalias congênitas
Os pacientes portadores de anomalia congênita que apresentam deformidades
importantes, as quais podem impossibilitar a protetização ou dificultar a função do
membro residual, geralmente são encaminhadas para procedimentos cirúrgicos, estando,
entre elas, a amputação e deve ser realizada nos primeiros anos de vida (Carvalho
2003).
38
5. PRINCIPAIS COMPLICAÇÕES
Muitos são os fatores que determinam a cicatrização adequada de um coto de
amputação, mas sem dúvida o planejamento cuidadoso e conhecimento técnicoanatômico, visando uma reabilitação adequada, podem representar a última chance deste
indivíduo de uma reintegração adequada ao seu meio (Luccia; Silva 2003).
A seleção correta do nível de amputação é de fundamental importância para
garantir uma cicatrização mais rápida da ferida operatória, para evitar que ocorram
complicações e para possibilitar ao paciente, maiores condições de reabilitação
(Brandão et al. 2005).
A presença de alterações nas condições gerais dos amputados pode impossibilitar
o progresso ótimo de cada uma das fases da reabilitação (Lima et al. 2006).
Durante a reabilitação de um paciente amputado, podemos confrontar- nos com
algumas situações que dificultam o processo terapêutico, tais como complicações do
próprio coto, neurológicas, sensoriais, psicológicas e clínicas (Carvalho 2003).
As principais causas de complicações no coto são: edema, suturas, dor fantasma,
ulceração do coto, inflamações, infecções, retração cicatricial, neuromas e espículas
ósseas. Esses tipos de problemas costumam afetar o coto da segunda à terceira semana,
após o ato cirúrgico (Friedmann 1994).
As complicações mais comuns encontradas nos pacientes amputados são as
complicações circulatórias, que levam a edema, isquemia e necrose tecidual. Sendo que
as complicações de aspecto psicológico, de origem nervosa, como a formação de
neuromas e outros sem etiologia bem definida como a dor fantasma, são comuns em
amputados (Luccia 2003).
Os problemas decorrentes de causas, como neuromas, contraturas musculares e
hipotrofias, entre outras, acontecem mais tardiamente; muito embora a dor possa
aparecer em qualquer época, apresentando características das mais diversas (Friedmann
1994).
39
5.1. Principais complicações circulatórias
Todos os tecidos necessitam de um suprimento adequado de sangue para que se
mantenham vivos. A necrose ocorre quando este princípio básico não é respeitado. Esta
necrose é variável, e o grau de comprometimento da estrutura dependerá da trama
vascular lesada (Pereira; Silva 2003).
5.1.1. Necrose
De acordo com Tooms (1996), a presença de necrose pode ser tratada com
medidas conservadoras, porém pode retardar a cicatrização. A necrose mais grave,
entretanto, indica uma circulação insuficiente na amputação, havendo necessidade de
uma imediata ressecção em cunha ou reamputação em um nível mais proximal.
Quando existe necrose ou dor intensa, o risco de morte decorrente de uma cirurgia
de revascularização é muito alto, principalmente em pacientes debilitados, há muitos
anos, com pouca chance de voltar a andar após a revascularização (Santos; Nascimento
2003).
5.1.2. Edema
Definido como aumento anormal do volume de um membro.O edema está
presente em todos os pacientes amputados protetizados (Carvalho 2003).
O edema é uma das complicações circulatórias que deve ser evitado com o
enfaixamento do coto com atadura gessada, ainda na mesa operatória, mesmo que o
indivíduo não venha a usar prótese imediata. Nesse procedimento, economizam-se dois
a três meses na colocação da prótese, pois se houver o aparecimento de edema no coto,
há necessidade de um tempo enorme de enfaixamento para reduzir seu tamanho
(Boccolini 2000).
5.1.3. Isquemia
Outro problema que pode aparecer é a isquemia, que se manifesta com
comprometimento dérmico ou dor e, que normalmente precisa de tratamento analgésico
através de anestesias epidurais ou troculares (Gabriel et al. 2001).
40
5.2. Principal complicação neurológica
5.2.1. Neuromas
Os neuromas de amputação ou terminações de nervos no coto, formam um
pequeno tumor neural que dá dor ou sensação de choque ao toque (Lianza 2001).
O desenvolvimento de um neuroma é um fenômeno natural de reparação que
ocorre em qualquer transecção de um nervo periférico (Carvalho 2003).
5.3. Outras complicações
5.3.1. Infecção
A infecção representa uma grande destruição tecidual por processo infeccioso,
normalmente associado a micróbios anaeróbios (Luccia; Silva 2003). A reação
inflamatória e as toxinas produzidas pelos agentes infecciosos levam a um grau de
sofrimento celular que culminará com alterações na distribuição do fluxo
microcirculatório, com agressão ao endotélio e conseqüente trombose que se estende da
microcirculação aos vasos maiores (Santos; Nascimento 2003). A amputação irá
conduzir a um aumento da transpiração sobre todo o restante corpo. Desta forma, a
transpiração no coto também aumenta, o que poderá conduzir a maceração do coto. Esta
maceração predispõe a ocorrência de infecções por bactérias e fungos, bem como lesões
por forças externas (Friedmann 1994).
As infecções, de acordo com Crenshaw (apud Carvalho et al. 2005), ocorrem
consideravelmente com mais freqüência em amputações por doença vascular periférica,
especialmente em pacientes diabéticos.
5.3.2. Espículas ósseas
As espículas ósseas são observadas por meio de radiografias, sendo um dos
motivos de dores localizadas durante a palpação ou uso da prótese, caso há a sua
presença a indicação é cirúrgica (Silva 1999; Carvalho 2003).
41
5.3.3. Retrações musculares
É importante, também, evitar o aparecimento de retrações que se instalam
precocemente no coto de amputação, devido aos desequilíbrios gerados pela secção de
alguns grupos musculares. Em pacientes com amputação transfemoral, é necessário
prevenir deformidades de abdução, flexão e rotação externa de quadril (Caromaro et al.
1992)
5.3.4. Sensação fantasma e dor fantasma
É sabido que a maioria dos pacientes submetidos à amputação evolui com algum
tipo de desconforto no membro ausente. Vale lembrar que sensação fantasma e dor
fantasma são entidades distintas, mas que podem coexistir num mesmo paciente, sendo
fundamental distingui-las semiologicamente para uma correta abordagem terapêutica
(Probstner; Thulern 2006).
Um aspecto comum nos portadores de amputação é chamado fenômeno
fantásmico, doloroso ou não, normal ou deformado, que estará presente em 95% dos
pacientes (Adizck apud BRITO et al. 2005).
A sensação da presença do membro ou do órgão após sua extirpação é, muitas
vezes, referida com características normais e pode iniciar-se imediatamente após a
amputação. O fenômeno manifesta-se 1/3 das vezes imediatamente após a amputação,
1/3 nas primeiras 24 horas e 1/3 nas semanas que se seguem à amputação. A sensação
regride progressivamente e desaparece meses ou anos após (Teixeira et al. 1994).
Durante muito tempo, acreditava-se que a origem da sensação fantasma era
psíquica, no entanto, sabe-se hoje que tal fenômeno está relacionado também com o
fisiológico, a partir da reorganização cortical, que consiste em alterações estruturais na
representação topográfica dos mapas corticais (Demidoff et al. 2007).
É provável que o fenômeno fantasma seja codificado pelo DNA e que dependa da
intervenção de várias unidades do sistema nervoso, incluindo o córtex cerebral. As
atividades do sistema proprioceptivo, extra-sensitivo e interoceptivo e do sistema visual
alimentam os mecanismos do fenômeno fantasma, tornando-o vívido (Melo-Souza
2000).
42
A sensação-fantasma funciona como uma alucinação nos sujeitos com dificuldade
em aceitar a mutilação, e a dor-fantasma seria como um sonho e o desejo de preservar a
integridade anatômica corporal (Benedetto et al. 2002).
A parte distal do membro é a mais freqüentemente sentida, embora
ocasionalmente a pessoa sinta todo o membro. A sensação reage a estímulos externos,
como aplicação de bandagens e curativos rígidos (Sampol 2000).
A sensação de ter um membro-fantasma é muito real. Muitos indivíduos relatam
que, logo que perderam a perna, sentiram o impulso de sair da cama e andar, e acabaram
caindo, outras pessoas com mãos fantasmas já tentaram, até mesmo, atender ao telefone.
Esses fatos são conseqüências da vívida sensação de um membro fantasma (Demidoff et
al. 2007).
A sensação fantasma poderá ser somente a sensação de que o membro existe, com
perfeita identificação de suas partes ou ser extremamente dolorosa, neste último caso é
denominada dor fantasma (Boccolini 2000). A dor fantasma, não é um conceito bem
definido clinicamente. Ela compreende, inclusive na literatura, alguns fenômenos
sensoriais mal definidos e incomparáveis a qualquer outra experiência. A dor do
membro fantasma é uma das mais terríveis e das mais fascinantes de todas as síndromes
dolorosas (Teixeira et al. 1994).
Quando ocorre a perda da inervação sensorial de uma região ou a amputação de
um membro, as informações sensoriais periféricas se tornam inteiramente ausentes,
fazendo com que neurônios no sistema nervoso central que até então recebiam
informações daquela parte do corpo se tornem anormalmente hiperativos. Na dor do
membro fantasma, a ausência dessas informações sensoriais faz com que neurônios nas
vias nociceptivas se tornem excessivamente ativos (Demidoff et al. 2007).
Ambroise Paré (apud Probstner; Thuler 2006) descreveu perfeitamente a dor
fantasma:
Na verdade é uma coisa maravilhosamente estranha e prodigiosa, que seria difícil
acreditar (salvo por aqueles que a viram com seus próprios olhos e a ouviram com seus
próprios ouvidos) que os pacientes se queixem amargamente, vários meses após a
amputação, de ainda sentirem uma dor excessivamente forte no membro já amputado.
A teoria central sugere que a dor fantasma seja devida a distúrbios do mecanismo
supressor nociceptivo segmentar. Há, obviamente, contribuição de fatores psicológicos
para a dor fantasma, já que a crise pode ser desencadeada por transtornos emocionais e
aliviada pela hipnose, psicoterapia e técnicas de relaxamento (Teixeira et al. 1994).
43
O fato de a dor fantasma ser um fenômeno não puramente físico, social ou
psíquico, mas a integração destes três fatores, nos remete à importância de um
tratamento multidisciplinar, em que médico, fisioterapeuta, terapeuta ocupacional,
nutricionista, psicólogo, assistente social, professor de educação física e técnico
protesista devem trabalhar em equipe visando o desenvolvimento e a participação ativa
do paciente em seu tratamento (Benedetto et al. 2002).
A dor fantasma tende a desaparecer, porém podem durar anos (Carvalho 2003).
44
6. AVALIAÇÃO FISIOTERAPÊUTICA EM AMPUTADOS DE MEMBRO
INFERIOR
A presença de uma incapacidade funcional, determinada por uma amputação de
membros inferiores implica em interferência sobre a autonomia e independência (Diogo
1997).
Quanto mais precoce o início da fisioterapia, maior o potencial de sucesso.
Quanto maior o retardo, provavelmente haverá maior desenvolvimento de complicações
secundárias como contraturas articulares (Moore apud Brito 2005).
A visão da sociedade sobre a pessoa portadora de deficiência é alterada
drasticamente quando essa pessoa demonstra independência para as atividades da vida
diária (AVD’s). A incapacidade física pode ser uma barreira para a independência
quando as pessoas assim a vêem ou quando o ambiente a propicia (Diogo 2003).
A definição de atividades de vida diária deve referir-se ao desenvolvimento de
ações que garantam um patamar digno de qualidade de vida. Vida diária não deve ser
sinônimo de sobrevida (BPC/DF 2007).
A incapacidade, compreendida como a não possibilidade de realização de
determinada atividade, pode ter como causa fatores intrínsecos ou extrínsecos, ou seja,
ela pode ser determinada por fatores inerentes ao estado físico do paciente, no caso a
amputação, ou pode ainda ser determinada por fatores ambientais, econômicos, culturais
e sociais (Diogo 1997).
O paciente submetido a esse tipo de cirurgia, entrava no hospital sentindo- se um
homem normal; ao ser amputado, tornava-se um mutilado e a partir desse momento era
considerado um ser inválido. Para esses pacientes, a amputação acabava destruindo
todas as perspectivas futuras, incapacitando o indivíduo para o resto de sua vida.
(Carvalho 2003). A amputação faz parte da conduta de tratamento do paciente, que tem
por objetivo maior a obtenção de uma saudável integração orgânica, psíquica e social.
Não deve ser considerada como um fim em si mesma, devendo o processo cirúrgico
propiciar meios para que o paciente se reabilite plenamente (Brandão et al. 2005).
A perda da extremidade inferior resulta em alterações na vida diária, no trabalho,
na interação social e no atendimento das necessidades pessoais. Conseqüentemente,
muitas pessoas com amputação não reassumem um estilo de vida completamente
45
normal e algum grau de dependência é esperado tanto pelo paciente quanto pelos
profissionais de saúde envolvidos no tratamento (Diogo 1997).
O paciente amputado tem à sua frente uma grande mudança ao seu estilo de vida,
além de incertezas quanto às suas capacidades e às atitudes de familiares e amigos.
Sabe-se que esses pacientes se submetem a quatro fases de ajustamento, que são:
impacto, isolamento, reconhecimento e reconstrução (Gottschalk apud Brito et al.
2005).
Com a perda de parte do corpo, o sujeito pode sofrer uma alteração brusca da
imagem corporal, fazendo-se então necessária a reintegração desta imagem ao novo
esquema corporal. Uma percepção negativa da própria imagem corporal cria
dificuldades para conscientização das atividades musculares e para aquisição de
posturas corretas no processo de reabilitação (Benedetto et al. 2002).
Por isso, tornar-se fundamental a integração da equipe multidisciplinar no
tratamento dos pacientes amputados para identificar, em tempo, qualquer sinal que
possa comprometer o resultado do processo de reabilitação (Chamlian; Melo 2008).
A avaliação é cada vez mais recomendada para determinar a validade de técnicas
e procedimentos de reabilitação (Calmels 2001). A cuidadosa avaliação de cada
indivíduo é parte integral do tratamento pré-protético (Chamlian 1999).
Para avaliar adequadamente as possibilidades funcionais de um indivíduo
amputado é preciso registrar a fundo suas características físicas, psíquicas e ambientais
(Gabriel et al. 2001).
Nossa avaliação transcorrerá desde o primeiro contato com o paciente até sua
despedida. Os pacientes amputados, independente da idade, do nível e da etiologia,
poderão apresentar-se por diversos meios: carregados no colo, usando muletas,
saltitando ou deambulando com ou sem apoio (Carvalho 2003).
A avaliação funcional define as capacidades residuais e potenciais a partir das
quais serão estabelecidos meios, metas e parâmetros de seguimento para o processo de
reabilitação dos pacientes (Chamlian; Melo 2008). A avaliação global consiste de
investigar possíveis desvios corporais, sobrecarga articulares, e os sinais vitais pois
pacientes amputados gastam mais energia comparado a um paciente normal, a
necessidade também de examinar os membros superiores por causa da amputação de
membros inferiores (Chamlian 1999).
46
6.1. Critérios da avaliação fisioterapêutica
A presença da amputação é óbvia e não oferece dificuldade de diagnóstico, porém
o mais importante é avaliar o estado geral desse indivíduo e sua motivação para a
reabilitação (Carvalho 2003).
É importante ser observado que um novo órgão terminal foi criado, denominado
de membro residual, chamado coto (Smeltzer; Bare 2002). A avaliação fisioterapêutica
em pacientes amputados deve ser bem detalhada, observando toda e qualquer alteração
tanto no coto residual quanto no paciente como um todo (Thomson et al. 2005).
Por isso a avaliação deve ser direcionada as condições do novo órgão terminal,
mas também as condições gerais do indivíduo para uma melhor interação do coto com o
indivíduo (May 2003).
6.1.1. Coleta de Dados
Dados pessoais devem ser colhidos. Durante a anamnese, deve- se enfatizar a
descrição das patologias pregressas e atuais, as quais serão utilizadas para o
planejamento do programa de reabilitação. Na história das patologias pregressas,
podemos encontrar distúrbios que irão modificar a reabilitação ou impedir uma
protetização (Carvalho 2003).
Uma anamnese bem feita se impõe para que o fisioterapeuta possa conhecer
detalhes do que precedeu à amputação, o que foi feito, que tempo foi gasto entre o
diagnóstico e a operação, se houve ou não complicações no pré, trans ou pósoperatório. Procurar saber com segurança, qual o diagnóstico que levou à amputação
(Boccolini 2000).
Deve- se saber quando ocorreu a amputação, se tinha alguma alteração de
coloração e temperatura da pele; se havia sinais ou sintomas de doenças obstrutivas;
sinais de parestesias, se teve alguma outra complicação; em amputações traumática se
foi imediata ou eletiva e qual o tipo de acidente (Bruschini 1998).
A realização de um questionário completo nos fornecerá um perfil de
aproximação exata à realidade que deveremos tratar, permitindo-nos chegar a algumas
conclusões e a um enfoque objetivo do tratamento, com conseqüente benefício para o
paciente (Gabriel et al. 2001).
47
Deve-se lembrar, no entanto, que a avaliação é um exercício contínuo e que nunca
termina. O fisioterapeuta e o paciente devem gradualmente construir uma relação de
forma que a comunicação seja livre e a informação subjetiva detalhada possa ser
colhida. Muitos pacientes estão confusos, com dor e anseios neste momento, e a
informação subjetiva pode estar incorreta neste estágio (Sampol 2000).
6.1.2. Exame físico
A inspeção deverá ficar sistematicamente voltada para quatro pontos: ossos,
partes moles, cor e textura da pele e cicatrizes. Deve- se observar os ossos, seu
alinhamento, suas deformidades ou posturas viciosas. As partes moles serão
comparadas com o lado oposto para detectar atrofias ou aumentos de volume (Sizínio
2002). Verificação, por palpação, da pulsação das principais artérias do restante do
membro para poder avaliar o estado da circulação (Boccolini 2000).
Após a coleta de todos os dados, devemos iniciar o exame físico geral,
investigando além do aparelho músculo-esquelético, algumas alterações funcionais.
Contudo, uma avaliação do aparelho respiratório e cardiovascular deverá ser realizada,
principalmente nos pacientes idosos e nos amputados vasculares (Carvalho 2003).
Ao exame do aparelho respiratório, não dever ser esquecido que a presença de
enfisema pulmonar pode comprometer seriamente a capacidade respiratória, bem como
a possibilidade física de esforço (Boccolini 2000).
A força muscular, extensão dos movimentos dos ligamentos e mobilidade
funcional devem ser registrados para que sejam possíveis futuras comparações. Durante
a medição do grau articular, um goniômetro deve ser usado (Sampol 2000).
A avaliação global consiste de investigar possíveis desvios corporais, sobrecarga
articulares, e os sinais vitais, pois, pacientes amputados gastam mais energia comparado
a um paciente normal, a necessidade também de examinar os membros superiores por
causa da amputação de membros inferiores (Chamlian 1999). No exame dos membros
superiores, a presença de lesões e de deformidades, tanto quanto a força muscular e
amplitude de movimento das principais articulações, devem ser checadas, já que muitos
pacientes dependem das boas condições dos membros superiores para certas
transferências e meios auxiliares de locomoção (Carvalho 2003).
Avaliar o membro inferior não amputado, além de testes, inspeção e a palpação
(Gabriel et al. 2001).
48
Segundo Carvalho (2003), devem ser observados:
• Condições da pele: fina ou espessa, normal ou desidratada, temperatura normal
ou alterada, alteração em unhas e pêlos;
• Coloração do membro: normal, pálida ou cianótica;
• Pulsos arteriais: condições das artérias femoral, poplítea e pediosa,
principalmente nos pacientes amputados por DVP;
• Equilíbrio e mobilidade: realização de equilíbrio sobre o membro não
amputado, transferências de leito, cadeira e em pé e saltitamento;
• Força muscular e amplitude de movimento: testes com resistência nos principais
grupos musculares analisando o tônus, o trofismo e o grau de movimento das principais
articulações;
• Presença de deformidades: deformidades por contratura muscular, fraturas,
alterações reumáticas e vasculares ou quadros neurológicos;
• Paresia, plegia, anestesia ou hipotesia no membro avaliado.
• A musculatura paravertebral e o abdome também devem ser avaliados. Nos
idosos com manifestação ou não de arteriosclerose, procurar palpar a aorta abdominal
para detectar possíveis aneurismas (Boccolini 2000).
6.1.3. As condições do coto
O fisioterapeuta deve se preocupar com as condições do coto para que não ocorra
fatores que possam interferir na protetização do encaixe do coto com a prótese (Sampol
2000).
Um bom coto de amputação deve ser firme, sem aderências cicatriciais,
contraturas articulares e neuromas, porém, isto dependerá de alguns fatores, tais como:
miodese, mioplastia, hemostasia, neurectomia, tecidos ósseos, posicionamento e suturas
(Carvalho 2003).
O ideal é um coto levemente cônico com cicatriz terminal, o que será obtido
através de dois retalhos iguais - um anterior e um posterior (Boccolini 2000). Quando o
coto não é enfaixado ou posicionado corretamente, esse pode desenvolver alterações
anatômicas e/ou estéticas que inviabilizam sua protetização (Brito et al. 2005).
O coto deve apresentar boa mobilidade e circulação sanguínea, ser recoberto por
um bom coxim músculo adiposo e pele sadia e não apresentar dor, assim possibilitará
49
uma adaptabilidade satisfatória às próteses (Luccia 2003). Deve adaptar-se a uma
prótese funcional, e a irrigação no nível proposto para amputação deve ser suficiente
para permitir a cicatrização cutânea primária (Brandão et al. 2005).
6.1.3.1 Cicatrização do coto
Muitos são os fatores que determinam a cicatrização adequada de um coto de
amputação, mas sem dúvida o planejamento cuidadoso e conhecimento técnicoanatômico, visando uma reabilitação adequada, podem representar a última chance deste
indivíduo de uma reintegração adequada ao seu meio (Luccia; Silva 2003).
A seleção correta do nível de amputação é de fundamental importância para
garantir uma cicatrização mais rápida da ferida operatória (Brandão et al. 2005). As
incisões e cicatrizações não devem ser irregulares, hipertróficas ou aderidas a planos
profundos (Carvalho 2003).
A cicatriz cirúrgica deve ser examinada, observando se está aderida ou sem
aderência e de que forma se apresenta, se é terminal, anterior, posterior, caso esteja
aberta deve ser relatado (Sampol 2000).
6.1.3.2. Edema
O edema está presente em todos os pacientes amputados nunca protetizados. Em
determinados níveis, observamos maior ou menor aumento de volume. Os pacientes
amputados transtibiais, transfemorais e desarticulados de joelho exibem cotos bastante
volumosos em relação aos outros níveis de amputação (Carvalho 2003). Evita-se o
edema com o enfaixamento do coto (Boccolini 1990).
A perimetria do coto é o método de controle na diminuição ou aumento do edema
no coto de amputação, deve ser realizado na avaliação e semanalmente até obter-se uma
constância nos parâmetros mensuráveis, para indicação a da moldagem do encaixe da
prótese (Smeltzer; Bare 2002).
50
6.1.3.3. Infecção
A infecção deve ser acompanhada com muita atenção, pois a sua evolução poderá
acarretar em nova cirurgia de amputação ou ainda prolongará muito mais o tempo de
adaptação à prótese (Sampol 2000).
6.1.3.4. Enxertos cutâneos
Em relação aos enxertos cutâneos, observaremos se está presente ou não, pois, são
muito utilizados na tentativa de manter o comprimento do coto e juntas importantes, nos
casos de pacientes amputados por processos traumáticos. Podem ser consideradas a
própria cicatriz do paciente. Observar o local, a maturação do enxerto e sensibilidade
(Edelstein 2003).
6.1.3.5. Neuroma
A presença do neuroma deve ser observado. Um neuroma sempre se forma na
extremidade de um nervo seccionado e pode ser evitado quando os nervos são
seccionados em um nível proximal, permitindo que se retraiam (Brito et al. 2005). A
importância da formação de um neuroma está em seu tamanho e em sua localização,
quanto mais distal o neuroma, maior a sensibilidade notada pelos pacientes, os quais
relatam uma sensação de choque dentro do coto no sentido que vai de distal para
proximal (Carvalho 2003).
6.1.3.6. Dor fantasma
Em cerca de 10% dos amputados, a dor é intensa podendo agravar-se no passar
dos anos. A dor pode ser ocasional ou contínua, e é descrita como ardente ou
esmagadora. Às vezes surge imediatamente após o processo cirúrgico, ou meses e
mesmo anos mais tarde (Souza et al. 2004). É freqüente, pacientes se queixarem de
câimbras extremamente incômodas na panturrilha que não mais existe ou que seu pé se
encontra em espasticamente contorcido ou que seu calcanhar coce de maneira descabida
(Boccolini 2000).
51
6.1.3.7. Coxim terminal
Ao avaliar o coto, também devemos observar como está o coxim terminal, sendo
este, o revestimento musculocutâneo da região distal de um membro amputado. É no
coxim, que geralmente se encontra os procedimentos como mioplastia e miodese. Esse
coxim deve ser firme, ainda podem ser encontrados coxins sem técnicas cirúrgicas
apropriadas apresentando áreas de extrema flacidez, como por exemplo, as orelhas de
cachorro nos rolos adutores em desarticulações de joelho e amputações transfemorais
(Carvalho 2003; Edelstein 2003).
6.1.3.8. Espículas ósseas
As complicações relacionadas com a espícula óssea, a partir da manipulação do
periósteo da extremidade do coto, devem ser levantadas, e sua gravidade questionada,
visando a impedir que interfiram no processo de reabilitação (Brito et al. 2005).
Dependendo da região, podem comprometer a protetização (Carvalho 2003).
6.1.4. Avaliação da capacidade física
A musculatura tem grande importância para um prognóstico funcional.
Fisioterapeuta testa e avalia a força muscular dos diversos segmentos do membro
inferior sadio e do coto de amputação, realizando uma resistência ao movimento ativo
do paciente, com as próprias mãos (Boccolini 2000).
Segundo Kottke Lehmann (1998), as atividades da vida diária devem ser
avaliadas, como: transferências (cama para cadeira de rodas, para o banheiro;
independente, dependente); estado da deambulação (com muletas, com andador; tipo de
marcha; independente, dependente); lar (barreiras arquitetônicas, corrimão de
segurança; escadas; outros riscos, como pequenos tapetes, corrimãos inseguros);
cuidados pessoais (independente, dependente; envolve os cuidados com o membro
residual).
O equilíbrio em pé é importante, devemos observar se o paciente amputado
consegue manter- se em pé com apoio ou sem. Primeiro com as mãos apoiadas na barra
paralela e depois, sem apoiá-las (Boccolini 2000). Sabe-se que o indivíduo amputado de
membro inferior pode apresentar dificuldades na manutenção do equilíbrio estático, o
52
que pode gerar quedas, as quais em casos mais graves, podem levar a fratura (Baraúna
et al. 2006).
53
7. REABILITAÇÃO NOS PACIENTES COM AMPUTAÇÃO TRANSFEMORAL
O fisioterapeuta desempenha papel fundamental na reabilitação dos pacientes
amputados e o início precoce do tratamento influencia os resultados eventuais da
reabilitação (Brandão et al. 2005). O tratamento deverá ser iniciado de forma precoce
para recuperação funcional, com objetivo de acelerar a protetização e o retorno às
atividades (Pastre et al. 2005).
O objetivo de qualquer programa de reabilitação é ajudar as pessoas amputadas,
desde o momento da cirurgia até um protético com êxito o mais rápido possível e sem
complicações (Gailey 2001).
Para Burges (apud Diogo 1997), a reabilitação de um indivíduo submetido à
amputação se constitui num processo contínuo, desde a cirurgia até o momento em que
a pessoa se encontra totalmente independente, portando sua prótese definitiva.
A equipe de reabilitação é responsável por 30% do sucesso do tratamento; o
paciente é responsável por 70% (Boccolini 2000).
São vários os fatores que devem ser considerados para prescrição adequada de
tratamento, como presença de múltiplas afecções, independência funcional, autonomia,
idade avançada, etiologia e nível de amputação, tempo de evolução entre amputação e
início da reabilitação (Pastre et al. 2005).
7.1. Pós- operatório
Em geral, os profissionais da saúde têm tentado promover a reabilitação ativa e
dinâmica paralela à cicatrização das pessoas com amputação de membros inferiores
(Smith 2004).
O tratamento fisioterapêutico é importante no pós- operatório imediato, para
melhorar o edema e o sistema circulatório, quanto posteriormente para trabalhar
hipertrofia, prevenir aderências e acostumar a região, em contato com a prótese, para a
pressão que essa fará (SENE et al. apud Brito 2005). Um pós- operatório bem realizado,
pode abreviar em muito a recuperação e reabilitação do paciente evitando com isto o
aparecimento de contraturas musculares indesejáveis, dificilmente corrigíveis
(Boccolini 2000).
54
A reabilitação do paciente amputado inicia-se logo após a cirurgia (Brito et al.
2005). De maneira específica, os objetivos visam cicatrização e redução de edema,
manter ou aumentar força muscular de ambos os membros, transferências e cuidados no
leito, prevenir contraturas articulares do membro residual ou qualquer membro,
instrução nos cuidados do membro residual e deambulação com muletas (Pastre et al.
2005). Outro objetivo importante do nosso atendimento pós-operatório imediato é a
prevenção de contraturas: perda de amplitude de movimento em uma ou mais
articulações. Em uma amputação transfemoral, surgem problemas como contraturas no
quadril devido a Encurtamento e perda de fibras musculares. Em algumas pessoas com
amputação transfemoral, o quadril é congela em frente na posição de flexão (Smith
2004).
A ênfase na prevenção de deformidades é de suma importância, principalmente se
o paciente é candidato a protetização. O paciente deve ser orientado em relação à
tendência das contraturas e às deformidades das articulações proximais à amputação.
Exercícios isométricos e isotônicos ativos devem ser orientados (Boccolini 2000).
Na primeira fase do pós- operatório, o controle postural será realizado no leito do
paciente, razão pela qual é aconselhável que esteja razoavelmente rígido para facilitar a
boa posição articular e da coluna (Gabriel et al. 2001). Para correto posicionamento do
coto no leito, o indivíduo deve evitar comportamento de abdução e rotação externa de
coxa, não usar travesseiro embaixo do coto e manter sempre os membros inferiores
alinhados para evitar contraturas (Pastre et al. 2005).
Os pacientes amputados de membro inferior devem estar deitados sobre colchões
duros e firmes, não usando travesseiros sob o coto de coxa na amputação transfemoral.
Com este procedimento evita-se a contratura em flexão, facilitando assim a mais rápida
colocação da prótese (Boccolini 2000). Devemos evitar a imobilidade do paciente ainda
no leito, a qual contribui com as atrofias por desuso e o aparecimento de úlceras de
pressão, principalmente nos locais com proeminências ósseas (Carvalho 2003).
O fortalecimento muscular geral incidirá principalmente na musculatura
antigravitacional, sem esquecer o fortalecimento das extremidades superiores, que
precisarão de um bom desenvolvimento muscular no caso de serem necessárias ajudas
para a deambulação (Gabriel et al. 2001).
Além do treinamento para se deslocar, deve incorporar uma gama de
competências conhecidas como “atividades de vida diária” (AVD’s) desde o início do
55
processo de recuperação. Algumas das atividades de vida diária estão à higiene pessoal,
vestir e ir ao banheiro (Smith 2005).
A ênfase na prevenção de deformidades é de suma importância, principalmente se
o paciente é candidato a protetização. O paciente deve ser orientado em relação à
tendência das contraturas e às deformidades das articulações proximais à amputação.
Exercícios isométricos e isotônicos ativos devem ser orientados (Boccolini 2000).
O paciente deve ser orientado quanto às posições que dificultam ou impedem a
instalação de deformidades e o aumento do edema quando na posição vertical, sentada
ou deitada em decúbito ventral, lateral e dorsal (Sampol 2000).
O enfaixamento do coto se faz necessário para que haja uma adequada adaptação
ao encaixe da prótese, redução de edema e produza um formato cilíndrico desejado
(Smith 2004).
7.2. Pré- protetização
O objetivo final em um programa de reabilitação pré- protetização consiste em
proporcionar ao paciente amputado: habilidade para realização de todas as atividades
possíveis sem o uso de prótese; preparar o coto de amputação para que possa ser
protetizado; e desenvolver programas de alongamento, transferências de peso, equilíbrio
e coordenação visando uma deambulação independente futura (Carvalho 2003).
A fase pré- protética se divide em tratamento imediato e mediato. O tratamento
imediato é compreendido na primeira semana após a amputação até 30 dias, paciente
envolvido em quadro álgico e hipersensibilidade do coto de amputação, decorrente do
ato cirúrgico (Adams 2000). O tratamento mediato é compreendido após a retirada dos
pontos cirúrgicos - após 30 dias. Coto edemaciado, hipersensível (Sizínio et al. 2002).
Não há regra seguramente aplicada para se determinar quais pacientes deverão
usar ou não a prótese. Contraturas em flexão, cicatrizes no membro residual com
conformações defeituosas e pele aderente não são necessariamente contra-indicações
para o uso da prótese, embora tais problemas criem dificuldades para a aplicação do
soquete da mesma (Brandão et al. 2005)
56
7.2.1. Neuromas
Os neuromas quando superficiais, são facilmente estimulados e acabam
desencadeando sinais dolorosos aos pacientes (Carvalho 2003)
A utilização do ultra- som pulsado mostra bons resultados na dessensibilização. O
tratamento cirúrgico é indicado quando outras técnicas convencionais como a
massoterapia, hidroterapia, percussão, ale da eletroterapia não apresentam bons
resultados (Boccoloni 2000; Carvalho 2003).
7.2.2. Edema
O coto edemaciado impossibilita a confecção de um encaixe protético ou torna a
vida útil deste curtíssima, não sendo viável nem para o paciente, nem para o protesista .
Orientação postural, hidroterapia, massoterapia, cinesioterapia, eletroterapia e
enfaixamento são técnicas utilizadas para redução do edema (Carvalho 2003).
O tratamento do edema é relativamente simples: compressão, elevação e
atividade. A suspensão do membro amputado faz com que o paciente fique sentado
durante longos períodos, podendo ter um efeito negativo. Inversamente, a atividade
pode ter um efeito muito positivo (Gailey 2001).
O enfaixamento dos cotos de amputação é realizado com faixas elásticas tipo
Kendall. O enfaixamento com faixa crepon é absolutamente ineficiente e não deve ser
usado (Boccolini 2000). Em alguns níveis de amputação haverá necessidade de 2 ou 3
faixas. O enfaixamento ocasiona enxugamento do edema, melhora o retorno venoso e
nutrição sanguínea, diminui o quadro álgico, dá forma final para moldagem da prótese
provisória e estímulos proprioceptivos (Gabriel et al. 2001).
Nas amputações transfemorais, ela deve, além de envolver todo o coto, passar pela
cintura acima das cristas ilíacas ântero- superiores, impedindo que ela escape, desça e
favoreça a formatação do rolo adutor (Carvalho, 2003). A pressão do enfaixamento deve
ser maior de distal para proximal e realizado do tipo oito ou em espiral. Uma bandagem
efetiva ficará sem pregas, enfatizando as voltas angulares, exercendo uma pressão distal,
encorajando a extensão articular. O enfaixamento pode ser retirado de duas em duas
horas. (Pastre et al. 2005).
O tempo que leva para minimizar o edema é variável, dependendo da idade, tipo
de corpo e causa de amputação (Gailey 2001).
57
7.2.3. Deformidades e contraturas
O coto de um amputado transfemoral tende a apresentar uma deformidade em
flexão e abdução do quadril. Nota-se que quanto mais proximal o nível da amputação,
maior a tendência à deformidades (Boccolini 2000).
Carvalho et al. (2000) relatam que as contraturas são comuns em amputados e,
para que isso não ocorra, é necessário o posicionamento do paciente já no leito, logo
após a cirurgia, e o membro amputado não deve ficar numa posição em que os músculos
se encontrem encurtados.
O tratamento proposto por orientação postural e cinesioterapia deve ser
recomendado a todos os pacientes o mais cedo possível. No amputado transfemoral,
quando em posição supina, deve procurar manter o coto aduzido e encostado no leito e,
em posição prona, manter a adução. É contra- indicado colocar travesseiro entre as
coxas e embaixo da mesma em decúbito dorsal e apoiar o coto (Carvalho 2003).
7.2.4. Dor e sensação fantasma
A maioria dos métodos propostos para tratamento da dor fantasma e no coto de
amputação proporciona resultados insatisfatórios, não havendo acordo entre os autores
quanto ao melhor (Teixeira et al. 1999).
Os tratamentos de apoio incluem técnicas como a estimulação elétrica nervosa
transcutânea (TENS), acupuntura, hipnose e biofeedback (Probstner; Thuler 2006).
A sustentação e a firmeza, causadas pelo enfaixamento compressivo e a ginástica
à distância, também têm auxiliado na diminuição da dor e sensação fantasma (Carvalho
2003).
7.2.5. Cicatrização
A cicatriz operatória deve, sempre que possível, ser terminal, a sutura sendo feita
plano por plano, evitando ao máximo as aderências aos planos profundos. Quando
presentes, as aderências provocam dor, repuxamento e mal estar, dificultando o apoio
do coto na prótese (Boccolini 2000).
Hidroterapia, turbilhão auxiliando na liberação de cicatrizes retráteis e aderidas
(Edelstein 2003). Sakamoto, Carvalho e Sampol (apud Brandão et al. 2005) fazem
58
referência à utilização da eletroterapia com os objetivos de melhorar as condições
circulatórias, evitar aderência cicatricial e promover analgesia.
7.2.6. Dessensibilização
São estímulos sensitivos realizados na extremidade distal do coto que irão levar ao
saturamento dos receptores das vias aferentes sensitivas, visando a uma normalização da
sensibilidade local. Objetiva-se, com isso, alcançar a diminuição da hipersensibilidade
local, para que seja suportável a adaptação à prótese (Brito et al. 2005). Os estímulos
proprioceptivos podem ser iniciados com algodão, escova de bebê, esponja face fina e
grossa (Edelstein 2003).
7.2.7. Tratamento global
As exigências de gastos de energia metabólica para andar com uma prótese é
maior do que durante a marcha normal e, portanto, requer preparação e formação
(Gailey 2001).
O fisioterapeuta desempenha papel fundamental quanto à reeducação funcional,
acompanhando o paciente em todos os estágios do programa de reabilitação e em
cuidados de manutenção das funções músculo- esqueléticas (Pastre et al. 2005). Nessa
fase são orientados exercícios de fortalecimento para membros superiores, troncos e
membros inferiores, equilíbrio, coordenação, propriocepção e esquema corporal
(Caravalho 2003).
Cuidado especial deve ser tomado com os pacientes portadores de doenças
vasculares nos dois membros para, que fazendo- se os exercícios, não se force o
membro oposto à amputação, que também pode estar lesado (Boccolini 2000).
O programa de fisioterapia inclui o fortalecimento das musculaturas globalmente,
treinamento de todas as transferências e atividades da vida diária e orientação nos
cuidados com o membro residual (Brandão et al. 2005). Os exercícios de alongamento
de cadeia muscular anterior e posterior procuram desenvolver melhor distensibilidade
de suas fibras, diminuindo, conseqüentemente, a sobrecarga articular (Pastre et al.
2005).
As técnicas de alongamento são utilizadas desde a 1ª sessão, baseadas em meios
passivos de ganho de amplitude de movimento para os músculos isquiotibiais,
59
quadríceps, adutores e abdutores do quadril, iliopsoas, além de rotadores internos e
externos de coxo-femoral (Brito et al. 2005).
Fazem parte também do tratamento condicional geral a massagem por
amassamento e percussão dos músculos do coto, especialmente na amputação
transfemoral, e movimentos rápidos com resistência pequena (Boccolini 2000).
A cinesioterapia livre, ativa e ativa resistida - o fortalecimento do membro inferior
contralateral a lesão será importante para os deslocamentos na posição vertical alongamento, diminuindo e também como ação profilática nos padrões (Edelstein
2003).
Qualquer descuido ou interrupção de qualquer dos itens mencionados, redundará
certamente em mais demora para a protetização (Boccolini 2000).
7.3. Marcha e deambulação
A marcha é definida como a maneira ou estilo de andar. A deambulação pode ser
definida em sentido amplo como um tipo de locomoção (do latim lócus, lugar, mais
movere, mover; neste caso, mover de um lugar para outro). Nos humanos, um padrão
bípede de deambulação é adquirido ainda na época da lactância (Smith et al.1997).
A marcha divide-se basicamente em três fases: fase de apoio, fase de balanceio e
fase de duplo apoio. Enquanto um pé e uma perna suportam o peso do corpo (fase de
apoio), o outro pé e perna balanceiam para frente (fase de balanceio), para por sua vez,
suportarem o peso do corpo (fase de duplo apoio) (Boccolini 2000).
Para os amputados de membros inferiores, essa relação íntima é quebrada e
algumas alterações são notadas, porém, é incontestável o quando que a qualidade da
marcha dos amputados tem melhorado com os avanços tecnológicos, cirúrgicos e de
reabilitação, embora saibamos das dificuldades iniciais encontradas pelos pacientes, que
por muitas vezes consideram as próteses empecilhos para a realização da deambulação
(Carvalho 2003).
7.3.1. Análise da Marcha nos Amputados Transfemorais
No contato inicial o joelho mecânico deve estar em completa extensão e o pé
durante a transferência de peso, e deve manter contato total com o solo (Lianza 2001).
60
Durante a fase de apoio médio e impulso, ocorre a progressão sobre o pé
mecânico e preparação para o impulso. O paciente pode realizar uma elevação pélvica
excessiva para compensar a progressão sobre o pé (Carvalho 2003).
Durante a fase de balanço, o amputado deve iniciar o balanço com flexão do
quadril para depois realizar a flexão do joelho mecânico e levar o joelho em extensão se
preparando para o contato inicial. Nesta fase poderemos encontrar vários desvios como
a hiperlordose, compensação funcional dos amputados transfemorais proximais
(Boccolini 2000).
O impacto no final da extensão, observado no plano sagital durante a fase final do
balanço, pode ser audível e geralmente está relacionada com os ajustes do joelho
mecânico causados por uma insuficiente resistência a extensão ou por um movimento
brusco da flexão do quadril na fase inicial do impulso e dos extensores do quadril na
fase final do balanço (Carvalho 2003).
7.4. Pós- protetização
Amputações acarretam declínio funcional que podem afetar a qualidade de vida
dos pacientes. As metas de reabilitação incluem melhora da mobilidade e reintegração
do paciente na comunidade. Uma etapa importante deste processo refere-se à aquisição
de marcha funcional com o uso da prótese (Chamlian 2007).
A reabilitação pós-protética é classificada como a última etapa do tratamento de
um amputado (Lianza 2001).
As próteses são aplicadas como objetivo de compensar esta perda funcional e
permitir uma função adequada de marcha com baixo gasto energético. As transmissões
de forças e movimentos são realizadas através dos encaixes protéticos os quais também
são responsáveis pela fixação do sistema mecânico ao membro residual, específicos
para os diferentes níveis de amputação (Carvalho 2003).
Quando o assunto é o grau de dificuldade de reabilitação, existe uma diferença
significativa entre aqueles que têm as amputações do pé, tornozelo e abaixo do joelho e
aqueles com amputações acima do joelho e de quadril. Pacientes que estão na primeira
categoria têm ainda a preservação do joelho com uma força muscular, enquanto as
pessoas na segunda categoria, não. Sem dúvida, o grau de dificuldade em aprender a
usar uma prótese e depois de uma caminhada amputação aumenta quando os níveis de
amputação são mais elevados (Smith 2005).
61
A perda de potência do joelho é um dos fatores que tornam mais desafiadores
conforme à uma nova maneira de caminhar após uma amputação transfemoral. O
joelho é uma conjuntura extremamente forte, e seu poder é essencial para a caminhada e
outras funções (Smith 2004).
A reabilitação pós- protética é classificada como a última etapa do tratamento de
um amputado. Ela será sempre responsável pela independência, sucesso da marcha e
reintegração social do nosso paciente O tratamento deve ser realizado em um local
amplo, reservado, claro e limpo, dotado no mínimo de barras paralelas, espelhos,
balanças, escadas e rampa (Carvalho 2003).
O processo de uso de prótese engloga aspectos como o tratamento evolutivo, o
retreinamento da marcha, o adestramento funcional, a prova da prótese e as
recomendações ao paciente (Gabriel et al. 2001).
As próteses devem ser avaliadas antes do início da reabilitação. Os locais
destinados para a realização de descarga de peso e de suspensão de encaixe devem ser
mostrados aos pacientes. Após a colocação da prótese, o coto deve apresentar um
contato total com o encaixe e um aumento de pressão nos locais destinados à descarga
de peso (Carvalho 2003).
7.4.1. Equilíbrio
Aprender a andar com segurança é, sem dúvida alguma, o objetivo inicial mais
importante para qualquer pessoa que tenha sofrido a amputação de um membro inferior
(Smith 2005). O equilíbrio é a capacidade que o ser humano tem em se manter ereto ou
executar movimentos de aceleração e rotação do corpo sem que ocorram oscilações ou
queda durante esses movimentos e ao retorno estático (Rossi 2003).
Para que exista equilíbrio estático, a soma dos torques que tendem a provocar
rotação horária, em torno de um ponto qualquer, deve ser igual à soma dos torques que
tendem a provocar rotação anti-horária, em torno do mesmo ponto (Tipler 1995). Este
tipo de treinamento deve ser realizado dentro das barras paralelas em frente de um
espelho. O paciente deve ser instruído a posicionar-se com os pés paralelos e afastados e
em pé, diante do espelho e com as mãos apoiadas nas barras paralelas, ele deve sentir a
relação entre coto e encaixe (Carvalho 2003).
62
7.4.2. Transferências
Primeiro será realizado transferências de sentado para em pé, iniciando o
tratamento com uma cadeira posicionada entre as barras paralelas. Nas amputações
tranfemorais, o paciente usa o membro sadio para se levantar. Em seguida é treinado o
equilíbrio e a transferências de peso (Carvalho 2003).
A descarga de peso corporal é estimulada sobre a prótese, no sentido ânteroposterior e látero- lateral, auxiliada pelas barras paralelas e em frente a um espelho, para
que possa observar a padronização postural (Brito et al. 2005).
A transferência de peso deve ser realizada no sentido látero-lateral, ânteroposterior e nas diagonais de acordo com a evolução do treinamento (Sampol 2000). Nos
exercícios de transferência, também podemos utilizar as balanças. O paciente, com
apoio das mãos nas barras paralelas, deve inclinar o corpo da direita para a esquerda e
vice-versa, observando as mudanças de pressão e a descarga de peso na interface
coto/encaixe. Por fim, quando estiver realizando os movimentos com segurança, o
mesmo trabalho de transferência deve ser realizado sem apoio algum (Carvalho 2003).
7.4.3. Marcha e Dissociação de Cintura
A restauração da locomoção através da deambulação é o objetivo final da
reabilitação no paciente amputado, onde a utilização dos diversos recursos disponíveis
deve resultar numa melhora significativa na qualidade de vida para o indivíduo
amputado (Luccia 2003).
O treino do paciente inicia entre as barras paralelas e diante do espelho, onde
deve ser solicitada uma marcha lenta, com atenção aos exercícios previamente treinados
(Sampol 2000). O terapeuta posicionado atrás do paciente deve apoiar as mãos em seus
ombros, sendo um apoio posterior no lado são e um anterior no lado amputado, para se
iniciar o movimento de rotação do tronco durante a marcha. Quando o paciente estiver
realizando uma macha segura, deve ser dada uma resistência para facilitar a marcha
futura sem apoio dos membros superiores. Após essa fase, o paciente pode realizar o
treinamento somente com apoio do membro contralateral à amputação e,
posteriormente, com as mãos livres (Carvalho 2003).
63
8. PRÓTESES PARA AMPUTAÇÃO TRANSFEMORAL
Quando falamos de prótese transfemoral, é importante levar em conta os três
aspectos principais: renda, componentes do sistema de suspensão e alinhamento (Smith
2004).
Os dispositivos protéticos para pessoas com amputação transfemoral são
fascinantes modelos de engenharia, pois, substituem duas articulações: o joelho e
tornozelo, mas exigem maior esforço por parte do utilizador. É muito difícil encontrar o
protético tecnológico adequado para cada pessoa. Paralelamente, custo é provavelmente
um dos maiores desafios que teremos com avanço da tecnologia. Não é fácil determinar
quem pode se beneficiar das novas tecnologias da sociedade (Smith 2004).
Porém um das características principais das próteses é o contorto. Sem conforto, a
maior parte dos componentes mais sofisticadas seria inútil. Ao nível mais básico, o
conforto dentro de um soquete protético é obtido através da pressão boa distribuição e
gestão de forças (Uellendahl 2001).
Independentemente de desenho e materiais, todas as próteses deveriam ter um sistema
de suspensão. Os seguintes sistemas de suspensão são aqueles que são usados com mais
freqüência:
• Válvula de sucção;
• Flexíveis cintos ou correias que circundam a cintura;
• Um rígido cinto que fortalece a área da bacia e usa um mecânico para realizar a
dobradiça (Smith 2004).
8.1. Tipos de próteses
De acordo com Carvalho (2003), as próteses se dividem em dois grupos:
exoesqueléticas e endoesqueléticas. As próteses exoesqueléticas são confeccionadas
comcomponentes de madeira ou plástico, que servem de conexão entre encaixe e pé. As
próteses endoesqueléticas também são conhecidas como próteses modulares. A conexão
entre encaixe e pé protético é realizada por meio de tubos e componentes modulares, e o
acabamento final, com espuma cosmética, conforme as medidas do membro
contralateral à amputação.
64
Para os pacientes transfemorais, está totalmente contra-indicada a realização de
descarga distal. Para isso, os encaixes protéticos são confeccionados de modo que
suportem a descarga de peso em apoio isquiático e/ou em paredes laterais do coto,
dependendo do tipo de encaixe utilizado (Carvalho 2003).
Para que a parte remanescente do membro tenha firme contato com a peça de
encaixe da prótese o paciente necessita de algum mecanismo adicional, já que não
existem relevos anatômicos (Luccia 2003).
8.2. Encaixes
O encaixe quadrilateral é mais antigo e pode ser indicado para todos os tipos de
pacientes, principalmente para amputados com musculatura bastante flácida e com
amputação de terço proximal, na qual a confecção de um encaixe CAT-CAM não
resulta em bons resultados práticos (Carvalho 2003).
O encaixe CAT-CAM apresenta diferentes características, comparado com o
quadrilateral, sendo sua medida mediolateral é menor que a antero-posterior, e tem
diminuição da dimensão mediolateral forçando o fêmur em adução e mantendo o glúteo
médio em tensão. Com o aumento da dimensão antero-posterior, acabam os problemas
de pressão sobre o triângulo de escarpa e os tendões dos músculos adutores (Carvalho
2003).
65
CONCLUSÃO
O fisioterapeuta desempenha papel fundamental na reabilitação dos pacientes
com amputação transfemoral, principalmente no pós- operatório e pré- protetização,
sendo essas as fases de preparação do membro residual para uma possível protetização.
A amputação, em especial a transfemoral, causa uma perda significativa na
funcionalidade do paciente que por algum motivo, perdeu seu membro, entretanto, uma
avaliação fisioterapêutica minuciosa, tratamento adequado a cada tipo de paciente,
respeitando etiologia da amputação, idade e condições clínicas, podemos reabilita- lo e
traze- lo ao seu convívio social.
A atuação do tratamento fisioterapêutico, determinará o tempo que esse paciente
levará para estar completamente capacitado a utilizar a prótese. Quanto mais precoce a
atuação do fisioterapeuta, mais rápido será a protetização.
Não podendo esquecer que nem todos os pacientes estarão disponíveis para a
utilização da prótese devido a algumas condições clínicas. É muito importante também
obter a certeza de que o paciente estará apto para usar a prótese, pois se algo falha, tanto
o paciente quanto os familiares se sentiram decepcionados podendo ainda o paciente
sentir que fracassou. Portanto, a participação da família e principalmente do amputado
em toda etapa do tratamento é indispensável.
66
REFERÊNCIAS
1. ADAMS, J.C.; Manual de Ortopedia. São Paulo: Artes Médicas, 2000
2. AGNE,
J.E.;
CASSOL,
C.M.;
BATAGLION,
D.;
FERREIRA,
F.V.
Identificação das causas de amputações de membros no Hospital
Universitário de Santa Maria. Saúde. v. 30, n. 1-2, p. 84-89, 2004. Disponível
em: <http://w3.ufsm.br/revistasaude>. Acesso em: 17 ago 2008.
3. BARAÚNA M. A.; DUARTE F.; SANCHEZ H.M.; CANTO R.S.T.; MALUSÁ
S.; CAMPELO-SILVA C.D.; VENTURA-SILVA R.A. Avaliação do
equilíbrio estático em indivíduos amputados de membros inferiores através
da biofotogrametria computadorizada. Rev. bras. fisioter. v. 10, n. 1, p. 8390, 2006.
4. BARBUI, E.C.; COCCO, M.I.M. Conhecimento do cliente diabético em
relação aos cuidados com os pés. Rev Esc Enferm USP, v. 36, n. 1, p. 97-103,
2002. Disponível em: <http://www.ee.usp.br/reeusp/>. Acesso em: 31 jul 2008.
5. BENEDETTO, K.M.De; FORGIONE, M.C.R.; ALVES, V.L.R. Reintegração
corporal em pacientes amputados e a dor-fantasma. Acta Fisiátrica, v. 9, n.
2, p. 85-89, 2002.
6. BOCCOLINI, F. Reabilitação amputados, amputações, próteses. São Paulo:
Robe Editorial, 2000.
7. BRANDÃO, M.L.; ASSIS, T.R.; LOBO, R. de C.; FANTINATI, A.M.M.;
CALIXTO, C.N.A.; NAGATO, Y. Fisioterapia no pós-operatório de
amputação de membro inferior por Doença Arterial Obstrutiva Crônica.
Revista de Angiologia Vascular, n. 1, jan/ fev 2005. Disponível em:
<www.sbacvrj.com.br>. Acesso em: 10 set 2008
8. BRASIL. Avaliação de pessoas com deficiência para acesso ao benefício de
prestação continuada da assistência social. Brasília, Distrito Federal:
Ministério do desenvolvimento social e combate à fome. Ministério da
previdência social, 2007.
9. BRASIL. Consenso internacional sobre o pé diabético. Brasília, Distrito
Federal: Grupo de Trabalho Internacional sobre Pé Diabético, 2001.
67
10. BRITO,
D.D.de;
ISERNHAGEN,
F.C.;
BEPIERI,
T.Z.
Tratamento
fisioterapêutico ambulatorial em paciente submetido à amputação
transfemoral unilateral por acidente motociclístico: Estudo de caso. Arq.
Ciênc. Saúde Unipar, Umuarama, v. 9, n. 3, p.175-180, set/dez 2005.
11. BRUSCHINI,S. Ortopedia Pediátrica. Rio de Janeiro: Atheneu, 1998.
12. CALMELS, P.; BÉTHOUX, F.; LE- QUANG, B.; CHAGNON, P.Y.; RIGAL,
F.
Échelles
d évaluation
fonctionnelle
et
amputation
du
membre
inférieurFunctional assessment scales and lower limb amputation. Annales
de Réadaptation et de Médecine Physique, v. 44, Issue 8, p. 499-507, nov 2001.
13. CAROMANO, F.A. et al. Incidência de amputação de membro inferior,
unilateral: análise de prontuários. Rer. Ter. Ocup. USP, v. 3, n.1/2, p. 44-53,
1992.
14. CARVALHO, D. et al. Adaptação dos pacientes ao uso de próteses
mioelétricas: Estudo do tratamento fisioterápico e possíveis alterações
fisiológicas. São Paulo: USP; 2000.
15. CARVALHO, F.S.; KUNZ, V.C.; DEPIERI, T. Z.; CERVELINI, R.
Prevalência de amputação em membros inferiores de causa vascular:
análise de prontuários. Arq. Ciênc. Saúde Unipar, Umuarama, v.9, n.1, jan./abr
2005. Disponível em: <http://revistas.unipar.br/saude/article/viewFile/215/189>.
Acesso em: 13 abr 2008.
16. CARVALHO, J.A. Amputações de membros inferiores: Em busca da pela
reabilitação. São Paulo: Manole, 2003.
17. CHAMLIAN, T.R. Medicina Física e Reabilitação. Parte 2, São Paulo:
Universidade Federal de São Paulo – Escola Paulista de Medicina, 1999.
18. CHAMLIAN, T.R.; MELO, A.C.O. Avaliação funcional em pacientes
amputados de membros inferiores. Acta Fisiatr, v. 15, n. 1, p. 49-58, 2008.
19. DEMIDOFF, A. de O.; PACHECO, F. G.; SHOLL- FRANCO, A. Membrofantasma: o que os olhos não vêem, o cérebro sente. Ciências & Cognição,
Ano 04, v. 12. Disponível em: <www.cienciasecognicao.org.>. Acesso em: 20
out 2008.
68
20. DIOGO, M.J.D’E. Avaliação funcional de idosos com amputação de
membros inferiores atendidos em um hospital universitário. Rev Latino-am
Enfermagem, v. 11, n. 1, p. 59-65, jan/fev 2003.
21. DIOGO,
M.J.D’E.
submetidos
à
A
dinâmica
amputação
de
dependência-autonomia
membros
inferiores.
Rev.
em
idosos
latino-am.
enfermagem, Ribeirão Preto, v. 5, n. 1, p. 59-64, jan 1997.
22. DRAKE, R.L.; VOGL, W.; MITCHELL, A.W.M. Gray’s. Anatomia para
estudantes. 1ª. ed. São Paulo: Elsevier Brasil, 2005.
23. EDELSTEIN, J.E. Avaliação e manejo protético. In: O’SULIVAN, Schmitz.
Fisioterapia Avaliação e Tratamento. Introdução: dispositivo protéticos para o
membro inferior – próteses abaixo do joelho. 4ª. ed. São Paulo: Manole, 2003.
24. FATTINI, C.A.; DANGELO, J.G. Anatomia sistêmica e segmentar. 2ª. ed. Rio
de Janeiro: Atheneu, 2000.
25. FRIEDMANN, L.W. Reabilitação do amputado de membro inferior. In:
FREDERIC, F. J. Tratado de medicina física e reabilitação de Krusen. 4ª. ed.
São Paulo: Manole, 1994.
26. GABRIEL, Mª.R.S.; PETIT, J.D.; CARRIL, Mª.L.deS. Fisioterapia em
traumatologia ortopedia e reumatologia. Rio de Janeiro: Revinter, 2001.
27. GAILEY, R.S. Are You Ready For A Prosthesis? (Preparing for Prosthetic
Fitting. First Step - A Guide For Adapting to Limb Loss). InMotion, v. 2,
2001.
28. GAMBA, M.A.; GOTLIEB, S.L.D; BERGAMASCHI, D.P.; VIANNA, L.A.C.
Amputações de extremidades inferiores por diabetes mellitus: estudo casocontrole. Revista de Saúde Pública, v. 38, n. 3, p. 399-404, 2004. Disponível em
<http:/www.scielo.com.br/artigo>. Acesso em 29 abril 2008.
29. GROUP, T.G. Epidemiology on lower extremity amputation in centres in
Europe, North America and East Asia. The Global Lower Extremity
Amputational Study Group. Br J Surg, v. 87, n. 3, p. 328-337, 2000.
Disponível em: <http://www.bjs.co.uk/bjsCda/cda/microHome.do>. Acesso em:
05 jul 2008.
30. HAMILL, J.; KNUTZEN, K.M. Bases biomecânicas do movimento humano.
São Paulo: Manole, 1999.
69
31. IBGE.
Censo
demográfico
brasileiro
de
2000.
Disponível
em:
<http://www.ibge.gov.br>. Acesso em: 24 jul 2008.
32. JACOB, S.W.; FRANCONE, C.A.; LOSSOW, W.J. Anatomia e fisiologia
humana. 5ª. ed. Rio de Janeiro: Guanabara Koogan (Grupo GEN), 1990.
33. KAPANDJI, A.I. Fisiologia articular. 5ª. ed. São Paulo: Manole, 2006.
34. KISNER, C.; COLBY, L.A. Exercícios terapêuticos: fundamentos e técnicas.
4ª. ed. São Paulo: Manole, 1998.
35. KONIN, J.G. Cinesiologia prática para fisioterapeutas. Rio de Janeiro:
Guanabara Koogan (Grupo GEN), 2006.
36. KOTTKE, F.J.; LEHMANN, J.F. Tratado de medicina física e reabilitação de
Krusen. V. 2, São Paulo: Manole, 1998.
37. LARA, L.C.R.; ALVES, G.V.; CARVALHO, R.C. de M.; FILHO, N.F.
Tratamento da fratura-luxação de Lisfranc. Rev Bras Ortop, v. 33, n. 10, out,
1998. Disponível em: < http://www.rbo.org.br>. Acesso em: 04 set 2008.
38. LEITE, C.F.; FRANKINI, A.D.; DEDAVID, E.B.; HAFFNER, J. Análise
retrospectiva sobre a prevalência de amputações bilaterais de membros
inferiores. J Vasc Br, v.3, n. 3, p. 206-13, 2004.
39. LIANZA, S. Medicina de Reabilitação. 3ª. ed. Rio de Janeiro: Guanabara
Koogan, 2001.
40. LIMA, K.B.B.; CHAMLIAN, T.R.; MASIERO, D. Dor fantasma em
amputados de membro inferior como fator preditivo de aquisição de
marcha com prótese. Acta Fisiatr, v. 13, n. 3, p. 157 – 162, 2006.
41. LUCCIA, N. De. Amputações e a doença vascular periférica. J Vasc Br, v. 3,
n.3, p. 179-180, 2004. Disponível em: <http://www.jvascbr.com.br>. Acesso
em: 05 jul 2008.
42. LUCCIA, N. De. Doença vascular e diabetes. J Vasc Br, v. 2, n. 1, p. 49-60,
2003.
43. LUCCIA, N. De. Reabilitação Pós-amputação. In: Pitta GBB et al. Maceió:
UNCISAL/ECMAL
&
LAVA,
maio
2003.
Disponível
em:
<http://www.lava.med.br/livro>. Acesso em: 06 set 2008.
44. LUCCIA, N. De; SILVA, E.S. da. Aspectos técnicos das amputações dos
membros inferiores. Angiologia e cirurgia vascular: guia ilustrado. In: Pitta
70
GBB et al. Maceió: UNCISAL/ECMAL & LAVA, p. 1-9, maio 2003.
Disponível em: <http://www.lava.med.br/livro>. Acesso em: 06 set 2008.
45. MAY, B.J. Tratamento pré-protético para a amputação do membro
inferior. In: O’SULIVAN, Schmitz. Fisioterapia Avaliação e Tratamento. 4ª. ed.
São Paulo: Manole, 2003.
46. MELO-SOUZA, S.E.de. Tratamento das doenças neurológicas. Rio de
Janeiro: Guanabara Koogan, 2000.
47. MILMAN, M.H.S.A; LEME, C.B.M; BORELLI, D.T.; KATER, F.R.;
BACCILI, Elizabeth C.D.C.; ROCHA, R.C.M.; SENGER, M. Pé Diabético:
Avaliação da Evolução e Custo Hospitalar de Pacientes Internados no
Conjunto Hospitalar de Sorocaba. Arq Bras Endocrinol Metab, v. 45, n. 5,
out, 2001.
48. PALASTANGA, N.; FIELD, D.; SOAMES, R. Anatomia e Movimento
Humano: Estrutura e Função. São Paulo: Editora Manole, 2000.
49. PASTRE, C.M.; SALIONI, J.F.; OLIVEIRA, B.A.F.; MICHELETTO, M.;
JÚNIOR, J.N. Fisioterapia e amputação transtibial. Arq Ciênc Saúde, v. 12,
n. 2, p. 120-124, abr/jun, 2005.
50. PEREIRA, R.J da S.; SILVA, O.M.P. da. Complicações Vasculares nos
Traumas de Extremidades. Angiologia e cirurgia vascular: guia ilustrado. In:
Pitta GBB et al. Maceió: UNCISAL/ECMAL & LAVA, p. 1-9, maio 2003.
Disponível em: <http://www.lava.med.br/livro>. Acesso em: 22 set 2008.
51. PROBSTNER, D.; THULER, L.C.S.. Incidência e prevalência de dor
fantasma em pacientes submetidos à amputação de membros: revisão de
literatura. Revista Brasileira de Cancerologia, v. 52, n. 4, p. 395-400, 2006.
52. RASCH, P.J. Cinesiologia e anatomia aplicada. 7ª. ed. Rio de Janeiro:
Guanabara Koogan (Grupo GEN), 1991.
53. ROSSI, A.G. Reabilitação Vestibular e Posturografia Dinâmica 1ª. ed. Santa
Maria, 2003.
54. SAMPOL, A. V. O Tratamento Fisioterápico e a Qualidade de Vida do
Amputado de Membro Inferior após Protetização, 2000. Disponível em:
<www.novafisio.com.br>. Acesso: 03 jul 08.
71
55. SAMPOL, A. V. Tratamento fisioterápico no amputado de membro inferior
no período ambulatorial. Nova Fisio, v. 2, n.1, p. 16-30, 2000. Disponível em:
<www.novafisio.com>. Acesso em: 05 set 2008.
56. SANTOS, C.A.S dos; NASCIMENTO, P.F.T. Debridamentos e Amputações,
In: Pitta GBB et al. Maceió: UNCISAL/ECMAL & LAVA, maio 2003.
Disponível em: URL: <http://www.lava.med.br/livro>. Acesso em: 06 set 2008.
57. SEELEY, R.R.; STEPHENS, T.D.; TATE, P. Anatomia e fisiologia. 6ª ed.
Lusociência
58. SETTINERI, L.I.C.. Biomecânica: Noções gerais. Rio de Janeiro: Atheneu,
1988.
59. SILVA, P.S. Próteses e Órteses. Rio de Janeiro: Universidade Castelo Branco,
p. 6-7, 1999.
60. SIZÍNIO, H.; XAVIER, R; PARDINI JUNIOR, A. G. et al. Ortopedia e
traumatologia – Princípios e Prática. 3ª ed. Porto Alegre: Artmed, 2002.
61. SMELTZER, S.; BARE, B.G; SUDDARTH, D. S; BRUNNER, L.S. Brunner
& Suddarth: Tratado de enfermagem médicocirúrgica. 8ª ed. Rio de Janeiro:
Guanabara Koogan, 2002.
62. SMITH, D.G. The Transfemoral Amputation Level, Part 1. InMotion, v. 14,
Issue 2, mar/abril, 2004.
63. SMITH, D.G. The Transfemoral Amputation Level, Part 4. InMotion, v. 14,
Issue 5, set/out, 2004.
64. SMITH, D.G. The Transfemoral Amputation Level, Part 5. InMotion, v. 14,
Issue 6, nov/dez, 2004.
65. SMITH, D.G. The Transfemoral Amputation, Part 3: Mastering the Vital
Skills. InMotion, v. 14, Issue 4, jul/ago, 2004.
66. SMITH, L.K.; WEISS, E.; LEHAMKUHL, L.Don. Cinesiologia clínica de
Brunnstrom. 5ª. ed. São Paulo: Manole, 1997.
67. SOUZA, F.P.; OLIVEIRA, C.C.; MAUGIN, C.; OLIVEIRA, E.C.F.; MELO,
F.D.P.; SULLIVAN; e SCHMITZ. Fisioterapia Avaliação e Tratamento. 2ª
ed. São Paulo: Manole, 2004.
68. SPENCE, A.P. Anatomia humana básica. São Paulo: Manole, 1991.
72
69. SPICHLER, D.; JR.; F.M.; STAMBOVSKY, E.; SPICHLER, L.J.F.
Amputações maiores de membros inferiores por doença arterial periférica e
diabetes melito no município do Rio de Janeiro. J. Vasc Br , Rio de Janeiro,
v. 3, n. 2, fev. 2004. Disponível em: < http://www.jvascbr.com.br/04-03-02/0403-02-111/04-03-02-111.pdf>. Acesso em: 23 ago 2008.
70. TEIXEIRA, M. J. et. al. 1º Estudo Master sobre a Dor. São Paulo, 1994.
71. TEIXEIRA, M.J.; IMAMURA, M.; CALVIMONTES, R.C.P. Dor fantasma e
no coto de amputação. Rev. Med., São Paulo, 78 (2 pt.2), p. 192-6, 1999.
72. TONON, S.C.; HONORÓRIO, G.J. da S.; SOUZA, A.T.; RODRIGUES,
B.C.S.A.; ÁVILA, A.O.V. Avaliação da marcha, sensibilidade do coto e
pressão plantar do pé protético na amputação bilateral: Um estudo de caso.
2005. Disponível em: <http://www.ortopedicacatarinense.com.br >. Acesso em:
11 out 2008.
73. TOOMS, R.E. Amputações da extremidade inferior. In: CRENSHAW, A. H.
Cirurgia ortopédica de Campbell. 8ª ed. São Paulo: Manole, 1996.
74. UELLENDAHL, J.E. Are You Ready For A Prosthesis?: Prosthetic Socks
and Liners. First Step - A Guide For Adapting to Limb Loss. InMotion, v. 2,
2001.
75. VIEIRA, L.J.; VIEIRA, J.P.V.; OLIVEIRA, A.F. de; FREITAS, R.R. de.
Hemipelvectomia com reconstrução por retalho miocutâneo anterior de
coxa : relato de caso e descrição da técnica cirúrgica. Revista Brasileira de
Cancerologia, v. 50, n. 4, p. 301-305, 2004.
73
ANEXOS
74
Figura 01 – Amputação transfemoral. Fonte: www.amputadosvencedores.com.br
Figura 02 – Cicatrização invaginada na amputação transfemoral. Fonte: CARVALHO,
J.A. Amputações de membros inferiores. São Paulo: Manole, 2003.
Figura 03 – Coxim terminal volumoso em amputado transfemoral. Fonte:CARVALHO,
J.A. Amputações de membros inferiores. São Paulo: Manole, 2003.
75
Figura 04 – Enfaixamento do coto. Fonte: CARVALHO, J.A. Amputações de membros
inferiores. São Paulo: Manole, 2003.
Figura 05 – Alongamento do quadrado lombar no amputado transfemoral. Fonte:
CARVALHO, J.A. Amputações de membros inferiores. São Paulo: Manole, 2003.
Figura 06 – Alongamento da musculatura paravertebral. Fonte: CARVALHO, J.A.
Amputações de membros inferiores. São Paulo: Manole, 2003.
76
Figura 07 – Alongamento dos adutores do quadril. Fonte: CARVALHO, J.A.
Amputações de membros inferiores. São Paulo: Manole, 2003.
Figura 08 – Alongamento dos flexores em decúbito dorsal. Fonte: CARVALHO, J.A.
Amputações de membros inferiores. São Paulo: Manole, 2003.
Figura 09 – Fortalecimento dos extensores do quadril com aumento da resistência pelo
fisioterapeuta. Fonte: CARVALHO, J.A. Amputações de membros inferiores. São
Paulo: Manole, 2003.
77
Figura 10 – Fortalecimento dos adutores com bola. Fonte: CARVALHO, J.A.
Amputações de membros inferiores. São Paulo: Manole, 2003.
Figura 11 – Fortalecimento dos abdutores sobre o membro saudável. Fonte:
CARVALHO, J.A. Amputações de membros inferiores. São Paulo: Manole, 2003.
Figura 12 – Fortalecimento dos flexores com resistência realizada pelo fisioterapeuta.
Fonte: CARVALHO, J.A. Amputações de membros inferiores. São Paulo: Manole,
2003.