Editorial
Avaliações tecnológicas baseadas em
evidências para a saúde do Sistema Único
de Saúde e de todos
Álvaro Nagib Atallah1
Desde 1982, com o ensino pioneiro de Brian Haynes, vem
sendo desenvolvido o ensino, a pesquisa e a extensão da obtenção e aplicação das melhores evidências científicas para tomadas
de decisão no Brasil. Em 1996, com a Fundação do Centro Cochrane do Brasil e a criação do Programa de Medicina Interna
e Terapêutica na Universidade Federal de São Paulo (Unifesp),
foi possível pós-graduar cerca de 150 mestres e doutores na
área, agora denominada Medicina Baseada em Evidências, e foi
possível também disponibilizar o acesso da produção científica
da Colaboração Cochrane, via Cochrane Library, para toda a
população brasileira e da América Latina, com acesso livre e
gratuito. Isto foi conseguido com patrocínio da Organização
Panamericana da Saúde (Biblioteca Regional de Medicina, Bireme) e, recentemente, da Coordenação de Aperfeiçoamento
de Pessoal de Nível Superior (Capes), por meio de iniciativas e
colaboração do Centro Cochrane do Brasil.
Em 2004 o Ministério da Saúde, por meio do Departamento da Ciência e Tecnologia (DECIT), incorporou a Equipe do
Centro Cochrane do Brasil e outros centros de alto nível científico do país, como a Fundação Oswaldo Cruz e universidades
brasileiras, no apoio ao processo de obtenção de evidências, via
pesquisas clínicas e revisões sistemáticas, para embasamento
do processo de tomada de decisão do Ministério da Saúde do
Brasil. Mais recentemente, o DECIT, que com sua iniciativa
pioneira já vinha propiciando economias bilionárias com os
processos de avaliações tecnológicas baseadas em evidências,
inovou outra vez e criou a Rede Brasileira de Avaliações Tecnológicas em Saúde, congraçando expertises de todo o país e
oferecendo tecnologias e apoio a todas as áreas do território
nacional, de diferentes níveis de assistência à saúde.
Motivado pelo grande sucesso ético-científico-econômico, e
pela inovação de sua experiência pioneira com as colaborações
realizadas, o DECIT passou a disponibilizar centenas de milhões
de dólares em pesquisas clínicas formatadas para o interesse nacional, o que, além de atender necessidades de conhecimentos
novos do Sistema Único de Saúde (SUS), levou a economia de
bilhões de reais anuais para o Ministério da Saúde e permitiu o
1
não esfacelamento econômico do SUS. Como todos sabemos,
o SUS do Brasil, apesar das falhas conhecidas, tem apoio quase
unânime, mas tem poucos recursos se comparado com outros
países e é, portanto, muito frágil financeiramente. A economia
deveu-se a melhor gestão de demandas de altíssimos custos por
novas tecnologias, na maior parte dos casos sem bases científicas que demonstrassem sua eficácia, efetividade e segurança.
Aquelas providências geraram um sistema de assistência à saúde
mais eficiente e capaz de enfrentar pressões políticos-sociais e
judiciais, que na sua maioria não têm fundamento científico.
Hoje a nova epidemiologia, por não dizer, epidemia de novas tecnologias em busca de nichos do mercado é muito grande,
e podemos afirmar que existem algumas que, sozinhas, seriam
capazes de consumir todo o orçamento do SUS planejado para
uma década inteira! E felizmente elas surgem às dezenas, quase que mensalmente. Você perguntaria: é feliz ou infelizmente
que elas surgem com tanta frequência? Bem, “felizmente”, se
tivermos a capacidade de separar aquelas que representam real
progresso em relação aos procedimentos habituais nas avaliações tecnológicas das evidências, por suas vantagens. A resposta
é “infelizmente”, se formos incapazes ou suficientemente irresponsáveis para aceitá-las de maneira cega e negligente. De
forma que todos aqueles, que prezam o uso adequado dos poucos recursos públicos ou privados disponíveis para a saúde do
povo brasileiro, devem apoiar um sistema de saúde baseado em
evidências para ser utilizado como ferramenta das avaliações
clínicas, jurídicas e econômicas. Quando o DECIT cria uma
Rede Nacional de Avaliações Tecnológicas em Saúde Baseada
em Evidências, esto é motivo de orgulho da classe médica, de
profissionais da saúde e de toda a população brasileira.
Só para ilustrar com alguns exemplos, o site BRATS (Boletim
Brasileiro de Avaliação de Tecnologias em Saúde) do Ministério
da Saúde mostra que uma revisão sistemática de um produto de
utilidade clínica discutível promove uma redução de demandas
no orçamento de cerca de 800 milhões de reais por ano há quatro
anos, ou seja, já preveniu um impacto orçamentário de cerca de
3 bilhões de reais. Um dos anticorpos monoclonais recomenda-
Médico. Professor titular e chefe da Disciplina de Medicina de Urgência e Medicina Baseada em Evidências da Universidade Federal de São Paulo — Escola Paulista de Medicina (Unifesp-EPM). Diretor do Centro Cochrane
do Brasil e Diretor Científico da Associação Paulista de Medicina (APM). E-mail: [email protected].
Diagn Tratamento. 2009;14(1):3-4.
4
Avaliações tecnológicas baseadas em evidências para a saúde do Sistema Único de Saúde e de todos
dos para psoríase, se não criteriosamente utilizado, poderia implicar em custos de 5 bilhões de reais por semana para tratamento
dos 1.000.000 de pacientes portadores dessa doença no país.
Neste contexto geral, a judicialização da medicina, ou seja,
a determinação judicial de liberação, pelo SUS e pelas Secretarias da Saúde dos Estados brasileiros, de tratamentos cujas
evidências de efetividade e segurança são ignoradas pelos juízes
que autorizam as prescrições, na intenção de “resolver os problemas”, já tem custo estimado para os cofres públicos de cerca
de 1 bilhão de reais por ano.
É, portanto, mais do que necessário, que os cientistas da Saúde
e profissionais da justiça brasileira unam esforços em um amplo
diálogo, em benefício real da saúde e na preservação de um Sistema de Saúde que é único e que precisa ser aprimorado e, antes
disto, salvo! Por isso foi realizado, com sucesso, o 1o Congresso
Brasileiro de Medicina Baseada em Evidências e Direito à Saúde,
em Brasília, com organização e patrocínio de entidades da justiça
e da saúde, o qual permitiu grande compartilhamento de idéias,
ideais e perspectivas para um país melhor. As palestras podem ser
vistas no site http://centrocochranedobrasil.org.br/.
Diagn Tratamento. 2009;14(1):3-4.
6
Tratamento do hipotiroidismo baseado em evidência
Tratamento do hipotiroidismo
O tratamento do hipotiroidismo, em geral, é necessário por
toda a vida, a menos que seja transitório, como após uma tiroidite subaguda, ou reversível, induzido pelo uso de uma medicação
que possa ser descontinuada. Consiste na administração de levotiroxina sintética via oral, preferencialmente em jejum, pois a administração concomitante à alimentação pode diminuir em até
40% a sua absorção.7 Em situações habituais, aproximadamente
80% da dose ingerida é absorvida no intestino proximal e, devido à sua longa meia-vida de sete dias, a administração única diária resulta em concentrações constantes e estáveis de T3 e T4.8
A dose deve ser estimada em cerca de 1,6 µg/kg de peso
(podendo variar de 0,8 µg/kg a 2,0 µg/kg), geralmente sendo
necessária uma dose mais elevada nos pacientes com câncer de
tiróide tiroidectomizados e com hipotiroidismo central.9 Os
valores de T4L se normalizam antes do TSH. O TSH sérico
é o melhor parâmetro para monitorar o tratamento do hipotiroidismo. Deve ser reavaliado após três a seis semanas a fim de
se ajustar a dose até a obtenção de concentrações normais do
TSH, salvo nas situações específicas que serão discutidas posteriormente. A partir daí, deve ser monitorado anualmente.9
O TSH acima dos valores normais indica a necessidade do aumento da dose de levotiroxina e o TSH suprimido indica a necessidade de diminuição da dose. O monitoramento do hipotiroidismo central, no entanto, deve ser feito através da dosagem
do T4L e não do TSH. Existem várias apresentações comerciais
da levotiroxina no Brasil, de 25 µg a 200 µg, o que permite facilidade no controle preciso da dose necessária. O paciente deve
ser orientado a manter a mesma marca de levotiroxina, devido à
possibilidade de pequenas variações entre os fabricantes.
Pode-se iniciar a reposição de levotiroxina na dose plena nos
pacientes mais jovens, porém pacientes idosos devem iniciar
com doses menores.10 Após a introdução do tratamento, os pacientes já começam a notar melhora nos sintomas a partir da
segunda semana, mas a recuperação completa pode levar meses
no hipotiroidismo grave. O tratamento adequado reverte todos
os sintomas do hipotiroidismo, exceto em casos de hipotiroidismo por tempo prolongado ou de demora no tratamento do hipotiroidismo congênito, que pode acarretar danos irreversíveis
ao sistema nervoso central.
Doses acima do normal podem induzir hipertiroidismo subclínico (T4L normal e TSH diminuído) ou mesmo hipertiroidismo clínico. O principal risco nessa situação é a fibrilação
atrial, que ocorre três vezes mais frequentemente em pacientes
idosos com valores suprimidos do TSH do que em controles
eutiroidianos.11 Pacientes com hipertiroidismo subclínico, especialmente mulheres na pós-menopausa, podem ter uma aceleração na perda de massa óssea.12-14
Tratamento do hipotiroidismo em situações especiais
Pacientes idosos e aqueles com doença coronariana ou múltiplos fatores de risco exigem um ajuste gradual ao estado eu-
tiroidiano. O hormônio tiroidiano aumenta o consumo de O2
pelo miocárdio, o que se associa a um pequeno risco de induzir
arritmias cardíacas, angina pectoris ou infarto agudo do miocárdio em pacientes idosos.10 Os pacientes acima de 50 ou 60
anos devem ser tratados inicialmente com a dose de 50 µg de
levotiroxina ao dia. Coronariopatas devem iniciar com 12,5 µg
a 25 µg ao dia. Em ambos os grupos, a dose pode ser aumentada em 12,5 µg a 25 µg/dia a cada três a seis semanas até que
a reposição seja completa, determinada pela normalização do
TSH, ou então pela dose máxima tolerada pelo paciente desde
que não apresente sintomas cardíacos, mesmo que o TSH não
tenha atingido os valores de referência.10
Tratamento do hipotiroidismo na gestação
Durante a gestação há um aumento na necessidade de hormônio tiroidiano e as mulheres com hipotiroidismo são incapazes de compensar essa necessidade com o aumento da produção de T3 e T4. Essa maior demanda se deve ao aumento das
concentrações circulantes da proteína ligadora dos hormônios
tiroidianos (TBG) induzido pelos estrógenos, ao aumento da
depuração do T4, além da passagem de iodo e T4 para o feto.
Assim, as concentrações do TSH sérico se elevam no início da
gestação na maioria das mulheres com hipotiroidismo, levando
à necessidade do aumento da dose de levotiroxina em até 30%
a 50%.15-17 Caso o hipotiroidismo clínico seja diagnosticado
durante a gestação, os valores dos exames de função tiroidiana
devem ser normalizados o mais rapidamente possível até o TSH
atingir e se manter abaixo de 2,5 µU/ml no primeiro trimestre e
abaixo de 3,0 µU/ml no segundo e terceiro trimestres.18 Os exames de função tiroidiana devem ser repetidos em 30 a 40 dias.
Mulheres com tiroidite autoimune que se encontrem em
eutiroidismo no início da gestação têm um risco maior de desenvolver hipotiroidismo e devem ser monitoradas quanto à
elevação do TSH acima dos limites normais. Em gestantes, o
hipotiroidismo subclínico se associou a desfechos adversos tanto para a mãe quanto para o feto. Por isso, recomenda-se tratar
o hipotiroidismo subclínico durante o período gestacional.18
Após o parto, a maioria das mulheres com hipotiroidismo
necessita de uma diminuição da dose de levotiroxina, geralmente retornando às doses utilizadas antes da gravidez.19
Pacientes cirúrgicos
Vários estudos investigaram a segurança de anestesia geral e
cirurgia em pacientes com hipotiroidismo.20-22 Surpreendentemente, foram relatados poucos efeitos adversos, embora os pacientes com hipotiroidismo tivessem uma maior frequência de
íleo paralítico peri e pós-operatório, hipotensão, hiponatremia e
disfunção de sistema nervoso central do que os eutiroideos. Eles
também apresentaram menos febre durante infecções graves e
maior sensibilidade à anestesia e aos analgésicos opioides.20,21
Por isso, não se deve postergar uma cirurgia de urgência em
pacientes hipotiroideos, mas deve-se estar preparado para as
Diagn Tratamento. 2009;14(1):5-8.
8
Tratamento do hipotiroidismo baseado em evidência
do?topicKey=~g00ZIRvjyunA5. Acessado em 2008 (24 set).
8. Fish LH, Schwartz HL, Cavanaugh J, Steffes MW, Bantle JP, Oppenheimer JH.
Replacement dose, metabolism, and bioavailability of levothyroxine in the
treatment of hypothyroidism. Role of triiodothyronine in pituitary feedback
in humans. N Engl J Med. 1987;316(13):764-70.
9. Gordon MB, Gordon MS. Variations in adequate levothyroxine replacement
therapy in patients with different causes of hypothyroidism. Endocr Pract.
1999;5(5):233-8.
10.Klemperer JD, Klein I, Gomez M, et al. Thyroid hormone treatment after
coronary-artery bypass surgery. N Engl J Med. 1995;333(23):1522-7.
11. Sawin CT, Geller A, Wolf PA, et al. Low serum thyrotropin concentrations
as a risk factor of atrial fibrillation in older persons. N Engl J Med.
1994;331(19):1249-52.
12.Ross DS, Neer RM, Ridgway EC, Daniels GH. Subclinical hyperthyroidism
and reduced bone density as a possible result of prolonged suppression
of the pituitary-thyroid axis with L-thyroxine. Am J Med. 1987;82(6):
1167-70
13.Schneider DL, Barrett-Connor EL, Morton DJ. Thyroid hormone use
and bone mineral density in elderly women. Effects of estrogen. JAMA.
1994;271(16):1245-9.
14.Faber J, Galloe AM. Changes in bone mass during prolonged subclinical
hyperthyroidism due to L-thyroxine treatment: a meta-analysis. Eur J
Endocrinol. 1994;130(4):350-6.
15.Lazarus JH, Premawardhana LD. Screening for thyroid disease in pregnancy.
J Clin Pathol. 2005;58(5):449-52.
16.Vaidya B, Anthony S, Bilous M, et al. Detection of thyroid dysfunction in
early pregnancy: Universal screening or targeted high-risk case finding? J
Clin Endocrinol Metab. 2007;92(1):203-7.
17.Alexander EK, Marqusee E, Lawrence J, Jarolim P, Fischer GA, Larsen
PR. Timing and magnitude of increases in levothyroxine requirements
during pregnancy in women with hypothyroidism. N Engl J Med.
2004;351(3):241-9.
18.Abalovich M, Amino N, Barbour LA, et al. Management of thyroid dysfunction
during pregnancy and postpartum: an Endocrine Society Clinical Practice
Guideline. J Clin Endocrinol Metab. 2007;92(8 Suppl):S1-47.
19.Kaplan MM. Management of thyroxine therapy during pregnancy. Endocr
Pract. 1996;2(4):281-6.
20.Weinberg AD, Brennan MD, Gorman CA, Marsh HM, O’Fallon WM. Outcome
of anesthesia and surgery in hypothyroid patients. Arch Intern Med.
1983;143(5):893-7.
21.Ladenson PW, Lewin AA, Ridgway EC, Daniels GH. Complications of surgery
in hypothyroid patients. Am J Med. 1984;77(2):261-6.
22.Drucker DJ, Burrow GN. Cardiovascular surgery in the hypothyroid patient.
Arch Intern Med. 1985;145(9):1585-7.
23.Vanderpump MP, Tunbridge WM, French JM, et al. The incidence of thyroid
disorders in the community: a twenty-year follow-up of the Whickham
Survey. Clin Endocrinol (Oxf). 1995;43(1):55-68.
24.Romaldini JH, Biancalana MM, Figueiredo DI, Farah CS, Mathias PC. Effect
of L-thyroxine administration on antithyroid antibody levels, lipid profile,
and thyroid volume in patients with Hashimoto’s thyroiditis. Thyroid.
1996;6(3):183-8.
25.Villar HC, Saconato H, Valente O, Atallah AN. Thyroid hormone
replacement for subclinical hypothyroidism. Cochrane Database Syst Rev.
2007;(3):CD003419.
26.McGriff NJ, Csako G, Gourgiotis L, Lori CG, Pucino F, Sarlis NJ. Effects of
thyroid hormone suppression therapy on adverse clinical outcomes in
thyroid cancer. Ann Med. 2002;34(7-8):554-64.
27.Cooper DS, Specker B, Ho M, et al. Thyrotropin suppression and disease
progression in patients with differentiated thyroid cancer: results from
the National Thyroid Cancer Treatment Cooperative Registry. Thyroid.
1998;8(9):737-44.
28.Cooper DS, Doherty GM, Haugen BR, et al. Management guidelines for
patients with thyroid nodules and differentiated thyroid cancer. Thyroid.
2006;16(2):109-42.
Data de entrada: 3/9/2008
Data da última modificação: 18/11/2008
Data de aceitação: 27/11/2008
RESUMO DIDÁTICO
1.
2.
3.
4.
O hipotiroidismo primário é a disfunção tiroidiana mais frequente.
A tiroidite de Hashimoto é a causa mais comum de hipotiroidismo primário na maior parte do Brasil.
Amiodarona e carbonato de lítio podem ser causa de hipotiroidismo.
O hipotiroidismo subclínico é caracterizado por T4 (tiroxina) livre normal e TSH (hormônio tireoestimulante)
elevado.
5. O TSH (hormônio tireoestimulante) sérico é o melhor exame para diagnosticar e monitorar o hipotireoidismo
primário.
6. O monitoramento do hipotireoidismo central ou secundário deve ser feito através da dosagem de T4 (tiroxina) livre
e não do TSH (hormônio tireoestimulante).
7. As necessidades de levotiroxina aumentam de 30% a 50% durante o período gestacional nas mulheres com
hipotireoidismo.
Diagn Tratamento. 2009;14(1):5-8.
Interesse geral
Cenário atual do uso de
próteses ortopédicas – Discussão sobre
próteses nacionais versus importadas
João Carlos Belloti1
Universidade Federal de São Paulo-Escola Paulista de Medicina (Unifesp-EPM)
INTRODUÇÃO
A osteoartrose do quadril e do joelho são as condições clínicas mais frequentes para a indicação da cirurgia de artroplastia
de substituição da articulação com uso de próteses. A osteoartrose apresenta uma condição clínica progressiva, evoluindo
com limitação e incapacidade funcional devido à dor, diminuição da amplitude de movimento, rigidez e, consequentemente,
fraqueza muscular.1,2 Na população geral, os adultos acima de
30 anos têm a doença sintomática na articulação do joelho em
aproximadamente 6% dos indivíduos, e no quadril em 3%.2 É
responsável pela incapacidade laborativa de aproximadamente
15% da população adulta no mundo, ocupando no Brasil o
terceiro lugar na lista dos segurados da Previdência Social que
recebem auxílio doença, superada apenas pelas doenças mentais
e cardiovasculares.3
As artroplastias com próteses são indicadas para os pacientes
com falha do tratamento conservador ou naqueles onde houve
a progressão da osteoartrose, mesmo após cirurgias de preservação da articulação.
A indicação das artroplastias é mais freqüente em pacientes
com idade entre 65 e 79 anos.4 Em razão da tendência de aumento significativo da longevidade na população mundial nas
últimas décadas, verificamos aumento crescente da demanda
deste tratamento cirúrgico, com objetivo de melhorar a dor e a
mobilidade articular e a função dos pacientes nas suas atividades de vida diária.4
No Brasil, verificamos que no período de 1995 a 2000
houve uma ascensão constante (107%) nos gastos do Sistema
Único de Saúde (SUS), tendo sido gastos com órteses, próteses
e materiais R$ 242,7 milhões em 2000 frente a R$ 116,9 milhões em 1995, o que representou aumento do gasto per capita
de R$ 0,75 para R$ 1,46.5 Esses dados demonstram que há
necessidade de refletirmos sobre qual o melhor tipo de prótese
a ser utilizada, considerando-se a relação custo/efetividade deste
procedimento cirúrgico.
1
ASPECTOS RELEVANTES PARA
INDICAÇÃO DO TIPO DE PRÓTESE
O sucesso ou a falha da cirurgia de artroplastia com próteses
podem ser influenciados basicamente por três fatores:
a. Fabricação – No processo de fabricação do implante, é fundamental que haja um controle rígido do tipo, da qualidade
e especificações técnicas na seleção do biomaterial (propriedades físico-químicas, magnéticas e mecânicas compatíveis)
utilizado no implante, o que é regido pela Associação Brasileira de Normas Técnicas (ABNT). A inobservância destas
normas leva frequentemente a falhas por corrosão e consequente quebra do implante ou a reações tissulares locais
por oxidação do metal e produção de reação inflamatória
asséptica, dita metalose. Além da utilização de materiais
biocompatíveis, deve haver muito rigor quanto ao projeto
do implante (secção transversal, equilíbrio de concentrações
de tensão do material) e de sua execução (qualidade técnica de fabricação do implante e precisão dimensional). É de
fundamental importância para o sucesso da cirurgia que o
instrumental específico para a realização da prótese tenha o
mesmo rigor de controle de qualidade.
b. Ato cirúrgico – O segundo fator diz respeito ao ato cirúrgico, desde seu planejamento, com a indicação adequada do
tipo específico de implante a ser utilizado, o emprego da técnica cirúrgica correta para sua utilização até os cuidados de
reabilitação pós-operatória. A falta de conhecimento técnico
ou utilização de instrumentais inadequados para realização
da cirurgia pode determinar deformações ou mau posicionamento do implante e sua consequente quebra ou soltura
precoces. De forma semelhante, o não seguimento do protocolo pós-operatório pode provocar sobrecarga precoce do
implante e consequente falha.
c. Características epidemiológicas do paciente – As características individuais do paciente, como idade, doenças sistêmicas associadas, qualidade óssea, potencial osteogênico, e as
Doutor em Ciências, Universidade Federal de São Paulo-Escola Paulista de Medicina (Unifesp-EPM). Mestre profissional em Efetividade em Saúde Baseada em Evidências Unifesp- EPM. Médico ortopedista e cirurgião de
mão do Departamento de Ortopedia e Traumatologia (DOT), Unifesp-EPM.
Diagn Tratamento. 2009;14(1):9-11.
10
Cenário atual do uso de próteses ortopédicas – Discussão sobre próteses nacionais versus importadas
características específicas da etiologia da incapacidade do
membro (osteoartrose primária ou secundária) podem influenciar de forma decisiva o índice de falha desses procedimentos cirúrgicos. Acidentes ou falta de informação sobre as
restrições impostas com o uso do implante também podem
determinar a falha do implante.
Assim, ao analisarmos a efetividade da cirurgia com prótese,
devemos nos ater a estes três elementos: fabricação, ato cirúrgico e características epidemiológicas do paciente.
EFETIVIDADE DOS DIVERSOS TIPOS
DE PRÓTESES NO BRASIL
Em nosso meio são utilizados implantes e próteses de fabricação nacional e importados. As condições socioeconômicas e
epidemiológicas do paciente, a familiaridade do cirurgião com
um método específico e a qualidade do instrumental e do implante são fatores que influenciam na escolha do tipo de prótese
a ser utilizada.
Na literatura nacional verificamos grande lacuna quanto a
estudos que forneçam evidências de boa qualidade no que diz
respeito a efetividade do emprego das próteses em nosso meio,
havendo somente alguns estudos retrospectivos de séries de casos ou de análise de próteses que foram revisadas em razão de
falha; não há estudos comparando-se a efetividade dos diversos
tipos de prótese. Isso talvez se deva à grande diversidade de tipos de próteses disponíveis no mercado nacional e à inexistência de um programa nacional de controle desse tipo de cirurgia
quanto a seus resultados, complicações e falhas (necessidade de
revisão). Atualmente, não dispomos de dados para avaliar a real
efetividade dos diversos tipos de próteses disponíveis no Brasil.
Assim, a opção por um determinado tipo de implante não é
baseada em evidências científicas de boa qualidade, o que pode
provocar aumento do percentual de falhas e revisões, com consequente dano aos pacientes e uma desfavorável relação custo/
efetividade. Devido à diferença do preço entre os implantes nacionais e importados, é de grande importância que seja estabelecida a real efetividade de cada tipo de implante.
A leitura desse cenário é que não há evidências científicas
em nosso meio que suportem as hipóteses de indicação preferencialmente das próteses nacionais, em razão do menor custo
e suposta efetividade semelhante às importadas, ou a indicação
das próteses importadas, justificando-se seu maior custo por
sua maior longevidade e menor necessidade de revisão. Assim,
há necessidade de realização de estudos multicêntricos para fornecer evidências sobre a real efetividade dos diversos tipos de
próteses.
Um bom exemplo de investigação e controle para esse tipo
de procedimento cirúrgico é o da Sociedade de Ortopedia da
Suécia, que em 1975 iniciou um estudo multicêntrico para monitorar a artroplastia com prótese de joelho prospectivamente,
o projeto SKAR (Registro de Artroplastia do Joelho na Suécia),
que iniciou com cerca de 32 e posteriormente passou a contar
com informações de 84 centros desse tipo de cirurgia, tendo
publicado os resultados de 65.000 próteses primárias realizadas
até o ano de 1999.6 De forma semelhante, por iniciativa da
Associação de Ortopedia da Austrália e com apoio do governo federal daquele país, em 2004 foi implantado o programa
AOA NJRR (Australian Orthopaedic Association National
Joint Replacement Registry),7 que foi baseado nos moldes do
projeto SKAR da Suécia. Esses programas foram criados em
virtude do aumento crescente de artroplastia naqueles países e
fornecem evidentes benefícios aos cirurgiões, proporcionando
informações científicas de qualidade sobre os melhores tipos de
próteses, indicações e seleção dos pacientes. Também fornecem
valiosas informações aos pacientes sobre os benefícios e riscos
da cirurgia: porque determinados tipos de próteses são preferidas e quando esperar ou submeter-se à cirurgia. Além de ser um
instrumento muito útil para avaliação, formulação e implantação de políticas públicas de saúde.
CONCLUSÃO
O número de procedimentos de artroplastia de substituição
com uso de próteses tem aumento crescente em nosso meio.
Atualmente, não há na literatura nenhum estudo de prognóstico ou efetividade comparando os implantes nacionais e importados. A opção pela indicação do implante a ser empregado é
feita pela preferência ou experiência pessoal do cirurgião e não
se encontra embasada em evidências científicas de qualidade
comprovada.
IMPLICAÇÕES PARA FUTURAS PESQUISAS
Há necessidade de estudos multicêntricos com boa qualidade metodológica para fornecer evidências conclusivas sobre a
real efetividade das próteses nacionais e importadas.
INFORMAÇÕES
Endereço de correspondência:
Rua Borges Lagoa, 783 — 5o andar
Vila Clementino — São Paulo (SP)
CEP 04038-032
Tel./Fax. (11) 5571-6621
E-mail: [email protected]
Fontes de fomento: nenhuma declarada
Conflito de interesse: nenhum declarado
REFERÊNCIAS
1. Hirose-Pastor E, Fuller R, Rocha OM. Curso: reumatologia para o clínico geral.
Aula 2: Doença articular degenerativa: osteoartrose. [Course: Rheumatology
to the general clinical. Lesson 2: Disease degenerative joint: osteoarthrosis].
J Bras Med. 1994;66(6):189-96.
2. Hochberg MC, Perlmutter DL, Hudson JI, Altman RD. Preferences in the
management of osteoarthritis of the hip and knee: results of a survey of
community-based rheumatologists in the United States. Arthritis Care Res.
1996;9(3):170-6.
Diagn Tratamento. 2009;14(1):9-11.
João Carlos Belloti
3. Salmela LFT, Macedo BG, Aguiar CM, Bahia LA. O impacto da movimentação
passiva contínua no tratamento de pacientes submetidos a artroplastia total
de joelho. [Impact of continuos passive motion for the treatment of total
knee replacement patients]. Acta Fisiatrica. 2003;10(1):21-7.
4. Insall JN, Binazzi R, Soudry M, Mestriner LA. Total knee arthroplasty. Clin
Orthop Relat Res. 1985;192:13-22.
5. Brasil. Ministério da Saúde. Biblioteca Virtual em Saúde. Tabela 180. Gasto
anual com órteses, próteses e materiais (OPM) nas internações por UF
(R$). Disponível em: http://bvsms.saude.gov.br/bvs/publicacoes/0205assist_
saude10.pdf. Acessado em 2008 (18 set).
6. Robertsson O, Lewold S, Knutson K, Lidgren L. The Swedish Knee Arthroplasty
Project. Acta Orthop Scand. 2000;71(1):7-18.
7. Graves SE, Davidson D, Ingerson L, et al. The Australian Orthopaedic Association
National Joint Replacement Registry. Med J Aust. 2004;180(5 Suppl):S31-4.
Data de entrada: 3/9/2008
Data da última modificação: 08/1/2009
Data de aceitação: 12/1/2009
RESUMO DIDÁTICO
- Em razão da crescente demanda das artroplastias com próteses, há necessidade de refletirmos sobre qual o melhor
tipo de prótese a ser utilizada, considerando-se a relação custo/efetividade deste procedimento cirúrgico.
- Ao analisarmos a efetividade da cirurgia com prótese, devemos nos ater a três fatores: fabricação, ato cirúrgico e
características epidemiológicas do paciente.
- Na literatura nacional verificamos grande lacuna quanto a estudos que forneçam evidências de boa qualidade no
que diz respeito a efetividade do emprego das próteses.
- Não há evidências científicas em nosso meio que suportem as hipóteses de indicação preferencialmente das próteses
nacionais, em razão do menor custo e suposta efetividade semelhante às importadas, ou a indicação das próteses
importadas, justificando-se seu maior custo por sua suposta maior longevidade e menor necessidade de revisão.
- Há necessidade de estudos multicêntricos com boa qualidade metodológica para fornecer evidências de qualidade
sobre a real efetividade das próteses nacionais e importadas.
Diagn Tratamento. 2009;14(1):9-11.
11
Interesse Geral
Tratamento das cefaleias
baseado em evidências
Deusvenir de Souza Carvalho1
Setor de Investigação e Tratamento das Cefaleias (SITC) da Disciplina de Neurologia da Universidade Federal
de São Paulo — Escola Paulista de Medicina (Unifesp-EPM)
Introdução
Até hoje a dor continua sendo uma das grandes preocupações da humanidade, e o homem sempre procurou esclarecer as
razões que justificassem a ocorrência dela, bem como os procedimentos destinados ao seu controle. A cefaleia ou dor de cabeça é um sintoma companheiro do ser humano em sua existência
neste planeta.1 Acredita-se que animais, mesmo incompetentes
para verbalizar, tenham dor de cabeça.
Ao longo da vida dos adultos, a cefaleia ou dor de cabeça
acomete mais de 90% da população do planeta, com discreQuadro 1. Classificação Internacional das Cefaleias —
segunda edição, 2004 (ICHD-II, 2004)9. Os números entre
parênteses indicam os códigos diagnósticos de cada grupo.
Parte 1: Cefaleias primárias
(11) Grupo 1. Enxaqueca ou migrânea
(6) Grupo 2. Cefaleia do tipo tensional
(5) Grupo 3. Cefaleia em salvas e outras cefaleias trigêminoautonômicas
(9) Grupo 4. Outras cefaleias primárias
Parte 2: Cefaleias secundárias
(12) Grupo 5. Cefaleia atribuída a trauma de cabeça e/ou cervical
(22) Grupo 6. Cefaleia atribuída a doença vascular craniana ou
cervical
(20) Grupo 7. Cefaleia atribuída a transtorno intracraniano nãovascular
(28) Grupo 8. Cefaleia atribuída a uma substância ou sua retirada
(10) Grupo 9. Cefaleia atribuída à infecção
(14) Grupo 10. Cefaleia atribuída a transtorno da homeostase
(13) Grupo 11. Cefaleia ou dor facial atribuída a transtorno do
crânio, pescoço, olhos, ouvido, nariz, seios da face, dentes,
boca ou outras estruturas faciais ou cranianas
(2) Grupo 12. Cefaleia atribuída a transtorno psiquiátrico
Parte 3: Neuralgias cranianas, dor facial primária e central e outras
cefaleias
(27) Grupo 13. Neuralgias cranianas e causas centrais da dor facial
(2) Grupo 14. Outras cefaleias, neuralgias cranianas e dor facial
primária ou central
1
to predomínio no sexo feminino e diminuindo de forma bem
marcada após a sexta década.2 Recém-nascidos mostram reatividade e comportamentos frente à dor e, nas crianças que
apresentam condições de verbalizar com clareza, 40% a 75%
referem dor de cabeça.3 No Brasil, estudos no sul do país e em
âmbito nacional, apontam para valores semelhantes aos internacionais referidos.4-6
A medicina baseada em evidência é o uso consciencioso explícito e judicioso da melhor evidência para tomada de decisão sobre os cuidados com o paciente. A prática da medicina
baseada em evidência significa a integração da expertise clínica
individual com a melhor evidência disponível vinda de pesquisa sistemática.7
Diagnóstico
A classificação internacional de cefaleias, em sua primeira
edição8 e revisada em segunda edição,9 representa marco importante para o diagnóstico na prática clínica, bem como nas
pesquisas em que se incluem os protocolos de tratamento que
levarão às melhores evidências. A revisão dessa classificação, a
“International Classification of Headache Disorders – second
editon”, 2004 (ICHD-II, 2004)9 (Quadro 1) consta de três
partes e 14 grupos, enumerando 153 diagnósticos de cefaleia,
27 grupos de neuralgias e duas situações indeterminadas de
diagnóstico por falta de informações ou por não se enquadrar
em nenhum dos diagnósticos listados (item 14). Um apêndice
foi adicionado a essa segunda edição com dezenas de diagnósticos encontrados na literatura, mas que ainda necessitam de
validação. A hierarquização desce até quatro dígitos, como por
exemplo, 8.1.1.1- Cefaleia induzida por doador de óxido nítrico. Recentemente a “ICHD-II, 2004” foi incluída no CID 10,
cujo diagnóstico do exemplo citado corresponde a G44.400.
É fundamental que todo o médico, independentemente de
sua especialidade, conheça os 14 grupos diagnósticos da classificação, que estão nos itens de um dígito. Neurologistas e especialistas interessados no assunto devem conhecer os tipos de
cefaleias (dois dígitos) e cefaliatras devem percorrer os subtipos
e subformas (quatro dígitos).
Professor adjunto e chefe do Setor de Investigação e Tratamento das Cefaleias (SITC) da Disciplina de Neurologia da Universidade Federal de São Paulo — Escola Paulista de Medicina (Unifesp-EPM).
Diagn Tratamento. 2009;14(1):12-8.
Deusvenir de Souza Carvalho
Tratamento
Um comitê da Sociedade Internacional de Cefaleia (IHS)
formulou guia para protocolos controlados para o tratamento
agudo e profilático da enxaqueca ou migrânea.10 Guias similares foram formulados para cefaleia do tipo tensional e cefaleia
em salvas. Esses “guidelines” podem ser acessados no site da IHS
(www.i-h-s.org).
Os protocolos de tratamento das cefaleias devem ser aleatórios e controlados com placebo. Tais estudos deveriam ser de
alta qualidade, mas isso nem sempre tem acontecido.
Um controle com placebo é necessário na grande maioria
dos estudos em dor.11 Em cefaleias em geral, o efeito placebo
propicia alívio em 43%12 e, especificando o diagnóstico, em
25% a 35% dos pacientes com enxaqueca e 55% dos pacientes
com cefaleia do tipo tensional.13 Quando é utilizada uma escala numérica de avaliação, é observado efeito de melhora da
dor por placebo em 41,6% dos pacientes com enxaqueca sem
aura, 23,1% dos pacientes com enxaqueca com aura e 36% dos
pacientes com cefaleia do tipo tensional episódica.14 A eficácia
significante de um tratamento deve vir da dedução deste efeito placebo observado, dos efeitos benéficos do procedimento
ou da droga ativa. Como o efeito placebo está relacionado à
relação médico-paciente, varia segundo o local. Num estudo
conjunto, o efeito placebo foi maior nos Estados Unidos do que
na Europa.15,16 É observado que a idade do paciente influi de
modo a facilitar o efeito placebo nos mais jovens.17-20 Aventa-se
que os adolescentes são mais vulneráveis aos efeitos benéficos da
atenção recebida na participação em pesquisa e da expectativa
do benefício do tratamento. Além disso, a duração das crises
de dor de cabeça em crianças, em particular as da enxaqueca,
são em geral mais curtas do que duas horas, podendo coincidir
a eficácia do tratamento com a melhora espontânea na janela
terapêutica preconizada de duas horas.
O efeito placebo pode aliviar sintomas associados às dores
de cabeça como a náusea, foto e fonofobia e a aura,14 e pode
também levar a eventos adversos como a própria dor de cabeça,
em 10% a 30% dos pacientes — embora seja admitido que a
ligação do evento adverso ao placebo esteja mais ligado ao fato
de a atribuição dos efeitos adversos serem do pesquisador, ainda
na fase cega do estudo.21 A concomitância de tratamentos profiláticos nas cefaleias não interfere no efeito placebo.22 A proposição de tratamento preventivo com estudo duplo-cego pode
ficar comprometida se a droga tiver efeitos perceptíveis pelos
pacientes, como no caso dos betabloqueadores, que inibem a
taquicardia durante atividades.11 Situações como as cefaleias
crônicas diárias, sem uso excessivo de medicação, mesmo que
refratárias a tratamentos, respondem a terapias inespecíficas, ao
placebo e sham acupuntura (com pontos falsos de aplicação).23
A eficácia de alívio parcial e total da dor de cabeça em duas
horas, a manutenção da resposta em 24 horas, a utilização de
medicação resgate, a avaliação dos eventos adversos (tolerabilidade) e a comparação com placebo são parâmetros de consenso
nos “guidelines”.10,24 O melhor meio de se apreciar a eficácia de
Diagn Tratamento. 2009;14(1):12-8.
uma droga ou procedimento no tratamento agudo ou profilático de cefaleia é obtido com estudo controlado com placebo e
aleatório.25
O uso do placebo deve ser evitado em situações que envolvam risco de vida ou o aparecimento de morbidade e, nestes
casos, deve-se utilizar como controle a terapia de eficácia comprovadamente estabelecida.14,26,27 Nas cefaleias primárias, não
há implicação de risco de vida e, além disso, para minimizar o
desconforto temporário, preconiza-se o uso de medicação resgate após a janela terapêutica de duas horas.15,16,22
Há duas estratégias para selecionar e sequenciar os tratamentos agudos da enxaqueca: passo a passo e estratificada. Na estratégia passo a passo, cada paciente começa na base da pirâmide
do tratamento, com a droga mais simples, em geral um analgésico. Depois de um determinado tempo, se não houve sucesso,
a terapia vai subindo na escala (Quadro 2) até que se atinja o
tratamento que o paciente necessita. Esta estratégia assume que
as diferentes necessidades do tratamento não podem ser identificadas no início da crise. Uma variação dessa estratégia aparece
quando se sugere ao paciente que selecione a droga segundo
sua utilidade em crises anteriores, por exemplo, se um analgésico simples falhou, o paciente deve iniciar com um analgésico
combinado e assim por diante. Outra versão seria o paciente
escalonar seu tratamento em cada crise; por exemplo, se usou
um analgésico e o benefício foi insatisfatório, ele lança mão de
um agonista de receptor 5HT1B/1D.
Para o paciente que responde a um analgésico simples (terapia de baixa exigência), a estratégia passo a passo é suficiente.
Entretanto, num paciente com crises incapacitantes, refratárias
a tratamentos prévios, com vômitos e prostração, é improvável que haja resposta a um analgésico simples. A insistência na
estratégia passo a passo pode levar a uma série de limitações.
Primeiro, coloca o médico e o paciente em possíveis novas e
frustrantes falhas. Segundo, o paciente pode se desencorajar em
procurar por ajuda médica antes mesmo de chegar a um tratamento mais eficaz. Terceiro, contatar vários médicos, se submeter a vários medicamentos antes de ser atingido o esquema ade-
Quadro 2. Estratégias do tratamento agudo da enxaqueca.
Analgésicos que não necessitam prescrição
Simples e combinados
Analgésicos que necessitam prescrição
Simples e combinados
Combinação de analgésico e antiemético
Opioides
Alcaloides do ergot
Ergotamina e dihidroergotamina
Agonistas específicos de receptor 5HT1B/1D
Triptanos
13
14
Tratamento das cefaleias baseado em evidências
quado, indo contra a premissa de redução de custos, podendo,
inclusive, levar inadvertidamente ao esbanjamento de recursos.
A estratégia estratificada começa se assumindo que há grupos
de pacientes cujas diferentes necessidades de tratamento para
suas dores de cabeça podem ser identificadas na consulta inicial
ou no acompanhamento. Conceituando melhor, a estratégia estratificada proporciona métodos sistemáticos que possibilitam
adequar as necessidades do paciente com a intensidade do tratamento. Os pacientes com possibilidade de responder a terapia
de baixa exigência começam na base da pirâmide terapêutica
(Quadro 2). Pacientes com quadros mais graves devem receber terapia de alta exigência, por exemplo, agonista de receptor
5HT1B/1D, desde o início. Como certos pacientes com quadros
graves podem também apresentar, algumas vezes, crises leves,
mais de um esquema deve ser prescrito desde a consulta inicial.
Obviamente todos os pacientes recebem também as intervenções educacionais, comportamentais e prevenção medicamentosa segundo a necessidade de cada um.
Tem-se postulado que os aspectos resumidos na dor e na incapacitação durante certo período predizem as necessidades do tratamento. Como se prescreve medicamento para o paciente e não
para cada uma das crises, o perfil da dor e da incapacitação observado por uns três meses, em geral, já é suficientemente útil.
Olhando-se pelo lado de custo e benefício, o paciente que
apresente maior incapacitação é aquele que demanda maiores
custos diretos e indiretos. Consequentemente, terapia de alta
exigência tem possibilidade de melhor custo-efetividade no
grupo de pacientes que apresente crises mais incapacitantes.
Os benefícios da estratégia estratificada devem ser instituídos
no acompanhamento, para determinar se as características do
paciente conseguem prever o melhor esquema e medir também
esses benefícios da estratégia estratificada versus a passo a passo
em termos clínicos e econômicos.
Facilidade e flexibilidade de dose são importantes para facilitar a prescrição e a aderência ao tratamento. Rápido início do
alívio da dor é muito importante para o paciente. Alta eficácia
global na população de enxaquecosos maximiza as chances do
sucesso do tratamento individual. Restaurar a funcionalidade
é importante para o paciente que trabalha, para os patrões desses pacientes e para a sociedade. Baixa taxa de recorrência da
dor aumenta a satisfação com o tratamento e diminui o custo
por cada crise tratada. Consistência de efeito, ou seja, eficácia se repete nas diversas crises tratadas sequencialmente, dá
segurança ao paciente que passa a contar com esse benefício.
Finalmente, a tolerabilidade é importante para o conforto do
paciente, enquanto que segurança é um aspecto extremamente
crítico, uma vez que enxaqueca é incapacitante, porém apresenta crises autolimitadas e não é mortal.
A anamnese é o instrumento sempre atual para diagnosticar
e muito importante em toda medicina, sem qualquer dúvida.
Em cefaleia, essa importância da anamnese adquire uma dimensão fundamental, uma vez que, sendo “dor uma experi-
ência sensorial e emocional desagradável, que é associada ou
descrita em termos de lesões (ou disfunções) teciduais”,28 não se
pode, portanto, valer-se de exames que a caracterizem melhor.
Um complemento da anamnese, muito enaltecido para caracterizar, diagnosticar e acompanhar melhor os sofredores de
dor de cabeça, é a anotação no diário ou calendário da dor. A
grande maioria dos compêndios sobre cefaleia afirma que se
deve encorajar o paciente a preencher um diário. Esse diário
pode ser composto de vários aspectos a serem anotados podendo, por vezes, se tornar complexo demais, exigindo uma
verdadeira obsessão dos pacientes, outras vezes simples demais,
perdendo utilidade. Sugere-se que se deva incluir a frequência,
a intensidade, a duração, os sintomas associados, as medicações tomadas e seus efeitos na dor, bem como os possíveis desencadeantes observados.29
Nem sempre os livros que o sugerem trazem uma figura ou
modelo do diário a ser empregado. Alguns apresentam figuras
com variações no formato e nos aspectos considerados. Diário
simplificado, porém em inglês, pode ser baixado pela Internet,
da página do “American Council for Headache Education”
(http://www.achenet.org/tools/diaries/index.asp), e um mais
completo pode ser baixado da página da “The New England
Center for Headache, P.C.” (http://www.headachenech.com/
patients). Os sites das sociedades de cefaleia também disponibilizam diários, inclusive a brasileira (http://www.sbce.med.br).
Entre os adultos analfabetos, bem como nas crianças e adolescentes, o calendário de anotação de dor também deve ser implementado, porém essa anotação deve contar com a colaboração
de parentes, pais ou responsáveis.
Apesar dos diversos modelos de diário existentes na literatura, e daqueles distribuídos por clínicas, associações e empresas
interessadas, muitas vezes cada profissional ou centro especializado que assiste a pacientes com cefaleia cria seu próprio diário,
indicando inexistência de um padrão de consenso levando a
uma falta de uniformidade.
No Setor de Investigação e Tratamento das Cefaleias (SITC),
da Disciplina de Neurologia da Universidade de São Paulo —
Escola Paulista de Medicina (Unifesp-EPM), há alguns anos
têm sido usados os diários das Figuras 1 e 2.30 Ambos os diários
permitem a anotação, no cabeçalho, das medicações preventivas propostas para a cefaleia do paciente e das outras eventuais
medicações tomadas por outros motivos. O diário da cefaleia
da Figura 1 se adequou aos pacientes com cefaleias de intensidades variando do grau leve, moderado, incapacitante e até
excruciante (quando incapacita e perturba o comportamento,
levando a descontrole), que ocorrem uma vez ou mais durante cada dia, de curta duração (menos de quatro horas) e cuja
identificação do momento do aparecimento nas 24 horas do
dia fosse importante, como por exemplo, a cefaleia em salvas e
a hemicrania paroxística crônica. Há local para anotar o efeito
do tratamento medicamentoso de até quatro crises por dia e
dos desencadeantes.
Diagn Tratamento. 2009;14(1):12-8.
Deusvenir de Souza Carvalho
O diário da dor de cabeça da Figura 2 é o mais utilizado nas
diversas cefaleias atendidas no SITC. Nesse diário, pode-se avaliar a frequência mensal, a intensidade da dor em graus, 1 - leve
(não atrapalha atividades), 2 - moderada (atrapalha atividades)
e 3 - incapacitante ou forte (impede atividades), a duração em
períodos de seis horas (madrugada, manhã, tarde e noite), a relação com os dias do ciclo menstrual das mulheres, a utilização
de medicação para crise e o efeito obtido segundo, 0 - nenhum
alívio, 1 - alívio leve, 2 - alívio moderado e 3 - alívio completo,
e os possíveis desencadeantes enumerados de 1 a 9, ou seja,
1 - nervosismo, 2 - sono prolongado, 3 - sono encurtado, 4 álcool, 5 - jejum, 6 - estímulos olfativos, 7 - estímulos visuais,
8 - alimento (com espaço para especificar) e 9 - outros (com
espaço para definir).
A diagramação do calendário é em dupla face, o que fica
suficiente para dois meses, que costuma ser o período para o
retorno do paciente, com quadriculado dos 31 dias, cuja data
na primeira linha é preenchida pelo médico, sendo essa data
anotada a partir do dia do atendimento ao paciente. As colunas foram interrompidas horizontalmente para interpor o texto
explicativo; estão dispostas uma em claro e uma sombreada a
cada três colunas claras, permitindo melhor orientação vertical,
assim como as linhas sombreadas também permitem melhor
orientação horizontal. Além disso, parênteses acima da primeira linha, para grafar o nome de cada mês, permitem também
que esse diário possa ser usado de forma a que cada mês fique compactado entre duas colunas sombreadas, deixando três
quadrados que, nesse caso, caberá ao paciente colocar o dia do
mês onde apareceu a dor. Como um bom controle preventivo
é indicado quando três ou menos dias de dor ocorrem por mês;
podem-se deixar as colunas sombreadas separando cada mês e
permitindo anotação de até oito meses em cada face do diário
(Figura 2). Caso o paciente tenha mais de três dias de dor, num
determinado mês, poderá usar outros parênteses para o mesmo
mês, tendo, então, outros três novos dias de dor a serem anotados e assim sucessivamente. A localização da dor, os fenômenos
acompanhantes, precedentes e agravantes foram desconsiderados nesse diário para sua simplificação. Esses dados sempre já
constam na anamnese.
A simplificação é de suma importância, pois até o nome
“diário da cefaleia”, substituído por “diário da dor de cabeça”,
nesse calendário mais usado no setor (Figura 2), foi mais bem
compreendido pelos pacientes. Esse diário simplificado tem
permitido que diversas subjetividades da anmnese sejam observadas facilmente pelos pacientes e trazidos por eles pela forma
mais confiável da anotação.
Além do tratamento farmacológico e o uso de calendário de
dor nos dias atuais, os aspectos educacionais e orientações não
medicamentosas são ainda muito importantes, tais como:
1. Manter ciclo regular de sono (higiene do sono);
2. Atividade física regular;
3. Manter horário constante para as refeições;
4. Evitar fatores desencadeantes;
Diagn Tratamento. 2009;14(1):12-8.
5. Alimentos que seguramente desencadeiam crises;
6. Limitar ingestão de cafeína (três cafés por dia);
7. Limitar o uso de analgésicos (máximo dois dias por semana);
8. Medidas controladoras do estresse;
9. Técnicas de relaxamento.
Esses aspectos de orientação não medicamentosa nas cefaleias também têm sido pesquisados com metodologia atual e
dentro dos preceitos da medicina baseada em evidência.11
Considerações finais
Ainda há muito trabalho a ser feito para buscar evidências
para o melhor tratamento das dezenas de cefaleias enumeradas
na classificação atual, nas que necessitam serem validadas e nas
que estão por serem resgatadas, descritas e classificadas. Nos
quadros mais estudados como as enxaquecas, têm sido publicados resultados de inúmeros protocolos de pesquisa levando a
elaboração de consensos.31,32
A prática clínica é e deve permanecer uma arte baseada na
ciência.11
Informações
Endereço para correspondência:
Rua Pedro de Toledo, 980 — conjunto 33
Vila Mariana – São Paulo (SP)
CEP 04039-002
Tel./Fax. (11) 5574-6843
E-mail: [email protected]
Fonte de fomento: nenhuma
Conflito de interesse: nenhum
Referências
1. de Souza Carvalho D. O mito da cefaléia psicogênica. Psiquiatria na Prática
Médica. 2001;34:18-20. Disponível em: http://www.unifesp.br/dpsiq/polbr/
ppm/atu1_05.htm. Acessado em 2008 (18 set).
2. Rasmussen BK, Lipton RB. Epidemilogy of headache. In: Olesen J, TfeltHansen P, Welch KMA, editores. The headaches. Philadelphia: Lippincott
Williams & Wilkins; 2000. p. 17-24
3. Bille B. Juvenile Headache: Its natural history of headache in children. In:
Friedman AP, Harms E, editores. Headaches in children. Springfield: Charles
C Thomas Publisher; 1967. p. 10-28
4. Barea M, Tannhauser M, Rotta NT. An epidemiologic study of headache among
children and adolescents of southern Brazil. Cephalalgia. 1996;16(8):545-9;
discussion 523.
5. Queiroz LP, Barea LM, Blank N. An epidemiological study of headache in
Florianopolis, Brazil. Cephalalgia. 2006;26(2):122-7.
6. Queiroz LP, Peres MF, Kowacs F, et al. Chronic daily headache in Brazil: a
nationwide population-based study. Cephalalgia. 2008;28(12):1264-9.
7. Becker WJ. The challenge of evidence-based migraine therapy. Cephalalgia.
2000;20(Suppl 2):1-4.
8. Classification and diagnostic criteria for headache disorders, cranial
neuralgias and facial pain. Headache Classification Committee of the
International Headache Society. Cephalalgia. 1988;8(Suppl 7):1-96.
9. Headache Classification Subcommittee of the International Headache
Society. The International Classification of Headache Disorders: 2nd edition.
Cephalalgia. 2004;24(Suppl 1):9-160.
17
18
Tratamento das cefaleias baseado em evidências
10.Tfelt-Hansen P, Block G, Dahlöf C, et al. Guidelines for controlled trials of
drugs in migraine: second edition. Cephalalgia. 2000;20(9):765-86.
11. Dahlof CGH, Rolan P, Tfelt-Hansen P. Principles of clinical pharmacology,
randomized controlled clinical trials, and evidence-based medicine in
headache. In: Olesen J, Goadsby PJ, Ramadan NM, Tfelt-Hansen P, Welch
KMA, editors. The headaches. Philadelphia: Lippincott Williams & Wilkins;
2006. p. 55-61.
12.Frey GH. The role of placebo response in clinical headache evaluations.
Headache. 1961;1:31-8.
13.Weissman L. Experimental design in headache treatment. Headache.
1971;10(4):166-71.
14.Bigal ME, Bigal JOM, Bordini CA, Speciali JG. Avaliação da utilização do
placebo nas crises agudas de migrânea sem aura, migrânea com aura e
cefaléia do tipo tensional episódica. [Evaluation of placebo use in migraine
without aura, migraine with aura and episodic tension-type headache acute
attacks]. Arq Neuropsiquiatr. 2001;59(3A):552-8.
15.Tfelt-Hansen P. How to define the best efficacy parameters for migraine.
Cephalalgia. 1997;17(Suppl 17):6-8; discussion 8-9.
16.Tfelt-Hansen P. Efficacy and adverse events of subcutaneous, oral, and
intranasal sumatriptan used for migraine treatment: a systematic review
based on number needed to treat. Cephalalgia. 1998;18(8):532-8.
17.Simeon JG, Wiggins DM. The placebo problem in child and adolescent
psychiatry. Acta Paedopsychiatr. 1993;56(2):119-22.
18.Goodenough B, Kampel L, Champion GD, et al. An investigation of the
placebo effect and age-related factors in the report of needle pain form
venipuncture in children. Pain. 1997;72(3):383-91.
19.Hämäläinen ML, Hoppu K, Santavuori P. Sumatriptan for migraine attacks
in children: a randomized placebo-controlled study. Do children with
migraine respond to oral sumatriptan differently from adults? Neurology.
1997;48(4):1100-3.
20.Winner P, Rothner AD, Saper J, et al. A randomized, double-blind, placebocontrolled study of sumatriptan nasal spray in the treatment of acute
migraine in adolescents. Pediatrics. 2000;106(5):989-97.
21.Reuter U, Sanchez del Rio M, Carpay JA, Boes CJ, Silberstein SD; GSK
Headache Masters Program. Placebo adverse events in headache trials:
headache as an adverse event of placebo. Cephalalgia. 2003;23(7):496-503.
22.Loder E, Goldstein R, Biondi D. Placebo effects in oral triptan trials: the
scientific and ethical rationale for continued use of placebo controls.
Cephalalgia. 2005;25(2):124-31.
23.Lake AE 3rd. Placebo, chronic daily headache, and pain: ten points to ponder.
Curr Pain Headache Rep. 2006;10(1):4-6.
24.European Medicines Agency. Evaluation of Medicines for Human Use.
Committee for medicinal products for human use (CHMP). Guideline on
clinical investigation of medicinal products for the treatment of migraine.
Disponível em: http://www.emea.europa.eu/pdfs/human/ewp/078801enfin.
pdf. Acessado em 2008 (18 set).
25.Diener HC, Schorn CF, Bingel U, Dodick DW. The importance of placebo in
headache research. Cephalalgia. 2008;28(10):1003-11.
26.Curran WJ. Sounding Board. Reasonableness and randomization in
clinical trial: fundamental law and government regulation. N Engl J Med.
1979;300(22):1273-5.
27.Diener HC. Placebo in headache trials. Cephalalgia. 2003;23(7):485-6.
28.Pain terms: a list with definitions and notes on usage. Recommended by
IASP Subcommittee on Taxonomy. Pain. 1979;6(3):249.
29.Tfelt-Hansen P, Mathew NT. General approach to treatment. In: Olesen J,
Tfelt-Hansen P, Welch KMA, editores. The headaches. Philadelphia: Lippincott
Williams & Wilkins; 2000. p. 1026.
30.Carvalho D. Cefaleias. [Headaches]. RBM Rev Bras Med. 2003;60(5):238:242:244:
passim 240-242-245.
31.Sociedade Brasileira de Cefaléia. Comitê AD HOC. Recomendações para o
tratamento da crise migranosa. Arq Neuro-Psiquiatr. 2000;58(2A):371-89.
32.Sociedade Brasileira de Cefaléia. Recomendações para o tratamento
profilático da migrânea: Consenso da Sociedade Brasileira de Cefaléia. Arq
Neuro-Psiquiatr. 2002;60(1):159-69.
Data de entrada: 3/9/2008
Data da última modificação: 5/12/2008
Data de aceitação: 9/12/2008
RESUMO DIDÁTICO
1. A cefaleia ou dor de cabeça é um sintoma companheiro do ser humano em toda a sua existência.
2. Ao longo da vida dos adultos, a cefaleia ou dor de cabeça acomete mais de 90% da população do planeta, com
discreto predomínio no sexo feminino e diminuindo de forma bem marcada após a sexta década de vida.
3. A classificação internacional de cefaleia representa marco importante para diagnóstico na prática clínica, bem como
nas pesquisas em que se incluem os protocolos de tratamento que levarão às melhores evidências.
4. É fundamental que todo médico, independentemente de sua especialidade, conheça os 14 grupos de diagnósticos
da classificação, que estão nos itens de um dígito. Neurologistas e especialistas interessados no assunto devem
conhecer os tipos de cefaleias (dois dígitos) e cefaliatras, os subtipos e subformas (quatro dígitos).
5. O melhor meio de se apreciar a eficácia de uma droga ou procedimento no tratamento agudo ou profilático de
cefaleia é obtido com estudo controlado com placebo e aleatório.
6. Um complemento da anamnese muito enaltecido para caracterizar, diagnosticar e acompanhar melhor os sofredores
de dor de cabeça é a anotação no diário ou calendário da dor.
7. Além do tratamento farmacológico e do uso de calendário de dor, nos dias atuais, os aspectos educacionais e
orientações não medicamentosas são ainda muito importantes.
Diagn Tratamento. 2009;14(1):12-8.
Interesse geral
Tratamento dos distúrbios da voz
baseado em evidências
Vanessa Pedrosa Vieira1
Álvaro Nagib Atallah2
Universidade Federal de São Paulo — Escola Paulista de Medicina (Unifesp-EPM)
INTRODUÇÃO
As pesquisas científicas sobre os distúrbios da voz são abundantes na literatura nacional e internacional. Com o passar dos
anos, o uso da prática baseada em evidências no desenvolvimento de pesquisas em distúrbios da comunicação e na prática clínica tem sido cada vez mais necessário. No entanto, assim como
em outras áreas, é um processo lento e que demanda severas
modificações no comportamento dos profissionais de saúde.
Uma recente pesquisa sobre adequação metodológica dos estudos em voz e laringe publicados em revistas indexadas nacionais e internacionais mostrou que existe uma inadequação entre
desenho de estudo e objetivo em mais de 90% das pesquisas.
Isso significa que existe insuficiência de evidências para oferecer
suporte à prática clínica.1
A prática clínica baseada em pesquisas fortes garante a manutenção dos serviços fonoaudiológicos em um tempo de escassez de recursos, como estamos presenciando. Na rotina clínica,
nossos maiores desafios são diminuir as incertezas durante o
tratamento e reduzir tempo e custo das intervenções. A PBE
deve ser vista não somente como o padrão clínico e científico
a ser seguido, mas como uma exigência. Ela traz diversas questões desafiadoras: Como aumentar o volume e a qualidade das
pesquisas clínicas? Como a colaboração entre clínicos e pesquisadores pode ajudar a atingir esse objetivo? Como os clínicos
podem incorporar evidências externas para melhorar seus serviços? Que tipo de dados constitui evidência externa? (pesquisas
que lidam com eficácia, efetividade e eficiência). Qual o papel
das fontes de informação?2
Ao trazer essas questões para a clínica, o trabalho com os distúrbios da voz de forma eficaz e eficiente depende de precisão
diagnóstica acentuada, avaliação vocal eficiente, aderência do
paciente ao trabalho proposto, e do emprego de uma série de
estratégias e procedimentos vocais e não-vocais integrados e de
uma literatura científica confiável.
Seguindo as questões citadas por Gottfred,2 o primeiro passo
para transformar o tratamento dos distúrbios da voz em uma
intervenção mais racional e com validade científico-clínica é
aumentar o volume das pesquisas de qualidade, ou seja, deve se
iniciar pelo aprimoramento da metodologia de pesquisa.
O objetivo deste artigo é apresentar uma revisão das pesquisas sobre tratamento dos distúrbios da voz publicadas a partir
do ano 2000 no Brasil e no exterior.
MÉTODO
Foi realizada uma busca por trabalhos que testaram aplicações terapêuticas com desfechos sobre voz nas bases de dados
Medline (Medical Literature Analysis and Retrieval System
Online), SciELO (Scientific Eletronic Library Online), Lilacs
(Literatura Latino-americana e do Caribe em Ciências da Saú­
de) e Biblioteca Cochrane, publicados a partir de 2000, assim
como uma busca manual para encontrar teses, referências não
indexadas e citações em outros trabalhos.
Foram incluídos apenas os artigos de revisão sistemática e
os ensaios clínicos sobre tipos de intervenções em voz normal e
disfonia funcional em língua portuguesa e inglesa.
RESULTADOS
No período entre janeiro do ano 2000 a abril de 2009 foram encontrados apenas 20 estudos terapêuticos publicados em
língua portuguesa incluindo teses, trabalhos apresentados em
congressos e artigos. Em língua inglesa, foram encontrados 23
estudos terapêuticos. No entanto, apenas 11 eram realmente
ensaios clínicos com descrição de randomização ou não e duas
revisões sistemáticas (Tabela 1, na página 21).3-13 Não foi encontrado nenhum ensaio clínico ou revisão sistemática em língua portuguesa.
COMENTÁRIOS
A quantidade de trabalhos descritos acima ainda é insuficiente para oferecer força científica para a atuação fonoaudiológica. Contudo, os estudos descritos promovem informações
vitais para o trabalho do clínico em algumas áreas da atuação
fonoaudiológica em voz. É evidente que muitos esforços estão
sendo feitos para a diminuição das incertezas clínicas.
1Mestre em Ciências da Saúde pela Universidade Federal de São Paulo (Unifesp). Fonoaudióloga Especialista em Voz.
2Professor de Medicina Baseada em Evidências da Universidade Federal de São Paulo (Unifesp). Diretor do Centro Cochrane do Brasil.
E-mail: [email protected]
Diagn Tratamento. 2009;14(1):19-21.
20
Tratamento dos distúrbios da voz baseado em evidências
Pannbacker14 localizou 16 estudos sobre distúrbios da voz
publicados entre 1965 e 1989. A quantidade de estudos aumentou para 33 entre 1989 e 1998.14 A maior parte desses estudos foi publicada no Journal of Voice, mas, em sua análise, não
é possível afirmar que todos os estudos eram ensaios clínicos
aleatórios. Esse resultado é muito diferente do encontrado por
Vieira et al.1 que avaliaram os artigos científicos publicados no
Journal of Voice entre 2000 e 2004 e encontraram apenas três
ensaios clínicos.
Responder perguntas como “este tratamento de voz é efetivo
e eficaz?” “qual tratamento é melhor para este distúrbio?” ainda é difícil devido à quantidade de incertezas. Contudo, existem
evidências clínicas e algumas científicas que podem auxiliar as
decisões, beneficiar os pacientes e direcionar as futuras pesquisas. Para se alcançar um nível de excelência científica e clínica,
o caminho escolhido pela fonoaudiologia foi desenvolver séries
de pesquisas com baixa evidência, como estudos retrospectivos,
séries de casos, relatos de casos etc., sendo a maioria dos estudos
do tipo avaliação diagnóstica primária, poucos em tratamento.1
Algumas considerações sobre o futuro da pesquisa em fonoaudiologia que ainda precisam ser levadas em consideração:
• Precisa haver mais atenção para as pesquisas em eficácia para
auxiliar a tomada de decisões de órgãos governamentais e
convênios médicos;
• É necessário pesquisar métodos com resultados de longo
prazo que ainda não foram considerados.15
As pesquisas em tratamento são muito difíceis e demandam
tempo, investimento, envolvimento do paciente, experiência e
preferência do profissional pela técnica terapêutica escolhida.
Para ampliar nossa experiência e conhecimento clínicocientífico, nossas perguntas devem ser focadas em prevenção,
diagnóstico e avaliação e intervenções, lembrando sempre que
a prática baseada em evidências é uma forma de diminuir incertezas em nossa prática. “É o uso cuidadoso, explícito e sábio
da melhor evidência existente na tomada de decisões sobre o
cuidado de pacientes individuais”.16
INFORMAÇÕES
Endereço para correspondência:
Vanessa Pedrosa Vieira
Rua Borges Lagoa, 1.065 — conjunto 12
Vila Clementino – São Paulo (SP)
CEP 04038-042
Tel. (11) 3571-6716
E-mail: [email protected]
Fontes de fomento: nenhuma declarada
Conflito de interesse: nenhum declarado
REFERÊNCIAS
1. Vieira VP, De Biase N, Peccin MS, Atallah AN. The research questions and
methodological adequacy of clinical studies of the voice and larynx published
in Brazilian and international journals. J Eval Clin Pract. 2009; [Epub ahead
of print]..
2. Gottfred K. Scientifically based professional practice. The ASHA Leader.
2008;13(16):26-7. Disponível em: http://www.asha.org/about/publications/
leader-online/archives/2008/081125/081125e.htm. Acessado em 2009 (30
abr).
3. Ruotsalainen JH, Sellman J, Lehto L, Jauhiainen M, Verbeek JH. Interventions
for treating functional dysphonia in adults. Cochrane Database Syst Rev.
2007;18(3):CD006373.
4. Beranová A, Betka J. New opportunities in the treatment of dysphonia.
Otorinolaryngologie a Foniatrie. 2003;52(2):75-9. Disponível em: http://nts.
prolekare.cz/cls/Ukazclanek29423-2.html?clanek=14419&jazyk=1&cislo=88
7. Acessado em 2009 (30 abr).
5. Gillivan-Murphy P, Drinnan MJ, O’Dwyer TP, Ridha H, Carding P. The
effectiveness of a voice treatment approach for teachers with self-reported
voice problems. J Voice. 2006;20(3):423-31.
6. Mackenzie K, Millar A, Wilson JA, Sellars C, Deary IJ. Is voice therapy an
effective treatment for dysphonia? A randomised controlled trial. BMJ.
2001;323(7314):658-61.
7. Rattenbury HJ, Carding PN, Finn P. Evaluating the effectiveness and efficiency
of voice therapy using transnasal flexible laryngoscopy: a randomized
controlled trial. J Voice. 2004;18(4):522-33.
8. Simberg S, Sala E, Tuomainen J, Sellman J, Rönnemaa AM. The effectiveness
of group therapy for students with mild voice disorders: a controlled clinical
trial. J Voice. 2006;20(1):97-109.
9. Roy N, Gray SD, Simon M, Dove H, Corbin-Lewis K, Stemple JC. An evaluation
of the effects of two treatment approaches for teachers with voice
disorders: a prospective randomized clinical trial. J Speech Lang Hear Res.
2001;44(2):286-96.
10.Roy N, Weinrich B, Gray SD, et al. Voice amplification versus vocal hygiene
instruction for teachers with voice disorders: a treatment outcomes study. J
Speech Lang Hear Res. 2002;45(4):625-38.
11. Pedersen M, McGlashan J. Surgical versus non-surgical interventions for
vocal cord nodules. Cochrane Database Syst Rev. 2001(2):CD001934.
12.Laukkanen AM, Syrjä T, Laitala M, Leino T. Effects of two-month vocal
exercising with and without spectral biofeedback on student actors’ speaking
voice. Logoped Phoniatr Vocol. 2004;29(2):66-76.
13.Roy N, Weinrich B, Gray SD, Tanner K, Stemple JC, Sapienza CM. Three
treatments for teachers with voice disorders: a randomized clinical trial. J
Speech Lang Hear Res. 2003;46(3):670-88.
14.Pannbacker M. Voice treatment techniques: a review and recommendations
for outcome studies. Am J Speech Lang Pathol. 1998;7(3):49-64.
15. Thomas LB, Stemple JC. Voice therapy: does science support the art?
Communicative Disorders Review. 2007;1(1):49-77. Disponível em: http://
www.mc.uky.edu/healthsciences/docs/stemple-research%20CDR.pdf.
Acessado em 2009 (30 abr).
16.Sackett DL, Rosenberg WC, Gray JA, Haynes RB, Richardson WS. Evidence
based medicine: what it is and what it isn´t. BMJ. 1996;312(7023):71-2.
Data de entrada: 29/4/2009
Data da última modificação: 29/4/2009
Data de aceitação: 30/4/2009
RESUMO DIDÁTICO
1. Na rotina clínica do fonoaudiólogo, é necessário o desenvolvimento de pesquisas de qualidade.
2. São realizadas poucas pesquisas de qualidade em voz, como as revisões sistemáticas e os ensaios clínicos.
3. Existem evidências clínicas e científicas que comprovam alguns tratamentos para os distúrbios da voz.
Diagn Tratamento. 2009;14(1):19-21.
Vanessa Pedrosa Vieira | Álvaro Nagib Atallah
Tabela 1. Descrição dos ensaios clínicos aleatórios e revisões sistemáticas encontrados na literatura entre janeiro de 2000 e
abril de 2009
Autor/tipo de estudo
Ruotsalainen et al., 2007
3
Revisão sistemática
Beranová e Betka, 20034
Ensaio clínico aleatório
Gillivan-Murphy et al.,
20065
Ensaio clínico aleatório
Mackenzie et al., 20016
Ensaio clínico
Rattenbury et al., 20047
Ensaio clínico
Simberg et al., 20068
Ensaio clínico aleatório
Roy et al., 20019
Ensaio clínico aleatório
Roy et al., 200210
Ensaio clínico aleatório
Pedersen e McGlashan,
200111
Revisão sistemática
Laukkanen et al., 200412
Ensaio clínico aleatório
Roy et al., 200313
Ensaio clínico aleatório
Objetivo
Intervenções
Casos e controles
Conclusão
Avaliou a efetividade
das intervenções para o
tratamento da disfonia
funcional em adultos
Terapia vocal direta,
indireta, combinação
das duas e outros
tratamentos
6 ensaios clínicos foram
incluídos, com 163 no
grupo teste e 141 no
controle
A terapia é mais efetiva
quando há a combinação
de elementos da terapia
direta e indireta
Comparou a efetividade do
tratamento farmacológico
com instruções de higiene
vocal
Tratamento indireto
de higiene vocal e
farmacoterapia
16 pacientes
Não existe diferença
significante entre os dois
tipos de tratamento
Efetividade de um
tratamento combinado
de exercícios de função
vocal e higiene vocal em
professores com queixas
vocais
Tratamento direto com
exercícios de função
vocal, higiene vocal,
indireto e nenhum
tratamento
20 professores: 11
controles e 9 no grupo
teste
O estudo sugere que os
exercícios de função vocal
associados à higiene vocal
diminuem as queixas
vocais dos professores
Avaliar a eficácia da
terapia vocal para disfonia
Terapia direta com
exercícios vocais
e higiene vocal
comparados a nenhuma
intervenção
133 pacientes, 70 no
grupo teste e 63 no
controle
A terapia vocal melhora a
qualidade vocal de acordo
com a auto-avaliação e
medidas objetivas
Avaliar a efetividade e
a eficiência do uso do
telescópio flexível como
ferramenta terapêutica
Tratamento direto e
indireto comparado
com terapia usando
o telescópio rígido
(biofeedback)
50 pacientes com
disfonia, 26 no grupo
controle e 24 no grupo
teste
A terapia com biofeedback
foi efetiva e mais eficiente
e mais efetiva que a
tradicional
Efetividade da terapia
vocal para estudantes de
pedagogia com disfonia
moderada
Tratamento com
exercícios vocais
e higiene vocal
comparado com
nenhum tratamento
40 estudantes, 20 no
grupo controle e 20 no
grupo teste
Os resultados sugerem que
a terapia vocal pode ser
efetiva no tratamento de
estudantes com disfonia
moderada
Avaliar o efeito funcional
de duas abordagens
terapêuticas em
professores
Higiene vocal,
exercícios de função
vocal, nenhum
tratamento
58 professores, 20 no
grupo higiene, 19 no
grupo exercício e 19
grupo controle
Os resultados sugerem que
os exercícios de função
vocal podem ser uma
alternativa ou associados
à higiene vocal no
tratamento de professores
com disfonia
Efetividade de dois
programas de terapia vocal
para professores
Amplificação vocal
portátil, higiene vocal e
nenhum tratamento
44 professores, 15 no
grupo amplificação vocal,
15 no grupo higiene e 14
no grupo controle
Vantagens do uso de
amplificação vocal
como alternativa para o
tratamento de problemas
vocais em professores
Efetividade da cirurgia
versus o tratamento vocal
para pacientes com nódulo
Qualquer cirurgia
e qualquer tipo de
tratamento vocal para
nódulo
Nenhum ensaio clínico
São necessários estudos
de alta qualidade para
avaliar a efetividade do
tratamento de nódulos
vocais
Efetividade do feedback
visual na terapia
comparada com a terapia
convencional
Feedback visual com
terapia convencional
e terapia convencional
20 estudantes de teatro,
10 no grupo teste e 10
no grupo controle
O uso de feedback
visual tende a ser uma
ferramenta de suporte na
fonoterapia
Efetividade de três
tratamentos para disfonia
em professores
Amplificação vocal
portátil, terapia
de ressonância e
treinamento da
musculatura respiratória
64 professores, 25 no
grupo amplificação vocal,
19 no grupo terapia
de ressonância e 20 no
grupo treinamento
Os resultados confirmam
a eficácia da amplificação
e a efetividade terapia de
ressonância
Diagn Tratamento. 2009;14(1):19-21.
21
Dermatologia
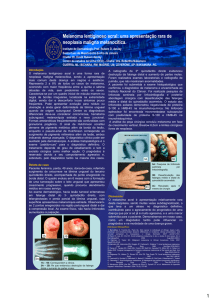
Melanoma cutâneo com longo tempo
de história clínica. Impacto na conduta
e no prognóstico. Relato de caso
Sílvio Alencar Marques1
Marcela Ferreira Santana2
Hamilton Ometto Stolf3
Luciana Patrícia Fernandes Abbade4
Eloísa Bueno Pires de Campos5
Mariangela Esther Alencar Marques6
Departamento de Dermatologia e Radioterapia da Faculdade de Medicina de Botucatu da Universidade Estadual Paulista (Unesp)
Melanoma é neoplasia maligna de melanócitos, que são as
células produtoras de pigmento. A localização mais comum do
melanoma é na pele, mas pode também ocorrer na leptomeninge, conjuntiva e úvea, trato gastrointestinal e mucosas nasal,
oral e genital.1
Há evidências de que a frequência do melanoma esteja aumentando de forma universal, tendo triplicado nos últimos 20
anos.2 A incidência nos Estados Unidos em 2002 foi estimada
em 6,4 casos por 100.000 habitantes no sexo masculino e em
11,7 por 100.000 no sexo feminino, correspondendo ao sexto câncer mais frequente na população branca daquele país.2,3
Naquele ano, as mais altas incidências ocorreram na Austrália e
Nova Zelândia, com 37,7 casos masculinos e 29,4 casos do sexo
feminino por 100.000 habitantes na composição dos dois países.2 No Brasil, as estimativas do Instituto Nacional do Câncer
(INCA) para 2008 são de incidência entre 2,27 a 8,61 casos por
100.000 no sexo masculino e, 2,35 a 8,08 por 100.000 no sexo
feminino, considerando as regiões Sul e Sudeste.4
Dado significativo é o índice de letalidade associado ao melanoma nos Estados Unidos: enquanto o melanoma corresponde a 4% dos cânceres cutâneos, seu índice de mortalidade corresponde a 74% daqueles relativos ao câncer cutâneo em geral.3
Melanoma é primariamente associado a indivíduos de pele clara, mas não é exclusivo desses, pois pode ocorrer em indivíduos
de pele morena, inclusive em negros e orientais, porém com
frequência até 20 vezes menor e com subtipo clínico peculiar.1,2
Professor livre-docente do Departamento de Dermatologia e Radioterapia da Faculdade de Medicina de Botucatu da Universidade Estadual Paulista (Unesp).
Acadêmica de Medicina da Faculdade de Medicina de Botucatu, Universidade Estadual Paulista (Unesp).
Professor assistente doutor do Departamento de Dermatologia e Radioterapia da Faculdade de Medicina de Botucatu da Universidade Estadual Paulista (Unesp).
4
Professora assistente doutora do Departamento de Dermatologia e Radioterapia da Faculdade de Medicina de Botucatu da Universidade Estadual Paulista (Unesp).
5
Médica do Departamento de Dermatologia e Radioterapia da Faculdade de Medicina de Botucatu da Universidade Estadual Paulista (Unesp).
6
Professora livre-docente do Departamento de Patologia da Faculdade de Medicina de Botucatu da Universidade Estadual Paulista (Unesp).
1
2
3
Indivíduos de pele clara, olhos claros, cabelos loiros ou ruivos,
com sensibilidade ao sol e histórico de queimadura solar na
infância e adolescência são aqueles de maior risco.5,6 Os gêneros
são afetados praticamente de forma igual, com leve predominância no sexo feminino até os 39 anos de idade e predomínio
do sexo masculino nas faixas etárias mais velhas; média de idade
é de 53 anos, ao diagnóstico, nos Estados Unidos.3
O sinal principal de alerta em relação ao melanoma é a mudança nas características clínicas de lesão névica preexistente ou
a ocorrência de lesão pigmentada aparecendo de novo. Alterações como variação na cor, diâmetro, altura ou mudança na forma (assimetria) são referidas por 80% dos pacientes ao tempo
do diagnóstico. Esses critérios, reunidos sob o acrônimo ABCDE, devem ser de conhecimento obrigatório da classe médica,
demais profissionais da saúde e pelos indivíduos de risco.1,7,8
Especificamente, os sinais de alarme dizem respeito a: A = assimetria, onde metade da lesão, no sentido horizontal ou vertical,
não corresponde em formato à outra metade; B = bordas, a
transição entre lesão e pele normal não é nítida ou é ragadiforme ou se formam entalhes; C = cor, onde a pigmentação não é
homogênea, uniforme e há diferentes tonalidades entre o cinza
e a cor preta. A presença de coloração azulada ou esbranquiçada
permeando a lesão é de particular importância. D = diâmetro,
lesão maior que 6 mm requer atenção, embora exista melanoma menor que 6 mm. E = evolução, diz respeito à mudança de
qualquer das características da lesão ao longo do tempo. Esse
Diagn Tratamento. 2009;14(1):22-7.
Sílvio Alencar Marques | Marcela Ferreira Santana | Hamilton Ometto Stolf | Luciana Patrícia Fernandes Abbade | Eloísa Bueno Pires de Campos | Mariangela Esther Alencar Marques
critério é especialmente importante para melanomas que são
nodulares desde seu início ou quando amelanóticos, pois para
esses não se aplicam os critérios acima.1,9,10
O prognóstico do melanoma se correlaciona principalmente com os níveis de invasão histológica: índice de Breslow,
invasão em profundidade, mensurado em mm de espessura;
índice de Clark, índice de invasão em profundidade segundo
o nível anatômico na derme.1,9,10 E se correlaciona com o estadiamento clínico (Tabela 1)10 sendo que, no estadiamento
de 0 a II com subtipos, há comprometimento cutâneo restrito
ao sítio primário; nestas circunstâncias a conduta é a exérese
cirúrgica com margem de segurança de 0,5 cm para melanoma
in situ, 1 cm de margem para espessura do tumor (índice de
Breslow) < 2 mm e margem de 2 cm para tumores com espessura ≥ 2 mm.11,12
Para os pacientes com índice de invasão > 1 mm (Estádio
II) está indicada a pesquisa do linfonodo sentinela.13,14 Existe
controvérsia se há benefício, em termos de índice de sobrevida,
da pesquisa do linfonodo sentinela naqueles casos com índice
de invasão > 4 mm.15 No estádio III, com subtipos, há comprometimento linfonodal regional e a indicação terapêutica é de
ressecção linfonodal radical16 e no estádio IV há ocorrência de
metástases à distância, sendo a terapêutica sugerida a de ressecção cirúrgica quando possível, radioterapia quando de metástase óssea ou cutânea e quimioterapia adjuvante.16
Os autores relatam caso de paciente que referia história de
lesão melanocítica há 30 anos, tendo a lesão passado despercebida, ou não investigada, em inúmeras consultas médicas e
tardiamente valorizada pela paciente, com consequência desastrosa para o prognóstico.
RELATO DE CASO
Paciente do sexo feminino, 70 anos de idade, cor branca,
referia mancha na pele do dorso do pé há 30 anos. A lesão era
de crescimento bastante lento, mas progressivo e há três meses
notou o aparecimento de nódulos sobre ela. Procurou atenção
médica sendo a lesão submetida a biópsia incisional. Com laudo anatomopatológico de melanoma, a paciente foi encaminhada ao serviço de Dermatologia da Faculdade de Medicina
de Botucatu da Universidade Estadual Paulista (Unesp).
Ao exame clínico, apresentava mácula de 8 cm no maior diâmetro, de formato irregular e assimétrica, de coloração variegada
Tabela 1. Estadiamento do melanoma cutâneo10
Estádio
Classificação dos tumores
malignos (TNM)
Clínica/Aspectos histológicos
0
TisN0M0
Melanoma in situ
100%
IA
T1aN0M0
≤ 1 mm. Sem ulceração sítio primário. Nível II/III.
≥ 95%
IB
T1bN0M0
≤ 1 mm. Com ulceração ou nível IV/V.
89-91
T2aN0M0
1,01 – 2 mm. Sem ulceração.
89-91
T2bN0M0
1,01 – 2 mm. Com ulceração.
77-79
T3aN0M0
2,01 – 4 mm. Sem ulceração.
77-79
T3bN0M0
2,01 – 4 mm. Com ulceração.
63-67
T4aN0M0
≥ 4 mm. Sem ulceração.
63-67
IIC
T4bN0M0
> 4 mm. Com ulceração.
45
IIIA
T1-4aN1aM0
Micrometástase. Único linfonodo. Sem ulceração.
63-69
T1-4aN2aM0
Micrometástase. 2-3 linfonodos. Sem ulceração.
63-69
T1-4bN1aM0
Micrometástase. Único linfonodo. Com ulceração.
43-53
T1-4aN1bM0
Macrometástase. Único linfonodo. Sem ulceração.
30-50
T1-4aN2bM0
Macrometástase. 2-3 linfonodos. Sem ulceração.
30-50
T1-4a/bN2cM0
Metástase em trânsito e/ou lesão satélite. Sem linfonodo.
30-50
T1-4bN2aM0
Macrometástase. Único linfonodo. Com ulceração.
24-29
T1-4bN2bM0
Macrometástase. 2-3 linfonodos. Com ulceração.
Qualquer T N3M0
4 ou mais linfonodos com metástase, linfonodos confluentes/extensão
extracapsular. Ou metástase em trânsito/lesão satélite e linfonodos metastáticos.
Qualquer T e N M1a
Qualquer T e N M1b
Metástase à distância: pele/subcutâneo ou linfonodo. desidrogenase lática
normal.
Qualquer T e N M1c
Metástase pulmonar. Desidrogenase lática normal.
IIA
IIB
IIIB
IIIC
IV
Metástase vísceral com desidrogenase lática normal ou à distância com
desidrogenase lática elevado.
TNM = tumor, nódulos e metástases.
Diagn Tratamento. 2009;14(1):22-7.
Sobrevida em
cinco anos (%)
7-19
23
24
Melanoma cutâneo com longo tempo de história clínica. Impacto na conduta e no prognóstico. Relato de caso
Figura 1. Melanoma cutâneo. Lesão pigmentada assimétrica,
de grande diâmetro, diferentes tonalidades de cor e presença de pápulas, nódulos e ulcerações.
Figura 2. Detalhe da lesão de melanoma cutâneo com
destaque para os entalhes na borda da lesão e seu limite às
vezes imperceptível. Detalhe de pápulas e nódulos enegrecidos. Úlcera e crosta sobre a lesão.
Figura 3. Melanoma acral lentiginoso. Hiperqueratose e
acantose irregular, proliferação melanocítica lentiginosa e
infiltrado linfocitário liquenóide. Hematoxilina-eosina, 100 X.
e localizada no dorso do pé esquerdo. Sobre a lesão macular se
observava a presença de pápulas e nódulos e de áreas ulceradas de
diferentes diâmetros (Figuras 1 e 2). O exame clínico complementar revelou a presença de linfonodos aumentados, endurecidos, confluentes e aderidos aos planos profundos na região inguinal ipsolateral. O restante do exame clínico foi normal o que,
associado à ausência de evidências laboratoriais e radiológicas,
definiu o diagnóstico de melanoma acral e estadiamento IIIC.
A paciente evoluiu para amputação do pé tipo Symes17 e esvaziamento dos linfonodos inguinais superficiais e profundos
do lado acometido, evoluindo sem intercorrências no período
pós-operatório. O exame anatomopatológico da peça cirúrgica
confirmou o diagnóstico de melanoma maligno. Realizaram-se
inúmeras secções histológicas incluindo áreas representativas de
lesão macular, infiltrada e francamente tumoral. Os cortes procuraram incluir porção de pele não acometida pelo tumor no
sentido de observar o componente radial, visando melhor classificação histológica. A fase radial estava constituída por epiderme
com hiperceratose, acantose moderada e intensa proliferação
melanocítica de padrão predominantemente lentiginoso, de melanócitos dendríticos e atípicos. O infiltrado linfocitário era de
intensidade variável e liquenóide, com intensificação nas áreas
de início de invasão. À medida que se aproximava das áreas de
invasão o padrão de proliferação melanocítica assumia a formação de ninhos de tamanhos variados constituídos por células epitelióides e disseminação pagetóide. Nessa área a lesão tornava-se
indistinguível de um melanoma extensivo superficial, porém a
fase radial acima descrita permitiu a classificação dentro dos melanomas acrais lentiginosos, de localização incomum, acometendo o dorso do pé já em fase vertical de crescimento, nível IV de
Clark (invasão da derme reticular) e índice de Breslow com 8,5
mm de espessura (Figuras 3, 4 e 5). Dos 14 linfonodos excisados
apenas um estava livre do comprometimento neoplásico.
DISCUSSÃO
Melanoma cutâneo é classificado em quatro principais subtipos do ponto de vista clínico-histopatológico: melanoma
extensivo superficial, lentigo maligno melanoma, melanoma
nodular e melanoma acral lentiginoso. Os três primeiros subtipos foram propostos por Clark em 196918 e o tipo acral lentiginoso por Reed em 1976.19 Há certa confusão entre os clínicos quanto ao uso da terminologia relativa aos melanomas de
localização acral e quanto à especificação do melanoma acral
lentiginoso. A denominação “melanoma acral” se refere à localização anatômica. “Melanoma acral lentiginoso” incorpora
conceitos clínicos, “localização acral” e padrão anatomopatológico peculiar, caracterizado por: proliferação lentiginosa de
melanócitos atípicos nas bordas da lesão, acantose pronunciada, hiperceratose também pronunciada, alongamento das cristas interpapilares, crescimento vertical acentuado (no geral) e
migração de ninhos de células tumorais em direção à camada
córnea.1,20-23
Diagn Tratamento. 2009;14(1):22-7.
Sílvio Alencar Marques | Marcela Ferreira Santana | Hamilton Ometto Stolf | Luciana Patrícia Fernandes Abbade | Eloísa Bueno Pires de Campos | Mariangela Esther Alencar Marques
Na tentativa de melhor caracterizar os melanomas de localização acral, Kuchelmeister e colaboradores estudaram as
manifestações clínicas, histopatológicas e de prognóstico de
112 pacientes com melanomas de localização acral.20 Todos os
tumores estudados eram invasivos, com nível de Clark ≥ II; 88
deles de localização anatômica nos pés, dos quais 58 de localização plantar, cinco subungueais e os demais localizados no
dorso dos pés.20 Nas mãos, 1 ocorreu na região palmar, 14 foram de localização subungueal e 9 ocorreram no dorso da mão.
Nesse artigo, do ponto de vista da análise anatomopatológica,
todos os melanomas com padrão acral lentiginoso foram localizados na região palmo plantar ou subungueal e todos aqueles
de padrão extensivo superficial foram localizados no dorso da
mão e dorso do pé.20 Apesar do relatado por Kuchelmeister,20
é importante salientar que nem todo melanoma acral é do tipo
lentiginoso e que o melanoma acral lentiginoso pode ocorrer
no dorso da mão e no dorso do pé, como observado no presente caso, e não apenas na região palmar ou plantar.21,22
O padrão acral lentiginoso do melanoma é relativamente incomum, com frequência entre 1% e 7% do total de
melanomas.20-23 Essa proporção é significativamente maior
dentre os melanomas diagnosticados em indivíduos de pele
negra (entre 60-70% dos casos) e entre orientais (58%).20-26 O
melanoma acral lentiginoso ocorre principalmente na região
plantar, sendo menos frequente nas palmas. Quando de localização subungueal ocorre o contrário, isto é, mais frequente
nos quirodáctilos. Quando se trata de melanoma lentiginoso
acral de localização plantar a literatura chama a atenção para
o alto percentual de erro e atraso diagnóstico.1,20,23 Melanomas
nessa localização são com certa frequência interpretados inicialmente como verrugas plantares, calosidades, hematomas,
nevus, úlcera traumática, entre outros.21 Evidentemente, o
atraso diagnóstico se correlaciona com prognóstico mais reservado. É, portanto, importante salientar o longo tempo de
história do presente relato, período em que a paciente foi atendida em várias consultas médicas e a lesão não foi percebida ou
não valorizada pelos profissionais e, igualmente importante,
não valorizada pela paciente. Apenas quando do aparecimento
de nódulos e ulceração sobre a lesão é que a paciente procurou atenção específica para o quadro cutâneo. Deficiências na
formação médica quanto ao treinamento em Dermatologia;
a atenção, durante consultas médicas, voltada exclusivamente
para a queixa do paciente, a ausência de educação sanitária
da população, podem ter contribuído, em diferentes graus de
importância, para a ausência de diagnóstico precoce no caso
descrito.27,28
Índice de sobrevida em cinco anos varia de 100% para melanoma in situ a 24-29% de sobrevida quando de estadiamento
IIIC, como no presente caso (Tabela 1).10 Não é demais, por-
Diagn Tratamento. 2009;14(1):22-7.
Figura 4. Melanoma acral lentiginoso. Epiderme acantótica,
grande número de melanócitos linearmente dispostos na
porção basal, com raros grupamentos em ninhos. Infiltrado
linfocítário e derrame pigmentar. Hematoxilina-eosina, 200 X.
Figura 5. Melanoma acral lentiginoso. Detalhe dos
melanócitos dendríticos atípicos de padrão lentiginoso
na camada basal da epiderme hiperplásica. Hematoxilinaeosina, 400 X.
tanto, reenfatizar os elementos de alerta e atenção definidos na
introdução do artigo e reunidos sob o acrônimo ABCDE, que
devem ser de conhecimento da classe médica, independente
da especialização, e praticados de rotina durante as consultas.
Indivíduos com características de risco aumentadas, como os
indivíduos de fototipo I e II da classificação de Fitzpatrick,29
os que apresentarem grande número de lesões névicas, os que
apresentarem nevus denominado de displásico (nevos atípicos)
e aqueles com histórico familiar de melanoma devem ser orientados e submetidos a avaliações periódicas.30-32
25
26
Melanoma cutâneo com longo tempo de história clínica. Impacto na conduta e no prognóstico. Relato de caso
INFORMAÇÕES
Endereço para correspondência:
Silvio Alencar Marques
Departamento de Dermatologia e Radioterapia
Faculdade de Medicina de Botucatu da Universidade Estadual Paulista
Campus de Botucatu (Unesp)
Distrito de Rubião Junior, s/no
Botucatu (SP)
CEP 18618-970
Tel./Fax (14) 3882-4922 — Cel. (14) 9671-0241
E-mail: [email protected]
Fonte de fomento: nenhuma
Conflito de interesse: nenhum
REFERÊNCIAS
1. Nestle FO, Halpern A. Melanoma. In: Bolognia JE, Jorizzo Jl, Rapini RP,
editores. Dermatology. Edinburgh: Mosby; 2008. p.1745-69.
2. Parkin DM, Bray F, Ferlay J, Pisani P. Global cancer statistics, 2002. CA Cancer
J Clin. 2005;55(2):74-108.
3. Geller AC, Miller DR, Annas GD, Demierre MF, Gilchrest BA, Koh HK.
Melanoma incidence and mortality among US whites, 1969-1999. JAMA.
2002;288(14):1719-20.
4. Brasil. Ministério da Saúde. Instituto Nacional de Câncer. Estimativa 2008.
Incidência de câncer no Brasil. Melanoma maligno da pele. Disponível em:
http://www.inca.gov.br/estimativa/2008/index.asp?link=mapa.asp&ID=10.
Acessado em 2009 (27 jan).
5. Rhodes AR, Weinstock MA, Fitzpatrick TB, Mihm MC Jr, Sober AJ. Risk factors
for cutaneous melanoma. A practical method of recognizing predisposed
individuals. JAMA. 1987;258(21):3146-54.
6. Williams ML, Sagebiel RW. Melanoma risk factors and atypical moles. West J
Med. 1994;160(4):343-50.
7. Abbasi NR, Shaw HM, Rigel DS, et al. Early diagnosis of cutaneous melanoma:
revisiting the ABCD criteria. JAMA. 2004;292(22):2771-6.
8. Maia M, Basso M. Quem descobre o melanoma cutâneo? [Who discovers the
cutaneous melanoma]. An Bras Dermatol. 2006;81(3):244-8.
9. Balch CM, Buzaid AC, Soong SJ, et al. Final version of the American Joint
Committee on Cancer staging system for cutaneous melanoma. J Clin Oncol.
2001;19(16):3635-48.
10.American Joint Committee on Cancer. Manual for Staging of Cancer. 6th ed.
Philadelphia: Lippincott; 2002.
11. Sober AJ, Chuang TY, Duvic M, et al. Guidelines of care for primary cutaneous
melanoma. J Am Acad Dermatol. 2001;45(4):579-86.
12.Tovo LFR. Diagnóstico e tratamento do melanoma cutâneo. Projeto diretrizes.
São Paulo: AMB & CFM; 2001. Disponível em: http://www.portalmedico.org.
br/diretrizes/Melanoma_Cutaneo.pdf. Acessado em 2009 (27 jan).
13.Cascinelli N, Belli F, Santinami M, et al. Sentinel lymph node biopsy in
cutaneous melanoma: the WHO Melanoma Program experience. Ann Surg
Oncol. 2000;7(6):469-74.
14.Cook MG, Di Palma S. Pathology of sentinel lymph nodes for melanoma. J
Clin Pathol. 2008;61(8):897-902.
15.Nowecki ZI, Rutkowski P, Michej W. The survival benefit to patients with positive
sentinel node melanoma after completion lymph node dissection may be limited
to the subgroup with a primary lesion Breslow thickness greater than 1.0 and
less than or equal to 4 mm (pT2-pT3). Ann Surg Oncol. 2008;15(8):2223-34.
16.Roberts DL, Anstey AV, Barlow RJ, et al. U.K. guidelines for the management
of cutaneous melanoma. Br J Dermatol. 2002;146(1):7-17.
17.McElwain JP, Hunter GA, English E. Syme’s amputation in adults: a longterm review. Can J Surg. 1985;28(3):203-5.
18.Clark WH Jr, From L, Bernardino EA, Mihm MC. The histogenesis and biologic
behavior of primary human malignant melanomas of the skin. Cancer Res.
1969;29(3):705-27.
19.Reed RJ. Acral lentiginous melanoma. In: Hartmann W, Kay S, Reed RJ. eds.
New concepts in surgical pathology of the skin. New York: John Wiley &
Sons, Inc.; 1976. p. 89-90.
20.Kuchelmeister C, Schaumburg-Lever G, Garbe C. Acral cutaneous melanoma
in caucasians: clinical features, histopathology and prognosis in 112 patients.
Br J Dermatol. 2000;143(2):275-80.
21.Phan A, Touzet S, Dalle S, Ronger-Savlé S, Balme B, Thomas L. Acral
lentiginous melanoma: a clinicoprognostic study of 126 cases. Br J Dermatol.
2006;155(3):561-9.
22.Phan A, Touzet S, Dalle S, Ronger-Savlé S, Balme B, Thomas L. Acral
lentiginous melanoma: histopahological prognostic features of 121 cases.
Br J Dermatol. 2007;157(2):311-8.
23.Soon SL, Solomon AR Jr, Papadopoulos D, Murray DR, McAlpine B,
Washington CV. Acral lentiginous melanoma mimicking benign disease: the
Emory experience. J Am Acad Dermatol. 2003;48(2):183-8.
24.Cress RD, Holly EA. Incidence of cutaneous melanoma among non-Hispanic
whites, Hispanics, Asians, and blacks: an analysis of california cancer registry
data, 1988-93. Cancer Causes Control. 1997;8(2):246-52.
25.Hudson DA, Krige JE. Melanoma in black South Africans. J Am Coll Surg.
1995;180(1):65-71.
26.Chang JW, Yeh KY, Wang CH, et al. Malignant melanoma in Taiwan: a
prognostic study of 181 cases. Melanoma Res. 2004;14(6):537-41.
27.Santos Júnior A, Andrade MGG, Magalhães RF, Moraes AM, Velho PENF.
Sorologia para sífilis: os médicos estão capacitados para interpretá-la?
[Syphilis serology: are physicians capacitated to interpret it?] An Bras
Dermatol. 2007;82(2):183-5.
28.Santos Júnior A, Andrade MGG, Zeferino AB, Alegre SM, Moraes AM, Velho
PENF. Prevalência de dermatoses na rede básica de saúde de Campinas, São
Paulo – Brasil. [Prevalence of dermatoses in the primary health care system
of Campinas, São Paulo – Brazil]. An Bras Dermatol. 2007;82(5):419-24.
29.Fitzpatrick TB. The validity and practicality of sun-reactive skin types I
through VI. Arch Dermatol. 1988;124(6):869-71.
30.Evans RD, Kopf AW, Lew RA, et al. Risk factor for the development of
malignant melanoma--I: Review of case-control studies. J Dermatol Surg
Oncol. 1988;14(4):393-408.
31.Gandini S, Sera F, Cattaruzza MS, et al. Meta-analysis of risk factors
for cutaneous melanoma: I. Common and atypical naevi. Eur J Cancer.
2005;41(1):28-44.
32.Gandini S, Sera F, Cattaruzza MS, et al. Meta-analysis of risk factors for
cutaneous melanoma: III. Family history, actinic damage and phenotypic
factors. Eur J Cancer. 2005;41(14):2040-59.
Data de entrada: 03/10/2008
Data da última modificação: 30/1/2009
Data de aceitação: 30/1/2009
Diagn Tratamento. 2009;14(1):22-7.
Sílvio Alencar Marques | Marcela Ferreira Santana | Hamilton Ometto Stolf | Luciana Patrícia Fernandes Abbade | Eloísa Bueno Pires de Campos | Mariangela Esther Alencar Marques
DESTAQUES
1. Há evidências que a frequência do melanoma esteja aumentando de forma universal.
2. Embora mais frequente na pele, pode acometer as leptomeninges, conjuntiva e úvea, trato gastrointestinal e
mucosas.
3. Sinais de alerta para o diagnóstico do melanoma cutâneo são as mudanças de características de nevo pigmentado
preexistente ou lesão névica aparecendo de novo.
4. Os sinais de alerta são reunidos no acrônimo ABCDE, que deve ser de domínio da classe médica, independentemente
da especialidade.
5. Como evidenciado no presente relato, o atraso no diagnóstico do melanoma resulta em piora significativa do
prognóstico.
6. Indivíduos de pele negra e orientais são particularmente propensos a desenvolver melanoma lentiginoso acral, o
mais comum das regiões palmoplantares e subungueais.
Diagn Tratamento. 2009;14(1):22-7.
27
Aspartame: afinal, seu uso é seguro ou não?
Nutrologia
Aspartame: afinal, seu uso é seguro ou não?
Hernani Pinto de Lemos Júnior1
André Luis Alves de Lemos2
Disciplina de Medicina de Urgência e Medicina Baseada em Evidências da Universidade Federal de São Paulo –
Escola Paulista de Medicina (Unifesp - EPM), Centro Cochrane do Brasil
A necessidade de redução calórica dos alimentos fez com
que as indústrias de alimentos buscassem alternativas para a
sacarose, largamente utilizada nos alimentos doces. Essa busca
intensa, em escala industrial, começou há mais ou menos 40
anos, embora na época existissem outros adoçantes artificiais e
naturais, além da sacarose, com uso pouco difundido.
A princípio, os adoçantes foram pesquisados e desenvolvidos para atender às necessidades de pessoas diabéticas, ou seja,
portadoras de uma doença do metabolismo causada pela falta
ou diminuição ou resistência à insulina, hormônio produzido
pelo pâncreas e fundamental para a queima do açúcar. Depois,
verificou-se que a redução da ingestão de sacarose, imperativa
nos pacientes com diabetes, também se fazia necessária nos pacientes obesos com doenças diversas, principalmente circulatórias, nos quais a redução de peso ajudaria no tratamento.
O maior obstáculo para o uso massificado de adoçantes na
época, não calóricos ou de insignificantes calorias, foi a existência de estudos que levantavam dúvidas sobre o uso seguro em
médio e longo prazos, e a inexistência de estudos que pudessem
clarificar a questão.
Desde sua entrada no mercado na década de 60 do século
passado, o edulcorante aspartame é um dos que pode exemplificar esta controvérsia. Sua liberação foi demorada por terem
sido levantadas suspeitas, em estudos experimentais com animais, de provocar danos cerebrais ou do sistema neuroendócrino. É uma substância estável na forma seca em temperaturas
até 40 ºC por um ano; em solução, ele pode se decompor em
substâncias que não possuem o mesmo poder adoçante principalmente em pH alcalino. Em um pH ácido de 4.0, a 20 ºC,
somente 20% do seu poder adoçante é perdido em 4,5 meses e,
em pH neutro, metade de seu poder adoçante pode ser perdido
em horas.1 O aspartame não é absorvido, sendo hidrolisado
completamente dentro do intestino, em metanol e aminoácidos, posteriormente absorvidos e participando dos trajetos metabólicos normais.2 Em indivíduos que consomem 500 mg de
aspartame por dia, teremos: 280 mg de fenilalanina, 226 mg
de ácido aspártico e 54 mg de metanol. As quantidades desses
aminoácidos são menores do que aquelas fornecidas em um
1
2
copo de leite ou em 100 g de carne; 240 g de suco de frutas ou
vegetais fornecem uma quantidade mais ou menos idêntica de
ésteres metílicos.1
O poder adoçante do aspartame é aproximadamente 180 vezes maior que o da sacarina. Embora ele possua calorias, são
necessárias quantidades mínimas para produzir a doçura desejada, reduzindo a ingestão calórica de maneira substancial
(0,02 kcal/g) devido ao seu alto poder adoçante.3,4
Com a finalidade de procurar evidências da eficácia, efetividade e segurança do aspartame, foi feita pesquisa eletrônica
nas principais bases de dados acessíveis: Cochrane library, Medline, PubMed, Lilacs. Foram encontradas muitas referências
de estudos realizados com aspartame combinados com outros
adoçantes artificiais. Esses estudos não foram avaliados porque
comprometeriam nossos objetivos.
Os estudos referendados neste trabalho focaram desfechos
diversos, pontuando dúvidas rotineiras relacionadas ao uso do
aspartame. Obviamente, a ausência de desfechos específicos em
estudos com boa qualidade metodológica compromete o nível
de evidência da pesquisa, todavia parcialmente compensado
pela variedade de informações, algumas inconclusivas, porém
importantes para os profissionais da área de saúde. A seguir vamos descrever os principais estudos encontrados:
O aspartame foi pouco estudado em crianças. Um estudo comparou as concentrações de fenilalanina no plasma em
24 crianças com um ano de idade, nas quais foram administrados 34, 50 e 100 mg/kg de aspartame em um suco de cereja. As crianças metabolizaram os aminoácidos do aspartame
do mesmo modo que os adultos. Estes dados indicaram que
o aspartame pode ser administrado com segurança como um
substituto do açúcar às crianças com um ano de idade ou mais,5
porém proibido nas crianças com fenilcetonúria.6,7
Dois casos de paniculite granulomatosa foram descritos na literatura. O primeiro foi em uma mulher saudável de 22 anos que
fez uso, por 10 semanas, de aspartame em um refrigerante dietético. Ela apresentou numerosos nódulos no corpo que tinham de
0,5 a 5,0 cm de diâmetro. A cessação do uso da bebida regrediu
a doença. Entretanto, ao fazer reuso da bebida com aspartame, a
Médico. Mestre e doutor em Medicina Interna e Terapêutica e Medicina Baseada em Evidências da Universidade Federal de São Paulo – Escola Paulista de Medicina (Unifesp-EPM). Médico pesquisador do Centro de
Pesquisas em Revisões Sistemáticas do Centro Cochrane do Brasil. E mail: [email protected]
Médico. Mestre em Medicina Interna e Terapêutica e Medicina Baseada em Evidências da Universidade Federal de São Paulo – Escola Paulista de Medicina -EPM). E-mail: [email protected]
Diagn Tratamento. 2009;14(1):28-30.
Hernani Pinto de Lemos Júnior | André Luis Alves de Lemos
paciente desenvolveu, 10 dias mais tarde, outra vez lesões nodulares. Novamente, a retirada da bebida conduziu outra vez à regressão das lesões. Para ter a certeza da participação do aspartame,
esta paciente foi submetida a 50 cápsulas de aspartame puro e desenvolveu pela terceira vez os nódulos, ratificando o edulcorante
como agente causal.8 O segundo caso foi semelhante ao primeiro
e ocorreu em um paciente diabético de 57 anos de idade.9
Em 1986, relatos da literatura mostram vários casos de reações
urticariformes.10 Anos mais tarde, em 1993, foi feito um estudo
multicêntrico, aleatório, duplo-cego em pessoas com antecedentes de urticária atribuíveis a produtos contendo aspartame. Os
participantes receberam uma dose total de 950 mg de aspartame
ou placebo e não houve diferença estatisticamente significativa
entre os grupos, ou seja, uma igual possibilidade de urticária
entre os participantes que tomaram placebo e aspartame.11
O aspartame pode ser utilizado em diabéticos sem a alteração do controle glicêmico que possa ser atribuível a ele.12 Esta
não-influência foi avaliada em 43 diabéticos não-insulino-dependentes por 90 dias. Os pacientes ingeriram 1,8 g de aspartame por dia (quantidade mais elevada do que a ingestão média
diária estimada de 0,5 g) e não houve nenhuma evidência da
deterioração do controle do diabetes nem aumento nos níveis
de fenilalanina do plasma acima de quatro mg/decilitro.13
A toxicidade do metanol, um dos metabólitos do aspartame
quando hidrolisado no estômago, é frequentemente questionada como uma das improbidades técnicas de sua administração.
Este questionamento não tem fundamento científico algum,
pois se sabe que esta toxidade é dose-dependente: nenhum metanol ou metabólito é detectado no sangue ou na urina após a
ingestão do aspartame a níveis tão elevados quanto 200 mg/kg.14
A quantidade de metanol derivada de 36 mg de aspartame é
3,49 mg enquanto 47 mg de metanol é encontrado em mais ou
menos 250 mg de suco de tomate e 21 mg de metanol existem
em 230 g de banana. Uma ingestão normal recomendada não
pode significar alto risco.15
Foi demonstrado que 250 mg de aspartame aumentou a
calciúria por 86% em comparação a 124% de aumento com
75 g de glicose. Ambos os agentes aumentaram ligeiramente a
calcemia e diminuíram a fosfatemia. Em contraste com a glicose, o aspartame não induziu a excreção urinária de oxalato ou
de fosfato nem alterou a glicemia ou a insulinemia. Um estudo
adicional é necessário para determinar se estes efeitos metabólicos relacionam-se ao risco de urolitíasis ou osteopenia.16
Na década de 1980, especulou-se a possibilidade de o aspartame desencadear cefaleia em pacientes com antecedentes de
enxaqueca. Um estudo retrospectivo, baseado em questionário,
mostrou que 50% de 171 pacientes atendidos em uma unidade
da dor de cabeça relataram o álcool como um fator de precipitação para a dor de cabeça; o aspartame e os hidratos de carbono foram implicados como fatores de precipitação em 8,2% e
2,3% dos pacientes, respectivamente. Nos pacientes com dor
de cabeça tipo enxaqueca, o aspartame foi relatado como um
Diagn Tratamento. 2009;14(1):28-30.
precipitante da dor de cabeça três vezes mais que nos pacientes
com outros tipos de dor de cabeça.17 Em um estudo controlado
envolvendo 40 pessoas, a incidência de dor de cabeça após ingestão de aspartame foi similar àquela observada depois da ingestão
de placebo. Todas as pessoas tinham relatos prévios de dores de
cabeça depois da ingestão de produtos contendo aspartame. A
incidência das dores de cabeça após 30 mg/kg de aspartame foi
de 35%, ao contrário de 45% com placebo.18 Em outro estudo
duplo-cego com 11 pacientes com enxaqueca foi constatado que
a ingestão de 300 mg de aspartame aumenta a frequência e a
intensidade de dores de cabeça da enxaqueca.19
Um estudo concluiu que o uso moderado de aspartame parece ser seguro nos pacientes com doença de Parkinson: 10 pacientes em uso de levodopa receberam 600 mg de aspartame e
8 receberam 1.200 mg de aspartame no dia 1; no dia 2 todos os
pacientes receberam o placebo. Nenhum efeito adverso significativo foi anotado em pacientes com doença de Parkinson em
uso de levodopa que receberam o aspartame.20 A grande crítica
a este estudo é que foi realizado em um dia e sem acompanhamento: como pode o autor afirmar sua segurança?
Três informes de ocorrência de atividade epiléptica após ingestão de grandes quantidades do edulcorante aspartame foram
descritos.21 Sugere-se que as doses elevadas de aspartame possam
ter induzido mudanças neuroquímicas cerebrais, diminuindo o
limiar convulsígeno. Em uma análise retrospectiva, os centros
de controle de enfermidades foram incapazes de encontrarem
evidências de uma relação causa e efeito entre aspartame e as
crises convulsivas.22,23
Estudos aleatórios, duplo-cegos não encontraram um efeito significante do aspartame no comportamento ou leitura em
crianças24,25 ou adultos.26 Em 15 crianças com distúrbios do déficit de atenção, entre 5 e 13 anos, o aspartame (34 mg/kg dia)
não mostrou alteração no estado cognitivo ou comportamental.27
Um estudo aleatório duplo-cego realizado em 48 adultos jovens,
por 20 dias, não demonstrou efeitos neuropsicológicos, neurofisiológicos ou comportamentais, agudos ou crônicos, quando
comparados com sucrose ou placebo. Efeitos adversos referidos neste estudo não diferiram significativamente entre os
grupos comparados.28
Relatórios infundados surgiram na imprensa não-médica
implicando o aspartame no desenvolvimento de um conjunto de sintomas referidos como “doença do aspartame”. Nesses, afirmava-se que esta doença imita a esclerose múltipla e era
causada pela toxicidade do metanol resultante da quebra do
aspartame.29 O metanol produzido pela ingestão de aspartame é
aproximadamente 10% da dose ingerida, tornando improvável
sua toxicidade, dentro das doses diárias recomendadas.30,31 Mesmo no caso do uso abusivo de aspartame (100 a 200 mg/kg),
as concentrações de ácido fórmico não foram significantemente
aumentadas no sangue, mas a excreção urinária deste metabólito tóxico do metanol aumentou significantemente, indicando
excreção adequada para evitar acumulação.29
29
30
Aspartame: afinal, seu uso é seguro ou não?
Um artigo de revisão publicado em 2007 na Revista Brasileira de Ginecologia e Obstetrícia considera o aspartame seguro
para uso na gestação (risco B), exceto para mulheres homozigóticas para fenilcetonúria (risco C).31 Estudos anteriores ratificam esta posição.6,7,32,33Apesar desta polêmica de abrangência
multidisciplinar que ultrapassa décadas, não encontramos revisões sistemáticas e somente poucos estudos com boa qualidade
metodológica, estes infelizmente direcionados para diferentes
efeitos adversos.
Entendemos que, pelo longo tempo de uso, o aspartame nos
dá segurança no uso diário desde que focalizemos sempre três
aspectos: dose diária utilizada, fenilanina e conservação.
INFORMAÇÕES
Endereço para correspondência:
Centro Cochrane do Brasil
Rua Pedro de Toledo, 598
Vila Clementino – São Paulo (SP)
CEP 04039-001
Tel./Fax. (11) 5575-2970 — (11) 5579-0469
E mail: [email protected]
Fontes de fomento: nenhuma
Conflito de interesse: nenhum
REFERÊNCIAS
1. Sweeteners: issues and uncertainties. Washington, DC: National Academy of
Sciences; 1975.
2. Ranney RE, Opperman JA, Muldoon E, McMahon FG. Comparative metabolism
of aspartame in experimental animals and humans. J Toxicol Environ Health.
1976;2(2):441-51.
3. Aspartame and other sweeteners. Med Lett Drugs Ther. 1982;24(600):1-2.
4. Horwitz DL, Bauer-Nehrling JK. Can aspartame meet our expectations? J Am
Diet Assoc. 1983;83(2):142-6.
5. Filer LJ Jr, Baker GL, Stegink LD. Effect of aspartame loading on plasma and
erythrocyte free amino acid concentrations in one-year-old infants. J Nutr.
1983;113(8):1591-9.
6. Koch R, Shaw KN, Williamson M, Haber M. Use of aspartame in phenylketonuric
heteroxygous adults. J Toxicol Environ Health. 1976;2(2):453-7.
7. Stegink LD, Filer LJ Jr, Baker GL, MacDonnell JE. Effect of aspartame
loading upon plasma and erythrocyte amino acid levels in phenylketonuric
heterozygotes and normal adult subjects. J Nutr. 1979;109(4):708-17.
8. Novick NL. Aspartame-induced granulomatous panniculitis. Ann Intern Med.
1985;102(2):206-7.
9. McCauliffe DP, Poitras K. Aspartame-induced lobular panniculitis. J Am Acad
Dermatol. 1991;24(2 Pt 1):298-300.
10. Kulczycki A Jr. Aspartame-induced urticaria. Ann Intern Med. 1986;104(2):207-8.
11. Geha R, Buckley CE, Greenberger P, et al. Aspartame is no more likely than
placebo to cause urticaria/angioedema: results of a multicenter, randomized,
double-blind, placebo-controlled, crossover study. J Allergy Clin Immunol.
1993;92(4):513-20.
12.Nehrling JK, Kobe P, McLane MP, Olson RE, Kamath S, Horwitz DL. Aspartame
use by persons with diabetes. Diabetes Care. 1985;8(5):415-7.
13.Stern SB, Bleicher SJ, Flores A, Gombos G, Recitas D, Shu J. Administration
of aspartame in non-insulin-dependent diabetics. J Toxicol Environ Health.
1976;2(2):429-39.
14.Stegink LD, Filer LJ, Baker GL, et al. Aspartame metabolism in human. In:
Guggenheim B, editor. Health and sugar substitutes. Proceedings of the
ERGOB Conference on sugar substitutes: Geneva; 1978. p. 160-5.
15.Shahangian S, Ash KO, Rollins DE. Aspartame not a source of formate
toxicity. Clin Chem. 1984;30(7):1264-5.
16.Nguyen UN, Dumoulin G, Henriet MT, Regnard J. Aspartame ingestion
increases urinary calcium, but not oxalate excretion, in healthy subjects. J
Clin Endocrinol Metab. 1998;83(1):165-8.
17.Lipton RB, Newman LC, Cohen JS, Solomon S. Aspartame as a dietary trigger
of headache. Headache. 1989;29(2):90-2.
18.Schiffman SS, Buckley CE 3rd, Sampson HA, et al. Aspartame and susceptibility
to headache. N Engl J Med. 1987;317(19):1181-5.
19.Koehler SM, Glaros A. The effect of aspartame on migraine headache.
Headache. 1988;28(1):10-4.
20.Karstaedt PJ, Pincus JH. Aspartame use in Parkinson’s disease. Neurology.
1993;43(3 Pt 1):611-3.
21.Wurtman RJ. Aspartame: possible effect on seizure susceptibility. Lancet.
1985;2(8463):1060.
22.Centers for Disease Control (CDC). Evaluation of consumer complaints related
to aspartame use. MMWR Morb Mortal Wkly Rep. 1984;33(43):605-7.
23.Shaywitz BA, Novotny EJ Jr. Aspartame and seizures. Neurology. 1993;43(3
Pt 1):630-1.
24.Saravis S, Schachar R, Zlotkin S, Leiter LA, Anderson GH. Aspartame: effects
on learning, behavior, and mood. Pediatrics. 1990;86(1):75-83.
25.Wolraich ML, Lindgren SD, Stumbo PJ, Stegink LD, Appelbaum MI, Kiritsy MC.
Effects of diets high in sucrose or aspartame on the behavior and cognitive
performance of children. N Engl J Med. 1994;330(5):301-7.
26.Lapierre KA, Greenblatt DJ, Goddard JE, Harmatz JS, Shader RI. The
neuropsychiatric effects of aspartame in normal volunteers. J Clin Pharmacol.
1990;30(5):454-60.
27.Shaywitz BA, Sullivan CM, Anderson GM, Gillespie SM, Sullivan B, Shaywitz
SE. Aspartame, behavior, and cognitive function in children with attention
deficit disorder. Pediatrics. 1994;93(1):70-5.
28.Spiers PA, Sabounjian LA, Reiner A, Myers DK, Wurtman J, Schomer DL.
Aspartame: neuropsychologic and neurophysiologic evaluation of acute and
chronic effects. Am J Clin Nutr. 1998;68(3):531-7.
29.Roberts HJ. Multiple sclerosis or aspartame disease? Disponível em: http://
www.dorway.com/betty/ms-ad.txt. Acessado em 2009 (27 jan).
30.Filer LJ Jr, Stegink LD. Aspartame metabolism in normal adults, phenylketonuric
heterozygotes, and diabetic subjects. Diabetes Care. 1989;12(1):67-74.
31.Torloni MR, Nakamura MU, Megale A, et al. O uso de adoçantes na gravidez:
uma análise dos produtos disponíveis no Brasil. [The use of sweeteners in
pregnancy: an analysis of products available in Brazil]. Rev Bras Ginecol
Obstet. 2007;29(5):267-75.
32.The safety of aspartame. JAMA. 1987;258(2):205-6.
33.Sturtevant FM. Use of aspartame in pregnancy. Int J Fertil.1985;30(1):85-7.
Data de entrada: 21/10/2008
Data da última modificação: 29/1/2009
Data de aceitação: 6/4/2009
DESTAQUES
1. Aspartame é um edulcorante artificial e calórico de poder adoçante muito superior ao do açúcar.
2. A quantidade de metanol existente no aspartame não é tóxica.
3. Devemos estar atentos à dose diária de aspartame utilizada.
4. Existem muitas dúvidas sobre efeitos maléficos do aspartame no sistema nervoso central.
Diagn Tratamento. 2009;14(1):28-30.
POEMs: Patients-Oriented Evidence That Matters
Açúcar reduz sinais de dor
na vacinação de bebês
Autores da tradução:
Pablo Gonzáles Blasco1
Marcelo Rozenfeld Levites2
Cauê Mônaco3
Sociedade Brasileira de Medicina de Família
Questão clínica
Uma solução de açúcar administrada antes de uma série de
imunizações reduz os sinais de dor em bebês?
Resumo
Uma solução açucarada pode reduzir sinais de dor em bebês
que recebem imunizações típicas dos dois aos quatro meses de
idade. Neste estudo,1 2 ml de uma solução de 24% de sacarose foram colocados sobre a língua da criança, e uma chupeta
foi utilizada para induzir a ingestão antes do início das imunizações. As pontuações nas escalas de dor foram mais baixas
durante e após as imunizações nas crianças que receberam a solução de açúcar do que aquelas que receberam somente água e
chupeta. Também já se demonstrou que a amamentação com o
contato de pele entre o bebê e a mãe reduz o tempo de choro.2
Nível de evidência: 1 b(-) = estudo individual aleatório.3
Desenho de estudo
Ensaio clínico aleatório controlado (simples cego).
Apoio financeiro
Fundação.
Distribuição da amostra
Descrita como aleatória.
Casuística
Pacientes ambulatoriais (de atenção primária).
Discussão
Este ensaio clínico incluiu 83 crianças entre dois e quatro meses de idade que receberiam imunização pediátrica de rotina. Os
bebês foram aleatoriamente designados (por processo não descrito) para receberem 2 ml de uma solução de sacarose ou água
1
2
3
administradas na língua dois minutos antes da primeira imunização. Uma combinação de difteria-tétano-pertussis acelular, pólio
inativa e hepatite B foi administrada primeiro, seguida em três
minutos por uma vacina contra Haemophilus influenzae do tipo
b e, dois minutos depois, vacina conjugada contra pneumococos.
As chupetas foram mantidas até quatro minutos após a administração de todas as vacinas. A dor foi medida pelo uso da escala
de dor em crianças do hospital da Universidade de Wisconsin, a
qual mede choro, expressão facial, comportamento, movimento
e postura corporais e sono. De cinco pontos possíveis, as pontuações foram significativamente mais baixas todas as vezes nas
crianças que receberam a solução de sacarose. As maiores pontuações de dor foram após a terceira injeção: 3,8 no grupo tratado
com sacarose em comparação com 4,81 no grupo tratado com
água (diferença média de 21% entre as pontuações de dor nos
grupos, P < 0,01). Dois minutos após a imunização final, as pontuações de dor também foram melhores no grupo tratado (0,059
versus 2,75; diferença percentual de 78,5%, P < 0,001).
Comentários
O sinal ( - ) foi adicionado devido a importantes falhas presentes no estudo, como o fato de processo de distribuição aleatória não ter sido descrito e os autores terem usado apenas as
médias da pontuação de dor para comparar os dois grupos. A
média de uma variável numérica contínua é uma medida que
traz importante risco de viés na interpretação dos resultados.
Referências
1. Hatfield LA, Gusic ME, Dyer AM, Polomano RC. Analgesic properties of oral
sucrose during routine immunizations at 2 and 4 months of age. Pediatrics.
2008;121(2):e327-34.
2. Efe E, Ozer ZC. The use of breast-feeding for pain relief during neonatal
immunization injections. Appl Nurs Res. 2007;20(1):10-6.
3. Centre for Evidence-Based Medicine. Disponível em: http://www.cebm.net/
index.aspx?o=1025. Acessado em 2009 (13 abr).
Médico de família, doutor em Medicina, diretor científico e membro-fundador da Sociedade Brasileira de Medicina de Família (Sobramfa).
Médico de família, diretor da Sociedade Brasileira de Medicina de Família (Sobramfa).
Médico de família em treinamento do segundo ano do programa Fitness da Sociedade Brasileira de Medicina de Família (Sobramfa).
Diagn Tratamento. 2009;14(1):31.
POEMs: Patients-Oriented Evidence That Matters
Avaliação visual não é confiável
para estimativa de níveis
de bilirrubina em recém-nascidos
Autores da tradução:
Pablo Gonzáles Blasco1
Marcelo Rozenfeld Levites2
Cauê Mônaco3
Sociedade Brasileira de Medicina de Família
Questão clínica
Quão confiável é a avaliação visual na estimativa da bilirrubina sérica total em recém-nascidos com icterícia?
Resumo
A avaliação clínica visual de recém-nascidos ictéricos não é
uma maneira confiável de se estimar a bilirrubina sérica total.
Nível de evidência: 1 b = estudo de validação de coorte.1
Desenho de estudo
Estudo transversal de acurácia.
Apoio financeiro
Desconhecido/não declarado.
mana de gestação.2 Foi-lhes pedido que estimassem o nível de
bilirrubina com o uso da progressão craniocaudal. Todas as avaliações foram realizadas em quartos bem iluminados, com os
recém-nascidos despidos. Todos os neonatos tiveram seus níveis
de bilirrubina sérica avaliados por capilar. Os resultados não
estiveram disponíveis para os examinadores, cuja experiência
era bastante grande (mediana de sete anos de experiência em
neonatologia). Os examinadores classificaram como portadores
de icterícia de baixo risco (zonas A e B de Bhutani) aproximadamente 61,5% dos recém-nascidos com graus mais graves
de hiperbilirrubinemia. Assim, para o diagnóstico de icterícia
grave, o exame físico teve uma sensibilidade de 38,5% e uma
especificidade de 96% quando comparado com a dosagem sérica de bilirrubina. Além disso, eles demonstraram variabilidade
significativa entre observadores (kappa = 0,363).
Casuística
Pacientes internados (quaisquer).
Referência
Discussão
Cinco neonatologistas e 18 enfermeiras avaliaram 1.129
bebês com menos de 28 dias de vida e nascidos após a 35a se-
1. Centre for Evidence-Based Medicine. Disponível em: http://www.cebm.net/
index.aspx?o=1025. Acessado em 2009 (13 abr).
2. Riskin A, Tamir A, Kugelman A, Hemo M, Bader D. Is visual assessment
of jaundice reliable as a screening tool to detect significant neonatal
hyperbilirubinemia? J Pediatr. 2008;152(6):782-7, 787 e1-2.
1
2
3
Médico de família, doutor em Medicina, diretor científico e membro-fundador da Sociedade Brasileira de Medicina de Família (Sobramfa).
Médico de família, diretor da Sociedade Brasileira de Medicina de Família (Sobramfa).
Médico de família em treinamento do segundo ano do programa Fitness da Sociedade Brasileira de Medicina de Família (Sobramfa).
Diagn Tratamento. 2009;14(1):32.
POEMs: Patients-Oriented Evidence That Matters
O controle do ritmo não é melhor do que
o da frequência na fibrilação atrial
com insuficiência cardíaca
Autores da tradução:
Pablo Gonzáles Blasco1
Marcelo Rozenfeld Levites2
Cauê Mônaco3
Sociedade Brasileira de Medicina de Família
Questão clínica
Qual é a melhor estratégia para o gerenciamento da fibrilação atrial em pacientes portadores de insuficiência cardíaca?
Resumo
O controle do ritmo não é melhor do que o controle da frequência para os pacientes portadores de fibrilação atrial, mesmo
que eles tenham disfunção ventricular esquerda.
Nível de evidência: 2b = estudo comparativo de baixa qualidade metodológica.1
Desenho de estudo
Ensaio clínico controlado aleatório e aberto.
Distribuição da amostra
Aleatória, porém com mascaramento não mantido (aberto).
Casuística
Pacientes ambulatoriais.
Discussão
Já se demonstrou de maneira consistente que não há benefício no controle do ritmo em relação ao controle da frequência
cardíaca em pacientes portadores de fibrilação atrial, desde que
eles estejam em terapia de anticoagulação.2
Esse estudo3 avaliou um subgrupo de portadores de fibrilação atrial que também têm disfunção do ventrículo esquerdo.
Foram incluídos 1.376 pacientes portadores de fração de ejeção
menor do que 35% e que tiveram um episódio de fibrilação
atrial de pelo menos seis horas de duração ou que tenham necessitado de cardioversão nos seis meses anteriores ao recrutamento ou um episódio de menos de 10 minutos de duração
nos seis meses anteriores e um histórico de cardioversão. Os
1
2
3
pacientes que tinham fibrilação atrial persistente por mais de
12 meses foram excluídos. A idade média foi de 66 anos e 82%
eram homens. Os participantes foram divididos em dois grupos: 1) grupo submetido ao controle do ritmo cardíaco e 2)
grupo submetido ao controle da frequência cardíaca. Os grupos
foram bastante equilibrados ao início do estudo — apesar de
haver mais homens no grupo do controle da frequência — e a
análise foi por intenção de tratar. O estudo não foi mascarado e
a distribuição da amostra também não parece ter sido.
O acompanhamento foi bom, com 94% dos pacientes tendo completado o estudo, com um acompanhamento mediano
de 47 meses para os sobreviventes. A maioria dos pacientes do
grupo de controle do ritmo estava tomando amiodarona, 90%
dos pacientes receberam um inibidor da ECA (enzima conversora de angiotensina) ou bloqueador de receptor da angiotensina e 90% estavam em terapia de anticoagulação. Ocorreram
mudanças de grupos em ambas as direções: 21% passaram do
controle do ritmo para o da frequência (por falha em se manter
o ritmo sinusal) e 10% da frequência para o ritmo (por piora da insuficiência cardíaca). Não houve diferenças nas taxas
de morte cardiovascular (27% para o controle do ritmo versus
25% para o controle da frequência; hazard ratio [HR] = 1.05;
intervalo de confiança, IC de 95%: 0.85-1.29; P = 0.67) ou
mortalidade por todas as causas (32% versus 33%; HR = 0,97;
IC de 95%: 0.80-1.17; P = 0.73).
Referência
1. Centre for Evidence-Based Medicine. Disponível em: http://www.cebm.net/
index.aspx?o=1025. Acessado em 2009 (13 abr).
2. Hohnloser SH, Kuck KH, Lilienthal J. Rhythm or rate control in atrial
fibrillation--Pharmacological Intervention in Atrial Fibrillation (PIAF): a
randomised trial. Lancet. 2000;356(9244):1789-94.
3. Roy D, Talajic M, Nattel S, et al. Rhythm control versus rate control for atrial
fibrillation and heart failure. N Engl J Med. 2008;358(25):2667-7.
Médico de família, doutor em Medicina, diretor científico e membro-fundador da Sociedade Brasileira de Medicina de Família (Sobramfa).
Médico de família, diretor da Sociedade Brasileira de Medicina de Família (Sobramfa).
Médico de família em treinamento do segundo ano do programa Fitness da Sociedade Brasileira de Medicina de Família (Sobramfa).
Diagn Tratamento. 2009;14(1):33.
POEMs: Patients-oriented evidence that matters
Controle intensivo da glicemia
pode ser prejudicial (ACCORD)
Autores da tradução:
Pablo Gonzáles Blasco1
Marcelo Rozenfeld Levites2
Cauê Mônaco3
Sociedade Brasileira de Medicina de Família
QUESTÃO CLÍNICA
O controle intensivo da glicemia melhora os resultados clínicos em adultos portadores de diabetes do tipo 2?
RESUMO
O controle intensivo dos níveis glicêmicos em diabéticos
do tipo 2 (níveis de hemoglobina glicosilada menores do que
7,0 %) pode reduzir a incidência de desfechos negativos relacionados à doença, mas vários estudos já falharam em demonstrar qualquer redução significativa dos resultados orientados
para os pacientes [desfecho orientado para o paciente = aferição
de mortalidade ou eventos clínicos que interfiram diretamente
com a qualidade de vida (por exemplo, um acidente vascular
cerebral). Desfecho orientado para a doença = aferição de dados intermediários (indiretos) como, por exemplo, marcadores laboratoriais da doença].1 No estudo do Action to Control
Cardiovascular Risk in Diabetes Study Group (ACCORD),2 o
controle intensivo2 na verdade, aumentou incidência de mortalidade geral (por todas as causas). A não ser com a metformina,
não há evidência que demonstre resultados orientados para os
pacientes significativamente melhores com quaisquer outras
classes de drogas antidiabéticas, incluindo a insulina.
Nível de evidência: 1 c.3
DESENHO DE ESTUDO
Ensaio clínico aleatório controlado (duplo-cego).
APOIO FINANCEIRO
Fundação.
DISTRIBUIÇÃO DA AMOSTRA
Descrita como aleatória, porém método aleatório não descrito.
CASUÍSTICA
Pacientes ambulatoriais (de especialidade).
1
2
3
DISCUSSÃO
Até o momento, não há evidência na literatura do benefício
significativo orientado para o paciente quando se faz o controle
intensivo dos níveis glicêmicos, independentemente da modalidade de tratamento.4
Este estudo incluiu 251 adultos, com idade entre 40 e 79
anos, portadores de diabetes do tipo 2 e com nível de hemoglobina glicosilada (HbA1c) mediano de 8,1%. Os participantes receberam de maneira aleatória (mascaramento da alocação
não descrito) uma terapia intensiva (HbA1c-alvo menor do que
6,0%) ou a terapia convencional (HbA1c-alvo entre 7,0% e
7,9%). Os regimes de tratamento foram individualizados com
as medicações padrão, a critério dos pacientes e seus médicos.
O acompanhamento completo foi efetivo para 99% dos participantes por uma média de 3,5 anos. Os indivíduos que aferiram todos os resultados permaneceram cegos à distribuição dos
grupos de tratamento. Pela análise por intenção de tratar, após
um ano os níveis de HbA1c foram significativamente mais baixos no grupo da terapia intensiva em comparação com o outro
(6,4% versus 7,5%, respectivamente). Os níveis mais baixos de
HbA1c no grupo da terapia intensiva foram associados a um
maior uso de medicações de todos os grupos de fármacos. No
entanto, devido ao aumento da mortalidade por todas as causas no grupo de tratamento intensivo (257 versus 203 mortes
no grupo da terapia-padrão, hazard ratio = 1.22; intervalo de
confiança, IC, de 95% = 1.01 a 1.46; P = 0,04), o estudo foi
interrompido. Os participantes do grupo da terapia intensiva
também tiveram maiores taxas de hipoglicemia (830 versus 261
ocorrências, P < 0,001)), ganho de peso (27,8% versus 14,1%
tiveram ganhos de 10 kg ou mais, P < 0,001) e retenção hídrica
(70,1% versus 66,8%, P < 0,001).
Outro estudo publicado5 também avaliou o benefício do
controle intensivo (HbA1c de 6,5% ou menos) em comparação com a terapia padrão (HbA1c entre 7,0 % e 7,9 %) em
11.140 adultos com diabetes do tipo 2. Apesar de o controle
Médico de família, doutor em Medicina, diretor científico e membro-fundador da Sociedade Brasileira de Medicina de Família (Sobramfa).
Médico de família, diretor da Sociedade Brasileira de Medicina de Família (Sobramfa).
Médico de família em treinamento do segundo ano do programa Fitness da Sociedade Brasileira de Medicina de Família (Sobramfa).
Diagn Tratamento. 2009;14(1):34-5.
Linguagens
Telefonemas
Alfredo José Mansur1
Unidade Clínica de Ambulatório do Instituto do Coração do Hospital das Clínicas da Faculdade
de Medicina da Universidade de São Paulo
O telefone é um dos meios pelos quais os pacientes se comunicam com os médicos. Por esse motivo, os médicos são atentos
e receptivos aos chamados telefônicos, pois há a possibilidade
de pacientes estarem a precisar de orientação. Entretanto, nos
dias atuais, os telefonemas evoluíram de tal modo que se ampliaram as experiências dos médicos a respeito, incluindo o recebimento de telefonemas não relacionados à atuação médica.
Examinaremos algumas delas.
Um médico trabalhou muito intensamente no decorrer de
uma semana. No sábado, conseguiu chegar em casa por volta das 13 horas. Fez uma leve refeição, e pensou: “finalmente,
descansarei por uma ou duas horas”. Deitou-se por volta das
14 horas e 30 minutos para repouso necessário e merecido. Às
15 horas foi despertado por um familiar em razão de um telefonema. Foi atender: era uma operadora telefônica vendendo
mais um serviço. A reação do médico não foi exatamente de
aplauso.
Outros telefonemas foram feitos em nome de instituições
bancárias. Uma delas, ao ser atendida, recebeu a informação da
esposa do médico de que ele não se encontrava. Perguntou então a que horas chegava. Outro funcionário de banco telefonou
para perguntar por que razão o médico não movimentava a sua
conta naquele banco e naquela agência. Outro funcionário de
outro banco e outra agência telefonou para perguntar por que
razão o médico não movimentava a sua conta naquele banco e
naquela agência. Outro telefonema foi mais interessante: uma
funcionária do banco, conhecida e exemplar, foi encarregada
de fazer o telefonema. Como era conhecida, pediu encarecidamente ao médico que a ouvisse, pois havia sido designada
para fazer isso por uma de suas chefias, e tinha que fazê-lo por
imposição local do seu trabalho — no caso era para oferecer
mais um tipo de cartão de crédito. Também é muito divertido
atender ao telefone e ser tratado pelo primeiro nome com uma
familiaridade surpreendente.
Um outro telefonema foi da seguradora de automóveis. O
seguro havia sido recém-contratado e a seguradora telefonou
para o consultório do médico. Como ele estava em consulta,
não atendeu, mas em seguida retornou o telefonema, na suposição de que havia algo relevante a se tratar. A razão do telefone
1
ma: uma funcionária da seguradora perguntando se o médico
havia ficado satisfeito com o atendimento por ocasião da compra do seguro!
Outros telefonemas eram feitos no domingo pela manhã.
Pedidos de doação para entidades assistenciais.
Outro telefonema foi em nome de um jornal: queriam porque queriam saber a razão pela qual a assinatura havia sido
cancelada. Ofereceram um período “gratuito”, que foi recusado. Outro telefonema foi de uma revista de grande circulação,
também oferecida gratuitamente por um período — recusada.
Insistiram com vários telefonemas, pois não “conseguiam” entregar as revistas.
Há também telefonemas feitos em nome de entidades de
classe. Quando é possível perceber que é “em nome de”, ou
“por indicação de”, é mais fácil avaliar do que se trata.
Hoje temos vários sistemas de comunicação: correio convencional, telefone fixo, telefone portátil, fax, correio eletrônico, aparelhos de comunicação pessoal. Os sistemas evoluíram:
acontece de uma entidade enviar um e-mail e depois telefonar
para verificar se a mensagem foi recebida. Um outro telefonema
recebido foi para verificar se a mala direta de um plano funerário havia sido recebida.
Tantos telefonemas despertaram várias reflexões: sobre a
polis, sobre a cidadania, sobre o respeito, sobre a privacidade,
sobre a inviolabilidade, sobre boas maneiras. Até mesmo sobre
uma inversão dos personagens: poderia o médico telefonar para
as pessoas que ordenaram os telefonemas, nos mesmos horários,
e oferecer seus serviços etc.? Evidentemente a resposta é não.
Mas o fato de não podermos fazer isso não implica que possamos receber este tipo de ação.
Estas linhas ficaram a descansar um bom tempo; é bom ter
paciência etc. Até que, num calmo anoitecer de sábado préhorário de verão, com a noite já escura e repousante silêncio em
torno, o telefone soa às 19 horas e 30 minutos. Alguém perguntava se eu estava satisfeito com o automóvel adquirido há mais
de quatro anos! Desconversei. Tenho dúvidas se fariam isso no
país de origem da marca. Mais uma vez, descanso interrompido
etc., e estas linhas também saíram do descanso. Muitos colegas
médicos podem ter histórias interessantes a respeito do tema.
Livre-docente em Cardiologia pela Faculdade de Medicina da Universidade de São Paulo. Diretor da Unidade Clínica de Ambulatório do Instituto do Coração do Hospital das Clínicas da Faculdade de Medicina da
Universidade de São Paulo.
Diagn Tratamento. 2009;14(1):36-7.
Alfredo José Mansur
Informações
Endereço para correspondência:
Unidade Clínica de Ambulatório do Instituto do Coração do Hospital das
Clínicas da Faculdade de Medicina da Universidade de São Paulo
Av. Dr. Enéas de Carvalho Aguiar, 44
Cerqueira César – São Paulo (SP)
CEP 05403-000
Tel. InCor (11) 3069-5237
Consultório: (11) 3289-7020 e 3289-6889
E-mail: [email protected]
Fonte de fomento: nenhuma
Conflito de interesse: nenhum declarado
Diagn Tratamento. 2009;14(1):36-7.
Data de entrada: 21/10/2008
Data da última modificação: 21/10/2008
Data de aceitação: 13/11/2008
37
Residência e ensino médico
A recertificação do diploma de medicina ou
“meu filho estuda no exterior”
Olavo Pires de Camargo1
Luiz Eugênio Garcez Leme2
Departamento de Ortopedia e Traumatologia da Faculdade de Medicina da Universidade de São Paulo
Antigamente, ao ouvirmos de algum amigo que seu filho estudava medicina no exterior, sentíamos uma certa tranquilidade
pelo tipo de formação que o jovem estava recebendo e pelo aparente poder financeiro da família amiga. Atualmente, a mesma
afirmação já não deixa de nos trazer, muitas vezes, preocupação.
A pletora inconteste de médicos, recém-formados e mal preparados, que coloca em risco a saúde dos brasileiros parece ter,
no momento, uma causa adicional ao absurdo número de faculdades de medicina que, como cogumelos, aparecem de um
momento para o outro nos lugares mais inesperados, e crescem
com a força e a rapidez proporcionais a seus padrinhos financeiros e políticos.
Os pedidos de recertificação e revalidação de diplomas de
medicina de países vizinhos, antigamente episódicos, parecem
atingir, no momento, proporções epidêmicas. Tem-se observado, cada vez com maior frequência, a instalação de faculdades
de medicina em países vizinhos ao Brasil, em regiões fronteiriças, permitindo e até estimulando os alunos brasileiros, que não
querem ou não têm condições de aprovação em vestibulares, a
fazer o curso médico “no exterior”, muitas vezes morando em
suas próprias casas no Brasil, a um custo relativamente menor
do que se estivessem estudando regularmente em nosso país.
Pode-se encontrar na internet,1 entre outros, o exemplo de
Santo Tomé, cidade na fronteira da Argentina com São Borja,
no Brasil, onde a faculdade de medicina, aí colocada por motivos estratégicos de proximidade com outros países, como a
própria mantenedora reconhece, tem, entre seus 900 alunos,
pelo menos um terço de brasileiros, vindos dos mais diferentes
Estados do Brasil. Na verdade, a distância entre as cidades é de
apenas 10 km percorridos em meia hora, aí incluídos os trâmites de fronteira. Para ingressar na instituição, basta uma inscrição e o pagamento da taxa de matrícula de 450 pesos, além
dos documentos. O toque verdadeiramente kafkiano reside nas
tratativas, feitas há alguns anos, para que os alunos pudessem
usar, como hospital-escola, um estabelecimento de São Borja. A
internet nos informa que na Bolívia é possível estudar medicina
com mensalidade em torno de 95 dólares, ou 270 reais.2
1
2
É evidente que este tipo de curso cria a necessidade de uma
recertificação e uma revalidação de diploma no Brasil com processos analisados um a um, e decisão final tomada por especialistas na área, designada por instituição validada pelo Ministério da Educação (MEC). A revalidação poderá incluir a
obrigatoriedade de estudos complementares, exames e provas
específicas;3 no entanto, o recurso a subterfúgios jurídicos4 tenta conceder o direito de atender pacientes a esses “profissionais”. Parece ser fato corriqueiro, sendo ofertada, inclusive pela
internet, a possibilidade de recorrer a “pacotes” com preços que
incluem despesas com a certificação.5
Qual a lógica dessa ação suicida em termos de qualidade no
atendimento médico à população? Quem, além da população
mais carente, vai pagar a conta desse desmando orgiático na
liberação descontrolada de profissionais médicos sem o mínimo
preparo para atender nosso povo e, eventualmente, nós mesmos
ou nossos parentes em algum pronto-socorro?
Há que se coordenar ações nos órgãos representativos da
comunidade médica e da educação para maior rigor na avaliação técnica dos profissionais recém-formados, para o imediato
fechamento de faculdades despreparadas para uma formação
mínima de profissionais capazes, sem recorrer ao politicamente
correto e às choradeiras que o próprio Abraham Flexner já ouvia em 1910 nos Estados Unidos6 e, também, as ações responsáveis do governo brasileiro no controle desse verdadeiro esbulho
da saúde de nossa população, ameaçada por incompetências
internas e externas a nosso País. Esta seria uma verdadeira ação
republicana, adjetivo tão usado e tão pouco significativo em
nossa sociedade.
Informações
Endereço para correspondência:
Olavo Pires de Camargo
Rua Barata Ribeiro, 490 — 3o andar — conjunto 33
Bela Vista – São Paulo (SP)
CEP 01308-000
Tel. (11) 3123-5620
E-mail: [email protected]
Professor titular. Chefe de Departamento de Ortopedia e Traumatologia da Faculdade de Medicina da Universidade de São Paulo.
Professor livre-docente e associado. Departamento de Ortopedia e Traumatologia da Faculdade de Medicina da Universidade de São Paulo. E-mail: [email protected].
Diagn Tratamento. 2009;14(1):38-9.
Olavo Pires de Camargo | Luiz Eugênio Garcez Leme
Fonte de fomento: nenhuma declarada
Conflito de interesse: nenhum declarado
REFERÊNCIAS
1. Paz W. Medicina do outro lado da fronteira. Jornal da Ciência. Órgão da
Sociedade Brasileira para o Progresso da Ciência. JC e-mail 2679, de 03 de
Janeiro de 2005. Disponível em: http://www.jornaldaciencia.org.br/Detalhe.
jsp?id=24451. Acessado em 2008 (30 out).
2. Estude no exterior sem vestibular. O diploma vale? Disponível em: http://
www.semvestibular.com/pagina/diplomavale. Acessado em 2008 (30 out).
3. Brasil. Ministério da Educação. AI Assessoria Internacional. Pergunta 2. Como
se dá a revalidação de diploma de graduação expedido por universidade
Diagn Tratamento. 2009;14(1):38-9.
estrangeira? Disponível em: http://portal.mec.gov.br/ai/index.php?option=c
ontent&task=view&id=97&Itemid=219. Acessado em 2008 (30 out).
4. Mercosul acreditou as carreiras de Medicina e Engenharia Civil da Univalle.
Disponível em: http://www.univalle.edu/mercosur/portugues.htm. Acessado
em 2008 (30 out).
5. Estude no exterior sem vestibular. Fechar pacote. Disponível em: http://www.
semvestibular.com/pagina/fecharpacote. Acessado em 2008 (28 out)
6. Camargo OP, Leme LEG. Abraham Flexner, socorro! Diagn Tratamento.
2004;9(2):70-2.
Data de entrada: 27/10/2008
Data da última modificação: 28/10/2008
Data de aceitação: 4/12/2008
39
Eletrocardiograma
Infarto de ventrículo direito com certeza
Antonio Américo Friedmann1
Willy Akira Takata Nishizawa2
José Grindler3
Carlos Alberto Rodrigues de Oliveira4
Serviço de Eletrocardiologia da Clínica Geral do Hospital das Clínicas
da Faculdade de Medicina da Universidade de São Paulo.
Um paciente de 50 anos de idade foi atendido no ProntoSocorro do Hospital das Clínicas de São Paulo com dor precordial prolongada acompanhada de sudorese há cerca de duas
horas. Ao exame físico chamava atenção a distensão das veias
jugulares. A pressão arterial e as auscultas do coração e dos pulmões estavam normais. O eletrocardiograma (Figura 1) mos-
trou supradesnivelamentos discretos do segmento ST em D3,
aVF e aVR (2 a 3 mm) e mais acentuado em V1 (6 mm), sugestivos de lesão por infarto agudo do miocárdio, e infradesnivelamento nas demais derivações. O técnico de eletrocardiograma,
instruído para realizar derivações complementares em caso de
infarto de parede inferior, registrou V3R e V4R (Figura 2),
Figura 1. Supradesnivelamentos discretos do segmento ST em D3 e aVF e acentuado em V1. Infradesnivelamento de ST em
outras derivações. Sobrecarga ventricular esquerda.
Livre-docente, diretor do Serviço de Eletrocardiologia do Hospital das Clínicas da Faculdade de Medicina da Universidade de São Paulo (HCFMUSP).
Médico assistente do Pronto-Socorro de Clínica Médica do Hospital das Clínicas da Faculdade de Medicina da Universidade de São Paulo (HCFMUSP).
Médico supervisor do Serviço de Eletrocardiologia do Hospital das Clínicas da Faculdade de Medicina da Universidade de São Paulo (HCFMUSP).
4
Médico assistente do Serviço de Eletrocardiologia do Hospital das Clínicas da Faculdade de Medicina da Universidade de São Paulo (HCFMUSP).
1
2
3
Diagn Tratamento. 2009;14(1):40-1.
Antonio Américo Friedmann | Willy Akira Takata Nishizawa | José Grindler | Carlos Alberto Rodrigues de Oliveira
comprovando o diagnóstico de infarto do ventrículo direito.
O paciente foi transferido para o Instituto do Coração (InCor)
do Hospital das Clínicas da Faculdade de Medicina da Universidade de São Paulo (HCFMUSP). O cateterismo cardíaco
revelou oclusão total da artéria coronária direita por trombo.
Foi realizada trombólise intracoronária seguida de angioplastia
da coronária direita com sucesso.
DISCUSSÃO
A obstrução distal da artéria coronária direita (CD) determina infarto da parede inferior, evidenciado nas derivações D2,
D3 e aVF. Quando a obstrução da CD é proximal, pode haver
extensão do infarto para a parede posterior ou para o ventrículo
direito.1
O infarto do ventrículo direito causa supradesnível de ST
em V1 no ECG padrão de 12 derivações. O encontro de supradesnivelamento nas derivações especiais direitas V2R a V6R
confirma o diagnóstico de infarto de ventrículo direito (VD).
Como V2R tem a mesma posição que V1, suspeita-se de infarto de VD quando se encontra supradesnível de ST isolado em
V1, na presença de infarto inferior.2
O infarto do VD só pode ser diagnosticado na fase aguda,3
pelo supradesnivelamento do segmento ST. O encontro de ondas Q à direita pode ser normal e não tem valor diagnóstico.
O supradesnivelamento do segmento ST em V1 pode também ser encontrado no eletrocardiograma em outras condições:4
infarto ântero-septal (supra de ST de V1 a V4), pericardite (supradesnivelamento generalizado), síndrome de Brugada (supra
de ST com morfologia de bloqueio do ramo direito) e, mais
raramente, na embolia pulmonar.
O infarto de ventrículo direito isolado é raro,5 geralmente
acompanha o infarto da parede inferior do ventrículo esquerdo (VE).
No eletrocardiograma apresentado, o supradesnível de ST
é consideravelmente maior em V1 do que em D3 e aVF. Em
V3R e V4R, o supradesnivelamento é subestimado porque
são derivações mais distantes do coração, mas a amplitude do
desnivelamento é maior do que a amplitude do QRS. O infradesnivelamento observado nas outras derivações do plano
frontal e nas precordiais corresponde à imagem em espelho
dos supradesníveis mencionados, e é também um marcador de
pior prognóstico.
A importância clínica do reconhecimento do infarto de VD
é que ele predispõe a repercussões hemodinâmicas graves.
Diagn Tratamento. 2009;14(1):40-1.
V2R (V1)
V3R
V4R
Figura 2. Derivações especiais V2R (V1), V3R e V4R com importante supradesnivelamento do ponto J e do segmento ST.
CONCLUSÃO
O caso apresentado ilustra infarto agudo do miocárdio predominante do VD, evidenciado pelo grande supradesnivelamento do segmento ST em V1.
INFORMAÇÕES
Endereço para correspondência:
Hospital das Clínicas da FMUSP
Prédio dos Ambulatórios — Serviço de Eletrocardiologia
Av. Dr. Enéas de Carvalho Aguiar, 155
Cerqueira César — São Paulo (SP)
CEP 05403-000
Tel. (11) 3069-7146
Fax. (11) 3083-0827
E-mail: [email protected]
Fontes de fomento: nenhuma declarada
Conflito de interesse: nenhum declarado
REFERÊNCIAS
1. Braat SH, Brugada P, de Zwaan C, Coenegracht JM, Wellens HJ. Value of
electrocardiogram in diagnosing right ventricular involvement in patients with
an acute inferior wall myocardial infarction. Br Heart J. 1983;49(4):368-72.
2. Robalino BD, Whitlow PL, Underwood DA, Salcedo EE. Electrocardiographic
manifestations of right ventricular infarction. Am Heart J. 1989;118(1):
138-44.
3. Wellens HJ. The value of the right precordial leads of the electrocardiogram.
N Engl J Med. 1999;340(5):381-3.
4. Oliveira CAR, Friedmann AA, Grindler J. Desnivelamentos do segmento ST. In:
Friedmann AA, Grindler J, Oliveira CAR, editores. Diagnóstico diferencial no
eletrocardiograma. São Paulo: Manole; 2007. p. 95-110.
5. Kahn JK, Bernstein M, Bengston JR. Isolated right ventricular myocardial
infarction. Ann Intern Med. 1993;118(9):708-11.
Data de entrada: 10/9/2008
Data da última modificação: 10/9/2008
Data de aceitação: 4/12/2008
41
Medicina baseada em evidências
Aperfeiçoamento em saúde baseada em
evidências por teleconferência
Cristiane Rufino de Macedo1
Rachel Riera2
Álvaro Nagib Atallah3
Centro Cochrane do Brasil
INTRODUÇÃO
Um dos grandes desafios dos profissionais da área da saúde
é oferecer aos pacientes o melhor tratamento possível. Nesse
processo, eles devem tomar decisões, às vezes difíceis, relacionadas ao diagnóstico, prevenção, tratamento ou prognóstico de
uma doença, que irão influenciar substancialmente a vida dos
pacientes.1 Esse processo de tomada de decisão tem se tornado
mais difícil em função do desenvolvimento e do acesso a novos recursos tecnológicos que prometem facilmente solucionar
problemas até então insolúveis. Dessa forma, as melhores decisões são aquelas baseadas em um tripé composto pelas melhores
evidências científicas disponíveis na literatura, pela experiência do profissional e pela vontade do paciente.1 Essa atitude
favorece o uso racional das tecnologias em saúde, impedindo a
incorporação de novas tecnologias sem evidências, que além de
aumentarem o custo à saúde, podem ser deletérias à população
assistida.
A medicina baseada em evidências surgiu com o objetivo de
auxiliar os profissionais da área da saúde a tomarem as melhores
decisões para prevenção, diagnóstico e tratamento da população.2 Atualmente, não só a prática da medicina pode ser baseada na melhor evidência, mas também a odontologia, a fonoaudiologia, a fisioterapia, a enfermagem; enfim, todas as áreas
da saúde podem ser praticadas com base nos melhores níveis
de evidências. Dessa maneira, o conceito original de medicina
baseada em evidências foi ampliado para o conceito de saúde
baseada em evidências.
Nos últimos anos, os conceitos da saúde baseada em evidências estão sendo implantados em diferentes setores da saúde no
Brasil. De fato, alguns cursos de graduação e pós-graduação da
área de Medicina já contam com esse ensino em seu currículo,
sendo que o Curso de Pós-graduação em Medicina Interna e
Terapêutica da Disciplina de Medicina de Urgência e Medicina
Baseada em Evidências da Universidade Federal de São Paulo
(Unifesp) foi precursor nesta área, pelas atividades pioneiras do
Centro Cochrane do Brasil.
1
2
3
Curso de Saúde Baseada em Evidências
A fim de formar um número maior de profissionais com
conhecimento na área mais recentemente foi criado o primeiro curso de aperfeiçoamento em Saúde Baseada em Evidências
para profissionais da saúde da Rede de Hospitais Sentinela da
Anvisa/Ministério da Saúde. O curso teve como objetivo capacitar os profissionais da área da saúde a tomarem as decisões
baseadas nas melhores evidências, buscando proporcionar mais
benefícios do que riscos aos pacientes e o uso de maneira consciente e econômica dos recursos tecnológicos e financeiros disponibilizados pelo Ministério de Saúde para o atendimento da
população. O curso foi fruto da parceria entre o Ministério da
Saúde – Agência Nacional de Vigilância Sanitária (Anvisa) e o
Instituto de Ensino e Pesquisa do Hospital Sírio-Libanês (IEP).
Ele foi financiado pelo Hospital Sírio Libanês de São Paulo e
pelo Ministério da Saúde como parte do projeto da Rede Sentinela de Hospitais Colaboradores e da Vigilância em Serviços
Sentinela (CVSS) da Anvisa e organizado, coordenado e ministrado pelo professor doutor Álvaro Nagib Atallah e equipe do
Centro Cochrane do Brasil.
O corpo docente, responsável pela ministração das aulas, foi
formado pela equipe de pesquisadores do Centro Cochrane do
Brasil. Todos os professores têm mestrado e doutorado em Medicina Baseada em Evidências pelo curso de pós-graduação da
Unifesp e foram treinados em avaliação crítica e no desenvolvimento de projetos de pesquisa clínica.
O conteúdo do curso envolve conceitos básicos sobre metodologia para aplicação da saúde baseada em evidências (formulação da pergunta para um estudo clínico, desenhos de estudo
e adequação da pergunta ao tipo de desenho); metodologia de
revisões sistemáticas de terapêutica, prevenção e de testes diagnósticos, metodologia de ensaios clínicos aleatórios, e estudos
de acurácia; busca da literatura científica nas bases de dados
virtuais; elaboração de projetos de pesquisa e avaliação crítica
da literatura. Esse conteúdo foi desenvolvido ao longo de um
ano, com o total de 150 horas, sendo uma aula semanal com
MSc. Assistente de pesquisa do Centro Cochrane do Brasil.
MD. Assistente de pesquisa do Centro Cochrane do Brasil.
PhD. Professor titular da Disciplina de Medicina de Urgência e Medicina Baseada em Evidências da Universidade Federal de São Paulo (Unifesp) e diretor do Centro Cochrane do Brasil.
Diagn Tratamento. 2009;14(1):42-4.
Cristiane Rufino de Macedo | Rachel Riera | Álvaro Nagib Atallah
duração de duas horas. O curso teve início em agosto de 2007
e término em junho de 2008.
As aulas foram ministradas à distância (videoconferência) e
de forma interativa, pois os alunos podiam fazer perguntas por
meio de mensagens eletrônicas ou por meio de sistemas de áudio e vídeo. As mensagens eletrônicas eram enviadas pelos alunos que assistiam o curso pela internet e as mensagens de áudio
e vídeo pelos que estavam em uma das 82 salas de aula virtual
nos Hospitais da Rede Sentinela. As aulas foram ministradas
em uma das salas do Instituto de Ensino e Pesquisa do Hospital
Sírio-Libanês (IEP). A sala possui recursos tecnológicos para
transmissão de teleconferência ao vivo e em rede nacional.
Além das aulas ministradas, o curso ofereceu uma plataforma na internet com vários recursos e material de apoio ao
aprendizado. Nessa plataforma era possível acessar os arquivos
das aulas e os artigos para leitura, fazer consultas, realizar os
exercícios sugeridos e entregar trabalhos. A plataforma também
permitiu a interação entre os alunos em qualquer momento, e
desses com os tutores por meio de salas virtuais de conversa em
horários preestabelecidos. Para cada 40 alunos, existia um tutor
que promovia fóruns de discussão após as aulas a fim de esclarecer as dúvidas. Tal recurso permitiu que outros alunos também
compartilhassem das informações fornecidas pelo tutor.
Os alunos participantes do curso foram profissionais da área
de saúde com nível superior e que trabalhavam na Rede Brasileira de Hospitais Sentinela. Participaram profissionais de 82
instituições distribuídas em todo o território nacional, como a
Central de Medicamentos do Amazonas, Fundação Assistencial
da Paraíba, Centro Hospitalar Unimed Joinville, Hospital das
Clínicas de São Paulo — Instituto Central, Instituto Nacional de
Cardiologia, Hospital Sírio-Libanês, Fundação Instituto Oswaldo Cruz (Fiocruz), Hospital Infantil Albert Sabin e outros.
Inicialmente foram inscritos 2.000 alunos, sendo que quase
600 deles desistiram nos três primeiros meses de curso, contabilizando 1.374 profissionais, entre eles médicos, enfermeiros,
farmacêuticos, fisioterapeutas, biomédicos, assistentes sociais,
bioquímicos, terapeutas ocupacionais, fonoaudiólogos, psicólogos, biólogos, nutricionistas, professores de educação física,
gestores hospitalares e odontólogos. Todos os alunos contavam
com o apoio das diretorias dos hospitais, sendo dispensados do
trabalho durante as aulas.
A avaliação dos alunos foi realizada por meio de provas durante o curso. Para a conclusão e certificação do curso, cada aluno
deveria elaborar, individualmente, um projeto de pesquisa. Os
alunos contavam com tutor na sala e um tutor com pós-graduação em Medicina Interna e Terapêutica via internet e recebiam
exercícios para prática semanal dos assuntos abordados.
RESULTADOS
Dos 2.000 inscritos, 1.374 assistiram o curso e 957 apresentaram trabalho de conclusão, que foi um projeto de pesquisa
estruturado viável e relevante, ou seja, 70% dos alunos par-
Diagn Tratamento. 2009;14(1):42-4.
ticiparam ativamente das atividades no decorrer do ano. Isso
superou, em muito, as expectativas, pois cursos a distância e
com duração anual costumam ter um número muito maior de
desistências.3 Todos os alunos que concluíram o curso possuíam pelo menos 70% de frequência nas aulas, obtiveram nota
suficiente nas provas e apresentaram trabalho de conclusão de
curso (apresentação individual do projeto de pesquisa). No final do curso foram escolhidos os 50 melhores projetos de pesquisa, sendo 10 premiados pela sua excelência. Todos os alunos
aprovados receberam certificado de Aperfeiçoamento em Saúde
Baseada em Evidências.
Os alunos aprenderam conceitos relacionados à avaliação
crítica de evidências e à metodologia de pesquisa clínica. Eles
foram treinados a fazer análise apurada dos métodos de pesquisa, valorizando o desenho, a condução e a análise estatística do
estudo. Esse conhecimento permitiu que o aluno percebesse a
importância de avaliar criticamente a literatura, sendo treinado
em reconhecer conclusões equivocadas produzidas por estudos
mal conduzidos por falta de rigor metodológico. Além disso, os
alunos aprenderam a tomar as suas decisões baseadas nas melhores evidências e não apenas em conceitos da fisiopatologia
ou mecanismos teóricos. Dessa forma, aprenderam a transformar a queixa do paciente em uma pergunta estruturada, para
que, durante a busca na literatura, encontrassem os melhores
estudos para responder a questão clínica. Também aprenderam
a separar o “joio do trigo”, avaliando criticamente a literatura,
a fim de escolher a informação de qualidade, aquela com maior
nível de evidências, para adequá-la à sua experiência e ao desejo
do paciente, para que juntos tomem a melhor decisão.
O impacto desse curso foi medido pelas provas teóricas e por
meio de declarações voluntárias pessoais dos alunos inscritos.
Recebemos mais de 500 declarações que traduziram a satisfação dos alunos mediante a conclusão do curso. Seguem abaixo
algumas delas:
Declaração 1: “O enfoque metodológico da prática das
atividades em saúde é fundamental. Sem ele não estamos fazendo uma ciência, mas algo próximo do curandeirismo. É
muito desanimador estar frente a certos profissionais que dão
sua conduta baseados apenas no ‘eu acho’, ou ‘na minha vasta
experiência clínica’. A medicina, ou melhor, a saúde baseada
em evidências é uma ferramenta indispensável para aqueles que
pretendem atuar com profissionalismo, ética e ciência. Obrigado pela oportunidade”!
Declaração 2: “Os conceitos abordados neste curso foram
muito importantes para mudanças na prática da minha vida
profissional. Como farmacêutica membro da Comissão de Farmácia e Terapêutica, aprendi a realizar uma avaliação crítica de
artigos científicos. Além disso, aprendi a realizar uma busca
mais efetiva na literatura dos artigos dos assuntos de interesse”.
Declaração 3: “Sinto-me mais preparada para avaliar se
uma notícia ou artigo lançado na imprensa tem fundamento
científico. Sei onde e como buscar evidências científicas”.
43
44
Aperfeiçoamento em saúde baseada em evidências
Declaração 4: “O curso Saúde Baseada em Evidências conseguiu despertar em mim, após 20 anos de atividades, o desejo
de buscar novos conhecimentos, dentro de uma metodologia
crítica e científica, duvidando do que venho praticando e questionando se surgiu algo melhor... ou, quem sabe, que poderá
surgir, a partir das minhas perguntas e dúvidas levantadas pelas
minhas observações da prática do dia-a-dia em prol da saúde”.
Declaração 5: “O curso é excelente. Os conhecimentos obtidos já estão sendo utilizados na formação de médicos residentes,
e já aplicados no dia-a-dia do serviço. Os residentes estão sendo
orientados a iniciar a sua pesquisa por meio das revisões sistemáticas. Os protocolos dos serviços também estão sendo baseados
nessa metodologia. Na leitura dos artigos, temos dado ênfase ao
desenho, ao tipo de pergunta feita e aos desfechos. Posso afirmar
que este curso já mudou positivamente a nossa prática”.
Em novembro de 2008 uma nova edição do curso foi iniciada com cerca de 2.900 profissionais inscritos. O aumento
significativo do número de inscrições (mais do que o dobro
da edição anterior) reflete o impacto desse curso na vida dos
profissionais e traduz a importância da busca das melhores evidências para a tomada de decisão.
Em função dessas experiências, hoje o Brasil é o país que conta
com o maior curso de aperfeiçoamento de Saúde Baseada em Evidências.4 Tais iniciativas superam todos os cursos já ministrados
em países desenvolvidos como Reino Unido, Canadá, Austrália e
outros que têm por base a Medicina Baseada em Evidências nas
suas tomadas de decisão5 – os quais já manifestaram interesse na
formulação e metodologia utilizada nesta experiência nacional.
INFORMAÇÕES
Endereço para correspondência:
Álvaro Nagib Atallah
Rua Pedro de Toledo, 598
Vila Clementino — São Paulo (SP)
CEP 04039-001
Tel. (11) 5579-0469/5575-2970
E-mail: [email protected]
Fontes de fomento: nenhuma declarada.
Conflitos de interesse: nenhum declarado.
REFERÊNCIAS
1. Sackett DL, Staus SE, Richardson WS, Rosemberg W, Haynes, RB. Medicina
baseada em evidências: prática e ensino. Porto Alegre: Artmed; 2003.
2. Sackett DL, Rosenberg WM. The need for evidence-based medicine. J R Soc
Med. 1995;88(11):620-4.
3. Atack L, Rankin J. A descriptive study of registered nurses’ experiences with
web-based learning. J Adv Nurs. 2002;40(4):457-65.
4. Flores-Mateo G, Argimon JM. Evidence based practice in postgraduate
healthcare education: a systematic review. BMC Health Serv Res. 2007;7:119.
5. Atallah AN. Contexto atual. Diagn Tratamento. 2002;7(3):47-8.
Data de entrada: 08/12/2008
Data da última modificação: 22/12/2008
Data de aceitação: 23/12/2008
RESUMO DIDÁTICO
1. A medicina baseada em evidências surgiu com o objetivo de auxiliar os profissionais da área da saúde a tomarem as
melhores decisões para prevenção, diagnóstico e tratamento da população.
2. O curso Saúde Baseada em Evidências teve como objetivo capacitar os profissionais da área da saúde a tomarem as
decisões baseadas nas melhores evidências, buscando proporcionar mais benefícios do que riscos aos pacientes e
usar, de maneira consciente e econômica, os recursos tecnológicos e financeiros disponibilizados pelo Ministério de
Saúde para o atendimento da população.
3. O curso foi ministrado pela equipe do Centro Cochrane do Brasil, com o Ministério da Saúde/Agência Nacional de
Vigilância Sanitária (Anvisa) e o Instituto de Ensino e Pesquisa do Hospital Sírio Libanês (IEP), financiado pelo Hospital
Sírio Libanês e pelo Ministério da Saúde como parte do projeto da Rede Sentinela de Hospitais Colaboradores e da
Vigilância em Serviços Sentinela (CVSS) da Anvisa. Foi inteiramente gratuito e aberto para todos os profissionais
interessados e não houve prova de seleção inicial.
4. Dos 2.000 inscritos, 1.374 assistiram o curso e 957 apresentaram trabalho de conclusão de curso, ou seja, 70% dos
alunos participaram ativamente das atividades no decorrer do ano.
5. Os alunos aprenderam conceitos relacionados à avaliação crítica de evidências e à metodologia de pesquisa clínica.
Eles foram treinados a fazer análise apurada dos métodos de pesquisa, valorizando o desenho, a condução e a análise
estatística do estudo.
6. Em novembro de 2008 uma nova edição do curso foi iniciada, com cerca de 2.900 profissionais inscritos. O aumento
significativo do número de inscrições (mais do que o dobro da edição anterior) reflete o impacto do curso na vida
dos profissionais e traduz a importância da busca das melhores evidências para a tomada de decisão.
7. Em função dessas experiências, hoje o Brasil é o país que conta com o maior curso de aperfeiçoamento de Saúde
Baseada em Evidências. Tais iniciativas superam todos os cursos já ministrados em países desenvolvidos, como Reino
Unido, Canadá, Austrália e outros, que têm por base a Medicina Baseada em Evidências nas suas tomadas de decisão.
Diagn Tratamento. 2009;14(1):42-4.
Brasil em dados
Benzodiazepínicos e relaxantes musculares:
fatores de risco para fraturas em idosos
Paulo Andrade Lotufo1
Hospital Universitário da Universidade de São Paulo
As fraturas em idosos são cada vez mais frequentes com
implicação direta tanto no custo como na mortalidade geral.1
Na Figura 1, com dados do Ministério da Saúde (http://www.
datasus.gov.br, acessado pelo autor em novembro de 2008), verifica-se o impacto econômico de fraturas em idosos. Uma das
questões mais importantes é a identificação dos principais fatores de risco para quedas, tanto aqueles decorrentes de processos
considerados naturais, com pressão arterial, por exemplo, como
os decorrentes do uso de medicamentos.
Para identificar fatores de risco em população com mais de
60 anos, pesquisadores do Rio de Janeiro realizaram estudo do
tipo caso-controle.2 O trabalho foi composto por 250 pacientes
vitimados por fraturas e controles aparentemente sadios pareados por sexo, idade e local de moradia. Estudos caso-controle
são baratos, simples, mas não são tão precisos como estudos
longitudinais (de coorte). Na Tabela 1, mostram-se os resultados: índice de massa corpórea baixo, déficit cognitivo, história
de eventos cerebrovasculares e, principalmente, uso de benzodiazepínicos e relaxantes musculares. Outros fatores foram estudados, mas não mostraram relação como tonturas, diabetes e
medicamentos anti-hipertensivos.
Os resultados revelaram a necessidade de rever a prescrição
tanto de benzodiazepínicos como de relaxantes musculares
para idosos.
120
100
x 100 mil reais
80
60
40
20
0
30 a 39
40 a 49
50 a 59
60 a 69
70 a 79
80 e +
faixa etária
Figura 1. Custos do tratamento de fraturas por 100.000 reais, por faixa etária, no Brasil em 2007 (Ministério da Saúde, 2008).
1
Professor titular, Departamento de Clínica Médica da Faculdade de Medicina da Universidade de São Paulo (FMUSP). Superintendente do Hospital Universitário da Universidade de São Paulo.
Diagn Tratamento. 2009;14(1):45-6.
46
Benzodiazepínicos e relaxantes musculares: fatores de risco para fraturas em idosos
Tabela 1. Número de casos e de controles de acordo com fatores de risco para fraturas e razão de chances (intervalo de confiança de 95%)
Índice de massa corpórea (kg/m2)
25 ou mais
20-24,9
menos que 20
Déficit cognitivo
Acidente vascular cerebral
Déficit visual
Benzodiazepínicos
Relaxantes musculares
Casos
número (%)
Controles
Razão de chances
número (%)
(intervalo de confiança de 95%)
85 (34,1)
107 (43,0)
57 (22,9)
64 (28,7)
28 (11,2)
21 (8,8)
44 (17,6)
21 (8,4)
118 (47,2)
104 (41,6)
28 (11,2)
27 (10,8)
8 (3,2)
9 (3,6)
19 (7,6)
8 (3,2)
1,0
1,2 (0,7-2,1)
3,3 (1,5-7,4)
3,6 (2,0-6,6)
4,3 (1,8-10,5)
2,6 (1,2-5,9)
2,6 (1,4-4,6)
5,3 (1,6-18,3)
INFORMAÇÕES
REFERÊNCIAS
Endereço para correspondência:
Hospital Universitário (HU)
Secretaria da Clínica Médica
Av. Prof. Lineu Prestes, 2.565 – 5o andar
Butantã — São Paulo (SP)
CEP 05508-900
Tel. (11) 3039-9201
Fax. (11) 3039-9300
E-mail: [email protected]
1. Cumming RG, Nevitt MC, Cummings SR. Epidemiology of hip fractures.
Epidemiol Rev. 1997;19(2):244-57.
2. Coutinho ES, Fletcher A, Bloch KV, Rodrigues LC. Risk factors for falls with
severe fracture in elderly people living in a middle-income country: a case
control study. BMC Geriatr. 2008;8:21.
Data de entrada: 13/11/2008
Data da última modificação: 13/11/2008
Data de aceitação: 4/12/2008
Fontes de fomento: nenhuma declarada
Conflitos de interesse: nenhum declarado
Diagn Tratamento. 2009;14(1):45-6.
Medicina sexual
Desejo sexual feminino
Heloisa Junqueira Fleury1
Carmita Helena Najjar Abdo2
Projeto Sexualidade (ProSex), Instituto de Psiquiatria da Faculdade de Medicina da Universidade de São Paulo (FMUSP)
INTRODUÇÃO
Na prática clínica, uma das dificuldades sexuais que apresenta mais desafios para a compreensão de sua etiologia, e consequentemente para proposições terapêuticas, é a diminuição do
desejo sexual.
O transtorno do desejo sexual hipoativo (TDSH) é classificado pelo Diagnostic and Statistical Manual of Mental Disorders – fourth edition – text revision (DSM-IV-TR)1 como
deficiência ou ausência de fantasias sexuais ou do desejo para
manter a atividade sexual, considerando o contexto de vida e a
idade do indivíduo, sendo necessário que essa condição cause
sofrimento pessoal acentuado.
Tal definição baseia-se no modelo tradicional de resposta
sexual, fundamentado nas proposições de Masters e Johnson,2
da década de 1960, e de Helen Kaplan,3 da década de 1970.
Considera a ocorrência de impulso sexual espontâneo, transcorrendo a resposta sexual numa sequência linear, comum a
homens e mulheres.
Na Segunda Conferência Internacional sobre Disfunções
Sexuais,4 os especialistas confirmaram um novo modelo circular para a resposta sexual feminina, proposto inicialmente por
Basson.5 Esse, que integra aspectos importantes da sexualidade
feminina não contemplados no modelo tradicional, representa
uma mudança de paradigma, ao considerar que a motivação
sexual pode ser desencadeada por fatores não necessariamente
sexuais. Nesse caso, a experiência sexual frequentemente começaria com uma atitude neutra, não havendo percepção de
desejo, sendo a necessidade de intimidade o que motivaria para
o envolvimento sexual. Os fatores interpessoais tornam-se mais
relevantes e, como o modelo é circular, o comprometimento
em qualquer ponto do círculo poderá levar à diminuição do
desejo.
Com esse novo referencial, a definição proposta para o
TDSH fica ampliada, caracterizando-se por ausência ou diminuição de interesse ou desejo, pensamentos ou fantasias e ausência de desejo responsivo. A motivação é escassa ou ausente,
ocorrendo num nível abaixo do esperado para o ciclo de vida e
a duração do relacionamento.4
PREVALÊNCIA E ETIOLOGIA
Estudos populacionais, no Brasil6 e em outros países,7 têm
confirmado a alta prevalência de dificuldades e disfunções sexuais em todas as faixas etárias, para os dois gêneros, sendo a
idade uma variável importante. Envelhecimento e menopausa
afetam a responsividade sexual feminina,8 tanto que, do início
ao final do climatério, a prevalência de alguma disfunção sexual
duplica.9
No Brasil, estudo com 1.271 mulheres acima de 18 anos
apontou como maior queixa sexual a falta de desejo. A prevalência, de 23,4% para as mais jovens, atinge 73,0% entre as de
idade avançada.10
Em estudo populacional que avaliou 1.998 mulheres europeias (Reino Unido, Alemanha, França e Itália) e 1.591 norteamericanas, com idade entre 20 e 70 anos, todas em parceria
sexual estável, a prevalência da falta de desejo entre as europeias variou de 11% a 53%, com tendência semelhante entre as
norte-americanas.11
Doenças crônicas, desordens hipotálamo-hipofisárias, diabetes, insuficiência adrenal ou renal crônica, esclerose múltipla,
hiperprolactinemia são condições que têm sido associadas à diminuição do desejo sexual, bem como o uso de substâncias (álcool, narcóticos, maconha e cocaína).12 O tabagismo, segundo
estudo em 29 países, demonstra pouco impacto sobre a função
sexual, tendo apresentado resultado significativo apenas na população do Sudeste Asiático.7
Adolescentes tendem a associar sexo e drogas, assim como
pacientes com disfunção sexual podem autoadministrar medicamentos. Associações como essas tornam complexa a identificação
Psicóloga, mestre em Ciências pela Faculdade de Medicina da Universidade de São Paulo (FMUSP). Supervisora em Psicoterapia do Projeto Sexualidade (ProSex) do Instituto de Psiquiatria do Hospital das Clínicas da FMUSP.
Psiquiatra, livre-docente e professora associada do Departamento de Psiquiatria da Faculdade de Medicina da Universidade de São Paulo (FMUSP). Fundadora e coordenadora do Projeto Sexualidade (ProSex) do Instituto
de Psiquiatria do Hospital das Clínicas (HC) da FMUSP. Coordenadora do Núcleo de Medicina Sexual do HCFMUSP.
1
2
Esse novo modelo facilita a compreensão do comportamento sexual feminino, em relacionamentos de longa duração, na
medida em que define tendência maior de desejo sexual não
espontâneo, influenciado não só pelo estímulo sexual, mas predominantemente pelo contexto. Assim, a etiologia das dificuldades sexuais relacionadas à diminuição do desejo sexual seria
multifatorial, sendo necessária, para uma proposta terapêutica,
uma compreensão mais detalhada dos mecanismos envolvidos.
Diagn Tratamento. 2009;14(1):47-51.
48
Desejo sexual feminino
precisa dos efeitos das drogas sobre o comportamento sexual. O
álcool, por exemplo, identificado com a superação de inibições e
o aumento do desejo sexual, abala o desejo, interfere na excitação e impede o orgasmo, dependendo da quantidade ingerida e
do tempo de uso.13 Medicamentos também podem influenciar a
função sexual, devido à ação no sistema nervoso central e periférico, no sistema cardiovascular ou pelos efeitos hormonais.13
O desejo sexual é comprometido por uma série de influências inibitórias e excitatórias. A diminuição do desejo pode
estar relacionada a distúrbios da excitação sexual, dispareunia
e anorgasmia. Também as disfunções sexuais do parceiro afetam o desejo feminino.12 A depressão é fortemente associada
à diminuição do desejo sexual, sendo complexa a relação entre
essa doença, conflitos conjugais e disfunção sexual.12 Inibidores
seletivos da recaptação da serotonina (ISRS) tendem a inibir o
desejo e dificultar o orgasmo.
O aumento da idade provoca grande variabilidade nos parâmetros sexuais, confirmando que a atividade sexual da mulher
menopáusica e pós-menopáusica depende progressivamente de
condições básicas, como bem-estar, saúde física e mental, qualidade do relacionamento e circunstâncias de vida.
Além disso, a intensidade do interesse sexual varia principalmente em função da experiência sexual anterior e da qualidade e significado da própria sexualidade, na juventude. Entre as
mulheres de idade avançada, nem sempre o interesse sexual se
acompanha de atividade, principalmente pela ausência de um
parceiro. Em alguns casos, a atividade sexual cessa em decorrência de falta de carinho, problemas de comunicação e sentimentos de culpa ou dor. Por outro lado, os principais fatores
limitantes são: sentimentos e problemas conjugais, bem-estar
subjetivo precário, assim como incidência e gravidade dos sintomas menopausais. Apesar do estado menopausal levar à atrofia e secura vaginal e à dispareunia, a questão é complexa.14
Em mulheres cirurgicamente menopausadas, TDSH tem
sido prevalente. Essa disfunção varia de 9% naquelas naturalmente menopausadas a 26% em mulheres mais jovens cirurgicamente menopausadas, evidenciando que essas últimas apresentam risco maior.15
Embora vários estudos demonstrem a associação entre envelhecimento reprodutivo feminino e sintomatologia característica dessa etapa da vida, também se identificam fortes indícios de
influência multifatorial na subjetividade feminina,9 apoiando
a necessidade de interlocução de diversos campos do conhecimento para a apreensão dos diferentes aspectos implicados na
etiologia do desejo sexual feminino (biológicos, psicossociais,
relacionais, entre outros).
Estudo populacional com 356 mulheres entre 20 e 70 anos
identificou que a diminuição do desejo ocorre mais frequentemente naquelas em relacionamentos mais longos. Por outro
lado, entre aquelas que relatam maior satisfação com seu parceiro ou que valorizam mais a vida sexual, a diminuição do desejo
é menos provável. Desconforto sexual esteve diretamente asso-
ciado à depressão e inversamente associado a maior facilidade
para comunicação das necessidades sexuais, sugerindo que os
fatores relacionais são mais importantes do que a idade e a menopausa no desencadeamento do TDSH.16
Witting e cols.17 identificaram, em uma população de 5.463
mulheres entre 18 e 49 anos, a presença tanto da dificuldade
sexual como do desconforto com essa limitação, variando entre
7% e 23%, dependendo do tipo da disfunção. As mulheres disfuncionais relatavam maior incompatibilidade com o parceiro
quando comparadas às funcionais. O TDSH foi a dificuldade
mais comum e as queixas principais incluíam poucas preliminares (42%) e desinteresse do parceiro (35%), apontando a importância da compatibilidade entre os cônjuges para o diagnóstico e a terapêutica da disfunção sexual feminina.
DIAGNÓSTICO DO TDSH E DISFUNÇÃO
SEXUAL DO HOMEM
O diagnóstico do TDSH considera como critério tanto a
dificuldade sexual quanto o sofrimento provocado por ela.1 Entretanto, verifica-se que o TDSH aumenta com a idade, mas o
desconforto com ele diminui,12 o que foi mais bem esclarecido
em estudo prospectivo de 11 anos, que identificou associação
entre sofrimento e maiores índices de depressão, presença de
sentimentos negativos pelo parceiro e maior declínio no índice
de função sexual.18
Em estudo populacional sueco com 2.810 respondentes,
entre 18 e 74 anos, foram identificados 1.162 homens e 1.030
mulheres com queixa de pelo menos uma dificuldade sexual
e/ou a percepção da dificuldade no parceiro.19 Entre as mulheres com baixo interesse sexual, concomitantemente, 26%
manifestaram lubrificação insuficiente, 37% baixa capacidade
orgástica, 3% vaginismo e 13% dispareunia. Em relação à percepção da dificuldade sexual de seus parceiros, aquelas com
baixo interesse sexual percebiam a dificuldade de ereção (60%)
e/ou a ejaculação precoce (54%). Apenas 17% dos homens e
26% das mulheres identificaram desconforto pela disfuncionalidade em si.
Os problemas desencadeados pela disfunção sexual masculina afetam mais a qualidade da vida sexual das parceiras do
que a própria disfunção masculina. Esses resultados confirmam
a importância da pesquisa das dificuldades sexuais do casal19
e sugerem pontos de vulnerabilidade feminina, indicados no
modelo circular para a resposta sexual feminina.20 Tal modelo
constitui-se de cinco fases:4
∙ 1a fase (início da atividade sexual): motivação não necessariamente sexual, podendo não haver consciência de desejo
sexual;
∙ 2a fase (identificação da excitação sexual potencial): excitação subjetiva e resposta física, desencadeando a responsividade biológica;
∙ 3a fase (vivência da excitação subjetiva): podendo também
desencadear a consciência de desejo sexual;
Diagn Tratamento. 2009;14(1):47-51.
Heloisa Junqueira Fleury | Carmita Helena Najjar Abdo
∙ 4a fase (aumento na intensidade da excitação e do desejo
responsivo): podendo ou não ocorrer o alívio orgásmico;
∙ 5a fase (satisfação física e emocional): aumenta a receptividade para iniciar a atividade sexual na próxima vez, fechando o
modelo circular.
Em cada uma dessas etapas, fatores psicossociais e relacionais podem influenciar a resposta sexual. Na primeira fase, o
estímulo torna-se essencial para o desencadeamento do ciclo de
resposta sexual.
Basson20 aponta a importância do estímulo e do contexto
envolvido na experiência sexual, além do processamento mental desses estímulos, para permitir a excitação sexual subjetiva.
Esse processamento pode tanto facilitar como dificultar ou até
mesmo impedir a continuidade da resposta sexual.21
Gehring22 considera o contexto mais importante que o próprio estímulo, para a preservação da resposta sexual, o que
torna o relacionamento determinante para o desejo sexual.
Portanto, vários fatores afetam esse ciclo, tais como segurança,
privacidade, bem-estar físico e mental e transições no ciclo da
vida familiar (nascimento do primeiro filho, criação de filhos,
filhos adolescentes, filhos adultos e saída de casa, perimenopausa, menopausa e aposentadoria). Essas condições podem atingir
a intimidade sexual, principalmente em relacionamentos de
longa duração. A autora também assinala aspectos de vulnerabilidade nesse ciclo, tais como: experiências sexuais anteriores e
autoimagem sexual negativas, medo da avaliação pelo parceiro,
autoimagem corporal comprometida ou dor física.
EFEITOS HORMONAIS SOBRE
O DESEJO SEXUAL HIPOATIVO
A efetividade do tratamento para a disfunção erétil estimulou a busca de correlatos para as disfunções sexuais femininas,
com destaque para o TDSH. No entanto, identificar o papel
específico dos estrógenos e dos androgênios na modulação da
função sexual feminina tem sido uma tarefa complexa.
Mulheres com menopausa cirúrgica apresentam prevalência
duas vezes maior de TDSH em relação àquelas com menopausa
natural (2,3 versus 1,2), mantendo a mesma proporção do sofrimento consequente.23 Os níveis de androgênio declinam com
a idade e diminuem subitamente após ooforectomia bilateral.
Esta constatação sugere que níveis reduzidos de testosterona
relacionam-se à diminuição do desejo.24
Por outro lado, diferentes fatores não-hormonais correlacionam-se com a satisfação, o desejo e a função sexuais: saúde
mental; experiências sexuais pregressas; sentimentos pelo parceiro, em geral e no momento do envolvimento sexual; duração
do relacionamento e função sexual do parceiro.25
Há estudos que afirmam que a resposta genital seria instantânea, desencadeada por um mecanismo automático. Após a iniciação, processos cognitivos e afetivos passariam a atuar, determinando a possibilidade de continuação da experiência.26 Mulheres
com queixa de desejo sexual diminuído observando filmes eró-
Diagn Tratamento. 2009;14(1):47-51.
ticos não percebem a excitação subjetiva nem são conscientes da
congestão genital, embora o registro do ingurgitamento genital
ocorra em grau comparável ao de mulheres funcionais.26
Faltam evidências que esclareçam detalhes dos efeitos hormonais sobre a estimulação sexual, a excitação sexual subjetiva,
a intensidade do orgasmo e a sensibilidade sexual de áreas genitais e não-genitais, assim como o mecanismo de inter-relação
entre hormônios e variáveis psicossexuais.25
Não há dúvida de que certos aspectos da função sexual feminina relacionam-se ao nível de estrógeno, como, por exemplo,
o relaxamento e a lubrificação vaginal e a sensibilidade dos tecidos vulvares à estimulação sexual.27
Estudo prospectivo de 11 anos18 concluiu que na pós-menopausa a terapia hormonal pode ajudar na preservação da função sexual das mulheres, embora apenas a minoria delas esteja
significativamente preocupada com essa condição. Como mulheres com disfunção sexual apresentam prevalência 3,84 vezes
maior de atrofia vulvovaginal em relação às funcionais, o uso
de terapêuticas para reduzir esse sintoma pode também aliviar
a disfuncionalidade.28
Mulheres cirurgicamente menopausadas recebendo testosterona apresentaram aumento significativo na satisfação sexual,
em relação àquelas que receberam placebo, assim como melhora significativa na função sexual e diminuição no sofrimento pessoal. Esses resultados corroboram que a deficiência da
testosterona seja uma das causas subjacentes ao TDSH.24 Vale
lembrar que qualquer terapêutica sistêmica com testosterona
exige a terapia estrogênica concomitante.25
CONSIDERAÇÕES FINAIS
Há muitos estudos que apontam a associação entre fatores
psicológicos e função sexual. Porém, a ação dos fatores biológicos é menos conhecida.
A terapêutica indicada para disfunção sexual associada ao
tratamento com ISRS ainda não está suficientemente estabelecida, por serem limitadas as evidências disponíveis. Porém,
pacientes tratadas de depressão com ISRS e apresentando disfunção sexual induzida têm melhora significativa do desejo e da
frequência da atividade sexual com a utilização simultânea de
bupropiona SR, 150 mg, em relação ao placebo, sugerindo que
essa substância pode ser um antídoto.29
É possível que haja envolvimento da variação dos hormônios
adrenais e ovarianos, da atividade de conversão de enzimas, da
sensibilidade dos receptores de androgênio e estrogênio, assim
como da produção cerebral de esteróides sexuais sobre o desejo
feminino. Devido à complexidade subjacente à suplementação
de hormônio sexual, há pouca clareza sobre quais mulheres diminuem a atividade androgênica cerebral e/ou periférica.
Casos em que os fatores etiológicos psicossexuais parecem mínimos justificam a suplementação de testosterona. É necessário
selecionar mulheres com desordens de excitação e de desejo, não
perdendo de vista as recentes recomendações dos consensos.30
49
50
Desejo sexual feminino
No futuro, o incremento dos efeitos do estrógeno e do androgênio sobre a função sexual feminina poderá ser conseguido
por meio de receptores seletivos estrogênicos e androgênicos.25
INFORMAÇÕES
Endereço para correspondência:
Heloisa Junqueira Fleury
Rua Sergipe, 401 — conjunto 808
Consolação — São Paulo (SP)
CEP 01243-906
Tel. (11) 3256-9928
E-mail: [email protected]
Fontes de fomento: nenhuma.
Conflito de interesse: nenhum.
REFERÊNCIAS BIBLIOGRÁFICAS
1. American Psychiatric Association (APA). Manual diagnóstico e estatístico de
transtornos mentais. 4a ed. [Revisado – DSM-IV-TR]. Porto Alegre: Artmed;
2002.
2. Masters WH, Johnson VE. A resposta sexual humana. São Paulo: Roca; 1984.
3. Kaplan HS. A nova terapia do sexo. 3a ed. Rio de Janeiro: Nova Fronteira;
1977.
4. Basson R, Althof S, Davis S, et al. Summary of the recommendations on
women’s sexual dysfunctions. In: Lue TF, Basson R, Rosen R, Giuliano F,
Khoury S, Montorsi F, editores. Sexual medicine – sexual dysfunctions in men
and women. Paris: Health Publications; 2004. p. 975-90.
5. Basson R. Human sex-response cycles. J Sex Marital Ther. 2001;27(1):33-43.
6. Abdo CHN. Descobrimento sexual do Brasil. Para curiosos e estudiosos. São
Paulo: Summus; 2004.
7. Laumann EO, Nicolosi A, Glasser DB, et al. Sexual problems among women
and men aged 40-80 y: prevalence and correlates identified in the Global
Study of Sexual Attitudes and Behaviors. Int J Impot Res. 2005;17(1):39-57.
8. Dennerstein L, Hayes RD. Confronting the challenges: epidemiological study
of female sexual dysfunction and the menopause. J Sex Med. 2005;2(Suppl
3):118-32.
9. Dennerstein L, Alexander JL, Kotz K. The menopause and sexual functioning:
a review of the population-based studies. Annu Rev Sex Res. 2003;14:64-82.
10.Abdo CHN. Perfil sexual da população brasileira: resultado do Estudo do
Comportamento Sexual (ECOS) do Brasileiro. [Sexual profile of brazilian
population: results from Brazilian Study of Sexual Behavior (BSSB)]. RBM
Rev Bras Med. 2002;59(4):250-7.
11. Hayes RD, Dennerstein L, Bennett CM, Koochaki PE, Leiblum SR, Graziottin
A. Relationship between hypoactive sexual desire disorder and aging. Fertil
Steril. 2007;87(1):107-12.
12.Carey JC. Disorders of sexual desire and arousal. Obstet Gynecol Clin North
Am. 2006;33(4):549-64.
13.Carey JC. Pharmacological effects on sexual function. Obstet Gynecol Clin
North Am. 2006;33(4):599-620.
14.Hartmann U, Philippsohn S, Heiser K, Rüffer-Hesse C. Low sexual desire in
midlife and older women: personality factors, psychosocial development,
present sexuality. Menopause. 2004;11(6 Pt 2):726-40.
15.Leiblum SR, Koochaki PE, Rodenberg CA, Barton IP, Rosen RC. Hypoactive
sexual desire disorder in postmenopausal women: US results from the
Women’s International Study of Health and Sexuality (WISHeS). Menopause.
2006;13(1):46-56.
16.Hayes RD, Dennerstein L, Bennett CM, Sidat M, Gurrin LC, Fairley CK. Risk
factors for female sexual dysfunction in the general population: exploring
factors associated with low sexual function and sexual distress. J Sex Med.
2008;5(7):1681-93.
17.Witting K, Santtila P, Varjonen M, et al. Female sexual dysfunction, sexual
distress, and compatibility with partner. J Sex Med. 2008;5(11):2587-99.
18.Dennerstein L, Guthrie JR, Hayes RD, De Rogatis LR, Lehert P. Sexual function,
dysfunction, and sexual distress in a prospective, population-based sample
of mid-aged, Australian-born women. J Sex Med. 2008;5(10):2291-9.
19.Fugl-Meyer K, Fugl-Meyer AR. Sexual disabilities are not singularities. Int J
Impot Res. 2002;14(6):487-93.
20.Basson R. Rethinking low sexual desire in women. BJOG. 2002;109(4):
357-63.
21.Fleury HJ, Abdo CHN. Disfunção do desejo sexual feminino. [Disfunção of the
feminine sexual desire]. Diagn Tratamento. 2005;10(3):158-60.
22.Gehring D. Couple therapy for low sexual desire: a systemic approach. J Sex
Marital Ther. 2003;29(1):25-38.
23.West SL, D’Aloisio AA, Agans RP, Kalsbeek WD, Borisov NN, Thorp JM.
Prevalence of low sexual desire and hypoactive sexual desire disorder
in a nationally representative sample of US women. Arch Intern Med.
2008;168(13):1441-9.
24.Kingsberg SA, Simon JA, Goldstein I. The current outlook for testosterone in
the management of hypoactive sexual desire disorder in postmenopausal
women. J Sex Med. 2008;5(Suppl 4):182-93; quiz 193.
25.Basson R. Hormones and sexuality: current complexities and future
directions. Maturitas. 2007;57(1):66-70.
26.van Lunsen RH, Laan E. Genital vascular responsiveness and sexual feelings
in midlife women: psychophysiologic, brain, and genital imaging studies.
Menopause. 2004;11(6 Pt 2):741-8.
27.Pandit L, Ouslander JG. Postmenopausal vaginal atrophy and atrophic
vaginitis. Am J Med Sci. 1997;314(4):228-31.
28.Levine KB, Williams RE, Hartmann KE. Vulvovaginal atrophy is strongly
associated with female sexual dysfunction among sexually active
postmenopausal women. Menopause. 2008;15(4 Pt 1):661-6.
29.Clayton AH, Warnock JK, Kornstein SG, Pinkerton R, Sheldon-Keller A,
McGarvey EL. A placebo-controled trial of bupropion SR as an antidote for
selective serotonin reuptake inhibitor-induced sexual dysfunction. J Clin
Psychiatry. 2004;65(1):62-7.
30.Basson R. Women´s sexual function and dysfunction: current uncertainties,
future directions. Int J Impot Res. 2008;20(5):466-78.
Data de entrada: 18/9/2008
Data da última modificação: 17/10/2008
Data de aceitação: 29/10/2008
Diagn Tratamento. 2009;14(1):47-51.
Heloisa Junqueira Fleury | Carmita Helena Najjar Abdo
RESUMO DIDÁTICO
1. O novo modelo circular do ciclo de resposta sexual representa uma mudança de paradigma ao considerar que a
motivação sexual pode ser desencadeada por fatores não necessariamente sexuais.
2. Em relacionamentos de longa duração, há tendência maior de desejo sexual não-espontâneo, influenciado não só
pelo estímulo sexual, mas predominantemente pelo contexto.
3. A atividade sexual da mulher menopáusica e pós-menopáusica depende progressivamente de condições básicas,
como bem-estar, saúde física e mental, qualidade do relacionamento e circunstâncias de vida.
4. Em mulheres cirurgicamente menopausadas, transtorno do desejo sexual hipoativo tem sido prevalente.
5. O transtorno do desejo sexual hipoativo aumenta com a idade, mas o desconforto com ele diminui.
6. Os problemas desencadeados pela disfunção sexual masculina afetam mais a qualidade da vida sexual das parceiras
do que a própria disfunção masculina.
7. O processamento mental dos estímulos sexuais e do contexto pode tanto facilitar como dificultar ou até mesmo
impedir a continuidade da resposta sexual.
8. Faltam evidências que esclareçam detalhes dos efeitos hormonais sobre a estimulação sexual, a excitação sexual
subjetiva, a intensidade do orgasmo e a sensibilidade sexual de áreas genitais e não-genitais, assim como o mecanismo
de inter-relação entre os hormônios e as variáveis psicossexuais.
Diagn Tratamento. 2009;14(1):47-51.
51
Instruções aos Autores
A Revista DIAGNÓSTICO & TRATAMENTO (ISSN 1413-9979) tem por
objetivo oferecer atualização médica, baseada nas melhores evidências disponíveis,
em artigos escritos por especialistas. Seus artigos são indexados na base de dados
Lilacs. A revista aceita revisões acadêmicas em clínica médica, clínica cirúrgica,
pediatria, saúde mental, ginecologia e obstetrícia, e em temas gerais que devem
enquadrar-se nas normas editoriais dos manuscritos submetidos a revistas biomédicas (do International Committe of Medical Journal Editors*).
Os artigos devem ser enviados ao setor de Publicações Científicas da Associação
Paulista de Medicina [Av. Brigadeiro Luís Antônio, 278 − 7o andar − CEP 01318901 − São Paulo (SP). Fone (11) 3188-4310 ou 3188-4311, ou via internet,
para [email protected]]. Após a recepção do artigo pelo setor de Publicações
Científicas, e se este estiver de acordo com as Instruções, os autores receberão um
número de protocolo. Este número serve para manter a comunicação entre os
autores e o setor de Publicações Científicas. Em seguida, o artigo será lido pelo
editor, que verificará se está de acordo com a política e o interesse da revista. Em
caso afirmativo, o artigo será submetido a dois relatores para análise e aprovação
pelo sistema de revisão aberta (a menos que os relatores declarem que preferem
a revisão fechada); as discordâncias serão resolvidas pelo editor. Revisão aberta
significa que os relatores assinarão o julgamento e que eles conhecem os nomes
dos autores. Os pareceres dos revisores serão transmitidos aos autores pelo setor
de Publicações Científicas. Se os autores concordarem com as correções sugeridas
pelo Conselho Editorial, os artigos deverão ser reescritos e enviados novamente
à revista. Somente depois de aprovados entrarão em pauta para a publicação e
seguirão para revisão editorial, em que novas correções poderão ser sugeridas.
O manuscrito
O manuscrito deve ser enviado em formato digital, em extensões “.doc” ou “.rtf ”
(nenhum outro formato será aceito), com uma cópia impressa, para o setor de
Publicações Científicas, ou via internet, para [email protected]. Os artigos
deverão ser desenvolvidos em no máximo 8 laudas ou 11.200 caracteres com
espaços (ou 2.200 palavras) em português, baseando-se nas melhores evidências
científicas existentes e, se possível, que venham acompanhados de ilustrações
explicativas, quando necessário. As imagens devem ter boa resolução (preferencialmente 300 d.p.i) e ser gravadas em extensões “.jpg” ou “.tif ”. Não anexar as
imagens em documentos do programa Microsoft PowerPoint. Se anexar as fotos
no arquivo do Microsoft Word, enviar também as imagens originais impressas
em separado e, no seu verso, o número correspondente e o título do trabalho.
Gráficos devem ser feitos no programa Microsoft Excel (não enviar em formato
de imagem) e acompanhados das tabelas com os dados que o geram. O número
de ilustrações não deve ultrapassar metade do número total de páginas menos
um. Abreviações não devem ser utilizadas, mesmo aquelas de uso comum. As
drogas devem ser indicadas pelo nome genérico, evitando-se termos comerciais.
Os agradecimentos, se necessários, devem ser colocados após as referências.
Encaminhar declaração dos autores de que o artigo não foi e nem será publicado
em nenhum outro veículo com a assinatura de TODOS os autores.
A Diagnóstico & Tratamento apóia as políticas para registro de ensaios clínicos
da Organização Mundial da Saúde (OMS) e do International Committee of
Medical Journal Editors (ICMJE), reconhecendo a importância dessas iniciativas
para o registro e divulgação internacional de informação sobre estudos clínicos,
em acesso aberto. Sendo assim, somente serão aceitos para publicação, a partir
de 2008, os artigos de pesquisas clínicas que tenham recebido um número de
identificações em um dos Registros de Ensaio Clínico validados pelos critérios
estabelecidos pela OMS e ICMJE, cujos endereços estão disponíveis no site do
ICMJE (http://www.icmje.org/). O número de identificação deverá ser registrado
ao final do resumo.
Primeira página. A primeira página deve conter: 1) o título do artigo, que
deverá ser conciso, mas informativo; 2) classificação do artigo (clínica médica,
clínica cirúrgica, pediatria, ginecologia e obstetrícia, saúde mental, interesse geral,
carta ao editor); 3) o nome de cada autor (não abreviar), sua titulação acadêmica
mais alta e a instituição onde trabalha, 4) o local onde o trabalho foi desenvolvido;
5) o endereço completo e telefone do autor para contato sobre o manuscrito; 6)
o endereço completo, telefone, e-mail, do autor principal para publicação; 7)
Fontes de fomento na forma de financiamentos, bolsas, equipamentos, drogas;
8) Conflitos de interesse de cada autor.
Segunda página. A segunda página deve incluir de 5 a 10 frases-chave que são
os pontos mais importantes do artigo. Devem ser frases que fazem sentido por si
só. Elas formarão quadros no artigo publicado e servirão de síntese das informações
mais importantes que devem ser lembradas e destacadas sobre o assunto.
Artigos Originais (Revisões Acadêmicas)
O texto deve ser estruturado e, sempre que possível, deverá conter os itens:
1)Introdução. Iniciar definindo a situação clínica, sua freqüência e importância,
destacando a relevância do tema.
2)Diagnóstico. Descrever o quadro clínico e destacar os itens da anamnese e
do exame físico que são importantes no diagnóstico clínico, quais os exames
complementares pedidos, em que ordem e como deve ser sua interpretação.
Apresentar, para cada um dos itens, a sensibilidade, especificidade e os valores
preditivos positivos e negativos, com os respectivos intervalos de confiança
de 95% (IC 95%), sempre que possível. Se adequado, subdividir os itens em
exame clínico e exames complementares.
3)Tratamento. Enumerar as opções terapêuticas existentes. E a partir de cada
uma, descrever quais seus princípios e fundamentos. Se necessário subdividir
o item em tratamento clínico e cirúrgico. Descrever também o prognóstico
para cada um dos tratamentos. Para cada uma das intervenções apresentar os
resultados como redução na proporção de eventos em um grupo em relação
ao outro (redução de risco relativo, RRR) e o número de doentes que necessita
ser tratado para prevenir um evento (número necessário a tratar, NNT) com
os respectivos intervalos de confiança de 95%. Para cada uma das terapêuticas,
determinar qual o nível de evidência que a suporta:
• Nível A - Revisões sistemáticas da literatura;
• Nível B - Ensaios clínicos randomizados;
• Nível C - Estudos prospectivos com controle não-randomizado;
• Nível D - Estudos retrospectivos;
• Nível E - Opinião de especialista e decisão de consenso.
4) Considerações finais. Esta última parte do texto deve ser o arremate final
sobre o tema, indicando o que deve ser feito na prática clínica, baseado nas
melhores evidências disponíveis.
Artigos de interesse geral
São de formato livre, cabendo ao autor estruturá-lo da melhor forma possível.
Os temas poderão ser doenças ou aspectos da saúde em que a estrutura dos itens
do Artigo Original não é adequada para seu entendimento.
Cartas ao editor
É uma parte da revista destinada à recepção de comentários e críticas e/ou sugestões
sobre assuntos abordados na revistas ou outros que mereçam destaque.
Referências
As referências devem ser editadas nas últimas páginas do texto e numeradas de
acordo com a ordem de citação no texto. Referências citadas em legendas de
tabelas e figuras devem manter a seqüência com as referências citadas no texto.
Listar todos os autores se forem menos de seis; acima disso, citar os três primeiros,
seguido de “et al.”. Exemplos de referências:
Artigo em periódico
• Lahita R, Kluger J, Drayer DE, Koffler D, Reidenber MM. Antibodies to
nuclear antigens in patients treated with procainamide or acetylprocainamide.
N Engl J Med. 1979;301(25):1382-5.
Capítulo de livro
• Reppert SM. Circadian rhythms: basic aspects and pediatric implications. In:
Styne DM, Brook CGD, editors. Current concepts in pediatric endocrinology.
New York: Elsevier; 1987. p. 91-125.
Texto na internet
• Morse SS. Factors in the emergence of infectious diseases. Available from: URL:
http://www.cdc.gov/uncidod/EID/eid.htm. Accessed in 1996 (5 jun).
* International Committee of Medical Journal Editors. Uniform Requirements for
Manuscripts Submitted to Biomedical Journals. Ann Intern Med 1997;126:36-47.
Disponível em: www.icmje.org.
Diagn Tratamento. 2009;14(1):52.