Metabolismos da frutose e
da galactose e sua relação
com a intolerância
hereditária à frutose e a
galactosemia clássica
Glicogénio
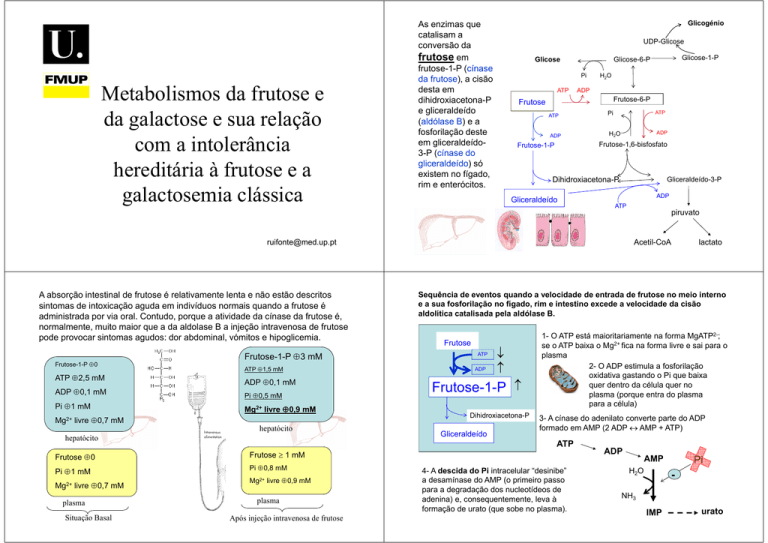
As enzimas que
catalisam a
conversão da
frutose em
frutose-1-P (cínase
da frutose), a cisão
desta em
dihidroxiacetona-P
e gliceraldeído
(aldólase B) e a
fosforilação deste
em gliceraldeído3-P (cínase do
gliceraldeído) só
existem no fígado,
rim e enterócitos.
UDP-Glicose
Pi
ATP
H2O
ADP
Frutose-6-P
Frutose
ATP
Pi
ATP
ADP
H2O
ADP
Frutose-1,6-bisfosfato
Frutose-1-P
Gliceraldeído-3-P
Dihidroxiacetona-P
Gliceraldeído
ADP
ATP
Frutose-1-P ≈ 0
ATP ≈ 2,5 mM
ADP ≈ 0,1 mM
Pi ≈ 1 mM
Mg2+
livre ≈ 0,7 mM
Frutose-1-P ≈ 3 mM
ATP ≈ 1,5 mM
ADP ≈ 0,1 mM
Pi ≈ 0,5 mM
Mg2+ livre ≈ 0,9 mM
hepatócito
hepatócito
Frutose ≈ 0
Pi ≈ 1 mM
Pi ≈ 0,8 mM
Mg2+ livre ≈ 0,7 mM
plasma
Situação Basal
Mg2+ livre ≈ 0,9 mM
plasma
Após injeção intravenosa de frutose
lactato
Sequência de eventos quando a velocidade de entrada de frutose no meio interno
e a sua fosforilação no fígado, rim e intestino excede a velocidade da cisão
aldolítica catalisada pela aldólase B.
Frutose
ATP
ADP
↓
↑
Frutose-1-P ↑
Dihidroxiacetona-P
Gliceraldeído
1- O ATP está maioritariamente na forma MgATP2-;
se o ATP baixa o Mg2+ fica na forma livre e sai para o
plasma
2- O ADP estimula a fosforilação
oxidativa gastando o Pi que baixa
quer dentro da célula quer no
plasma (porque entra do plasma
para a célula)
3- A cínase do adenilato converte parte do ADP
formado em AMP (2 ADP ↔ AMP + ATP)
ATP
Frutose ≥ 1 mM
piruvato
Acetil-CoA
[email protected]
A absorção intestinal de frutose é relativamente lenta e não estão descritos
sintomas de intoxicação aguda em indivíduos normais quando a frutose é
administrada por via oral. Contudo, porque a atividade da cínase da frutose é,
normalmente, muito maior que a da aldolase B a injeção intravenosa de frutose
pode provocar sintomas agudos: dor abdominal, vómitos e hipoglicemia.
Glicose-1-P
Glicose-6-P
Glicose
4- A descida do Pi intracelular “desinibe”
a desamínase do AMP (o primeiro passo
para a degradação dos nucleotídeos de
adenina) e, consequentemente, leva à
formação de urato (que sobe no plasma).
ADP
AMP
H2O
Pi
-
NH3
IMP
urato
Nos episódios agudos também pode haver
hipoglicemia provocada pela ação inibidora
da Frutose-1-P na fosforílase do glicogénio e
na própria aldólase.
A intolerância hereditária à frutose (HFI) é uma doença autossómica
recessiva causada por mutações no gene da aldólase B.
A injeção
intravenosa de
frutose provoca
efeitos
semelhantes nos
doentes com deficit
de aldolase B (HFI)
e nos indivíduos
normais,
mas o efeito é
muitíssimo mais
prolongado (10-20
min versus 7 horas)
no caso dos
doentes com HFI.
Glicogénio
Frutose
ATP
Glicose-1-P
ADP
Glicose-6-P
Glicose
Frutose-1-P
Frutose-1-P
Dihidroxiacetona-P
Gliceraldeído
Resultados de Ressonância Magnética Nuclear do Fígado em indivíduos normais e em doentes
com Intolerância Hereditária à Frutose administrando frutose i.v. na dose de 0,2 g/kg em 2,5 min.
Boesiger et al. (1994) Ped Res 36: 436
Apresentação aguda na intolerância hereditária à frutose:
Quando o doente com ingere frutose tem sintomas de intoxicação aguda (vómitos, dor
abdominal e hipoglicemia).
As crises surgem tipicamente quando um bebé (com aldólase B mutada) deixa de se
alimentar exclusivamente de leite e passa a ingerir fruta e açúcar.
Evolução para cronicidade:
Se a frutose não é retirada da dieta pode haver lesão
hepática (incluindo cirrose) e tubular renal e,
eventualmente, morte.
Doente assintomático:
Nalguns casos a doença é detetada num indivíduo adulto
normal sem caries dentárias que tem, desde que se
conhece, aversão a doces.
F-1,6-BP
DHA-P
Gliceraldeído-3-P
Episódios repetidos de crise aguda
provocados pela ingestão de frutose
pelos doentes com deficit de aldólase B
levam a lesão hepática e tubular renal.
Normais
HFI
Steinman & Gitzelman (1981) 36:
297
A galactose é, a par com a glicose, o primeiro açúcar que
ingerimos (a lactose é o açúcar do leite e do colostro), mas a
galactose é sintetizada endogenamente a partir da glicose.
UDP-Glicose
PPi
UDP-Galactose
UTP
A UDP-galactose e a UDP- N-acetilgalactosamina são dadores de galactose ou de
N-acetil-galactosamina na síntese de
glicoproteínas, proteoglicanos, glicolipídeos e…
lactose na mama da mulher que amamenta.
UDP-N-acetil-Glicosamina
Glicose-1-P
ATP
Glicose
UDP-N-acetil-galactosamina
ADP
PPi
Glicose-6-P
UTP
Diagnóstico: análise do gene da aldólase B por técnicas
que visam identificar a ou as mutações. A doença é
autossómica recessiva.
Prognóstico: Se se evitar a ingestão de frutose o prognóstico é excelente.
Aparentemente, a aldolase A (isoenzima da aldólase B) é suficiente para manter as
atividades aldolíticas pertinentes da glicólise e da gliconeogénese. Por isso, os
indivíduos com HFI suportam de forma normal o jejum prolongado.
N-acetil-Glicosamina-1-P
glutamina
Acetil-CoA
glutamato
Frutose-6-P
Glicosamina-6-P
CoA
N-acetil-Glicosamina-6-P
A galactose e a N-acetil-galactosamina são, a par com a glicose e outras oses
(como a manose, por exemplo) um importante constituinte de glicolipídeos,
glicoproteínas e proteoglicanos.
No processo de síntese de glicolipídeos, glicoproteínas e proteoglicanos que
contêm resíduos de galactose intervêm galactosil-transférases em que o dador
de galactose é (em última análise) a UDP-galactose.
Galactocerebrosídeo
Globosídeo
Porção glicídica (glicosaminoglicano) de
um proteoglicano
Após o nascimento do bebé produz-se na mama da mãe uma
proteína (lactalbumina) que se liga à galactosil-transférase e
que lhe modifica a especificidade: o substrato aceitador passa a
ser a glicose e começa a formar-se lactose.
Glicoproteína
A síntese de UDP-galactose (e de UDP-N-acetil-galactosamina) a partir de
glicose, a contínua síntese de glicoproteínas, proteoglicanos e glicolipídeos
assim como a contínua hidrólise destas substâncias nos lisossomas explica a
formação endógena de galactose livre (cerca de 1 a 2 g/dia).
Qual o destino metabólico normal da galactose (1) produzida endogenamente
ou (2) da que se forma no lume intestinal a partir da hidrólise da lactose?
As enzimas que
permitem a conversão
da galactose em
glicose-1-P
Glicogénio
ATP
Cínase da
galactose
ADP
UDP-Glicose
e, (por essa via, em
PPi
4-Epimérase
glicogénio ou a sua
oxidação) existem em
UTP
Uridil
transférase da
galactose-1-P
lisossomas
H2O
Glicose-1-P
Glicose
Glicose-6-P
Pi
Outros constituintes das glicoproteínas,
proteoglicanos e glicolipídeos
1,5 g de galactose é a quantidade de galactose que existe em 60 mL de leite de
vaca ou em 40 mL de leite humano.
H2O
lactato
Pi
todos os tecidos mas
são mais ativas no
fígado.
Nos tecidos onde existe
glicose-6-Pase a
galactose pode
converter-se em glicose
e aumentar a glicemia.
CO2
A equação soma que descreve as ações da cínase da galactose, da uridiltransférase da galactose-1-P e da 4-epimérase:
Galactose + ATP → Glicose-1-P + ADP
Quando há défice de atividade de uma das 3 enzimas do metabolismo específico da
galactose (cínase da galactose, uridil-transférase da galactose-1-fosfato e 4-epimérase
da UDP-glicose) há aumento da galactose no plasma. As doenças congénitas
designam-se galactosemias porque, nestas doenças, a galactose plasmática está
aumentada, aumento este que se agrava sempre que o indivíduo bebe leite.
A galactosemia mais grave e a mais conhecida é a
NADP+
NADPH
ATP
ADP
A galactosemia clássica é
uma doença autossómica
recessiva causada por
mutações no gene da uridiltransférase da galactose-1fosfato.
Cínase da
galactose
UDP-Glicose
Uridil
transférase da
galactose-1-P
4-Epimérase
2- As cataratas (opacificação do cristalino) são uma
consequência da conversão da galactose em
galactitol. O seu desenvolvimento é prevenido pela
Glicose-1-P
dieta isenta de galactose.
O galactitol formado acumula-se no cristalino e têm efeito
osmótico…
Outra hipótese é que o consumo de NADPH leve à
diminuição de GSH e a stress oxidativo…
3- As alterações que persistem ao longo da vida (alterações da fala, baixo QI,
disfunção ovárica nas mulheres; são independentes da terapêutica) poderão ser
causadas (1) por alterações no conteúdo em resíduos de galactose nas
glicoproteínas e glicolipídeos ou/e (2) por diminuição de fosfolipídeos contendo
inositol (inositídeos). Estas alterações não são tratadas nem prevenidas pela dieta.
Uma das hipóteses é que na origem destas alterações da galactosemia clássica esteja
a ação inibidora da galactose-1-P (cuja concentração intracelular está sempre
aumentada, mesmo quando se faz dieta sem galactose) nas galactosil-transférases e
na fosfátase de inositol-1-fosfato.
Galactose-1-P inibe galactosiltransférases porque compete
com UDP-Gal pelo centro ativo
UDP-galactose
Inositol-1-fosfato
-
-
1- A patogenia dos sinais e sintomas
agudos (“crise tóxica neonatal”:
vómitos, perda de apetite, diarreia,
letargia, insuficiência hepática,
falência tubular renal e,
eventualmente, sepsis e morte) é
desconhecida, mas estará
relacionada com o aumento das
concentrações intracelulares de
galactose-1-P e galactitol. Trata-se
eficazmente com dieta isenta de
galactose.
galactosemia clássica.
Redútase das
aldoses
Galactitol
Patogenia das alterações observadas na galactosemia por deficit de
uridil-transférase da galactose-1-P
Galactose-1-P inibe uma
enzima do metabolismo
dos inositídeos (a fosfátase
de inositol-1-P)
Glicolipídeos
e
glicoproteínas
inositol
inositídeos
Bibliografia:
1. Steinmann, B., Gitzemann, R. & van den Berghe, G. (2008) Disorders of fructose metabolism in
The online metabolic and molecular bases of inherited disease – OMMBID. (Valle, D., Beaudet, A.
L., Vogelstein, B., Kinzler, K. W., Antonarakis, S. E. & Ballabio, A., eds), McGraw-Hill, Inc, New
York.
2. Steinmann, B., Santer, R. & van den Bertghe, G. (2006) Disorders of Fructose Metabolism in
Inborn Metabolic Diseases (Fernandes, J., Saudubray, J.-M., van den Berghe, G. & Walter, J. H.,
eds) pp. 135-142, Springer Medizin Verlag, Berlin.
3. Bouteldja, N. & Timson, D. J. (2010) The biochemical basis of hereditary fructose intolerance, J
Inherit Metab Dis. 33, 105-12.
4. Ferri, L., Caciotti, A., Cavicchi, C., Rigoldi, M., Parini, R., Caserta, M., Chibbaro, G., Gasperini,
S., Procopio, E., Donati, M. A., Guerrini, R. & Morrone, A. (2012) Integration of PCR-Sequencing
Analysis with Multiplex Ligation-Dependent Probe Amplification for Diagnosis of Hereditary Fructose
Intolerance, JIMD Rep. 6, 31-7.
5. Ali, M., Rellos, P. & Cox, T. M. (1998) Hereditary fructose intolerance, J Med Genet. 35, 353-65.
6. Berry, G. T. (2006) Disorders of Galactose Metabolism in Inborn Metabolic Diseases
(Fernandes, J., Saudubray, J.-M., van den Berghe, G. & Walter, J. H., eds) pp. 121-130, Springer
Medizin Verlag, Berlin.
7. Bosch, A. M. (2006) Classical galactosaemia revisited, J Inherit Metab Dis. 29, 516-25.
8. Leslie, N. D. (2003) Insights into the pathogenesis of galactosemia, Annu Rev Nutr. 23, 59-80.
9. Yasawy, M. I., Folsch, U. R., Schmidt, W. E. & Schwend, M. (2009) Adult hereditary fructose
intolerance, World J Gastroenterol. 15, 2412-3.
10. Fridovich-Keil, J. L. (2006) Galactosemia: the good, the bad, and the unknown, J Cell Physiol.
209, 701-5.
11. Berry, G. T. (2011) Is prenatal myo-inositol deficiency a mechanism of CNS injury in
galactosemia?, J Inherit Metab Dis. 34, 345-55.