Mariana Santos
Turma 121-Medicina
Antibióticos
Parte I- Antibióticos de ação na parede bacteriana
1. Introdução
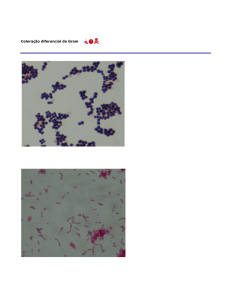
* Exemplos de bactérias Gram-positivas- várias espécies de:
- Estreptococos;
- Estafilococos;
- Enterococos.
* Exemplos de bactérias Gram-negativas:
- Vibrão Colérico;
- Colibacilo;
- Salmonelas.
* Observação: Entre a grande variedade de doenças provocadas por cocos salientam-se:
- Pneumonia nosocomial (adquirida em meio hospitalar);
- Pneumonia adquirida na comunidade;
- Infecções da pele e tecidos moles.
2. Beta-lactâmicos
Mecanismo de ação: Os beta-lactâmicos são assim chamados pela presença química de
um anel beta-lactâmico. Eles tem poder bactericida e atuam se ligando a um grupo de
proteínas da membrana plasmática, denominadas Proteínas Ligadores de
Penicilina(PBP), que funcionam como enzimas necessárias à síntese das
peptidoglicanas da parede bacteriana. Assim, eles atuam impedindo a síntese da parede
bacteriana. Os beta-lactâmicos atingem mais facilmente as bactérias Gram positivas do
que as bactérias Gram negativas. Isto se deve ao fato de as bactérias Gram negativas
apresentarem uma membrana externa, onde se encontram porinas(canais proteicos), que
devem ser atravessados por este tipo de antibiótico.
Mecanismo de resistência: se dá principalmente por 3 formas:
IProdução de uma beta-lactamase(enzima capaz de clivar o anel beta-lactâmico)principal mecanismo de resistência dos beta-lactâmicos.
IIPBP com baixa afinidade pelo antibiótico.
IIIPorinas que dificultam ou impedem a passagem de antibióticos- só existe nas
bactérias Gram negativas.
A associação de antibióticos beta-lactâmicos com inibidores da beta-lactamase tem
ampliado significativamente o espectro desses antibióticos, tanto para Gram positivos
como para Gram negativos. Exemplo destes inibidores: clavulanato, sulbactam. As
associações amoxicilina+clavulanato e ampicilina+sulbactam têm eficácia garantida
contra Gram+, Gram- e anaeróbios, sendo excelentes drogas para o tratamento de
infecções comunitárias polimicrobianas, como pneumonia aspirativa, pé diabético
infectado e sinusite crônica.
2.1. Penicilinas
a) Penicilina G(benzil-penicilina)- droga mais eficaz contra determinados cocos Gram+,
bacilos Gram+, cocos Gram-, anaeróbios da boca e orofaringe e espiroquetas. De forma
geral, os germes Gram- possuem resistência natural à penicilina G, pelo mecanismo de
resistência III. A penicilina G é mal absorvida no TGI e deve ser administrada por via
parenteral.
Observação: Pencilina G benzatina(Benzetacil)- não atravessa a BHE, administrado por
via IM x Penicilina G cristalina, administrada por via IV, usada no tratamento da
meningite.
b) Penicilina V(fenoximetil-penicilina)- tem excelente absorção por via oral(vantagem).
c) Penicilinas penicilinase-resistentes- penicilinas capazes de resistir à penicilinase
produzida pelo Staphylococcus aureus. Exemplo: oxacilina.
d) Aminopenicilinas- ao contrário dos 3 grupos anteriores, atravessam as “porinas” da
membrana externa dos gram negativos(E.coli, Salmonella sp., Shigella sp,
H.influenzae). Também são eficientes contra Gram+, mas não tanto quanto a Penicilina
G. As aminopicilinas, entretanto, são facilmente hidrolizadas pelas beta-lactamases(é o
que ocorre com 15-30% dos H.influenzae da comunidade). Exemplos de
aminopenicilinas: ampicilina e amoxicilina.
e) Carboxipenicilina
f) Ureidopenicilina
2.2. Cefalosporinas
a) Cefalosporinas de 1ª geração: representadas pela cefalotina, cefazolina e cefalexina.
São eficazes contra a maioria dos germes Gram+, mas são efetivos apenas contra
poucos Gram-. A cefalotina e a cefazolina podem ser usadas no tratamento de
infecções de pele e tecido subcutâneo, mas, neste caso, são menos eficazes que as
penicilinas. A cefalexina e o cefadroxil são as drogas de escolha para o tratamento oral
de infecções estafilocócicas de pele e subcutâneo, já que em nosso mercado não há
análogos da oxacilina por via oral.
b) Cefalosporinas de 2ª geração: representados pelo cefuroxime e cefoxitina possuem
um espectro mais amplo para Gram-, quando comparados às de 1ª geração. O
cefuroxime é uma droga de extrema eficácia contra o H.influenzae, M.catarrhalis e
N.gonorrhoeae e é muito utilizado no tratamento das infecções respiratórias
comunitárias, pela sua eficácia anti-pneumocócica e anti-hemófilo. A cefoxitina é mais
eletiva do que o cefuroxime contra as enterobactérias. Um problema limitante da
cefoxitina é a sua alta capacidade de induzir beta-lactamases pelas bactérias da família
Enterobacteriaceae.
c) Cefalosporinas de 3ª geração: caracterizados pela sus estabilidade às beta-lactamases
produzidas pelos germes Gram- entéricos. O uso indiscriminado das cefalosporinas de
3ª geração nos hospitais induziu o aparecimento de enterobactérias com resistência a
todos os beta-lactâmicos, menos os carbapenêmicos. Exemplos: Ceftriaxone.
d) Cefalosporinas de 4ª geração: um exemplo é o cefepime. Reservadas para os casos de
infecção nosocomial por Gram- multiresistentes.
Observação: nenhuma cefalosporina é eficaz contra o Enterococcus fecalis.
2.3. Carbapenêmicos: são extremamente resistentes à clivagem pelas beta-lactamases das
bactérias Gram+ e Gram-, incluindo os anaeróbios. Exemplo: imipinem. O imipinem, por
exemplo, pode se associar à amicacina, com o obetivo de destruir todas as cepas das
bactérias e evitar o fenômeno de resistência induzida.
2.4. Monobactâmicos: atividade apenas contra Gram- aneróbios.
2.5. Toxicidade
*De uma forma geral, os beta lactâmicos são bem tolerados na gravidez.
Penicilinas
Hipersensibilidade cutânea(10%)
Anemia hemolítica auto-imune
No SNC: convulsões e mioclonias
Hemorragia
Cefalosporinas
Hipersensibilidade cutânea(1-5%)
Coombs direto positivo
Sangramento(interfere c/ o metabolismo da
vit.k)
Diarréia
3. Glicopeptídeos- vancomicina. Não tem efeito em nenhum germe Gram-, por não
atravessar a membrana externa dessas bactérias.
4. Polimixina B- exclusiva para germes Gram-.