1) O que são fármacos? Há sinônimos? É correto afirmar que o fármaco atua sobre
o organismo? E o inverso?
Fármacos são substancias quimicamente conhecidas usadas para certas finalidades
como prevenção, tratamento e auxilio de diagnostico. Droga é sinônimo de fármaco,
mas medicamento, tal como elencado por alguns autores, não é sinônimo de fármaco
visto que nem todo medicamento há fármaco como o placebo. A farmacologia se
divide em farmacodinâmica e farmacocinética. A farmacodinâmica estuda a ação do
fármaco sobre o organismo (mecanismo de ação). A farmacocinética estuda a
atuação do organismo sobre o fármaco que envolve absorção;distribuição;
biotransformação; excreção. ( determina a chegada do fármaco ao local de ação)
2) Como os fármacos são classificados?
São classificados em estruturalmente específicos e inespecíficos. Os estruturalmente
específicos possuem atividade farmacológica diretamente relacionada á estrutura
química. Este fármaco sempre atuará em macromoléculas (transportadores de
membrana, canais iônicos, ácidos nucléicos, receptores). Em fármacos
estruturalmente inespecíficos, a atividade farmacológica não está essencialmente
correlacionada á estrutura química, mas á pressão de vapor, como por exemplo a
ação do éter e álcool sobre os neurônios que são depressores do SNC.
3) O que são receptores?
Descreve as moléculas alvo por meio das quais mediadores fisiológicos solúveis
atuam e produzem seus efeitos.
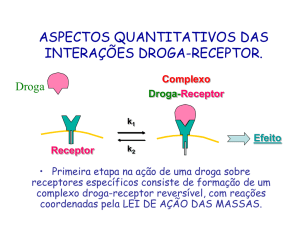
3) Qual a condição para que um determinado fármaco atue sobre um receptor?
Se a estrutura química do fármaco for compatível á estrutura do receptor, se formará
um complexo. Portanto a afinidade é um fator para a ocorrência da ligação, assim
quando ocorre o encontro ( lei de ação das massas) e há afinidade, ocorre a
formação do complexo.
4) Quando um receptor passa para o estagio de ativação?
O receptor passa para o estagio de ativação quando um fármaco for capaz de mudar
a conformação do receptor tornando-o ativado. Desta forma, subentende-se que o
fármaco possui afinidade e capacidade de ativar o receptor, recebendo a
denominação de agonista do receptor. Desse processo resulta na ativação da via de
sinalização, provocando um evento intracelular (resposta).
5) Quais são os subtipos de agonistas? Diferencie-os.
Agonistas totais e parciais são subtipos de fármacos agonistas. Agonistas totais
produzem sempre resposta máxima, mesmo sem atuar em todos os receptores.
Agnonistas parciais nunca produzem resposta máxima, mesmo ativando 100% de
seus receptores.
6) O que são fármacos antagonistas? Ele produz efeito?
São aqueles que possuem afinidade mas não possuem eficácia, ou seja, não são
capazes de ativar o receptor. Isso significa que não haverá evento intracelular
(resposta). Esses fármacos produzem efeitos porque impedem a ativação do receptor
pelo ligante endógeno, uma vez que o agonista não pode se ligar ao seu receptor.
7) Quais são as diferenças o antagonista irreversível e o reversível?
O antagonista reversível, após um período, a ligação se desfaz e o aumento da
concentração de um suposto agonista potencializa a quebra da ligação com o
antagonista. O antagonista irreversível, mesmo que se aumente a concentração do
agonista, a ligação não se quebra, e acaba por inativar o receptor o que resulta no
recolhimento do complexo pela célula. Quando a ligação é fraca, menos tempo o
ligante fica conectado ao receptor devido ao gasto energético de formação e de
quebra.
8) Defina:
Antagonistas alostéricos:
se ligam num sitio ao lado; não competem com o agonista; o receptor muda a sua
forma; faz o receptor perder a afinidade pelo agonista; sitio de ligação diferente do
agonista.
Antagonistas inverso:
fármaco que se liga no receptor (tem afinidade), muda a conformação do receptor
mas ao invés de ativá-lo, acaba por inativar o receptor. Nesta situação, a via de
sinalização tem atividade mesmo sem o agonista.
9) O que ocorre quando há a super-estimulação de um receptor?
Quando o agonista de modo demasiado ocorrerá uma dessensibilização desse
receptor. Na célula, ela recolhe o receptor e inibe-se a via de sinalização intracelular
ligada á aquele receptor. Isso resulta na perda de efeito do agonista. Exemplo:
descongestionante nasal- são agonistas de um receptor chamado de alfa-1 que faz o
vaso contrair; diminuição do fluxo sanguineo da mucosa nasal; a célula recolhe o
receptor; declínio do efeito produzido.
10) A que forças estão sendo submetidos os íons de sódio?
Como o sódio é um íon extracelular, ele esta submetido á força difusiva e esta
submetido á força de diferença de potencial.
11) o que ocorre na miatenia? Por que a "fraqueza” progredia ao longo do tempo?
Na miastenia o paciente começa a produzir anticorpos que atuarão como
antagonistas, impedindo a ligação do neurotransmissor agonista, a acetilcolina
produzida no axoplasma. Desse modo, o a Ach está sendo liberada mas não há
receptores disponíveis para que possa ocorrer a ligação. As enzimas
acetilcolinesterase e a butirilcolinesterase são responsáveis pela degradação da
acetilcolina presente na fenda. Deste modo a contração muscular começa a diminuir.
No inicio da doença havia receptores bloqueados mas o ligante endógeno (Ach) é
agonista total e, assim produz resposta máxima mesmo com os receptores
bloqueados. Com a progressão da doença o numero de receptores bloqueados
aumentou, o que impossibilita a ligação com os receptores e, por sua vez,
potencializa a degradação da Ach pela Ache. E desta forma, ao final do dia,
esgotou-se a reserva funcional do músculo, essencial para a deflagração funcional
do músculo estriado esquelético.
12) Qual fármaco foi usado para diagnostico e por quê? Qual fármaco foi usado para
tratamento?
Ambos atuam como inibidores da colinesterase, a piridostigmina e o edrofônio.
potencializando o aumento da concentração de Ach ou seja, ocorre um aumento da
concentração do agonista e assim esses são capazes de deslocar os anticorpos que
bloqueiam os receptores. O edrofonio é usado para diagnostico devido ao seu curto
efeito. Já a piridostigmina é usado para tratamento uma vez que o aumento de
acetilcolina ocorre em todos os locais onde se produz esse neurotransmissor o que
resulta em efeitos colaterais indesejáveis que no caso deste fármaco o tempo de
efeito é maior.
13) Como podem ser feitos o diagnostico da miastenia?
Diagnostico pode ser clinico, laboratorial (anticorpos); farmacológicos (edrofonio) e
o tratamento pode ser feito por imunossupressores (corticóides); plasmaferese;
timectomia.
14) Como o sistema nervoso é dividido anatomicamente?
O sistema nervos é dividido em SNC que compreende o encéfalo e a medula. O
SNP se localiza fora do SNC, inclui nervos cranianos, que se originam no encéfalo;
os nervos espinais (nervos mistos) , que se originam da medula espinal; e os
gânglios associados a eles.
15) Como o SN é dividido funcionalmente?
O SNP é dividido em componente eferente (motor) e componente aferente
(sensorial). O componente motor é subdividido em sistema somático, através do
qual os impulsos originados do SNC são transmitidos diretamente, através de um
único neurônio, aos músculos esqueléticos. No sistema autônomo (visceral), onde,
ao contrario, os impulsos nervosos do SNC primeiramente são transmitidos a um
gânglio autônomo através de um neurônio; um segundo neurônio originado no
gânglio autônomo em seguida transmite os impulsos á musculatura lisa , e á
cardíaca, ou a glândulas.
16) O que são gânglios ?
Corpos de neurônios situados fora do sistema nervoso central tendem a se agrupar,
formando dilatações que são os gânglios. Assim neurônios, cujos corpos celulares
estão localizados fora do SNC e sim nos gânglios são chamados de neurônios pósganglionares. Aqueles em que os corpos celulares estão no SNC são chamados de
pré-ganglionares.
17) Quais são as diferenças entre o sistema nervoso visceral e o somático?
a)Os impulsos que seguem do SN somático terminam no músculo estriado
esquelético, enquanto os que seguem pelo SN autônomo terminam no músculo
cardíaco, liso ou em glândulas.
b) o SN somático é voluntario e o SN visceral é involuntário.
c) Segundo o ponto de vista anatômico, no SN somático parte uma fibra única de
ligação entre o SNC e o órgão efetor, não ocorre sinapse. O SN visceral possui dois
neurônios unindo o SNC e o órgão efetor. Corpos celulares fora do SNC se
localizam em gânglios. Um dos corpos celulares esta contido no SNC e outro no SN
periférico.
d) No SN somático as fibras são mielinizadas ao passo que somente as fibras préganglionares no SN autônomo são mielinizadas.
18) Quais são as diferenças entre o SN simpático e parassimpático?
a)Tanto as fibras pré-ganglionares do SN simpático quanto do parassimpático, assim
como as fibras do SN parassimpático, são colinérgicas. Entretanto a maior parte das
fibras simpáticas são adrenérgicas. Com exceção das fibras que inervam as gl.
Sudoríparas e os vasos dos músculos estriados esqueléticos que, apesar de serem
simpáticas segundo a origem toracolombar, são colinérgicas.
b) Segundo a disposição anatômica, as fibras simpáticas partem da região
toracolombar, e as fibras parassimpáticas partem da região sacral e cervical.
c) Em geral produzem efeitos antagônicos mas não são em todos os casos.
d) o SN parassimpático têm ações mais localizadas a um órgão ou setor do
organismo, enquanto no SN simpático as ações tendem a ser mais difusas, atingindo
vários órgãos. A base anatômica dessa diferença reside no fato de que os gânglios
do parassimpático estarem próximos ás vísceras, fazem com que a distribuição
destas torne-se restrita.
e) No SN parassimpático as fibras pré-ganglionares são longas, tanto as pós são
curtas. O SN simpático apresenta fibras pré-ganglionares curtas que forma a cadeia
paravertebral.
f) O acionamento do simpático envolve uma situação em que envolve a mobilização
de energia e o acionamento do parassimpático esta relacionado a situações de calma.
g) As fibras pré-ganglionares do simpático atuarão em receptores nicotínicos do
tipo N. e as pós ganglionares liberam noradrenalina e seus receptores no órgão
efetor são alfa e beta. As fibras pré-ganglionares do parassimpático atuarão em
receptores nicotínicos. E as pós-ganglionares atuam em receptores muscarinicos.
19) Descreva os efeitos do SN parassimpático:
a) Coração:
diminui a atividade cardíaca
diminui a freqüência
(interfere um pouco na força dos átrios e não interfere nos ventrículos)
b) Brônquios:
Constrição dos brônquios e bronquíolos
c) Trato gastrointestinal
aumento da motilidade
relaxamento dos esfíncteres
aumento da secreção gástrica
d) Trato urinário
relaxamento dos esfíncteres (contração da musculatura lisa )
e) Vasos
fisiologicamente a Ach atua pouco uma vez que não há fibras do parassimpático
chegando ao vaso. Há receptores muscarínicos mas a falta de fibras não promove
muita liberação de Ach.
f) pupila
miose (visão acomodada para perto)
g) gl. Exócrinas
são estimuladas pelo parassimpático
inervação na maior parte é simpática (origem toracolombar)
fibras são inteiras colinérgicas
20) o que é parassimpatomimetico e simpatomimético? Há subtipos?
São drogas que imitam a atividade do SN simpático são chamada de
simpatomimética. O parassimpatomimético de ação direta corresponde ao próprio
fármaco atuar sobre os receptores muscarinicos, ativando-os e aumentando a
atividade do parassimpatico. O parassimpatomimetico atua aumentando a Ach e esta
em excesso ativara os receptores muscarinicos.
21) Descreva o mecanismo de quebra da Ach:
Quando ocorre a interação da Ach e Ache ocorre quebra de ligação éster do sitio
esterásico.
Colina é liberada e logo em seguida o acetato
A enzima fica acetilada pelo resíduo de acetato que permanece ligado por um
período.
22) Qual é a ação do malation? Em que ele difere dos demais anticolinesterásicos?
O malation é um anticolinesterárico, o que resulta no aumento de Ach, constituindo
um fármaco parassimpatomimético de ação indireta. O edrofônio possui ação curta
pois sua interação com a Ache é de curta duração, ou seja, a enzima permanece
pouco tempo bloqueada. O edrofônio, por ser hidrossolúvel ela é eliminada
rapidamente e assim é usada para diagnostico da miastenia. Carbamatos como a
pridostigmina, a neostigmina, fisiostigmina, rivostigmina; a tacrina; donepezila;
galantamina; são ésteres e assim servem de substrato para a enzima e realizam uma
interação semelhante à Ach. No caso dos carbamatos, os resíduos permanecerão por
horas, bloqueando a enzima, permanecendo inibida.
23) Como os anticolinesterásicos são usados?
Usos: tratamento sintomático da miastenia – piridostigmina, neostigmina – são
hidrossolúveis e não atravessam a barreira hematoencefalica.
- carbamatos- podem ser usados para tratamento de pacientes com retenção urinária,
no caso de trauma, cirurgia, pois aumentam a Ach no parassimpático ocorrendo
contração da musculatura lisa e assim estimulo à micção. Contra indicado no caso
de obstrução das vias
- hipotonia intestinal ou atonia intestinal- no aumento de Ach, ocorre a contração da
musculatura e aumento da motilidade num retorno de cirurgia por exemplo
- pacientes com Alzheimer possuem diminuição de Ach em determinadas áreas do
SNC- rivastigmina, tacrina, donepezila, galantamina ( fármacos lipossolúveis para
que atravessem a barreira hematoencefálica)
- alguns carbamatos são usados como praguicidas- Temic ( chumbinho)
24) Como pode ocorrer a intoxicação por organofosforado? Quais são os sintomas?
Como os oraganofosforados são lipossolúveis podem ser absorvidos pela pele; são
voláteis e assim podem ser inalados na manipulação; pode ocorrer intoxicação pode
ingestão no caso de suicídio. A intoxicação resulta na exacerbação da atividade do
sistema parassimpático, o que resulta no aumento de Ach em todos os locais em que
ela é produzida decorrente da ação anticolinesterásica do fármaco. Desta forma,
resulta em incontinência urinária, cólica abdominal, dificuldade de respirar devido á
exacerbação de secreção e contrição dos brônquios e bronquíolos, miose, o aumento
de Ach na placa motora aumentava e depois a musculatura paralisava decorrente do
bloqueio neuromuscular despolarizante, convulsão e depressão do SNC, depressão
do sistema respiratório decorrente de contaminação por organofosforados que são
lipossolúveis e atravessam a barreira hematoencefalica.
25) Um paciente intoxicado por carbamatos ou organofosforados podem ser tratados
por que procedimentos?
Medidas gerais
-manutenção das funções vitais
- tratamento de suporte
- descontaminação trato gastrointestinal
Intoxicação oral
- lavagem gástrica
- indução ao vomito
- carvão ativado ( carvão com superfície de contato maior – usado para impedir a
absorção daquilo que está no trato gastrointestinal mas não funciona muito para
praguicidas )
Intoxicação por via inalatoria ou dérmica
- banho
- intubação com diazepan ( convulsão)
- administração de atropina no caso de organofosforado – fármaco que bloqueia os
receptores muscarinicos decorrentes da superestimulação colinérgica.
26) Qual é o principio de ação da atropina? E da pralidoxima?
A atropina atua sobre os receptores muscarinicos eu estavam sendo
exacerbadamente estimulados pela elevada concentração do agonista de receptores
muscarinicos, a Ach. Assim a atropina atua bloqueando os receptores muscarínicos,
atuando como um fármaco parassimpatolitico, revertendo o quadro como midríase, a
respiração torna-se mais facilitada. A pralidoxima retira o resíduo de fósforo do
organofosforado na Ache. Após 24 horas ocorre a saída dos radicais, e assim ocorre
a intensificação da ligação com o fósforo (envelhecimento da enzima), assim fica
inviável o uso do farmaco pois a enzima não voltara á atividade. No caso de
intoxicação por carbamatos não há a necessidade de uso da pralidoxima, visto que a
ação dos carbamatos não é irreversível, mas uma ação longa (exceto por temic).
Desta forma, após algumas horas a enzima iria voltar a tividade e iria metabolizar a
Ach.
27) Quais são os fármacos agonistas muscarinicos resistentes á colinesterase? Qual
não é resistente á colinesterase ? Como devem ser administradas?
A acetilcolina é muito sensível á ação da colinesterase, assim seu uso é tópico uma
vez que há colinesterase no plasma. Carbacol e betanecol são resistentes á ação da
colinesterase e podem ser usados por via sistêmica. A metacolina, embora seja um
pouco mais resistente do que a Ach quanto á ação da colinesterase, ela ainda sofre a
ação dessa.
28) O que difere entre os fármacos requeridos acima ?
Eles diferem quanto á seletividade ao receptor muscarínico, e quanto á resistência á
ação da colinesterase. Em teoria determinados fármacos só atuariam em um receptor
específico, mas há aqueles que são relativos devido á semelhança. A diminuição da
seletividade conduz a eventos muito sistêmicos.
29) Dentre os fármacos agonistas listados, quais são os mais seletivos e quais são os
menos seletivos pelos receptores muscarinicos ou nicotínicos?
A Ach são os menos seletivos, atuando em receptores muscarínicos e nicotínicos. A
metacolina atua em ambos os receptores, mas um pouco menos em receptores
nicotínicos. O carbacol atua em ambos os receptores, mas atua um pouco menos nos
receptores nicotínicos ( atua neles um pouco mais do que a metacolina). O betanecol
é bastante seletivo para receptores muscarínicos.
30) Quais são os efeitos produzidos pelos agonistas muscarínicos?
Exacerbação do sistema nervosos parassimpático:
- Braquicardia ( diminuição da frenquência)
- Broncoconstrição
- (pouca inervação do parassimpático mas há receptores muscarínicos e a presença
do agonista os ativa) – Vasodilatação
- diminuição da PA
- Aumento da secreção traqueobrônquica
- Aumento da motilidade
- Relaxamento dos esfíncteres
- Aumento da secreção gastrointestinal
- Contração da bexiga
- Miose
- Atividade excitatória sobre o SNC ( relacionada ao estado de vigília, á memória)
31) Usos farmacológicos de agonistas muscarinicos?
Condição – diagnostico de hiperreatividade brônquica ( pessoas sensíveis a
estímulos externos que podem provocar crises de broncoespasmos)
Fármaco: metacolina por via inalatoria
Se o individuo for responsivo demais ao fármaco ele terá broncoespasmo. Por ser
degradada e removida rapidamente, mas ao mesmo tempo possuir tempo suficiente
para disparar o determinado efeito, ela é usada para que o paciente não permaneça
com os efeitos a longo prazo.
Condição- hipotonia gastrointestinal não obstrutiva (geralmente relacionado ao
retorno de cirurgia ou á problemas de ordem orgânica )
(aumento da contração)
Condição- retenção de líquido, micção alterada sem obstrução
Fármaco: betanecol
(aumento da micção)
Condição- cirurgia de catarata
Fármaco: Ach
(miose)
Condição- Glaucoma ( uma das causas associadas ao aumento da pressão intraocultar)
Fármaco: pilocarpina
( drenagem intra-ocular)
Condição- xerostomia ( boca seca); síndrome de Sjögren
Fármaco: Pilocarpina e civimelina
(Aumento de secreção)
32) Quais efeitos colaterais pode estar submetido um individuo que administrar um
fármaco que seja um agonista muscarinico?
Hipotensão – relacionada á braquicardia ou á vasodilatação
Ruborização – relacionada á vasodilatação
Broncoespasmo e broncocontrstrição
Secreção traqueobrinquica
Incontinência fecal e urinaria
Ulcera e gastrite
Dificuldade de enxergar de perto
Sudorese, rinorreia, sialorreia, lacrimejamento excessivo
33) Há contra indicações quanto ao uso de agonistas muscarinicos?
Pacientes :
- asmáticos
- hipotensos, com histórico de insuficiência coronariana (não é capaz de irrigar o
coração, pouco sangue chega, baixa quantidade de sangue que chega aos tecidos, PA
reduzida, vasodilatação)
- possuem obstrução no trato urinário e gastrointestinal
- calculo renal
- fecaloma
- gastrite/ulcera
- hipertireoidismo ( pode resultar em arritmia cardíaca)