![[editar] Hemostasia Primária](//s1.studylibpt.com/store/data/002169050_1-068c83c7b19b32328fa4a39d5d21a00b-768x994.png)
Daiane
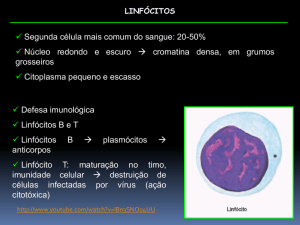
Coagulação sanguínea
Origem: Wikipédia, a enciclopédia livre.
Ir para: navegação, pesquisa
A coagulação sanguínea é uma sequência complexa de reações químicas que resultam
na formação de um coágulo de fibrina. É uma parte importante da hemostasia (o
cessamento da perda de sangue de um vaso danificado), na qual a parede de vaso
sanguíneo danificado é coberta por um coágulo de fibrina para parar a sangramento e
ajudar a reparar o vaso danificado. Desordens na coagulação podem levar a um aumento
no risco de hemorragia ou trombose e embolismo.
A coagulação é semelhante nas várias espécies de mamíferos. Em todos eles o processo
envolve um mecanismo combinado de células (plaquetas) e proteínas (fatores de
coagulação). Esse sistema nos humanos é o mais extensamente pesquisado e
consequentemente o mais bem conhecido. Esse artigo é focado na coagulação sanguínea
humana.
Visão geral
Em um indivíduo normal, a coagulação é iniciada dentro de 20 segundos após a lesão
ocorrer ao vaso sanguíneo causando dano às células endoteliais. As plaquetas formam
imediatamente um tampão plaquetário no local da lesão. Essa é a chamada hemostasia
primária. A hemostasia secundária acontece quando os componentes do plasma
chamados fatores de coagulação respondem (em uma completa cascata de reações) para
formar fios de fibrina, que fortalecem o tampão plaquetário. Ao contrário da crença
comum, a coagulação a partir de um corte na pele não é iniciada pelo ar ou através da
secagem da área, na verdade ocorre através das plaquetas que se aderem e que são
ativadas pelo colágeno do endotélio do vaso sanguíneo que fica exposto, quando
cortado o vaso. As plaquetas ativadas então liberam o conteúdo de seus grânulos, que
contém uma grande variedade de substâncias que estimulam uma ativação ainda maior
de outras plaquetas e melhoram o processo hemostásico..
[editar] Hemostasia Primária
Vasoconstrição: primeiramente o vaso lesado se contrai.
Adesão: Inicia-se quando as plaquetas se aderem ao endotélio vascular. Essa aderência
acontece com uma ligação entre a glicoproteína Ib/IX/V na superfície das plaquetas e
colágeno exposto durante a lesão do endotélio. Essa ligação é mediada pelo fator de
von Willebrand que funciona como uma "ponte" entre a superfície da plaqueta e o
colágeno. Quando ocorre uma desordem qualitativa ou quantitativa deste fator ocorre
a Doença de von Willebrand. A aderência leva a ativação plaquetária. Quando ocorre
falta da glicoporteína Ib ocorre a Síndrome de Bernard-Soulier.
Ativação Plaquetária: Quando ocorre a ativação das plaquetas, elas mudam de forma e
liberam conteúdos dos seus grânulos no plasma entre eles produtos de oxidação do
ácido araquidônico pela via cicloxigenase (PGH2 e seu produto, o tromboxane), ADP,
fator de ativação plaquetária (PAF). Quando ocorre uso de aspirina por um indivíduo,
ocorre a inativação da enzima cicloxigenase evitando a síntese de PGH2 e tromboxane
e ocorre um prolongamento do tempo de sangramento.
Agregação plaquetária: as plaquetas se agregam uma às outras, formando o chamado
"trombo branco".
[editar] Hemostasia Secundária
[editar] Cascata de Coagulação
Cascata de Coagulação. Legenda: HMWK =Cininogênio de Alto Peso Molecular, PK=
Precalicreína, TFPI =Inibidor do Fator Tissular. Seta preta= conversão/ativação de fatores. Seta
vermelha=ação dos inibidores. Seta Azul= reações catalisadas por fatores ativados. Seta Cinza=
várias funções da trombina.
Possui duas vías: intrínseca (vía da ativação de contato) e extrínseca (vía do fator
tissular). Ambas vías tem grande importância e acabam se juntando para formação do
coágulo de fibrina. Os fatores de coagulação são numerados por algarismos romanos e a
adição da letra a indica que eles estão em sua forma ativada. Os fatores de coagulação
são geralmente enzimas (serino proteases) com exceção dos fatores V e VIII que são
glicoproteínas e do fator XIII que é uma transglutaminase. As serino proteases agem
clivando outras proteínas.
[editar] Vía intrínseca
Necessita dos factores de coagulação VIII, IX, X, XI e XII além das proteínas précalicreína (PK), cininogênio de alto peso molecular (HWHK) e íons cálcio.
Começa quando a PK, o HWHK, factor XI e XII são expostos a cargas negativas do vaso
lesado, isso é chamado de "fase de contacto".
A pré-calicreína então converte-se em calicreína e esta activa o fator XII.
O fator XII activado acaba convertendo mais prekalicreína em calicreína e activando o
factor XI. Na presença de íos cálcio, o fator XI ativado ativa o IX. Por sua vez o factor IX
activado junto com o factor VIII activado, levam à activação do factor X. Deste modo, o
complexo enzimático constituído pelo factor X activado, juntamente com o factor V
activado e Ca++, denomina-se de Protrombinase.
[editar] Vía Extrínseca
Após a lesão vascular, o fator tecidual (fator III) é lançado e forma junto ao fator VII
ativado um complexo (Complexo FT-FVIIa) que irá ativar os fatores IX e X.
O fator X ativado junto ao fator V ativado formam um complexo (Complexo
protrombinase) que irá ativar a protrombina em trombina.
A trombina ativa outros componentes da coagulação entre eles os fatores V e VII (que
ativa o fator XI que por sua vez ativa o fator IX). Os fatores VII, juntamente com o
factor tecidual e Ca++ ativados formam o Complexo Tenase Extrínseco que por sua vez
ativa o fator X.
[editar] Formação da Trombina
O ponto comum entre as duas vías é a ativação do fator X em fator Xa. Por sua vez, o
Fator Xa converte a protrombina em trombina. A trombina tem várias funções:
A principal é a conversão do fibrinogênio em fibrina. O fibrinogênio é uma molécula
constituída por dois pares de três cadeias diferentes de polipeptídeos. A trombina
converte o fibrinogênio em monômeros de fibrina e ativa o fator XIII. Por sua vez, o
fator XIIIa liga de forma cruzada a fibrina à fibronectina e esta ao colágeno.
Ativação dos fatores VIII e V e seus inibidores, a proteína C (na presença de
trombomodulina).
Ativação do Fator XIII.
[editar] Co-fatores da coagulação
Cálcio: Age mediando a ligação do Fatores IXa e Xa junto as plaquetas através da
ligação terminal dos resíduos gamma-carboxi dos fatores IXa e Xa junto a fosfolípideos
da membrana das plaquetas. O cálcio também está presente em vários pontos da
cascata da coagulação.
Vitamina K: Adiciona um carboxil ao ácido glutâmico residual dos fatores II, VII, IX e X e
também as proteínas C, S e Z.
[editar] Inibidores da Coagulação
Três substâncias mantêm a cascata da coagulação em equilíbrio. Defeitos quantitativos e
qualitativos destas susbstâncias podem aumentar a tendência a trombose.
Proteína C: Age degradando os fators Va e VIIIa. É ativado pela trombina em presença
da trombomodulina e da co-enzima porteína S.
Antitrombina: Age degradando as serino proteases (trombina, FXa, FXIIa e FIXa)
Inibidor do Fator Tissular: Inibe o FVIIa relacionado com a ativação do FIX e FX.
Exemplos de anticoagulantes farmacológicos:
Heparina
Varfarina
![[editar] Hemostasia Primária](http://s1.studylibpt.com/store/data/002169050_1-068c83c7b19b32328fa4a39d5d21a00b-768x994.png)