Marchesan IQ. Avaliando e Tratando o Sistema Estomatognático. In: Campiotto AR, Levy
C, Holzheim D, Rabinovich K, Vicente LCC, Castiglioni M, Redondo MC, Anelli W. Tratado
de Fonoaudiologia. São Paulo, Ed. Roca, Cap. 33, p.763-80, 1997.
Avaliando e Tratando do Sistema Estomatognático
Dra. Irene Queiroz Marchesan
Diretora do CEFAC – Centro de Especialização em Fonoaudiologia Clínica
Titulação: Doutor em Educação pela UNICAMP Universidade de Campinas
Endereço: Rua Cayowaá, 664 CEP 05018-000 São Paulo – SP Brasil.
Telefone: 55- 11 – 36751677
E-mail: [email protected]
www.cefac.br
Ao avaliarmos o Sistema Estomatognático não podemos nos esquecer que ele é
composto de partes duras e moles, ou seja, ossos e músculos. Portanto não adianta conhecer
apenas as partes moles, como os lábios, língua e bochechas, tendo como justificativa o fato
de que somos fonoaudiólogos, assim como não se justifica que o dentista conheça somente
as partes duras, como os ossos e os dentes.
A avaliação deverá ser completa. Não só examinaremos todas as estruturas que
compõe este sistema, como deveremos, acima de tudo, relacioná-las entre si, já prevendo o
que será possível ocorrer. Um bom clínico, ao fazer a anamnese já poderá estar examinando
seu paciente. Comportamentos, posturas, hábitos e funções podem ser observadas durante
as perguntas da anamnese, sejam estas feitas para os pais ou para o próprio paciente. Para
que isto ocorra, é claro que a pessoa a ser examinada deverá estar presente durante a
anamnese. Os terapeutas podem escolher se querem fazer a anamnese diretamente com o
paciente, só com os pais ou com os pais e o paciente. As três maneiras de colher os dados
podem ser adequadas, se bem utilizadas, e todas apresentarão aspectos positivos e
negativos. Cada terapeuta deverá encontrar para si, ou para cada caso, a melhor maneira de
conhecer a problemática dos pacientes que o procuram.
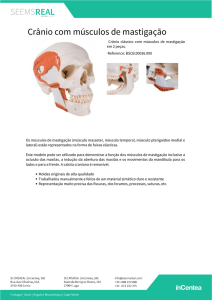
O Sistema Estomatognático, é composto por ossos, dentes, articulação temporomandibular, músculos, sistema vascular e nervoso e espaços vazios. Sobre os ossos estão as
partes moles e, portanto, ao examinarmos as partes duras, poderemos prever como ocorrem
as funções. Qualquer alteração, principalmente sobre os dentes, tenderá a levar a um
desarranjo de todo o sistema.
Dentre os principais ossos que compõem a face
destacaremos a maxila e a mandíbula. Sobre estas bases estão implantados os dentes. O ser
humano nasce, cresce se desenvolve e envelhece. Ocorrerão modificações durante toda a
vida. Sendo assim, não podemos tomar um único parâmetro de normalidade para a
avaliação. Devemos ter sempre em mente que nossas estruturas, dentro de um processo
normal de desenvolvimento, se modificam constantemente.
Um dos fatores que pode levar a estas modificações é a hereditariedade.
Observarmos as características dos familiares pode ser uma forma de obtermos indícios
sobre possíveis caminhos que o futuro crescimento de nossos pacientes pode tomar. Outro
fator interferente, e que deverá ser relevado durante o exame, é sabermos de que meio sócio
2
- econômico eles provêm. Não poderíamos deixar de citar, ainda, que exercerá grande
influência em nosso trabalho o conhecimento técnico-científico dos profissionais
envolvidos no caso, como o dentista e o otorrinolaringologista, assim como o interesse do
paciente e de sua família pelo trabalho. É também de fundamental importância que os
fonoaudiólogos mantenham-se bem informados e atualizados em relação aos problemas
com os quais pretendem atuar.
O paciente e sua família devem estar conscientes da necessidade do trabalho e
participarem de todo o processo terapêutico para que seja possível alcançar as
modificações pretendidas. Nunca é demais lembrar que qualquer modificação virá de
dentro para fora, ou seja, o profissional pode interferir, determinando o que o paciente deve
fazer mas só ele é quem poderá fazer algo por si mesmo. Sendo assim, mesmo com ótimos
profissionais trabalhando no caso, se não houver uma verdadeira participação do paciente e
de seus familiares, dificilmente conseguiremos um resultado positivo.
Faremos, a seguir, um roteiro didático para que possamos nos orientar na anamnese
e no exame de nossos clientes. Somente a partir da coleta destes dados poderemos pensar
no planejamento terapêutico.
ANAMNESE
O que usar? Roteiros prontos? Folhas em branco? Perguntas semi dirigidas? Ou será
que é melhor deixar os pais falarem sem perguntarmos nada? Temos visto que os jovens
fonoaudiólogos se perdem inicialmente a respeito do que usar ao estarem pela primeira vez
com um paciente. Não é importante que um questionário formal exista. Na verdade, tanto
faz a forma como iremos abordar a família para descobrir o que queremos saber. Se vamos
dirigi-los ou simplesmente deixar que contem livremente o que entendem como importante
para aquele momento. O essencial é que saibamos manejar, e compreender, a técnica
escolhida para a primeira entrevista. Devemos ressaltar que ambas as formas, entrevistar
sem roteiros e fazer perguntas pré estabelecidas, são maneiras interessantes e muitas vezes
fundamentais. Às vezes, é mais uma questão de rotina ou de como aprendemos a colher
dados.
Devemos, no entanto, ter claro que nenhum modelo será suficientemente bom
quando o estamos utilizando apenas porque o temos em mãos, sem compreendermos
exatamente o que o autor daquele tipo de anamnese queria quando a elaborou. Os autores
de anamneses e exames quando fazem seus roteiros, têm em sua mente um conceito do que
é o problema em questão e das possíveis causas que levaram a ele. Sendo assim, irão tentar,
através de perguntas e técnicas de exame, comprovar suas hipóteses chegando às causas do
problema. Conhecer o que aquele instrumento específico pretende, ou seja, o que o autor
daquele questionário, ou forma de entrevistar ou examinar, tinha como princípio teórico é o
mais importante. Até porque, desta maneira, saberemos se estes princípios são os mesmos
que queremos adotar e nos quais acreditamos.
Em relação às perguntas específicas para cada caso, podemos dizer que serão inúteis
se não estiverem ligadas a um conhecimento que justifique a questão. Exemplo disto seria
perguntarmos para uma mãe com quantos centímetros e com que peso seu filho nasceu e
não sabermos os parâmetros de normalidade. Outro bom exemplo seria o de uma criança de
3
seis anos que tem como queixa, simplesmente, a troca do fonema /k/ por /t/, e
perguntamos se a mãe fez abortos, quantos e em que condição. Estas perguntas não são
significativas para o caso, com certeza. Tampouco nos levam a um raciocínio clínico acerca
das possíveis causas da troca do /k/ pelo /t/ que era a queixa inicial. Muitas vezes
recorremos a um roteiro pré determinado onde existem questões as quais não sabemos o
que querem dizer, qual o parâmetro de normalidade e, até mesmo, como utilizar estes dados
no futuro. Estas perguntas e respostas acabam se tornando um monte de papel arquivado
sem significado.
O primeiro contato com o paciente deve servir, entre uma série de razões, para criar
vínculos entre terapeuta e família, criar hipóteses diagnósticas, levantar novas questões e
possíveis encaminhamentos. Como se pode perceber, fazer entrevistas e ou anamneses não
é algo fácil. Fundamentação teórica, raciocínio inferencial e alguma perspicácia, são
elementos necessários para que se obtenha com sucesso aquilo que se pretende. Um
conhecimento mínimo da patologia é condição básica para nos orientarmos dentro da
anamnese. Só desta maneira poderemos, ao final, interpretar de forma adequada o que
colhemos. Agindo desta maneira, os próximos encontros passarão a ser uma continuidade
do primeiro, não havendo a quebra entre a anamnese, o exame e a terapia. Devemos evitar
que cada bloco se torne estanque e sem vínculo com o seguinte. A anamnese, o exame e a
terapia devem ter os mesmos princípios e também uma continuidade entre eles.
SUGESTÕES PARA A ELABORAÇÃO DE UM ROTEIRO DE ANAMNESE
Primeira Parte
Se estamos confusos por onde começar, sugiro iniciarmos pela coleta de dados que
irão identificar o paciente, perguntando dados como nome, data de nascimento, nome dos
pais, profissão, endereço, escolaridade, etc. Podemos terminar esta parte com a queixa, ou
seja, com a razão que levou o paciente a nos procurar. Este momento é essencial, pois os
pais, ou o paciente, podem falar livremente sobre as razões que os trouxeram até nós, quem
os encaminhou, quais são suas expectativas de tratamento. Eles podem, enfim, contar sua
história sem que sejam interrompidos.
Segunda Parte
A partir desta primeira coleta de dados, iremos dirigir nossas questões de acordo
com a queixa apresentada na primeira parte. Temos observado que as questões das
anamneses são direcionadas basicamente na busca de causas para o problema.
Estaremos em busca das causas por três diferentes razões:
1. Para saber se a causa ainda está presente, o que dificultaria a solução do caso. Exemplo:
mordida aberta anterior com sucção de dedo.
4
2. Se a causa for genética há necessidade de orientação médica, principalmente para o
caso de nova gestações. Exemplo: síndromes.
3. Para conhecer as possíveis razões que teriam levado àquele problema, embora a causa,
propriamente dita, não esteja mais presente. Isto nos fornece elementos para o
planejamento de futuros programas de prevenção e orientação. Exemplo: uso de
mamadeira por longo prazo com furo aumentado.
As questões específicas em casos de motricidade oral serão sobre:
• Desenvolvimento global
Partir da idade atual e retornar ao passado, caso seja necessário. Quando partimos do
momento atual é mais fácil para os pais ou para o próprio paciente relatar, com
precisão, o que queremos saber. Podemos, a partir do relato deles, perguntar se sempre
foi assim ou se antes existiam estas ou outras dificuldades, e em que nível.
• Saúde anterior e atual
Fazer perguntas principalmente relacionadas a aspectos
respiratórios. Caso existam,
ou tenham existido doenças, devemos perguntar como
ocorreram, como foram
tratadas, quais medicamentos foram usados, dificuldades para curar, recidivas, mudanças
de profissionais etc. Este roteiro já nos dará uma visão das dificuldades que podemos
encontrar em nosso trabalho. Exemplo: Paciente com 14 anos, respirador bucal desde os
4, com inúmeros tratamentos sem sucesso. Queixa: lábios entreabertos dificultando o
tratamento ortodôntico.
• Alimentação
Perguntar como se comporta, desde a infância, em relação às características dos
alimentos que come: consistência, variedade, textura e quantidade. Não deixar de
investigar o que a família pensa sobre este assunto e como ela própria se alimenta, de
uma maneira geral. Devemos nos lembrar que muito do que aprendemos em relação a
alimentos, como causa de problemas ligados à motricidade oral, são mudanças de toda
uma sociedade em relação aos seus hábitos alimentares. Isto gera conflitos quando
pretendemos orientar os pais sobre estes aspectos, uma vez que toda a família pode estar
se alimentando da mesma maneira que a criança em questão.
• Escolaridade
Perguntar sobre as escolas que freqüentou. No caso de mudanças, porque elas
ocorreram. Como tem sido seu aproveitamento. Quais são as exigências por parte dos
pais. Quais são as disciplinas nas quais a criança tem melhores rendimentos e quais as
que são piores. Obter dados gerais sobre a escolarização podem nos dar dois tipos de
informação: primeiro, sobre as capacidades de aprendizagem da criança e, em segundo
lugar, o nível de interesse, concentração e atenção do futuro paciente. Às vezes temos à
nossa frente uma criança extremamente inteligente mas ligada apenas em jogos de vídeo
game, entendendo que o resto é perda de tempo. Isto pode significar que seu interesse na
terapia será baixo, dificultando sobremaneira o andamento do tratamento.
• Sono
Perguntas sobre o sono também são importantes em casos de motricidade oral. Se
5
roncam, babam, levam água para o quarto e bebem durante a noite, se acordam com a
boca seca e se têm apnéia noturna, são dados que nos levam a conhecer melhor a parte
respiratória. Posições adotadas para dormir também são de fundamental interesse para
verificarmos possíveis interferências no crescimento ou na má oclusão.
• Questões finais
A pergunta final sempre deverá retornar para a queixa inicial. De modo geral, devemos
encerrar perguntando se há alguma coisa a mais que o paciente e ou os pais gostariam de
nos informar. Se existem outras colocações que não foram feitas durante a queixa inicial
e que poderiam ser feitas neste momento, caso os pais acreditem tenham importância
para o caso. Deixá-los falar livremente neste momento pode nos dar uma outra visão da
queixa inicial ou sabermos o que, de fato, eles esperam do tratamento.
Terminada a anamnese devemos dar início ao exame. Durante o exame podemos
estar retomando as questões respondidas na anamnese. Ao examinarmos podemos observar
que determinada informação não corresponde ao que estamos vendo e, por isto, devemos
voltar a fazer perguntas sobre o que não está fazendo sentido. Às vezes, percebemos,
durante o exame, que faltou perguntar algo essencial. Outras vezes, os próprios pais, ou o
paciente, lembram-se de alguma informação que lhes parece pertinente frente ao que
estamos examinando. Esta é a razão pela qual devemos entender que anamnese e exame
não devem ser separados e devem vir seqüencialmente. Mesmo assim, sabemos que muitas
questões não serão discutidas naquele momento pois ficam esquecidas ou, simplesmente,
não há, ainda, um vínculo para que sejam ditas. Este é um motivo pelo qual sempre
aparecem novas informações durante as sessões seguintes, na medida em que os pais e/ou o
paciente adquirem confiança no terapeuta. Estes processos de colher dados e examinar, no
sentido de compreender o problema, não se esgotam no primeiro encontro. Na verdade, até
o último dia estaremos fazendo novas considerações sobre o caso. É absolutamente
dinâmico e interligado o processo de avaliação e tratamento.
Avaliação do Sistema Estomatognático
I - Postura Corporal
A postura corporal é o primeiro item a ser avaliado. Grande parte dos problemas
encontrados nas funções orais são devido à postura corporal inadequada. Devemos
examinar o paciente em pé, de frente, de costas e de lado. Nestas posições observar o corpo
todo e avaliar posturas inadequadas e assimetrias. Depois, com o paciente sentado,
devemos observar a cabeça em relação ao tronco. Por último, observar as assimetrias
faciais. Fotografar o paciente nas diversas posições, principalmente se houver alterações,
será o ideal, pois somente desta maneira poderemos obter, no final do tratamento,
comparações entre o antes e o depois. As filmagens são amostras dinâmicas do exame,
enquanto as fotos são estáticas. Ambas são importantes e devem, na medida do possível, ser
realizadas.
6
II - Partes Duras
Ossos Æ maxila: lembrar que são duas. Portanto um lado pode estar diferente do
outro. Alterações de palato duro, dificultarão ou modificarão o posicionamento da língua e
sua funções. O estreitamento da maxila, muitas vezes é decorrente da respiração bucal.
Outras causas também devem ser pesquisadas como hereditariedade e/ou má oclusão. É
importante saber que, expansões realizadas em maxilas atrésicas, quando ocorrem após o
crescimento crânio facial, são apenas dentárias e não estão de fato interferindo com o osso.
Um palato atresiado interferirá na respiração pelo nariz pois estará diminuindo o espaço
aéreo superior. Todos estes dados são importantes pois nos ajudarão a compor o quadro do
paciente, não só na avaliação mas também, principalmente, no prognóstico da terapia.
Æ mandíbula: a língua está inserida na mandíbula, portanto, seu formato será fortemente
influenciado pelo tamanho e profundidade deste osso. Da mesma forma, a língua
contribuirá fortemente para a sua forma. Uma forte correlação entre estas duas estruturas é
esperada. Muitas discussões existem sobre quem causou o que. Não é nosso intuito neste
momento, descobrirmos os vilões dos prejuízos encontrados mas, como sabemos destas
relações, procuraremos intervir durante o crescimento para evitar maiores danos do que
aqueles que já são determinados pela genética.
Æ maxila e mandíbula: observar relações de tamanho e de posicionamento entre maxila e
mandíbula para compreendermos a força e o funcionamento dos músculos que recobrem
estas estruturas. Por exemplo, em faces mais longas, a musculatura tenderá a ser mais
fraca. Em faces onde exista retrognatia, o selamento labial ficará dificultado. Em arcos
mais estreitos a língua tenderá a “sobrar” nas laterais. A fala também sofrerá grande
influência do posicionamento da mandíbula porque quando esta estiver muito retroposta em
relação à maxila tende a haver um deslizamento da mandíbula para a frente na produção
dos fonemas sibilantes.
Æ relações entre maxila, mandíbula e base do crânio: relacionar estes dois ossos
comparando-os com a base do crânio também é de grande importância para os
fonoaudiólogos. Observando esta relação poderemos, por exemplo, verificar se é a maxila
que está maior, caracterizando uma relação de Classe II, ou se foi a mandíbula que não
cresceu suficientemente. Ter este tipo de informação pode ser de grande valia para a
seleção de exercícios que iremos propor ao paciente. Durante a fase de desenvolvimento,
sabendo que a mandíbula está com pouco crescimento, podemos ajudar liberando a força
do músculo mentalis através de exercícios isométricos, além de exercitar a mandíbula com
exercícios de anteriorização. Devemos investir ainda mais nos exercícios mastigatórios.
Dentes Æ Ao examinarmos os dente devemos nos lembrar que estes iniciam sua
erupção em torno dos seis meses de idade. A dentição descídua completa-se por volta dos
dois anos e meio, com vinte dentes na boca. Há diastemas naturais entre os dentes, que
garantirão a correta erupção dos dentes definitivos. Destes 20 dentes, 8 incisivos e 4
caninos servirão para o corte do alimento e os 8 molares restantes farão o trabalho,
propriamente dito, de mastigação. A falta de um bom relacionamento entre os dentes,
cáries, ausência de algum elemento e a presença de extra-numerários são algumas das
7
causas que podem alterar as funções de mastigar e ou deglutir. Portanto, conhecer a
estrutura dentária é fundamental para podermos avaliar as funções estomatognáticas e
compreendermos melhor algumas de suas alterações. No caso de dúvida, não devemos
deixar de consultar um dentista para esclarecermos o problema.
Para a realização de um trabalho ortodôntico é solicitada, pelo dentista, uma
documentação ortodôntica. Esta documentação é composta por fotos, modelos, e
radiografias, entre outros. O ortodontista a utiliza para fazer o planejamento de seu
trabalho. O fonoaudiólogo, de comum acordo com este profissional, poderá visualizar
melhor os problemas ósseos e/ou dentários utilizando a telerradiografia e a radiografia
panorâmica. Podemos solicitar ao ortodontista que nos auxilie a compreender melhor este
material. Desta forma, podemos avaliar que possibilidades as partes moles, com as quais
trabalhamos, têm de se acomodar sobre as partes duras, que as sustentam.
III - Partes Moles
Lábios Æ Examinaremos primeiramente, cada lábio, isoladamente. Observaremos
em repouso e em função. No repouso, observar: tamanho, posicionamento e simetria.
Devemos observar e comparar entre si a metade direita e a metade esquerda, tanto do lábio
superior quanto do lábio inferior. Ao examinarmos o lábio superior, devemos imaginá-lo
dividido ao meio para verificarmos se um lado é igual ao outro. Em geral, o lado mais
curto e mais fino é o que trabalha mais. Esta simples observação, que um lado do lábio é
mais fino do que o outro, assim como todas as outras deste capítulo, não podem ser
tomadas como regra. Elas irão ajudar o clínico não só a registrar o que vê, uma assimetria,
por exemplo, mas a tentar compreender qual é o significado da alteração encontrada.
Temos que nos lembrar sempre que, ao realizar um exame, estaremos tentando
compreender o que os dados podem significar. O objetivo é unir as informações do exame
àqueles colhidas durante a anamnese para que possamos entender a razão de uma
determinada função ocorrer desta ou daquela maneira. Neste exemplo específico do lábio
superior, verificamos, por exemplo, que o lado direito do lábio é mais fino e de menor
tamanho. Em seguida, observamos que a bochecha do mesmo lado é mais alta e tem maior
consistência ao toque, além de maior força. Observamos ainda, que os dentes do mesmo
lado tem melhor oclusão do que do outro e finalmente, lembramos que, na anamnese, o
cliente referiu que preferia mastigar deste lado. Há uma coerência entre os dados do exame
e os da anamnese. É isto que devemos buscar o tempo todo, ou seja, coerência entre aquilo
que vemos e aquilo que ouvimos quando a história nos foi relatada. Agindo desta maneira
estaremos não só descrevendo, mas também compreendendo, as causas daquilo que está
ocorrendo com o paciente. Mantendo o mesmo exemplo, se o paciente durante a anamnese
não sabia de que lado mastigava, ao encontrarmos os dados anteriormente citados com
relação a lábios e bochechas, podemos deduzir que ele mastiga do lado direito. Este dado
vai nos deixar mais atentos durante o exame da função mastigatória. Poder prever como se
realiza uma função a partir das estruturas envolvidas facilita nosso exame e ajuda a
explicar para o paciente as razões de possíveis disfunções.
Outro ponto de controvérsias diz respeito ao tamanho do lábio superior. Em geral,
afirma-se que o lábio superior é curto quando mais do que um terço dos incisivos
8
superiores aparecem. Primeiro, devemos nos perguntar o que é um lábio curto? Afinal,
qual é o tamanho, em milimetros, de um lábio normal? Fazer a nós mesmos estas e outras
perguntas pode ser o começo de um bom exame. É interessante como a fonoaudiologia não
se preocupou, durante muito tempo, com possíveis padrões de normalidade. Partimos direto
para a busca do patológico. Esquecemos ainda algo bastante importante: o paciente que nos
procura no consultório é, ou pelo menos pensamos que seja, patológico. Assim sendo, qual
é o nosso parâmetro? Aliás, será que existe um parâmetro de normalidade para tamanho de
lábio ou mesmo para outras formas e funções as quais estamos avaliando?
Voltemos então ao tamanho do lábio superior. Medir partes moles é bastante difícil pois
uma simples contração no momento da mensuração já trará diferenças sensíveis. Usar um
bom instrumento para tomar as medidas também é importante. Os paquímetros de metal
apesar de mais caros, são de melhor qualidade do que os de plástico. Saber usar este tipo de
instrumento é fundamental. Comparar o tamanho do lábio com o tamanho do osso que ele
deve cobrir é o nosso objetivo para sabermos se o lábio é curto ou não. Na verdade, não há
um tamanho normal para o lábio superior. Dizemos que há normalidade quando são
encontradas proporções adequadas entre partes moles e partes duras. Ao tomarmos a
medida do lábio superior em milímitros observamos que, muitas vezes, este lábio que nos
parece extremamente curto, na medida em que expõe os incisivos superiores é, na verdade,
mais longo do que o lábio superior de outras pessoas que não ficam com os incisivos
expostos. Outro detalhe importante diz respeito a verificar com atenção o ângulo nasolabial. Quando este ângulo está muito aberto, em geral a ponta do nariz está arrebitada e os
dentes ficam mais expostos. Isto pode significar que o lábio, por causa do nariz estar
arrebitado, está posicionado fora do lugar, nos dando a impressão de ser curto. Estes
exemplos são amostras de como devemos estar sempre atentos e preocupados em fazer
considerações e relações entre o que estamos vendo, e não apenas anotar, pura e
simplesmente, o que foi visto.
Imagino que você, meu caro leitor, possa, neste exato momento, estar confuso.
Afinal devemos ou não nos preocupar com dados de normalidade? A fonoaudiologia, ao
avaliar problemas de motricidade oral teve, no passado, um único padrão de normal e é
desta noção fixa de normalidade que devemos nos afastar. Existem vários normais. Normal
é o que funciona bem, dentro de suas possibilidades. Tudo fica dependente das relações
existentes entre as partes duras e moles. Esta regra deve valer para todas as estruturas
avaliadas.
Língua Æ Ao avaliarmos esta estrutura vamos procurar vê-la dentro da boca, e não
fora. Ao encontrarmos marcas de dentes sobre ela em suas laterais, nem sempre isto
significa algo importante para o clínico. Por exemplo, podemos, por stress, estar com a
língua marcada por apertamento temporário. Por outro lado, estas marcas podem existir há
muitos anos, e não ter nada a ver com o problema que estamos avaliando. No entanto, as
marcas podem significar que a língua, realmente, está apertada. Esta pressão sobre a língua
pode estar ocorrendo porque a boca é pequena para a língua , porque a língua é grande para
a boca ou, ainda, porque os dentes estão inclinados lingualmente, diminuindo o espaço
intraoral. Dizer apenas que existem marcas não elucida nada. Novamente, os dados só terão
valor quando comparados entre si ou quando levantarmos hipóteses das possíveis causas
daquilo que foi encontrado.
9
A presença de sulcos longitudinais na língua, frequentemente dois ou três,
siginifica que pode haver uma desproporção entre sua largura e a largura da cavidade oral,
o que acarreta uma espécie de dobra em sua superfície. Avaliar o tamanho das amígdalas
pode nos elucidar acerca da razão da protrusão da língua. Grandes amígdalas não permitem
o posicionamento correto deste órgão pois isto dificultaria sobremaneira a respiração.
Ainda, em relação ao posicionamento da língua, devemos verificar a altura da face.
Indivíduos de face mais longa apresentam maior dificuldade em posicionar e deglutir com a
língua na papila, principalmente se este quadro vier acompanhado de respiração bucal.
Temos observado também que pacientes Classe III de Angle posicionam sua língua no
soalho da boca uma vez que a mandíbula é maior do que a maxila. A língua de pessoas com
esta característica tende a estar aumentada no sentido da altura. Os respiradores bucais
tendem a elevar o dorso da língua mantendo a ponta para baixo. A mesma posição tem sido
encontrada, com frequência, nos Classes II de Angle. A força da língua tem sido associada
ao tipo de alimentação. Comidas mais pastosas exigem menor força de mastigação e,
consequentemente, menor movimentação da língua. As características genéticas, no
entanto, determinam fortemente estes padrões de força e de tamanho enquanto que as
condições ambientais contribuem para melhorar ou piorá-los.
Bochechas Æ Devemos avaliar a simetria, a altura e a força de ambas as bochechas
lembrando que elas deverão ser comparadas entre si e não com as bochechas de outras
pessoas. Não devemos nos esquecer que as demais estruturas que as circundam terão
grande influência sobre elas. Uma das funções das bochechas é colaborar, durante a
mastigação, com a manutenção do alimento sobre os dentes. Em uma mastigação unilateral
ocorrerá o fortalecimento da bochecha do mesmo lado. Caso esta mastigação unilateral já
venha ocorrendo há muito tempo, provavelmente encontraremos uma hipertrofia da
bochecha do lado onde ocorre a mastigação, o que resultará numa diferença de tamanho
bastante razoável. A bochecha do lado em que predomina a mastigação tende a ser mais
alta e a distância entre a comissura labial e o canto externo do olho deste lado, tende a ser
menor do que a distância do lado de balanceio. Quando estamos falando em mastigação
dizemos que o lado onde a comida está sendo triturada chama-se trabalho e, o lado oposto,
balanceio.
IV - Funções realizadas pelos Órgãos Fono Articulatórios
Embora sejam várias as funções que as partes moles e duras dos órgãos fono
articulatórios podem realizar, nos limitaremos, no decorrer deste capítulo, a abordar a
respiração, a mastigação, a deglutição e o ato de fala.
Respiração
Os seres humanos nascem respirando pelo nariz e, a não ser que ocorram impedimentos
mecânicos, assim continuará até a morte. Isto significa que ao encontrarmos um paciente
com respiração bucal devemos buscar compreender o por que ele não está realizando esta
função de forma normal. Devemos nos lembrar que, a maior parte das vezes, a respiração
não é puramente bucal, mas sim mista, isto é, dá-se pelo nariz e pela boca. As causas mais
frequentes de uma respiração inadequada referem-se a problemas mecânicos. Eles podem
10
estar ao nível da nasofaringe, da adenóide, da orofaringe, das amígdalas, ou do próprio
nariz, como um desvio de septo ou mais comumente, as hipertrofias de conchas que
impedem ou diminuem a entrada do ar. Para conhecermos de forma correta qual a razão da
respiração estar ocorrendo por via inadequada, uma consulta ao otorrinolaringologista é
fundamental sendo que a mesma deve acontecer antes de iniciarmos nosso tratamento. Caso
o médico nos informe que, do ponto de vista clínico, não existem problemas, devemos
ainda considerar se o paciente tem possibilidade de oclusão labial para que a respiração
possa ocorrer pelo nariz. Se existir uma tipologia desfavorável, ou mesmo uma oclusão que
não permita o correto selamento, outra indicação, agora para a ortodontia, será necessária
antes do nosso tratamento. Verificar que nosso paciente não respira pelo nariz é muito fácil.
Descobrir as possíveis causas, encaminhá-lo corretamente e tratá-lo no momento adequado
é mais difícil e precisa de um conhecimento maior do que o óbvio comentário de que ele
não respira pela via correta. Como sempre, precisamos nos preparar para inferir causas,
estabelecer relações e prioridades de tratamento.
Mastigação
Para avaliarmos esta função precisamos, em primeiro lugar, conhecer os dentes e como
eles se relacionam. A oclusão e a tipologia facial determinam a força e o modo de mastigar.
Em segundo lugar, vamos pesquisar, com bastante detalhamento, os hábitos alimentares,
não só do paciente mas, principalmente, de sua família. Hábito alimentar não é só o que se
come. É necessário saber o como, o quando, o tempo disponível, valores que se dá para a
alimentação, dinheiro que se investe nisto, etc... Normalmente, o problema alimentar não é
só do paciente mas é da família, ou do meio no qual aquele indivíduo vive.
Como prova específica, pode-se utilizar, em todas as avaliações, um mesmo alimento para
que se possa criar um padrão de exame. O pão francês é uma boa opção pois é fácil de
encontrar e, praticamente, todos o comem.
Filmar o exame também é aconselhável para que seja possível fazer comparação
posteriores com maior objetividade. Lembrar que os limites de mastigação impostos pela
oclusão só serão resolvidos após o tratamento da oclusão. Como prova específica podemos
sugerir que o paciente coma o pão normalmente, como está acostumado. Após duas ou três
dentadas, perguntamos onde está mastigando melhor, ou seja, qual é o lado de preferência
mastigatória e por que prefere este lado. Caso o paciente não saiba identificar, devemos
sugeri-lhe que coma mais alguns pedaços para observar como ele sente a mastigação
acontecendo. Em seguida, devemos pedir que mastigue apenas de um lado e observe
relatando, em seguida, como foi. Depois repetimos a mesma prova, usando o outro lado da
boca. Por fim, sugerimos que volte a mastigar como o faz normalmente.
Lembrar que, após cada prova, devemos pedir ao próprio paciente que descreva
como se sentiu, se foi fácil e quais foram as dificuldades encontradas. Esta forma de
avaliar faz com que possamos ter a nossa visão e também a do próprio paciente sobre como
está se processando sua função mastigatória. Mesmo que o paciente não saiba nada, ou só
tenha uma visão parcial daquilo que ocorre, isto não é importante. Agindo desta maneira
podemos saber o que o paciente percebe e já o estaremos ajudando a ficar mais atento,
deste momento para a frente, em relação à sua mastigação.
11
Praticamente iniciamos o processo terapêutico durante a avaliação. Estes
procedimentos de anamnese, exame e a própria terapia devem ser contínuos e interligados.
Não podemos ter momentos estanques onde a anamnese segue uma linha, o exame outra, e
ambos estão desvinculados da terapia. Com muita frequência, observamos que anamneses
e exames com uma riqueza de dados são simplemente arquivados para todo o sempre sem
nenhuma ligação ou importância para a terapia.
Deglutição
Esta função dá continuidade ao processo de mastigação e, como tal, não pode e nem
deve ser avaliada em separado da mesma. Ao observarmos a mastigação também
observaremos o paciente deglutindo, pois esta sequência é natural. Nada mais lógico do
que olharmos, ao mesmo tempo, as duas funções. Assim, como não vamos pedir para que o
paciente faça um bolo alimentar e nos mostre antes de deglutir, não pediremos que abra os
lábios a fim de olharmos dentro da sua boca enquanto deglute. Estas duas formas de
avaliar levam a atipias alterando, evidentemente, o processo natural.
Seria bastante interessante que os terapeutas fizessem as provas neles próprios e em
pessoas normais para avaliar a eficácia e os resultados de tais procedimentos, antes de
aplicá-los ao paciente. Normalmente, vamos mastigando e engulindo. Não fazemos um
único e grande bolo de tudo o que está sendo mastigado para então deglutir. Quando isto
ocorre, tendemos a realizar um movimento de cabeça para trás, na tentativa de aumentar o
espaço orofaríngeo para que todo o alimento possa passar de uma só vez. Isto acaba sendo
classificado como “deglutição atípica”, quando na verdade, foi algo que provocamos ao
pedirmos uma forma de mastigação que é anti-natural.
Assim como esta atipia, muitas outras são provocadas pelos examinadores. Até o
dentista, quando pede para que o paciente degluta os lábios entreabertos, numa posição em
que o corpo está reclinado dificultando a deglutição, também causa uma atipia. Sugiro ao
leitor atento experimentar deglutir nessas circunstâncias, não se esquecendo de um
babador. Sabemos que os sujeitos Classes II de Angle, com grandes desproporções maxilomandibulares, deglutem com os lábios separados e, mesmo assim, procuram fazer um
selamento compensatório que é o do lábio inferior com os dentes superiores. O selamento
anterior é necessário para manter uma pressão negativa no interior da boca e todas as
pessoas procuram obtê-la de alguma maneira.
Às vezes, vamos ter, de fato, a projeção anterior da língua no momento da
deglutição. Ao invés de apenas apontar tal fato tentaremos compreender suas razões. Pode
haver uma mordida aberta anterior; pode existir amígdalas hipertrofiadas, trazendo a língua
para a frente para criar um espaço posterior de passagem; outras vezes, em função da
respiração bucal, encontramos a língua posicionada embaixo e com sua força diminuída.
Ou seja, sempre há ou houve, no passado, uma razão para que a deglutição não se
processasse de forma normal. Ninguém deglute errado porque assim o quer. Em geral,
deglutimos da maneira que nos é possível. O nosso papel é mais do que repetir o
diagnóstico pobre de “deglutição atípica”. Devemos descobrir qual é a causa da
inadequação deste modo de deglutir e, mais do que a causa, tentar verificar quais são as
possibilidades que o paciente tem de deglutir de uma outra maneira que não aquela por nós
encontrada.
12
Fala
Avaliar a fala, em geral, requer procedimentos mais simples. Podemos verificar
como o paciente fala e que tipos de trocas apresenta, apenas conversando com ele. Em
geral, os pais sabem quais os fonemas que os filhos omitem ou trocam. Muitas vezes,
já na ananmnese, podemos ficar conhecendo, com certa margem de segurança, quais são os
problemas de fala existentes.
No entanto, para uma avaliação mais precisa é importante não só sabermos quais
são as trocas ou omissões mas, mais uma vez, tentar compreender a razão destas trocas e
quais as possibilidades de correção. Com muita frequência encontramos problemas de fala
que fazem parte de problemas de linguagem. Infelizmente, muitas vezes, acabamos
simplificando e realizando análises somente parciais, reduzindo problemas de
desenvolvimento de linguagem em meras trocas ou omissões de fonemas. As distorções por
sua vez, podem estar relacionadas a problemas de forma, ou seja, a características
anatômicas das estruturas que produzem fala.
Terapia
O grande momento chegou. Muito provavelmente alguns de vocês, meus caros
colegas, vieram direto a esta parte do capítulo sem ter lido as demais páginas que
antecederam este ponto. É uma pena. Talvez seja por isto que a fonoaudiologia tem
caminhado tão lentamente. Buscamos, durante muitos anos, soluções prontas e isto não nos
leva a raciocinar. Porém, se me enganei e você já leu o restante, já percebeu que não há
uma regra única, nem para avaliar e, muito menos, para a terapia. Podemos falar, talvez, de
princípios terapêuticos e também pensarmos no que inviabilizaria a terapia.
Após a avaliação, isto é, a anamnese e o exame, indicaremos, outros profissionais
e/ou exames, caso sejam necessários, para um melhor diagnóstico. Antes da família deixar
nossa sala, já neste primeiro encontro, devemos dar a eles, e ao paciente, um prognóstico e
um tempo aproximado de terapia. Sempre que vamos ao médico procuramos saber qual
remédio devemos tomar, quais os efeitos colaterais e, o mais importante de tudo, em quanto
tempo vamos ficar “curados”. A expectativa de nosso paciente não é diferente da nossa
quando estamos no papel de paciente. Eles também querem saber em quanto tempo o
problema estará resolvido e se a terapia vai dar resultado. Alguns chegam a nos perguntar
se não existe nenhum remédio para ajudar na terapia.
Nem sempre, quando encerramos a consulta, temos respostas precisas para tudo o
que o paciente gostaria de saber. Desta forma, faremos prognósticos próximos daquilo que
imaginamos que vá ocorrer. É recomendável propormos reavaliações de dois em dois
meses, quando o problema parece ser mais simples, e de três em três, ou quatro em quatro
meses, caso o problema nos pareça mais complicado. Assim, teremos um tempo maior de
trabalho para que possamos emitir uma opinião mais precisa. Nas reavaliações sistemáticas
devemos explicar de forma clara para os pais, e para o paciente, o problema em questão e
13
como o estamos conduzindo. Agindo desta forma poderemos fazer com que todos
tenham uma visão do percurso terapêutico em seus detalhes, e não somente do início e do
fim do trabalho. Em geral, os pais imaginam que o terapeuta consegue fazer tudo sozinho.
Acredita-se que, como num milagre de transformação, o terapeuta toma o paciente e o
devolve novinho em folha. Com as reavaliações periódicas pode-se mostrar que as
melhoras são progressivas e dependem da participação de todos.
Nestas reavaliações conseguimos, ainda, averiguar se nossas hipóteses diagnósticas
estão corretas ou não. Pode ser de grande ajuda as informações pertinentes trazidas pelos
pais e isto só se torna possível na medida em que os mesmos participam do processo
terapêutico. Verificamos, ainda, o índice de satisfação, ou de insatisfação, com o trabalho
que vem sendo realizado. Desta maneira, dificilmente seremos surpreendidos por atitudes
dos pais como a de abandonar o tratamento com a desculpa de que o terapeuta chegou
atrasado para uma sessão. Na verdade, eles utilizaram este pretexto para descarregar toda a
insatisfação que sentem e terminar com uma situação que para eles, de algum modo, não
era vista como favorável.
Falaremos agora de especificidades da terapia do Sistema Sensório Motor Oral.
RESPIRAÇÃO
Após o exame otorrinolaringológico poderemos iniciar nosso trabalho. Caso o
paciente tenha apenas um hábito de respirar inadequadamente, a terapia será mais tranqüila
do que nos casos com pacientes alérgicos. Mesmo que o paciente tenha um impedimento
mecânico, como hipertrofia de adenóide, será válido trabalharmos com ele pois as
tentativas seguidas de respiração, via nariz, podem ajudar na desobstrução ou mesmo no
tratamento médico.
Devemos iniciar o tratamento fazendo comentários sobre a importância da
respiração nasal e quais são as estruturas que compõem o aparelho respiratório. Devemos
também explicar quais são suas dificuldades para utilizar esta via e as possibilidades de
utilizá-la. Precisamos ensiná-lo a limpar o nariz e fazer com que ele aprenda a utilizá-lo,
inicialmente em terapia. Não adianta pedir para que faça exercícios respiratórios em casa e
esperar que isto ocorra normalmente. O paciente precisa começar por treinar na terapia e ir
relatando as dificuldades que está sentindo. O terapeuta deverá, neste instante, estar atento
para poder explicar ao paciente possíveis dúvidas que possa ter: porque não passa ar pelo
nariz, porque as narinas ardem na inspiração, porque dá tontura, porque falta ar, etc. O
terapeuta tem que conhecer bem a anatomia e a fisiologia do aparelho respiratório para
poder explicar ao paciente todos os sintomas que vão aparecendo durante as sucessivas
tentativas de aprender a inspirar e expirar pelo nariz.
No caso de pacientes alérgicos, a terapia pode se processar da mesma maneira. No
entanto, os resultados tendem a ser parciais. Devemos informar a família que não vamos
curar a alergia. Mas, o fato de o paciente usar mais vezes o nariz nos momentos que não
está em crise, poderá fazer com que estas crises até diminuam. Normalmente, o paciente
alérgico, apesar de estar muitas vezes desobstruído, não percebe isto e, por hábito, continua
14
usando a boca para respirar. A terapia é bastante útil uma vez que pode levar o paciente a
perceber estes momentos e a usar o nariz mais vezes.
MASTIGAÇÃO
Pacientes com a oclusão normal.
Devemos ensinar, basicamente, uma mastigação com os lábios ocluídos, utilizando
os dois lados da boca, alternadamente, para a trituração dos alimentos . A quantidade de
comida colocada na boca também é importante. Muita comida não permite uma mastigação
eficiente. A velocidade também deve ser controlada. Não devemos trabalhar forçando a
ingestão de alimentos que o paciente não aprecia. A alimentação deve ser algo prazeiroso.
Não há necessidade de iniciar com alimentos pastosos para depois passar para sólidos, a
não ser em pacientes muito pequenos ou com alterações neurológicas. Conversar com os
pais sobre hábitos alimentares e formas de alimentação também é fundamental, uma vez
que o paciente está conosco poucas horas por dia. Devemos trabalhar com exercícios de
força, quando houver necessidade, solicitando que os mesmos sejam realizados uma vez
por dia, durante alguns minutos. É mais importante a realização diária, com pouco tempo
de duração, porém sistemática, do que por um tempo prolongado, mas que não seja
realizada rotineiramente.
Pacientes com problemas oclusais
Se existem problemas com a oclusão dentária, o ideal é que o paciente seja
primeiro tratado com o odontólogo para depois fazer terapia, caso seja necessário. Se o
paciente não necessitar de tratamento odontológico, iremos trabalhar da mesma maneira
apenas respeitando as possibilidades que ele apresenta para realizar a mastigação. A forma
de mastigar encontrada pode ser melhorada, mesmo que não fique “ perfeita”. Trabalhamos
explicando o que é uma mastigação ideal e como é que ele, paciente, está realizando tal
função. Mostramos que, apesar de sua forma oclusal poder não ser a melhor, é a condição
que ele efetivamente tem, e que sempre existe algo que pode ser melhorado. Ele mesmo
será o agente de suas mudanças e estará informando o terapeuta sobre o que ocorre, quais
as tentativas que faz para mudar e como está percebendo e sentindo as mudanças que estão
se processando.
DEGLUTIÇÃO
Observamos que, quando o paciente pode respirar pelo nariz; quando tem
uma boa oclusão; quando mantém os lábios ocluídos; quando o espaço interno é compatível
com o tamanho da língua e que, quando ele mastiga adequadamente, também pode deglutir
corretamente. Os demais pacientes, que não apresentam tais características, terão que
15
adaptar seu modo de deglutir às condições existentes. O nosso paciente mais “típico” é
aquele que, apesar das boas condições de forma e de respiração, deglute com projeção
anterior. Verificar a postura, o tonus, os hábitos alimentares e modificá-los, caso seja
necessário, é bastante importante para que ele consiga uma melhor deglutição. Os
exercícios para aumentar a força da língua e para melhorar a propriocepção são
fundamentais para a obtenção de um melhor posicionamento da língua dentro da cavidade
oral.
O trabalho com alterações da motricidade oral é vasto e exige, de maneira geral, que
o diagnóstico tenha sido bem feito. Quando está claro para ambos, paciente e terapeuta,
quais são os limites possíveis e a importância do trabalho a ser realizado, o investimento
de todos é maior e os resultados mais favoráveis.
REFERÊNCIAS BIBLIOGRÁFICAS
1. BIANCHINI, E.M.G. A Cefalometria nas Alterações Miofuncionais Orais:
Diagnóstico e Tratamento Fonoaudiológico. Pró-Fono Departamento
Editorial,1993.
2. DOUGLAS, C. R. Tratado de Fisiologia Aplicada às Ciências da Saúde. Ed.
Robe, 1994.
3. JABUR, L.B. Avaliação Fonoaudiológica. In Ortodontia - Diagnóstico e
Planejamento Clínico, pp 273-301 Org: Flávio Vellini Ferreira, Editora Artes
Médicas, 1996.
4. MARCHESAN, I.Q. & KRAKAUER, L.H. A Importância do Trabalho Respiratório
na Terapia Miofuncional. In Tópicos em Fonoaudiologia, Vol II: 155-160, Editora
Lovise, 1995.
5. MARCHESAN, I.Q. Motricidade Oral. Visão Clínica do Trabalho
Fonoaudiológico Integrado com outras Especialidades. Editora Pancast, 1993.
6. PETRELLI, E. Ortodontia para Fonoaudiologia. Ed. Lovise, 1992.
7. WARREN, D.W. & SPALDING, P.M. Dentofacial Morphology and Breathing: A
Century of Controversy, in Current Controversies in Orthodontics, pp 45-76,
Quintessence Publishing Co, Inc, Chicago, 1991.