Saiba como diagnosticar e tratar a Asma
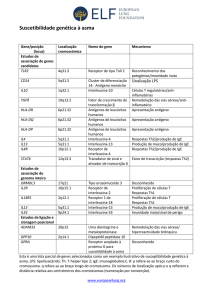
Caracterizada por uma inflamação crônica das vias aéreas, a asma causa um estreitamento
reversível dessas vias, levando à limitação variável da passagem do ar e atinge indivíduos de todas
as faixas etárias. “Aproximadamente um terço de todos os pacientes asmáticos possui pelo menos
um familiar com a doença e/ou outro tipo de alergia”, afirma Jaime Rocha, infectologista do
Bronstein Medicina Diagnóstica.
É preciso ficar atento, pois se não for tratada de forma adequada a asma pode levar à morte. No
mundo, estima-se que a doença seja responsável por 250 mil mortes anuais, sendo que no Brasil essa
taxa é de aproximadamente duas mil por ano. “Apesar de não ter cura, quando o paciente é
acompanhado por um especialista, o controle da doença pode ser alcançado com desaparecimento
dos sintomas por meses ou até anos”, comenta o médico.
Nesta época do ano há um aumento nos índices de crises de asma devido ao frio, poeira, mofo, fumo
e por conta das pessoas permanecerem mais tempo em ambientes fechados, aumentando a
exposição aos fatores desencadeantes. Os principais sintomas são tosse, na maioria das vezes seca,
falta de ar, chiado no peito e opressão torácica. Os sintomas variam muito entre as pessoas, podendo
ser desde leves até graves.
Rocha lembra que uma pessoa com sintomas respiratórios como tosse, cansaço ou falta de ar deve
procurar um médico. O tratamento da asma é focado no controle ambiental, terapia farmacológica e
imunoterapia a ser indicada pelo médico de acordo com o quadro clínico do paciente. A pessoa com
asma deve evitar contato com os fatores já sabidamente capazes de desencadear a doença. Para
muitos pacientes, a medicação deve ser administrada diariamente com a finalidade de controlar os
sintomas, melhorar a função pulmonar e prevenir crises. Medicamentos também podem ser
necessários para aliviar sintomas agudos, tais como sibilos, opressão torácica e tosse.
Os fatores desencadeantes da asma mais habituais incluem:
- exposição a alérgenos, tais como ácaros domésticos: na roupa de cama, nos tapetes e nos
estofados felpudos, bichos de pelúcia, poeira domiciliar.
- exposição a animais com pelo, baratas, pólen e mofo.
- exposição a irritantes ocupacionais.
- exposição à fumaça do tabaco.
- exposição à poluição aérea.
- infecções (virais) respiratórias.
- exercício físico, emoções fortes.
- irritantes químicos e remédios (tais como aspirina e betabloqueadores).
- refluxo gastroesofágico.
Diagnóstico
O especialista deve, além da história clínica, submeter o paciente a um exame físico e exames
complementares. Dentre os exames complementares destacam-se a prova de função pulmonar para
avaliar a existência e o grau de obstrução das vias aéreas, a radiografia de tórax e o teste cutâneo
para avaliação da resposta alérgica.
Rocha reforça que o exame de sangue pode ser um importante aliado. É por meio dele que
conseguimos medir a reação do organismo por um tipo de anticorpo (célula de defesa) especial
chamado de imunoglobulina do tipo E ou IgE. Em algumas pessoas, essa reações imunológicas,
mediadas por IgE, são exageradas e responsáveis pelo desencadeamento das alergias e suas
respectivas reações. Nesses casos a quantidade de IgE encontra-se aumentada, mas nem sempre
quantidades superiores de IgE total significam alergia. É necessário determinar o IgE específico, ou
seja, aquele produzido por determinada substância específica.
Um dos testes mais utilizados é a dosagem de IgE, Imunoglobulina E Total e do Ig E específico para
determinada substância pelo método chamado Radio Allergo Sorbent Test (abreviado, chamamos de
RAST). Assim se, por exemplo, um alérgeno como a poeira entrar em contato com o organismo, irá
produzir um IgE específico para a mesma e se o resultado do exame constar altos níveis de IgE
especifica à poeira é porque o paciente tem alergia à poeira.