INIBIDORES DE BOMBA DE PRÓTON (IBP) E BLOQUEADORES H2
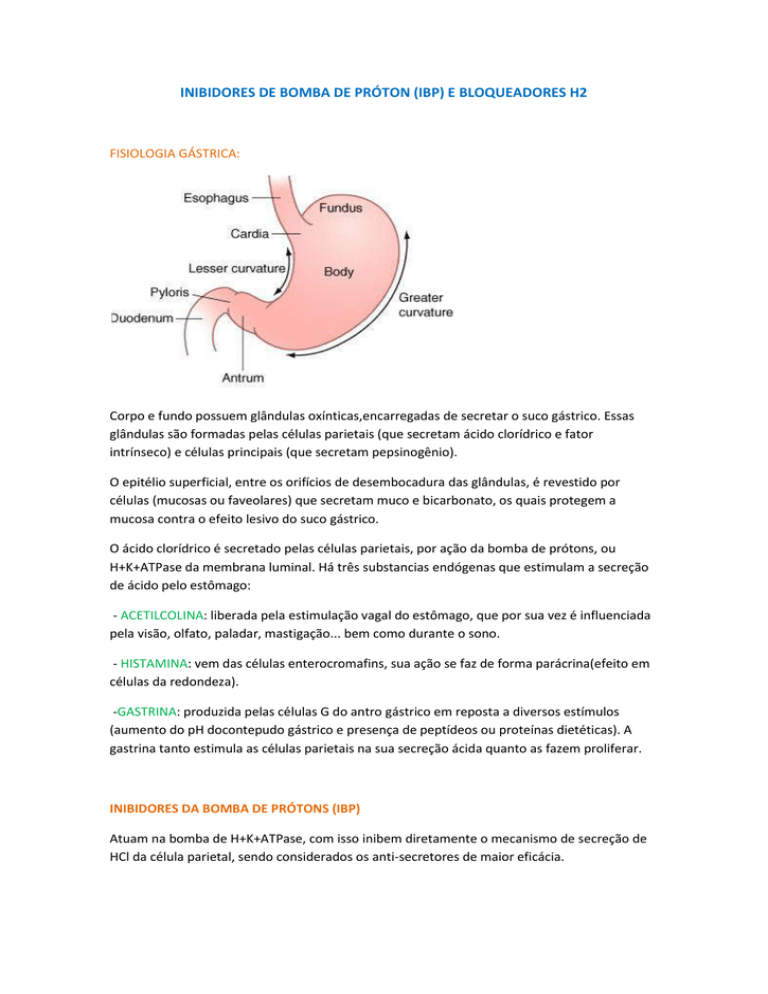
FISIOLOGIA GÁSTRICA:
Corpo e fundo possuem glândulas oxínticas,encarregadas de secretar o suco gástrico. Essas
glândulas são formadas pelas células parietais (que secretam ácido clorídrico e fator
intrínseco) e células principais (que secretam pepsinogênio).
O epitélio superficial, entre os orifícios de desembocadura das glândulas, é revestido por
células (mucosas ou faveolares) que secretam muco e bicarbonato, os quais protegem a
mucosa contra o efeito lesivo do suco gástrico.
O ácido clorídrico é secretado pelas células parietais, por ação da bomba de prótons, ou
H+K+ATPase da membrana luminal. Há três substancias endógenas que estimulam a secreção
de ácido pelo estômago:
- ACETILCOLINA: liberada pela estimulação vagal do estômago, que por sua vez é influenciada
pela visão, olfato, paladar, mastigação... bem como durante o sono.
- HISTAMINA: vem das células enterocromafins, sua ação se faz de forma parácrina(efeito em
células da redondeza).
-GASTRINA: produzida pelas células G do antro gástrico em reposta a diversos estímulos
(aumento do pH docontepudo gástrico e presença de peptídeos ou proteínas dietéticas). A
gastrina tanto estimula as células parietais na sua secreção ácida quanto as fazem proliferar.
INIBIDORES DA BOMBA DE PRÓTONS (IBP)
Atuam na bomba de H+K+ATPase, com isso inibem diretamente o mecanismo de secreção de
HCl da célula parietal, sendo considerados os anti-secretores de maior eficácia.
Há baixa incidência de efeitos adversos. Uma única preocupação seria a cloridria/hipocloridria,
provocando hipergastrinemia e , por conseguinte, estímulo trófico a mucosa gástrica.
Entretanto os estudos recentes mostraram que, pelo menos em até 10 anos de uso, tais
drogas não elevaram a incidência do adenocarcinoma gástrico em seres humanos.
São usados na DRGE, na doença ulcerosa péptica, nas dispepsias não ulcerosas e na profilaxia
de sangramento da gastrite por estresse.
Agentes disponíveis: omeprazol, lansoprazol, pantoprazol, rabeprazol, esomeprazol.
Farmacinética:
- São pró-fármacos, destrutíveis pelo ácido.
-Os IBPs devem ser tomados em jejum (1h antes do desjejum ou jantar), quando das H+/K+ATPases estão minimamente funcionantes e susceptíveis de serem inibidas.
-Ainibição é irreversível e demora 3-4dias para se ter efeito máximo da inibição da secreção
ácida.
-Após interrupção do uso, também demora 3- 4 dias até a secreção ácida voltar a sua
plenitude (tempo necessário para novas bombas de prótons serem produzidas).
- O uso das formulações orais dos IBPS é, geralmente, de uma tomada diária.
-O uso IV do pantoprazol, no início, deve ser em infusão contínua ou em injeções repetidas,
pois a meia vida plasmática é curta; por outro lado, não necessita do jejum.
Colaterais:
-Diarréia, cefaléia e dor abdominal(<5%).
-↓da absorção de vit.B12.
-Infecções intestinais.
-Hipergastrinemia: potencial (apenas teórico, por enquanto) carcinogênico.
-Potencial desenvolvimento de gastrite atrófica e desenvolvimento de metaplasia intestinal
(fator de risco para CA gástrico).
BLOQUEADORES H2
Agem bloqueando competitivamente os receptores H2 da histamina das células parietais
gástrica, inibindo, portanto, uma das três vias de estímulo neuroendócrino da secreção ácida.
Também ficam menos responsivas aos efeitos da acetilcolina e da gastrina.
São menos eficazes que o IBP, no entanto são alternativas razoáveis.
Principais agentes disponíveis no mercado são: cimetidina, ranitidina, famotidina e nizatidina.
São indicadas em doenças do refluxo gastro esofágico (DRGE), doença ulcerosa péptica,
dispepsias não ulcerosas, profilaxia de sangramento da gastrite por estresse.
Farmacocinética:
-Rápida absorção após uso oral
-↑Metab1ªpassagem(exceto nizatidina)
-Metabolismo hepático
-Excreção renal (filtração e secreção) – regular doses em caso de insuficiência renal
-Geralmente, sãotomados2x/dia.
-Absorção rápida: [ ] sérica máxima em 1-3 h
-Atravessam barreira placentária e leite materno
-Biotransformação hepática <10% até 35%
-Meia vida de eliminação de até 3 horas.
-Excreção renal: fármaco ativo e metabólitos.
Colaterais e interações: <3% (bem toleradas)
-Cimetidina
-Disfunção hepática/renal graves
-Competição pelo citocromo P450: ↑T½ propranolol, metoprolol, varfarina, fenitoína, BZD,
ATC, etanol...
-Insignificante com a famotidina e nizatidina
-Convulsão/agitação (cimetidina)
-Ginecomastia (cimetidina)
-Evitar na nutriz ou na gestante (sem malefícios provados)
-Displasias sanguíneas (raro)
-Diarréia, cefaléia,constipação.
OBSERVAÇÕES:
Como os antiácidos interferem com a absorção dos BH2, eles não devem ser usados
concomitantemente.
Os BH2 (com excessão da famotidina) mostraram-se inibidores da desidrogenase alcoólica
gástrica, uma enzima no estômago que tem um importante papel no metabolismo do álcool, o
que torna as pessoas mais suscetíveis ao álcool.
São mais eficazes em diminuir a secreção gástrica noturna (90%) do que a estimulada por
alimentos (60-80%).
ANTIFISÉTICOS
Gases são uma queixa gastrointestinal comum e relativamente vaga, usada para descrever não
apenas a flatulência e a eructação, como também a distensão ou sensação de plenitude.
Fontes principais de gases: ar engolido, o prejuízo normal de certos alimentos por bactérias
inofensivas presentes naturalmente no intestino grosso. Muitos alimentos como carboidratos
podem causar gases. Gorduras e proteínas causam poucos gases.
Os alimentos que podem causar gases incluem:
-feijão
-verduras como brócolis, repolho, couve de bruxelas, cebola, alcachofras e espargos
-frutas como pêras, maçãs e pêssegos
-grãos como trigo e farelo
-refrigerantes e sucos de fruta
-leite e produtos lácteos, como queijo e sorvete, alimentos embalados e preparados com
lactose, como o pão, cereal e molho para salada
-alimentos que contêm sorbitol, como alimentos dietéticos e doces sem açúcar e gomas
As formas mais comuns para reduzir o desconforto causado por gases estão em mudança da
dieta, uso de enzimas digestivas para ajudar a digerir os hidratos de carbono, e reduzir a
quantidade de ar ingerido.
DIMETICONA (Luftal®, Finigas®, Flatex®, Flagass®, Silidron®, Mylicon®)
É um líquido inerte, atóxico e insolúvel. Em vista de sua capacidade de colapsar bolhas
formando uma fina camada em sua superfície, esse fármaco é um agente antiespumante
eficaz. Promovem o alívio da distensão de alças intestinais por diminuir a tensão superficial das
bolhas de gás. Embora possa reduzir os volumes de gases no trato GI, não está claro se isso
produz algum resultado terapêutico.
Não foram apontados efeitos colaterais destes agentes e dentre as suas indicações está a
eliminação de muco que envolve as bolhas de gás para melhor visualização do exame
endoscópico.
EMÉTICOS
Indicações limitadas: substâncias não corrosivas, paciente lúcido e orientado
Xarope de IPECA
A raiz do vegetal contém emetina e cefalina
Mecanismo: Irritação gástrica
Ação direta ZDQ (Receptor D2)
Doses excessivas: cardiotóxica.
Apomorfina
Pouca ação analgésica.
Mecanismo: Ação direta no bulbo (ZDQ)
Doses excessivas: depressão respiratória, colapso circulatório
ANTI-EMÉTICOS E PRÓ-CINÉTICOS
Transmissores químicos do vômito:
-Receptor muscarínico para acetilcolina
-H1 – receptor para histamina
-D2 – receptor para dopamina
-5HT (5HT3) – receptor para serotonina
CLASSIFICAÇÃO GERAL DOS ANTIEMÉTICOS
Antagonistas do receptor 5-HT3:
- Mais eficaz em vômitos induzidos por agentes citotóxicos.
- Dolassetrona, granissetrona, ondansetrona, palonossetrona, ramossetrona.
Antagonistas dos receptores dopaminérgicos de ação central:
- Mais eficaz em vômitos induzidos por agentes citotóxicos.
- Benzamidas: domperidona (agente pró-cinético), metoclopramida
- Butiroenonas: droperidol, haloperidol
- Fenotiazinas: clorpromazina, flufenazina, perfenazina, proclorperazina
-Bromoprida, cisaprida – agente pró-cinético
Antagonistas do receptor H1 da histamina:
- Mais eficaz em cinetose (vestibular)
- Ciclizina, dimenidrato, hidroxizina, medizina, prometazina e difenidramina
Antagonistas dos receptores muscarínicos:
- Mais eficaz em cinetose
- hioscina (escopolamina)
ANTAGONISTAS DO RECEPTOR 5-HT3
Amplamento usado no tratamento dos vômitos induzidos pela quimioterapia. A serotonina é
liberada pelas células enterocromafínicas no intestino delgado em resposta aos
quimioterápicos e pode estimular os aferentes vagais a ativar o reflexo do vômito.
Farmacocinética:
-persistem por muito mais tempo depois do seu desaparecimento da circulação (interação
persistente com os receptores)
- podem ser administrados em doses únicas diárias.
-bem absorvidos pelo trato GI
- depuração hepática
Uso terapêutico:
- mais eficazes para o tratamento das náuseas induzidas pela quimioterapia e das náuseas
secundárias a irradiação do abdome superior.
-também são eficazes na hiperêmese gestacional e, em menor grau, no controle das náuses
pós- operatórias, mas são ineficazes na cinetose.
Efeitos adversos:
Em geral são muito bem tolerados e os efeitos adversos mais comuns são prisão de ventre e
diarréia, cefaléia e tontura.
ANTAGONISTAS DOS RECEPTORES DE DOPAMINA
São agentes procinéticos e além disso aliviam as náuseas e os vômitos.
A proclorperazina, a tietilperazina e a clorpromazina estão entre os agentes antinauseantes e
antieméticos de “indicação geral” utilizados mais comumente. Não parecem ser
consistentemente eficazes nos vômitos induzidos pela quimioterapia do câncer, mas também
exercem atividades anti-histamínicas e anticolinérgicas, úteis em outros tipos de náuseas como
a da cinetose.
Uso terapêutico:
-DRGE- alívio sintomático (hj raramente usada para essa finalidade)
- Sua maior utilidade é a capacidade de aliviar as náuseas e os vômitos que geralmente
acompanham as síndromes de dismotilidade do TGI.
Farmacocinética:
-rapidamente absorvida depois da administração oral
-metabolismo hepático e eliminação renal
-concentrações máximas ocorrem 1h depois da adm de uma única dose oral e a duração da
ação estende-se por 1 a 2h.
Efeitos colaterais:
-metoclopramida: reação extrapiramidal (1%), agitação, irritabilidade, constipação, diarréia,
boca seca, edema orbitário, dor e rigidez do pescoço.
-bromoprida: diarréia, reação cutânea
-domperidona: mastodínea, ginecomastia, galactorréia, amenorréia.
-cisaprida + (cetoco-, fluco- itraconazol, macorlídeos): distúrbios cardíacos, ex: arritmias.
Contra-indicações:
-metoclopramida, bromoprida e domperidona: epilepsia, síndromes extrapiramidais
ANTI- HISTAMÍNICOS
Uteis principalmente na cinetose e nos vômitos pós-operatórios.
A ciclizina exerce outros efeitos anticolinérgicos, que podem ser úteis aos pacientes com CA de
abdome.
AGENTES ANTICOLINÉRGICOS
O mais comumente usado é a escopolamina (hioscina). As indicações principais são a profilaxia
e o tratamento da cinetose, embora alguns estudos tenham demonstrado que a escopolamina
também tem alguma atividade nas náuseas e vômitos pós-operatórios.
LAXANTES, CATÁRTICOS E TERAPIA PARA PRISÃO DE VENTRE
Causas de constipação:
-fibras e fluidos insuficientes nadieta
-ignorar necessidade de defecar
-neoplasias e estenoses
-isquemia: volvo e doença diverticular
-anorretais: inflamação, prolapso, retocele, fissuras
-sistemicas: hipocalemia, hipercalcemia, hiperparatireoidismo, hipotireoidismo,
hipertireoidismo, diabetes mellitus, panhipopituitarismo, dça de Addison, feocromocitoma,
porfiria, uremia, amiloidose...
- dça de Parkinson, esclerose múltipla, aganglionose..
-drogas: analgésicos e AINES, anticolinérgicos, anticonvulsivantes, antihistamínicos,
antihipertensivos, quimioterápicos (derivados da vinca), antidiarréicos, propranolol,
corticóides, verapamil, benzodiazepínicos, relaxantes musculares, diuréticos que causam
hipocalcemia...
TRATAMENTO
- Medidas não farmacológicas: dieta rica em fibras, ingestão adequada de líquidos, evitar
fármacos que causem essa condição e corrigir hábitos intestinais.
- Medidas farmacológicas (indicações): cirurgias eletivas, preparo de exames,
intoxicações, parasitose intestinal, ⇩o esforço da defecação no pós-infarte, pós-operatório,
alívio de sintomas dispépticos.
Se as medidas não farmacológicas isoladamente não forem suficientes ou praticáveis, podem
ser suplementadas por agentes formadores de bolo fecal ou laxantes osmóticos. Estes devem
ser usados na menor dose eficaz possível para evitar abuso. Além de perpetuar a dependência
dos fármacos, o hábito de usar laxantes pode levar a perda excessiva de água e eletrólitos.
Laxação X Catarse:
- Laxação: evacuação do material fecal formado no reto
- Catarse: evacuação do material fecal não-formado, geralmente na forma líquida, presente
em todo o intestino grosso.
Laxantes podem atuar por três mecanismos:
1) Acentuar a retenção dos líquidos intraluminares por mecanismos hidrofílicos ou
osmóticos – FÁRMACOS ATIVOS NO LÚMEN
2) Redução da absorção global de líquidos por ações do transporte de líquidos e
eletrólitos no intestino delgado e grosso – ESTIMULANTES OU IRRITANTES
INESPECÍFICOS
3) Alteração da motilidade por inibição das contrações segmentares (não propulsoras) ou
estimulação das contrações propulsoras – AGENTES PROCINÉTICOS
Tanto agentes osmóticos quanto os estimulantes aumentam a atividade da NO sintetase ( NO
estimula secreção intestinal e inibe as contrações segmentares do cólon) e a biossíntese do
fator de ativação plaquetária (estimula secreção colônica e a motilidade) no intestino.
1) FÁRMACOS ATIVOS NO LÚMEN
FIBRAS DA DIETA E DOS SUPLEMENTOS
Fibras fermentadas
formação de ácidos graxos de cadeias curtas (efeito procinético)
aumenta as contagens de bactérias (ampliação do volume fecal)
Fibras insolúveis (que não são fermentadas): atrai água e aumenta o volume das fezes.
- Farelo de trigo possui alto teor de lignina e é o mais eficaz para aumentar o peso fecal
- As frutas e os vegetais contem mais pectinas e hemiceluloses que são mais fermentáveis e
exercem menos efeitos no transito intestinal
- Metilcelulose e resina hidrofílica policarbofila cálcica são pouco fermentáveis e são
hidrofílicas
Ingestão de fibras está contra-indicada para pacientes com sintomas obstrutivos e megacólon
ou megarreto.
Flatulência é o efeito colateral mais comum dos produtos contendo fibras solúveis. Pode
ocorrer distensão abdominal. Possui ação lenta, 2 a 3 dias após o uso.
AGENTES OSMOTICAMENTE ATIVOS
Laxantes salinos:
-sulfato de magnésio, hidróxido de magnésio (Leite de magnésia), citrato de magnésio ou
fosfato de sódio.
Ação resulta de retenção de água mediada osmoticamente, que em seguida estimula a
peristalse. Ação em 1 a 2 horas.
Laxantes que contem magnésio podem estimular a liberação de colecistocinina, que resulta no
acúmulo intralumiar de líquidos e eletrólitos e aumenta a motilidade.
Possuem ação colagoga: estimula o fluxo da bile para dentro do duodeno.
Sais de fosfato são mais bem absorvidos que os compostos a base de magnésio, razão pela
qual precisam ser administrados em doses maiores para induzir catarse.
Apesar do gosto ruim e da possibilidade de causar náusea as preparações de magnésio e
fosfato são razoavelmente bem toleradas pela maioria dos pacientes. Entretanto, devem ser
administradas com cautela ou evitadas em pacientes com insuficiência renal, doença cardíaca
ou distúrbios eletrolíticos preexistentes.
Açúcares e álcoois indigeríveis:
A lactulose (Lactulona) resiste a atividade das dissacaridases intestinais. Estes e outros
açúcares não absorvíveis como o sorbitol e o manitol são hidrolisados no intestino grosso em
ácidos graxos de cadeia curta (fermentação bacteriana e aumento da produção de H+), que
estimulam a motilidade propulsora por atraírem osmoticamente a água para o lúmen.
Também é utilizada para tratar encefalopatia hepática (a acidificação do meio ambiente, o
torna desfavorável aos microorganismos produtores de amônia).
Sorbitol e lactulose igualmente eficazes no tratamento da prisão de ventre causada pelos
opióides e pela vincristina, da prisão de ventre em paciente idosos e da prisão de ventre
crônica idiopática. Efeito pode demorar de 24ª 48h após primeira dose. Desconforto ou
distensão abdominal e flatulência são relativamente comuns nos primeiros dias de tratamento,
mas em geral regridem com a manutenção do uso. Possuem um sabor extremamente
adocicado, o que pode causar náuseas.
AGENTES UMECTANTES E EMOLIENTES FECAIS
Os sais de decusato são surfactantes aniônicos que reduzem a tensão superficial das fezes com
o objetivo de facilitar a mistura das substancias aquosas e gosdurosas, amolecer as fezes e
permitir a evacuação mais fácil. Também estimulam a secreção intestinal de líquidos e
eletrólitos e alteram a permeabilidade da mucosa intestinal. Tem eficácia questionável ou nula
na maioria dos casos de prisão de ventre.
Óleo mineral: quando administrado por via oral durante 2 a 3 dias ele penetra e amacia as
fezes, podendo interferir na reabsorção da água. Efeitos colaterais são interferência na
absorção de substancias lipossolúveis, desenvolvimento de reações de corpo estranho na
mucosa intestinal e eliminação do óleo pelo esfíncter anal. Pneumonite lipoídica por aspiração
também pode ocorrer. Não é recomendado o uso prolongado.
2) ESTIMULANTES OU IRRITANTES INESPECÍFICOS
Esses fármacos provavelmente induzem inflamação branda e limitada dos intestinos
delgado e grosso, que promove o acúmulo de água e eletrólitos e estimula a
motilidade intestinal.
Recomendações:
- Devem ser administradas pelo menor tempo e dosagem efetiva, evitando abuso
- Inativas por via parenteral;
- Uso abusivo pode causar cólon atônico;
- Alguns deles compõem fórmulas ditas ―homeopáticas para emagrecer.
Derivados do difenilmetano:
Fenolftaleína:
JÁ FOI O COMPONENTE do Composto Homeopático 46e do Agarol®
•Retirada do mercado pela ANVISA pelo potencial carcinogênico. Os nomes comerciais acima
trataram de reeditá-los com outra composição.
•15% da droga é absorvida e re-excretada por via biliar;
•Há risco de intoxicação com o uso crônico;
•O composto citado não é homeopático.
Bisacodil:
A ativação do fármaco depende da hidrólise por esterases endógenas existentes no intestino,
razão pela qual os efeitos laxantes induzidos depois da administração de uma dose oral
geralmente não começam antes de 6h. Os supositórios atuam muito mais rapidamente, em 30
a 60 minutos.
É usada para esvaziamento intestinal no preparo de exames radiológicos e colonoscopia.
Pode provocar disfunção atônica do cólon, por isso não deve ser usado por mais de 10 dias
consecutivos.
Evitar mastigar ou ingerir a droga com leite ou antiácido para impedir a ativação no estômago.
Pode causar diarréia grave, déficit de fluidos e eletrólitos.
Antraquinonas laxantes:
Alóe, cáscara-sagrada, sena e ruibarbo.
Precisam ser ativados no cólon, por ação das bactérias. Onde possuem sua maior ação.
O uso rotineiro é desencorajado pelo potencial carcinogênico.
Uso noturno: efeito 8 a 10 h após a administração.
Óleo de rícino:
No intestino delgado, as lípases hidrolisam esse triglicerídio formando compostos ativos que
atuam principalmente no intestino delgado estimulando a secreção de líquidos e eletrólitos
aumentando o trânsito intestinal.
Gosto desagradável e efeitos tóxicos potenciais no epitélio intestinal e nos neurônios entéricos
– raramente é recomendado hoje.
3) AGENTES PROCINÉTICOS
Compostos que aumentam o trânsito do TGI por meio da interação com receptores específicos
envolvidos na regulação da motilidade. Os agentes disponíveis hoje não são muito úteis ao
tratamento da prisão de ventre.
Agonistas 5-HT4, por exemplo o Tegaserode, podem ser eficazes no tratamento da prisão de
ventre crônica.
Misoprostol (análogo sintético das prostaglandinas) – pode estimular as contrações do
intestino grosso. Usada em pacientes com prisão de ventre refratária.
Enema:
Medida isolada ou como adjuvante dos esquemas de preparação intestinal para remover do
cólon distal ou do reto o material sólido retido.
Glicerina:
Ação: estimula nervos sensitivos estimulação do reflexo do peristaltismo;
•Usos: supositório em adultos e crianças
•Pode causar desconforto retal, hiperemia local com discreto sangramento.
Fleet enema (fosfato de sódio monobásico, fosfato de sódio dibásico)
Indicações: alívio da prisão-de-ventre; no esvaziamento do cólon no pré e pós-parto; na
preparação para exames proctológicos e radiológicos.
Advertência: não usar em presença de obtrução intestinal, ou dor abdominal.
INDICAÇÕES GERAIS:
- Para idosos acamados, é melhor utilizar laxantes osmóticos no lugar dos formadores de
massa. Combinações com sena são mais eficazes que lactulose isolada. É importante tentar
interromper o uso de medicações potencialmente constipantes.
- Gravidez: Utilize fibras dietéticas, aumento de ingestahídrica e exercícios como opções
principais. Laxantes podem ser utilizados apenas se s opções anteriores falharam. Devem ser
usados por curto período. Formadores de massa sejam mais seguros que estimulantes. Sena é
considerada segura em doses usuaismas cuidado é necessário se usado próximo ao parto ou se
a gravidez é instável. Agentes formadores de massa e lactulosenão são encontrados no leite
materno. Sena, em altas doses, é excretada junto com o leite materno e pode causar diarréia e
cólicas no bebê.
- Crianças: A dieta rica em fibras e líquidos deve ser a primeira opção. Evite o consumo
excessivo de leite. Laxantes (preferencialmente por via oral) podem ser oferecidos se as
medidas dietéticas não surtirem efeito. Não há evidências sobre qual classe de laxantes é
superior. O início precoce do tratamento é importante, uma vez que a constipação crônica
pode levar ao megarreto, impactaçãoe perda fecal. O uso de laxante a longo prazo pode ser
prescrito para evitar a recorrência de impactação, pois o uso intermitente pode causar
recidivas.
- Diabéticos: Formadores de massa são seguros e úteis naqueles incapazes ou resistentes ao
aumento de fibras na dieta. Diabéticos devem evitar laxantes como lactulosee sorbitol, uma
vez que seus metabólitos podem influenciar os níveis séricos de glicose -especialmente nos
portadores de diabetes tipo 1.
ASMA/ DPOC
ASMA: Obstrução reversível das Vias Aéreas, Desencadeada por alérgeno, Mediada por
eosinófilos, Mastócitos e linfócitos CD4 TH2, Qualquer idade.
DPOC: Obstrução fixa das Vias Aéreas, rápido declínio da função com idade, Desencadeada
por tabaco ou infecções Mediada por neutrófilos, macrófagos e linfócitos CD8, > 40 anos.
AMBAS: Hiper-secreção de muco, Tosse, dispnéia, Hiper reatividade, Remodelamento das
VAs.
A inflamação na asma é diferente da DPOC:
- ASMA: Mastócitos, Eosinófilos, Linfócitos T CD4 e Plasmócitos
- DPOC: Macrófagos, Neutrófilos e LinfócitosT CD8
Características clínicas:
- ASMA:
•Obstrução (Falta de ar, Rigidez torácica, Sibilos e Tosse)
•Reversão completa ou parcial, com ou sem tratamento
•Sintomas pioram à noite ou no começo da manhã
•Tempo expiratório prolongado ou sibilância
•Limitação de fluxo aéreo no teste de função pulmonar
- DPOC
•História de tabagismo
•Tosse crônica, dispnéia e produção de catarro
•Roncos, diminuição do murmúrio vesicular e tempo expiratório prolongado
•Limitação de fluxo aéreo permanente ou progressiva no teste de função pulmonar
Padrão espirométrico:
Na asma, o padrão espirométrico melhora após a administração de broncodilatador
Na DPOC o padrão espirométrico não melhora ou melhora muito pouco após a administração
de broncodilatador.
TERAPIA
GLICOCORTICÓIDES
Mecanismos de ação:
•Inibir sintomas inflamatórios
•Controlar hiper-reatividade brônquica
•Potencializar efeitos de agonistas
•Reduzir produção brônquica de muco
•Não tem ação sobre musculatura lisa!
•Modulação da produção das citocinas e quimiocinas
•Inibição da síntese dos eicosanóides
•Inibição acentuada do acúmulo de basófilos, eosinófilos e outros leucócitos no tecido
pulmonar.
•Redução da permeabilidade vascular
Melhora de todos os índices de controle da asma
Efeitos de curto-médio prazo: Melhora da dispnéia, Diminuição da expectoração, Melhora da
VEF1.
Quando usar?
•Terapia dividida em 5 etapas:
1)
2)
3)
4)
Beta 2 inalado de ação curta
Continuar com beta 2 ou acrescentar CE regularmente
Aumentar CE ou adicionar beta 2 de ação longa
Continuar CE em alta dose, adicionar: beta 2 de ação longa, Teofilina oral de liberação
controlada, Ipatrópio ou oxitrópio inalado, beta 2 oral de liberação controlada,
Cromoglicato ou nedocromil inalado, Considerar beta 2 ou ipratrópio por nebulização
5) Etapa 4 + prednisolona oral
Corticosteróides inalados:
•Maior lipossolubilidade
•Liberados no local da inflamação
•Redução no número e na gravidade dos efeitos colaterais sem sacrificar sua eficácia clínica.
•Suspensão líquida:
–Nebulímetro
–Nebulizador
•Aerossol
•Suspensão sólida
•Tópico nasal
FORMAS MAIS COMUNS:
•Beclometasona
•Budesonida
•Triancinolona
•Fluticasona
•Mometasona
•Ciclesonida
Exacerbação da Asma: O uso sistêmico de glicocorticóides está indicado para pacientes
posteriormente assintomáticos, com exacerbação de moderada (peak flow<70%do usual) a
severa (peak flow<40%do usual).
EFEITOS COLATERAIS ESPECÍFICOS:
•Candidíase
•Disfonia
•Cataratas
•Fraturas patológicas
•Obesidade?
CROMONAS
Mecanismo de ação:
•Inibir a liberação de mediadores inflamatórios das células
•Inibição dos reflexos axonais locais dos bronquíolos
•Inibir tanto a asma induzida por antígenos quanto a induzida por exercício físico
•Uso crônico diminui nível global de reatividade brônquica
•Não têm efeito sobre o tônus da musculatura lisa
Só têm valor como profilaxia da doença!
Uso inalatório.
Uso clínico:
•Pré-tratamento bloqueia broncoconstrição causada por antígenos, exercícios físicos, aspirina
e causas ocupacionais
•Uso regular reduz intensidade dos sintomas e necessidade de broncodilatadores
•Melhora o controle da doença quando adicionado a CE.
•Seu uso está indicado pela BTS nas etapas 2 e 3 da terapia da doença, em substituição ao CE
inalatório, ou na etapa 4, em adição a ele e aos broncodilatadores de escolha.
•Pode ser utilizado nas rinoconjuntivites alérgicas, com o spray nasal ou gotas oculares.
Efeitoscolaterais:
•Em geral leves, restritos ao local de depósito: Irritação da garganta, Tosse, Boca seca,
Sensação de contração do tórax.
•Outros efeitos, reversíveis: Sibilos, Dermatite, Miosite e Gastroenterite
Preparações:
•Inalatórios:
•Cromolinasódica (Insal)
•Nedocromilsódico (Tilade2mg/jato) 15,53g=112doses R$74,99
Usa-se dois jatos por vez, 4vezes/dia.
CETOTIFENO
•Bloqueador não competitivo H1
•Fármaco antiasmático não broncodilatador:
•Inibe os efeitos de mediadores inflamatórios
•Supressão da ativação dos eosinófilos pelas citocinas
•Inibição de hiperatividade das vias aéreas:
•Associada à ativação de plaquetas pelo PAF
•Ativação neural
Reações adversas
•Sedação, boca seca e tontura (antagonismo H1)
•Insônia, irritabilidade e nervosismo (excitação SNC)
•Reações cutâneas graves (Stevens-Johnson)
Polifagia: obesidade com administração crônica?
Receptor H1 presente em: músculo liso bronquiolar, sistema nervoso central, coração,
intestino e vasos sanguíneos.
MATÉRIA PROVA
1) ANTIHIPERTENSIVOS
2) ANTICONSTIPANTES
3) ANTI-EMÉTICOS E PRÓ-CINÉTICOS
4) ANTIFISÉTICOS
5) IBP
6) BLOQUEADOR DE H2
7) ANDIARRÉICOS
8) TOSSE E ANTIGRIPAIS
9) ASMA E DPOC
10) ANTIHISTAMINICOS
11)ANTICOAGULANTES









![Alimentação seleciona tipo de flora intestinal [em humanos].](http://s1.studylibpt.com/store/data/005364369_1-848e597800655660c691a1b0cee4b7cd-300x300.png)

