Distúrbios do Potássio
Aula 2 de Nefro (Franklin)
O potássio corporal é um íon e por isso fica intracelular. Temos em torno de 3500 mil
osmóis de potássio no organismo. 98% no intracelular e 2% no extracelular. Os 2% representa
em torno de 70mEq, já como temos 14 litros e calcularmos é aproximadamente 4 mEq/l de
potássio sérico.
A faixa de K sérico normal está entre 3,5 e 5,5, portanto faixa muito estreita, para isso
existem 2 mecanismos para manter a homeostase do potássio:
1. Excreção: rim e intestino -- 90-95% do potássio que ingerimos é excretado pelo rim. A
nossa dieta varia de um dia para o outro, mas ingerimos em torno de 100mOsm. Só numa
alimentação poderia se fazer uma hiperpotassemia. Isso não ocorre, já que o potássio é
excretado via renal. Excreção leva em média 6-12 horas para ocorrer. Lembrando que a
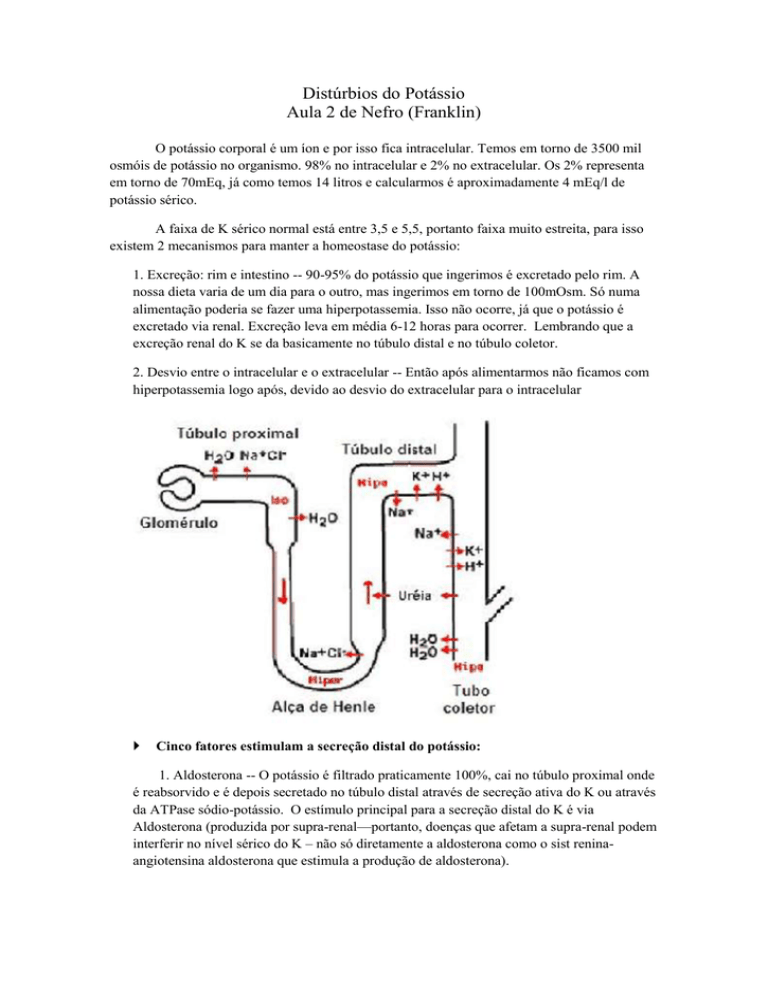
excreção renal do K se da basicamente no túbulo distal e no túbulo coletor.
2. Desvio entre o intracelular e o extracelular -- Então após alimentarmos não ficamos com
hiperpotassemia logo após, devido ao desvio do extracelular para o intracelular
Cinco fatores estimulam a secreção distal do potássio:
1. Aldosterona -- O potássio é filtrado praticamente 100%, cai no túbulo proximal onde
é reabsorvido e é depois secretado no túbulo distal através de secreção ativa do K ou através
da ATPase sódio-potássio. O estímulo principal para a secreção distal do K é via
Aldosterona (produzida por supra-renal—portanto, doenças que afetam a supra-renal podem
interferir no nível sérico do K – não só diretamente a aldosterona como o sist reninaangiotensina aldosterona que estimula a produção de aldosterona).
2. Aumento de sódio -- a chegada de sódio no túbulo distal, ex uso de diurético,
principalmente o de alça, o sódio chega e troca o Na por K, aumentando a excreção de
potássio.
3. Fluxo urinário -- se tivermos uma alta ingesta de líquido com fluxo urinário alto, já é
suficiente para gerar excreção de K. O contrário também é verdadeiro pacientes
principalmente da UTI com IRA oligúrica lembrar do risco de hiperpotassemia, devido a
baixo fluxo urinário.
4. Potássio elevado nas células tubulares – por alta ingesta de K, facilita aumento da
excreção.
5. Alcalose metabólica
Aldosterona
-É importante já que, aumenta a atividade da Na+ K+ ATPase no ducto coletor
1) Situações que diminuem a produção ou a secreção de potássio:
o Nefropatia diabética 30% dos pacientes a alteração histológica leva
a uma diminuição de produção de aldosterona devido a diminuição de
renina, portanto um hipoaldosteronismo hiporreninêmico. Uma das
manifestações clínicas dessa é a hiperpotassemia desproporcional a
perda de função renal. Nessa situação o paciente pode ainda ter uma
TFG de 30 e mesmo assim possível desenvolver hierpotassemia.
o Nefrite intersticial crônicatambém possível uma hiperpotassemia
desproporcional, por mecanismo semelhante ao da nefropatia diabética.
Então, pcte com TFG de 30-40ml/min mas com K 6,5 tem-se de lembrar que é
devemos estar de frente de um achado histológico de um hipoaldosteronismo
hiporreninêmico.
OBS: Diz-se que a insuficiência renal tanto quanto a crônica severa são grandes causas de
hiperpotassemia, mas geralmente preciso de TFG < 10ml/min que é taxa que paciente
praticamente não tem rim e já precisa de diálise.
o
Drogas:
Algumas drogas podem levar ao bloqueio da secreção de aldosterona e com isso levar a
hiperpotassemia.
Antinflamatórios não-esteróides ( inibidores de prostaglandina); Voltaren,
diclofenaco, cetoprofeno... inibidores de prostaglandinas e por isso, um dos
efeitos adversos é a hiperpotassemia.
Inibidores da ECA, bloqueadores do receptor angiotensina; - antihipertensivo e usado em paciente com nefropatia. Enalapril, Captopril.
BRA: Valsartan, Losartan.. Um dos efeitos está bloquear a produção da
aldosterona, um inibindo a conversão de angiotensina I em II e o outro
bloqueando o receptor de angiotensina II ( respectivamente)
Heparina; as vezes é esquecida mas também tem ação na aldosterona,
podendo gerar hiperpotassemia. Cuidar uso em pacientes mais crônicos.
Espironolactona.: usada em Insuficiência cardíaca, já que há 10 anos atrás
saiu um grande estudo de ICC grau III ou IV mostrou que o aumento de
aldosterona no paciente era prejudicial, sendo favorável o uso de
espironolactona. Grande problema é que alguns paciente com ICC tem
déficit de função renal, a própria ICC por diminuição de perfusão tecidual
pode levar a hiperpotassemia e nesses pacientes nós temos um risco maior
de hiperpotassemia grave.
2) Situações que aumentam a produção de aldosterona
(Hipocalemia)
Hiperaldosteronismo primário: aldosterona está aumentada por distúrbio da glândula
supra-renal
Hiperaldosteronismo secundário. Ex Depressão do intravascular por vômitos ou uso de
diuréticos. Pelo hiperaldosteronismo vai reter sódio e água e aumenta a secreção de
Potássio.
OBS: Se pegar-se paciente hipertenso, porque excesso aldosterona pode ser causa de
HAS, se paciente com hipertensão e K baixo tem-se de pensar em HAS secundária por
hiperaldosteronismo. Posssível causaado por hiperplasia de supra-renal (adenoma) ou
por hiperaldosteronismo secundário. Causa de hiperaldosteronismo secundário pode ser
por Hipertensão renovascular , com angiodisplasia muscular da artéria renal por
estenose que leva a isquemia, leva adiminuição da função renal que leva a produção de
renina, consequentemente a produção de angiotensina e de aldosterona. O excesso de
aldosterona retém sal e água e depleta potássio.
OBS 2: Situações em que há hiperaldosteronismo MAS não cursam com potássio baixo.
São na ICC e na cirrose. Nessas duas há um baixo débito cardíaco, principalmente na
ICC, isso leva a diminuição da perfusão renal que leva a hiperaldosteronismo, mas esses
pctes cursam com K alto, pq o fluxo urinário baixo não consegue excretar o K e tendem
a ter hiperpotassemia.
Diuréticos
Aumentam a excreção de potássio:
Aumento de sodio distal;
Aumento do fluxo urinário;
Alcalose metabólica;
Hiperaldosteronismo devido a depleção de volume
Paciente em uso de diurético então uma das complicações é a hipopotassemia.
Adaptação na Insuficiência Renal
Perda de função renal diminui a excreção de potássio, predispondo a
hipercalemia.- então todo pcte com comprometimento da função renal tende a
ter balanço positivo do potássio, ou seja, tendem a acumular potássio - >
hiperpotassemia
Por que o renal crônico mesmo com metade da TFG entre 30-40 não faz
hiperpotassemia, em geral só com 10? Por mecanismos de adaptação como um
hiperaldosteronismo.
Aldosterona sérica está elevada nos pacientes com insuficiência renal.
Estes mecanismos são menos efetivos na insuficiência renal aguda. – por isso a
hiperpotassemia na IRA costuma ser mais freqüente.
Excreção potássio intestinal
Além do ducto coletor renal, o intestino delgado e colon secretam potássio.
Aldosterona estimula a secreção de potássio pelo intestino.
Essa é uma das explicações também porque paciente em diálise se usar IECA vai
aumentar o K, por esse bloqueio a nível de intestino.
Balanço do potássio interno
Pequenas desvios do extracelular para o intracelular produzem grandes
alterações no potássio extracelular.
Ao contrário da excreção de potássio, o desvio entre o intra e extracelular é
extremamente rápido, ocorrendo dentro de minutos
Se paciente com hiperpotassemia grave não adianta tentar aumentar fluxo porque a
excreção leva de 6-12 horas, então é muito importante intervir nos desvios. Qualquer
quantia do K que sai do sangue para dentro da célula vai produzir grandes alterações no
nível sérico.
O desvio é controlado basicamente pela insulina e pela epinefrina, sendo mediado pelas
ATPases NaK intracelular.
o Efeitos da insulina e catecolaminas no potássio:
O efeito da insulina em diminuir o potássio é independente de seu efeito na glicose.
Mesmo em baixas doses (jejum) promove desvio.
Em diabéticos a hiperglicemia resulta em hipertonicidade plasmática promovendo
desvio do potássio para fora da célula e no rim a hiperglicemia estimula a uma diurese
osmótica. Então o paciente diabético descompensado por um grande tempo vai chegar
no PS com K sérico normal mas o K corporal total baixo porque está a 2,3 ou mais dias
expoliando K, deve-se lembrar que ao manejar esse paciente quando se controlar a
hiperglicemia o K desse paciente vai diminuir então na Cetoacidose Diabética junto da
insulina e do soro tem-se que repor K, mesmo que esse esteja normal ou um pouco alto.
◦ Efeito das catecolaminas
Estímulo beta-adrenergicos; é bloqueado beta-bloqueadores não seletivos, se pcte em
uso tenderá a fazer hiperpotassemia. Beta bloq cardioseletivos não faz hiperpotassemia.
Pacientes em uso de beta adrenérgicos (formoterol, salbutamol) tendem a ter
hipopotassemia. Pois colocam K para dentro da célula.
Estímulo alfa-adrenergicos promove desvio de potássio para fora da célula, ocasionando
aumento do potássio sérico.
Efeito do distúrbios ácido-básicos
Regra geral: alcalose metabólica desvia o potássio para dentro da célula, ao
contrário, acidose metabólica desvio K para fora da célula.
Depende da natureza da acidose metabólica para determinar o seu efeito no
potássio.
Acidose metabólica hiperclorêmica, tipicamente resulta em hiperpotassemia.
Ao contrário, acidose metabólica orgânica (acidose lática), não afeta o potássio.
OBS: O paciente na UTI, séptico, que faz acidose láctica e hiperpotassemia, a
hiperpotassemia é provavelmente por hipovolemia, por oligúriae não pela acidose.
Lembrando que nesse caso o bicarbonato não vai ser efetivo para corrigir essa
hiperpotassemia.
Administração de bicarbonato
Diminue o potássio em pacientes com função renal normal, mas este efeito é devido
principalmente ao aumento da excreção urinária de potássio.
A excreção é devido administração de sal e água, o aumento do Na e da volemia
acarreta no aumento da excreção do K.
OBS: Na maioria das situações o bicarbonato de sódio baixa a hiperpotassemia por
aumento do Na e da oferta desse no túbulo contorcido distal gerando e aumento
excreção K urinário.
Em pacientes de diálise, não diminue o potássio plasmático (pouca capacidade de
excreção do potássio urinário)
# Administração de bicarbonato não potencializa o efeito da insulina ou do betaadrenergicos em pacientes de diálise.
OBS: Bicarbonato não faz colocar o K para dentro da célula, quem faz ele entrar é por
agonistas beta adrenérgicos e insulina.
O Bicarbonato só vai ajudar mesmo naquelas acidoses metabólicas severa com
bicarbonato abaixo de 10
Testes laboratoriais
História e exame físico. – se K baixo (diurético, náuseas, vômitos, diarrréia,
hiperaldosteronismo prmário, tubulopatia perdedora de K ...)
Fração de excreção de potássio
Porcentagem de potássio filtrado dentro do tubulo proximal que aparece na urina.
Em pacientes com função renal normal, a fração de excreção é em torno de 10%
Quando a perda de potássio é extra-renal(perdas gastrointestinais, desvio do K, dieta
pobre), o rim conserva o K e a fração de excreção é baixa É a relação entre o quanto tem da
substância na urina dividido sobre o que tem nosangue e isso ainda, divide-se por creatinina
urinária sobre a creatinina sérica.
Exame laboratorial usado também para diagnóstico diferencial de IRA
Ex: Se doso o K urinário e der Fração de excreção de K acima de 10% ou der K urináriok
acima de 20% eu estou perdendo K pela urina, então uma tubulopatia é a causa da
hipocalemia. MAS, se a perda de K for via gastrintestinal, o K urinário vai estar vai estar
baixo.
Gradiente transtubular de potássio
É a fórmula que estima o gradiente de potássio entre a urina e o sangue no néfron distal.
Hipocalemia com gradiente alto sugere perda renal excessiva, ao contrário, com gradiente
baixo sugere compensação renal apropriada e uma etilogia extrarenal
n
HIPOCALEMIA
•
•
•
•
É o distúrbio eletrolítico ambu latorial mais comum.
Somente 2% do K corporal se localiza no espaço extracelular.
Gera uma hiperpolarização do potencial de repouso transmembrana da célula – então
principal preocupação é o músc esquelético, portanto cardíaco risco de arritimias.
Lembrar de astenia, fraqueza. Também possível parada respiratória por fraqueza do
músc diafragma.
A hipocalemia reflete um grande déficit do K corporal.
– K de 0,3 mEq/L 100 mEq K+ total
Então se pessoa com K de 3,5 a pessoa fica com um déficit de 125-250 mEq.
Então se não se repor esse déficit ela vai continuar com hipopotassemia.
Hipopotassemia versus deficiência de potássio
Deficiência de potássio: resultante de um balanço negativo (a excreção excede a
ingesta).
Hipopotassemia: baixa concentração de K sérico.
Discutir: Cetoacidose diabetica, infarto agudo do miocardio
CAD: nós temos deficiência de K corporal total e o nível sérico vai estar normal.
IAM: Tende a cursar com hipopotassemia, K faz distúrbio pelo estress gerando
liberação hormônios liberando aldosterona, baixando o K por aumento de sua excreção.
SINTOMAS CARDIOVASCULARES ( fotos de alguns ECG presentes nos slides)
◦ Alteração do ECG:
Onda T nivelada ou invertida (achatamento)
Presença de onda U
Depressão de ST
Arritmias: principalmente em pctes com ICC, isquemia cardíaca, HVE
taquicardia atrial c/s BAV
Dissociação AV
Contração ventricular prematura
Taquicardia ventricular
Fibrilação ventricular
Diagnóstico:
PRIMEIRO PASSO: rever histórico de drogas que o paciente possa ter ou estar usando.
Caso não exista uso de medicações, geralmente pensar em:
◦ Perda renal induzida por alcalose metabólica.
OBS: Paciente que tem quadro de náuseas e vômitos faz hipopotassemia por
alcalose metabólica e não pela perda de K, teria que vomitar muuito para perder
diretamente K. Alcalose metabólica aumenta a excreção renal de K. Para levar a
alcalose aproximadamente 5 episódios de vômitos, variando com intensidade
deles
◦ Baixa qtde de H no túbulo coletor permuta de Na por K.
Perda fecal induzida por diarréia. (perda de metabólitos)
◦
Dosar:
◦ Urina: rotina, Na, K, creatinina, uréia
◦ Sangue: uréia, creatinina, Na, K, Cl, Mg, gasometria venosa
Avaliação da volemia
◦ Hipovolemia gerando alto nível de aldosterona excreção de K urinário
◦ Na U < 40 mEq/L
◦ Fração de excreção de sódio < 1%
◦ Fração de excreção de uréia < 35%
Dosar K urinário:
◦ Se > 25 – 30 mEq/dia perda de origem (ou pelo menos com a contribuição)
renal.
◦ Na amostra de urina: Ku > 15 mEq/L.
◦ Fração de excreção de K < 8,5%
◦ OBS: Na U > 100 mEq/dia
TERAPIA
PESAR RISCO – BENEFÍCIO
◦ Repercussão clínica e taxa de declínio
◦ Risco de morte
◦ Avaliação da função renal
Cuidar velocidade para repor, pq primeiro vai para intravascular e não da tempo
para ir para intracelular e pode gerar hiperpotassemia.
DETERMINAR URGÊNCIA E ROTA (VO/EV)
◦ Preferência para VO
◦ EV: situação de urgência-emergência
SITUAÇÕES ESPECIAIS
◦ Com acidose: tratar primeiro a hipocalemia ( mesmo se K normal)
◦ Se hipovolemia com alcalose metabólica evitar expansão vigorosa da
volemia
◦ Seleção da Solução
Vai depender do ânion perdido concomitante
◦ KCl: ( + usado) perda de cloreto e com alcalose metabólica.
Colher de chá: 50 – 65 mEq de K.
Tabletes: liberação lenta
Raramente: lesão ulcerativa ou estenótica do TGI.
◦ Bicarbonato de K: acidose metabólica.
◦ Citrato de K: acidose tubular renal.
◦ Fosfato de K: cetoacidose diabética. (ainda possível as vezes depleção de
fosfora)
Rota de administração
Via oral: preferência
Via venosa
◦ Impossibilidade da via oral
◦ Hipocalemia severa
◦ Repercussão severa: arritmias cardíacas, tetraplegia, insuficiência respiratória,
rabdomiólise
◦ Solução normal de KCl: 2 mEq KCl/mL
◦ 20 – 40 mEq/L ou 10 – 20 ml em 1 litro
◦ Em concentração maior (> 60 mEq/L): evitar veia periférica (cuidar que é
hipertônico, se preciso usar via acesso central)
◦ Evitar uso de solução glicosada
Cuidados temos de ter, não dar em velocidade maior que 10-20 mEq/hora e não
concentrar mais que 40mEq/l.
Correções das desordens associadas
◦ Principalmente hipomagnesemia
Promove refratariedade no tratamento da hipocalemia
◦ Hipofosfatemia também gera hipocalemia persistente
◦ Mais comum: alcalose metabólica
Hipocalemia promove alcalose metabólica
HIPERPOTASSEMIA
COMUM, SILENCIOSA E POTENCIALMENTE LETAL
Fácil tratamento
Além de reverter descobrir a causa
TAMPONAMENTO DO POTÁSSIO
O grande trunfo quanto à ingesta de K:
◦ TRANSFERÊNCIA PARA O INTRACELULAR
INSULINA Na-K-ATPase
Efeito independente do transporte de glicose
AGONISTAS 2
OBS: Bicarbonato em desuso.
CAUSAS PRINCIPAIS
AUMENTO DA LIBERAÇÃO DE POTÁSSIO INTRACELULAR
DÉFICIT SEVERO DA FUNÇÃO RENAL
◦ Ausência de oferta de Na suficiente no néfron distal
◦ Ausência de quantidade suficiente de túbulos coletores para secretar K
◦ Déficit moderado da FR com oferta excessiva de K
HIPOVOLEMIA SEVERA
HIPOALDOSTERONISMO
◦ Ou ausência de resposta à aldosterona
PSEUDO-HIPERCALEMIA (importante)
SUSPEITA:
◦ K + hemólise, leucocitose ou trombocitose
◦ Ausência de causas identificáveis
◦ Ausência de alterações ECG
◦
ERRO NA COLETA
Sangue hemolisado
Torniquete apertado com atividade física da extremidade
2 mEq/L do K sérico
Na pseudo-hiperpotassemia podemos encontrar nas hemólises, grandes
leucocitoses ou trombocitoses. Se frente a caso de hiperpotassemia sérica
elevada. Ver amostra de sangue com (dosa plasma) e sem (dosa soro)
anticoagulante. A plasmática na pseudo da normal e a efetiva as duas vão estar
altas.
INGESTA EXCESSIVA
• Causa infrequente apenas se houver excreção renal inadequada
• Todos alimentos contém K
• Frutas e legumes
• Suplementação de K com sais de K
• Suplementos dietéticos orais e endovenosos
• Medicamentos:
– KCl 4% de incidência de hipercalemia
– Citrato de K, penicilina G
REDISTRIBUIÇÃO DO POTÁSSIO
• ACIDOSE
– Tamponamento intracelular do H (via Na-K ATPase) potencial
eletronegativo no extracelular atrai K
– Inibição de secreção renal de K
• HIPEROSMOLARIDADE
– Manitol, hiperglicemia sem insulina ou com resistência
• Desidratação celular
• HIPOTERMIA
– Morte celular, inibição da Na-K ATPase
• RABDOMIÓLISE
• SÍNDROME DE LISE TUMORAL
• HIPERTERMIA MALIGNA
• SÍNDROME NEUROLÉPTICA MALIGNA
• DROGAS: agonistas -adrenérgicos
EXCREÇÃO RENAL INADEQUADA
• HIPOALDOSTERONISMO
• ACIDOSE TUBULAR TIPO 4
• INSUFICIÊNCIA RENAL
•
DO VOLUME CIRCULAR EFETIVO
• UROPATIA OBSTRUTIVA
• NEFROTOXICIDADE TUBULAR POR
INIBIDORES DA CALCINEURINA
• SÍNDROME DE GORDON
• URETEROJEJUNOSTOMIA
• USO DE DROGAS BLOQUEADORAS DO EIXO RENINA – ANGIOTENSINA –
ALDOSTERONA
PATOGÊNESE DOS SINTOMAS
Diminuição do gradiente entre o K intra e extracelular
Lentificação da saída do K IC retardo da entrada do Na
Retardo da transmissão neuromuscular
Diminuição da condução cardíaca
Paralisia muscular ou fraqueza
Sintomas: geralmente com K > 7,0 mEq/L
GENERALIDADES
• Tratamento de urgência em qualquer paciente com alteração ECG e K >6,5
• Descobrir e retirar a causa da hipercalemia (geralmente multifatorial).
• Monitorização cardíaca: prudente se K > 6,5
• Restrição de K oral: 60 mEq/dia
REMOÇÃO DE POTÁSSIO
PRIMEIRO PASSO: avaliar a patência renal
◦ Objetivo: diminuir a reabsorção tubular de K
Medidas de remoção de potássio por via renal
◦ Túbulo proximal: manitol 100 ml de 6/6h
◦ Alça de Henle: furosemida 5 a 10 amp EV contínuo
◦ Túbulo distal: tiazídico 50 a 100 mg/dia
◦ Túbulo coletor: Na, água, bicarbonato
◦ REMOÇÃO VIA EXTRA-RENAL: cólon ou diálise
ANTAGONISMO DOS EFEITOS DA HIPECALEMIA
• Gluconato de Ca- o cálcio antagoniza os efeitos da membrana da hipercalemia em
minutos, alterando o ECG.
• Duração de 30-60 min.
• Gluconato de Ca 10%- infusão de 10 min.
• Monitorização ECG necessária.
TRANSFERÊNCIA DO K PARA O INTRACELULAR
Aumentar a atividade da Na, K-ATPase.
◦ ESTIMULADOR -AGONISTA
◦ Bicarbonato- em desuso
INSULINA
Obs: Esse último quadro foi comentado em aula!