Uma publicação do Instituto Nacional de Traumatologia e Ortopedia • Volume 7 • Março 2010
www.ortoetrauma.com.br
Cirurgia ortopédica
A artroplastia discal e a artrodese lombar
na discopatia degenerativa: estudo preliminar comparativo funcional
4
Cirurgia ortopédica
Avaliação da dor residual na borda ulnar
do punho após fratura da extremidade
distal dos ossos do antebraço
13
Semiologia ortopédica
Avaliação da reprodutibilidade da classificação
da AO para as fraturas transtrocanterianas
19
www.ortoetrauma.com.br
Uma publicação do Instituto Nacional de Traumatologia e Ortopedia • Volume 7 • Março 2010
Instituto Nacional de Traumatologia
e Ortopedia (INTO)
Cirurgia ortopédica
Rua Washington Luiz, 61 • Centro
Cep 20230-024 • Rio de Janeiro-RJ
Tel.: (21) 3512-4999 • Fax: (21) 2242-1069
Diretor-geral
Geraldo Motta Filho
A artroplastia discal e a artrodese lombar na discopatia
degenerativa: estudo preliminar comparativo funcional
Cirurgia ortopédica
Avaliação da dor residual na borda ulnar do punho após
fratura da extremidade distal dos ossos do antebraço
Vice-diretor
João Matheus
Colegiado diretor
4
13
Semiologia ortopédica
Avaliação da reprodutibilidade da classificação da
AO para as fraturas transtrocanterianas Coordenador da Unidade Hospitalar
Naasson Cavanellas
19
Coordenador de Desenvolvimento
Institucional
Virulência em nossos dias
Tito Rocha
Coordenador de
Ensino e Pesquisa
Sérgio Vianna
Mortes violentas que não poupam nem crianças. São balas perdidas, acidentes de trânsito, além do
Secretária-Executiva
extermínio covarde que envolve certas comunidades. Por incrível que possa parecer, esse sofrimento
Luciana Simo Soares
ocorre por conta do espírito beligerante, da facilidade para matar.
Essa onda de violência arrasta consigo subprodutos como o medo, a insegurança e o desamparo. O
Conselho Editorial
Coluna
Luiz Claudio Schettino
Craniomaxilofacial
Ricardo Cruz
Fixador Externo
Fernando Adolphsson
Joelho
Luiz A.Vieira
Mão
Anderson Vieira Monteiro
Microcirurgia
Pedro Bijos
Ombro
Martim Monteiro
Ortopedia Infantil
Pedro Henrique Mendes
Pé
Sérgio Vianna
Quadril
Fernando Pina Cabral
Trauma
Marcos Correia
Tumores Musculoesqueléticos
Walter Meohas
medo tira a liberdade e restringe os direitos de ir e vir.
A violência precisa ser banida com urgência
Dr. Sérgio Vianna
Coordenador de Ensino e Pesquisa do Instituto Nacional de Traumatologia e Ortopedia (INTO)
Uma publicação
Produção e comercialização
INSTITUTO NACIONAL DE
TRAUMATOLOGIA E ORTOPEDIA
Diretores
Silvio Araújo e André Araújo
Comercial
Selma Brandespim, Wilson Neglia,
Rosângela Santos e Valeska Piva
Criação e editoração
DI A
GR A
PHIC
E D I T O R A
®
São Paulo
Rua Dr. Martins de Oliveira, 33 - Jd. Londrina São
Paulo-SP − CEP: 05638-030
Tel: (11) 5641.1870
Rio de Janeiro
Estrada do Bananal, 56 - Freguesia/Jacarepaguá −
Rio de Janeiro-RJ − CEP: 22745-012
Tel: (21) 2425.2069
Todo o desenvolvimento, bem como suas respectivas fotos do conteúdo científico, são de responsabilidade dos autores, não refletindo
necessariamente a posição da editora e do laboratório.
Distribuição exclusiva à classe médica.
cirurgia
ortopédica
A artroplastia discal e a
artrodese lombar na discopatia
degenerativa: estudo preliminar
comparativo funcional
Introdução
A
lombalgia, uma das maiores causas de absenteísmo na atualidade, é uma entidade de elevada incidência, perdendo apenas para a cefaleia.
Em alguma fase da vida, cerca de 80% das pessoas
apresentarão dor lombar, sendo as patologias do
disco intervertebral as principais causas de sofrimento e incapacitação(1).
Durante anos a artrodese foi a cirurgia de escolha para a maioria das doenças da coluna vertebral.
Com os avanços dos estudos biomecânicos, postulou-se que a artrodese de segmentos da coluna acelera a degeneração dos níveis adjacentes por sobrecarga de estresse. Assim, surgiu o conceito da não
fusão e a artroplastia – com o implante Maverick®
– se tornou uma das alternativas(2). Com o tempo
surgiram também controvérsias quanto ao melhor
procedimento e em quais situações um método seria superior ao outro(3).
A prótese de disco lombar Maverick® (Medtronic, Mineapolis, Minessota) foi – entre várias outras
– desenvolvida para manter os movimentos semelhantes aos de uma coluna lombar normal(2), estando indicada no tratamento da discopatia degenerativa ao nível lombar estável, permitindo, assim, a
manutenção dos movimentos no nível tratado. Este
implante está sendo bastante estudado em trabalhos europeus e americanos(2, 4).
A artroplastia lombar com o implante Maverick®
foi realizada em um grupo de pacientes no Instituto
Nacional de Traumatologia e Ortopedia (INTO) entre
os anos de 2004 a 2006. Esse grupo de pacientes
será alvo da pesquisa proposta e comparado com
Fernando Dario Lyra de Freitas Coutinho
Ex-estagiário do Instituto Nacional de Traumatologia e Ortopedia (INTO)
o grupo operado, no mesmo período, pela técnica
tradicional da artrodese: fusão intervertebral lombar
posterior (PLIF).
Santos et al.(1), depois de analisarem funcionalmente o pós-operatório de sete pacientes submetidos à artroplastia lombar, no INTO, concluíram que
ela é uma segura e excelente opção de tratamento
cirúrgico em pacientes jovens com doença restrita a
um nível. Os autores documentaram redução média
de 70% na intensidade da dor utilizando a escala
visual analógica (EVA).
A importância deste trabalho se justifica na pequena quantidade de estudos disponíveis comparando a artrodese com a artroplastia lombar usando-se o implante Maverick®.
Nosso objetivo é comparar os resultados clínicos dos pacientes operados a partir do ano de
2004, no serviço do INTO, que foram submetidos
à técnica da artroplastia lombar (grupo A), com o
grupo operado pela técnica da artrodese por via
posterior (PLIF) (grupo B). A primeira técnica foi iniciada neste serviço em 2004, sendo o último caso
operado em 2006.
A avaliação do pré e do pós-operatório foi realizada em cada paciente pela aplicação da escala de
dor de Oswestry(5), que é específica para dor lombar
e muito utilizada pela comunidade científica.
cirurgia
ortopédica
Por meio deste estudo obtivemos mais dados
para a discussão quanto às vantagens e desvantagens de cada procedimento, tentando definir qual a
melhor técnica cirúrgica no manejo da doença discal
degenerativa lombar.
Materiais e métodos
Serão avaliados e divididos em dois grupos,
retrospectivamente, 18 pacientes operados pela
artroplastia discal Maverick® (grupo A) e todos os
pacientes submetidos à artrodese lombar por via
posterior para a mesma patologia, no mesmo período, de 2004 a 2006, compondo 12 pacientes
(grupo B).
Critérios de inclusão
Fizeram parte todos os pacientes operados
pela técnica de artroplastia lombar com o implante
Maverick®, no INTO, de 3/5/2004 até 29/5/2006,
com radiculopatia ou mielopatia sintomáticas
ocasionadas por transtorno do disco intervertebral (Classificação Internacional de Doenças [CID]:
M510 e M511). Foram incluídos também neste
estudo todos os pacientes operados pela técnica
artrodese intersomática lombar por via posterior/
posterolateral (código: 39003027) para a mesma patologia, representada pela mesma CID no
sistema de computação do INTO, para o mesmo
período: desde abril de 2004 até o dia 29 de maio
de 2006.
Critérios de exclusão
Todos os pacientes operados pela técnica artrodese lombar antes ou depois das datas mencionadas, ou devido a patologias diferentes das documentadas pelas CIDs em estudo foram excluídos.
Critérios de perda
Foram retirados do estudo os pacientes que não
puderam comparecer à entrevista ou que não foram
localizados.
Para quantificar a dor usamos de forma padrão
a escala de dor de Oswestry, traduzida para o português(5).
Análise dos resultados
Cada seção recebe uma pontuação, de 0 a 5, de
acordo com a gravidade, compondo, no final, uma
nota de 0 a 10, por meio de simples regra de três.
Por exemplo:
(0) Não sinto dor no momento.
(1) A dor é muito leve no momento.
(2) A dor é moderada no momento.
(3) A dor é razoavelmente intensa no momento.
(4) A dor é muito intensa no momento.
(5) A dor é a pior que se pode imaginar no momento.
Na seção do questionário, por exemplo, se a dor
no pré-operatório de um paciente era muito intensa
(número 4) e se tornou muito leve após a operação
(número 1), afirmaremos, neste trabalho, que a dor
era de 80% e que caiu para 20%. Portanto, com a
diferença, consideramos que houve uma melhora de
60% do item “dor” com a cirurgia. Assim, analisamos os dez quesitos do questionário e conseguimos
quantificar a melhora numérica e objetivamente.
Além disso, comparamos a melhora global entre os grupos por meio da média aritmética dos dez
itens do questionário.
Finalmente, registramos, entre os grupos, a média do grau de satisfação dos pacientes (nota de 0 a
100) com a cirurgia.
A análise estatística utilizada foi o método de diferença de proporções, com o grau de significância de 0,2.
Resultados
Intensidade da dor
(0) Não sinto dor no momento.
(1) A dor é muito leve no momento.
(2) A dor é moderada no momento.
(3) A dor é razoavelmente intensa no momento.
(4) A dor é muito intensa no momento.
(5) A dor é a pior que se pode imaginar no momento.
Observamos na Tabela 1 que a melhora média, quanto à intensidade da dor, no grupo A foi
de 66% e de 72% no grupo B. Comparativamente,
a diferença entre a média de melhora entre os dois
grupos foi de 6% a favor da artrodese lombar, sem
significância estatística.
5
Fevereiro 2010
cirurgia
ortopédica
Cuidados pessoais
(0) Posso cuidar de mim mesmo normalmente, sem
que isso aumente a dor.
(1) Posso cuidar de mim mesmo normalmente, mas
sinto muita dor.
(2) Sinto dor ao cuidar de mim mesmo e faço isso
lentamente e com cuidado.
(3) Necessito de alguma ajuda, porém consigo fazer
a maior parte dos meus cuidados pessoais.
(4) Necessito de ajuda diária na maioria dos aspectos
de meus cuidados pessoais.
(5) Não consigo me vestir, lavo-me com dificuldade
e permaneço na cama.
É possível observar na Tabela 2 que, no grupo
A, a capacidade de realizar seus cuidados pessoais
melhorou em média 36%, contra 56% no grupo B.
Com isso, a diferença entre as médias de melhora
entre os dois grupos estudados foi de 20% a favor
da artrodese lombar, com significância estatística.
Levantar objetos
(0) Consigo levantar objetos pesados sem aumentar
a dor.
(1) Consigo levantar objetos pesados, mas isso aumenta a dor.
(2) A dor me impede de levantar objetos pesados
do chão, mas consigo levantá-los se estiverem
convenientemente posicionados, por exemplo,
sobre uma mesa.
(3) A dor me impede de levantar objetos pesados,
mas consigo levantar objetos leves a moderados,
se estiverem convenientemente posicionados.
(4) Consigo levantar apenas objetos muito leves.
(5) Não consigo levantar ou carregar absolutamente
nada.
Quanto à capacidade de levantar objetos, observamos, na Tabela 3, uma média de melhora, com a
cirurgia, de 52% no grupo A contra 50% no grupo
B. A diferença entre os grupos foi de apenas 2%
Tabela 1 – Pacientes submetidos à artroplastia com o implante Maverick (1A a 10A) e à artrodese
lombar (1B a 10B)
Paciente
1A
2A
3A
4A
5A
6A
7A
8A
9A
10A
Artroplastia
Pré-operatório
Pós-operatório
4
5
5
4
5
4
5
3
5
5
1
1
1
1
1
2
3
2
0
0
Paciente
1B
2B
3B
4B
5B
6B
7B
8B
9B
10B
Artrodese
Pré-operatório
Pós-operatório
5
4
5
5
4
5
4
5
4
4
0
3
1
1
0
0
2
0
1
1
Tabela 2 – Pacientes submetidos à artroplastia com o implante Maverick (1A a 10A) e à artrodese
lombar (1B a 10B)
Paciente
1A
2A
3A
4A
5A
6A
7A
8A
9A
10A
Artroplastia
Pré-operatório
Pós-operatório
2
3
3
3
3
3
2
3
4
3
1
0
0
1
1
2
2
3
0
1
Paciente
1B
2B
3B
4B
5B
6B
7B
8B
9B
10B
Artrodese
Pré-operatório
Pós-operatório
4
3
1
4
3
3
4
4
3
5
0
0
0
1
1
1
1
1
1
0
cirurgia
ortopédica
a favor da artroplastia discal, mas sem significância
estatística.
Caminhar
(0) A dor não me impede de caminhar qualquer distância.
(1) A dor me impede de caminhar mais de 1.600
metros (aproximadamente 16 quarteirões de
100 metros).
(2) A dor me impede de caminhar mais de 800 metros (aproximadamente 8 quarteirões de 100
metros).
(3) A dor me impede de caminhar mais de 400 metros (aproximadamente 4 quarteirões de 100
metros).
(4) Só consigo andar usando uma bengala ou muletas.
(5) Fico na cama a maior parte do tempo e preciso
me arrastar para ir ao banheiro.
Quanto à capacidade de caminhar, segundo a Ta-
bela 4, os pacientes do grupo A obtiveram grau de
melhora, em média, de 36%, contra 60% no grupo
B. A diferença entre os dois grupos foi de 24% a favor da artrodese, com significância estatística.
Sentar
(0) Consigo sentar em qualquer tipo de cadeira durante o tempo que quiser.
(1) Consigo sentar em uma cadeira confortável durante o tempo que quiser.
(2) A dor me impede de ficar sentado por mais de 1
hora.
(3) A dor me impede de ficar sentado por mais de
meia hora.
(4) A dor me impede de ficar sentado por mais de
10 minutos.
(5) A dor me impede de sentar.
Quanto à capacidade do paciente em ficar sentado, conforme se vê na Tabela 5, a média de melhora com a cirurgia foi de 32% no grupo A e 34%
Tabela 3 – Pacientes submetidos à artroplastia com o implante Maverick (1A a 10A) e à artrodese
lombar (1B a 10B)
Paciente
1A
2A
3A
4A
5A
6A
7A
8A
9A
10A
Artroplastia
Pré-operatório
Pós-operatório
4
4
4
4
4
5
4
2
5
5
1
1
1
1
3
2
5
1
0
2
Paciente
1B
2B
3B
4B
5B
6B
7B
8B
9B
10B
Artrodese
Pré-operatório
Pós-operatório
5
3
4
5
5
4
4
4
5
4
1
2
1
2
4
2
1
2
3
0
Tabela 4 – Pacientes submetidos à artroplastia com o implante Maverick (1A a 10A) e à artrodese
lombar (1B a 10B)
Paciente
1A
2A
3A
4A
5A
6A
7A
8A
9A
10A
Artroplastia
Pré-operatório
Pós-operatório
5
1
4
5
5
5
4
3
3
4
3
0
3
1
3
4
2
0
0
1
Paciente
1B
2B
3B
4B
5B
6B
7B
8B
9B
10B
Artrodese
Pré-operatório
Pós-operatório
4
3
5
5
4
3
4
4
4
5
0
0
0
3
4
0
0
1
2
1
7
Fevereiro 2010
cirurgia
ortopédica
no grupo B. Comparativamente, a diferença entre as
duas técnicas foi de 2% a favor da artrodese, sem
significância estatística.
rativamente, a diferença entre as duas técnicas foi
de 8% a favor da artrodese, sem significância estatística.
Ficar em pé
(0) Consigo ficar em pé o tempo que quiser sem
aumentar a dor.
(1) Consigo ficar em pé durante o tempo que quiser, mas isso aumenta a dor.
(2) A dor me impede de ficar em pé por mais de 1
hora.
(3) A dor me impede de ficar em pé por mais de
meia hora.
(4) A dor me impede de ficar em pé por mais de 10
minutos.
(5) A dor me impede de ficar em pé.
Quanto à melhora na capacidade de manter-se
em pé, como mostra a Tabela 6, a média foi de
40% no grupo A e de 48% no grupo B. Compa-
Dormir
(0) Meu sono nunca é perturbado pela dor.
(1) Meu sono é ocasionalmente perturbado pela
dor.
(2) Durmo menos de 6 horas por causa da dor.
(3) Durmo menos de 4 horas por causa da dor.
(4) Durmo menos de 2 horas por causa da dor.
(5) A dor me impede totalmente de dormir.
Como se observa na Tabela 7, calculamos uma
melhora, após a cirurgia, de 48%, em média, na capacidade de dormir no grupo A e de 58% no grupo
B. Comparativamente, a diferença de melhora entre
os dois grupos foi de 10% a favor da artrodese, sem
significância estatística.
Tabela 5 – Pacientes submetidos à artroplastia com o implante Maverick (1A a 10A) e à artrodese
lombar (1B a 10B)
Paciente
1A
2A
3A
4A
5A
6A
7A
8A
9A
10A
Artroplastia
Pré-operatório
Pós-operatório
4
3
4
5
5
5
4
3
5
4
3
1
3
4
3
3
4
3
0
2
Paciente
1B
2B
3B
4B
5B
6B
7B
8B
9B
10B
Artrodese
Pré-operatório
Pós-operatório
4
4
4
4
1
1
3
3
4
5
1
3
0
2
3
2
1
2
1
1
Tabela 6 – Pacientes submetidos à artroplastia com o implante Maverick (1A a 10A) e à artrodese
lombar (1B a 10B)
Paciente
1A
2A
3A
4A
5A
6A
7A
8A
9A
10A
Artroplastia
Pré-operatório
Pós-operatório
5
2
5
4
5
5
4
3
5
3
2
0
3
2
2
3
5
3
0
1
Paciente
1B
2B
3B
4B
5B
6B
7B
8B
9B
10B
Artrodese
Pré-operatório
Pós-operatório
4
2
4
4
1
2
4
4
4
3
1
1
0
1
2
0
1
1
1
0
cirurgia
ortopédica
Vida sexual
(0) Minha vida sexual é normal e não aumenta minha dor.
(1) Minha vida sexual é normal, mas causa um pouco mais de dor.
(2) Minha vida sexual é quase normal, mas causa
muita dor.
(3) Minha vida sexual é severamente limitada pela
dor.
(4) Minha vida sexual é quase ausente por causa da
dor.
(5) A dor me impede de ter uma vida sexual.
Segundo os dados registrados, calculamos uma
melhora de 32% na vida sexual após a cirurgia no
grupo A e 34,2% no grupo B, como visto na Tabela
8. Comparativamente, a diferença no grau de melhora entre as duas técnicas foi de 2,2% a favor da
artrodese, sem significância estatística.
Vida social
(0) Minha vida social é normal e não aumenta a dor.
(1) Minha vida social é normal, mas aumenta a dor.
(2) A dor não tem nenhum efeito significativo na
minha vida social, porém limita alguns interesses
que demandam mais energia, como, por exemplo, esporte etc.
(3) A dor tem restringido minha vida social e não
saio de casa com tanta frequência.
(4) A dor tem restringido minha vida social ao meu
lar.
(5) Não tenho vida social por causa da dor.
Quanto à vida social, conforme a Tabela 9, o
grupo A obteve melhora após a cirurgia quantificada, em média, de 44%, enquanto o grupo B, 22%.
Comparativamente, a diferença entre o grau de melhora entre os grupos demonstrou ligeira superiori-
Tabela 7 – Pacientes submetidos à artroplastia com o implante Maverick (1A a 10A) e à artrodese
lombar (1B a 10B)
Paciente
1A
2A
3A
4A
5A
6A
7A
8A
9A
10A
Artroplastia
Pré-operatório
Pós-operatório
4
4
5
3
2
5
5
3
4
5
2
0
2
1
1
5
4
3
0
0
Paciente
1B
2B
3B
4B
5B
6B
7B
8B
9B
10B
Artrodese
Pré-operatório
Pós-operatório
4
3
5
3
1
3
4
4
4
4
0
1
1
0
3
0
0
0
1
0
Tabela 8 – Pacientes submetidos à artroplastia com o implante Maverick (1A a 10A), à artrodese lombar (1B a 10B) e pacientes sem vida sexual, excluídos da contabilidade (X)
Paciente
1A
2A
3A
4A
5A
6A
7A
8A
9A
10A
Artroplastia
Pré-operatório
Pós-operatório
5
2
3
5
4
5
3
3
5
3
2
0
2
3
2
5
4
3
0
1
Paciente
1B
2B
3B
4B
5B
6B
7B
8B
9B
10B
Artrodese
Pré-operatório
Pós-operatório
5
X
X
3
3
5
X
4
4
3
1
X
X
3
4
3
X
2
1
1
9
Fevereiro 2010
cirurgia
ortopédica
dade de 22% a favor da artroplastia com o uso do
implante Maverick, com significância estatística.
Locomoção (de ônibus, táxi etc.)
(0) Posso ir a qualquer lugar sem sentir dor.
(1) Posso ir a qualquer lugar, mas isso aumenta a
dor.
(2) A dor é intensa, mas consigo me locomover durante 2 horas.
(3) A dor me restringe a locomoções de menos de 1
hora.
(4) A dor me restringe a pequenas locomoções necessárias de menos de 30 minutos.
(5) A dor me impede de locomover, exceto para receber tratamento.
Quanto à capacidade de se locomover em transporte veicular, os pacientes do grupo A obtiveram,
em média, um grau de melhora com a cirurgia de
42%, enquanto o grupo B, ou seja, 8% melhor
que o grupo A, mas sem significância estatística, de
50%, como demonstrado na Tabela 10.
Após análise de todos os resultados obtidos,
calculamos a pontuação final, correspondendo à
média dos dez itens analisados pelo questionário.
O grupo A atingiu média final de 42,4% de melhora clínica com a cirurgia, enquanto o grupo B,
48,4%. Quantificando todos esses dados do questionário, a artrodese lombar, neste estudo, obteve
melhora clínica 6% superior à artroplastia, o que
consideramos uma diferença estatisticamente não
significativa.
Quanto à pesquisa de satisfação com a cirurgia,
o grupo submetido à artroplastia alcançou, em média, 80 pontos (de 0 a 100), ao passo que o grupo
submetido à artrodese apresentou pontuação média de 90, ligeiramente superior à artroplastia, como
evidenciado na Tabela 11.
Tabela 9 – Pacientes submetidos à artroplastia com o implante Maverick (1A a 10A) e à artrodese
lombar (1B a 10B)
Paciente
1A
2A
3A
4A
5A
6A
7A
8A
9A
10A
Artroplastia
Pré-operatório
Pós-operatório
4
3
3
5
4
5
3
3
5
4
2
0
1
1
2
4
2
3
0
2
Paciente
1B
2B
3B
4B
5B
6B
7B
8B
9B
10B
Artrodese
Pré-operatório
Pós-operatório
4
2
4
4
3
2
4
4
5
4
0
3
3
3
4
3
1
3
2
2
Tabela 10 – Pacientes submetidos à artroplastia com o implante Maverick (1A a 10A) e à artrodese
lombar (1B a 10B)
Paciente
1A
2A
3A
4A
5A
6A
7A
8A
9A
10A
Artroplastia
Pré-operatório
Pós-operatório
4
3
3
4
4
5
3
3
5
5
2
0
0
1
3
4
4
3
0
1
Paciente
1B
2B
3B
4B
5B
6B
7B
8B
9B
10B
Artrodese
Pré-operatório
Pós-operatório
5
2
2
2
3
4
4
5
4
4
0
1
1
0
4
2
1
0
0
1
cirurgia
ortopédica
Tabela 11 – Pacientes submetidos à artroplastia com o implante Maverick (1A a 10A) e à
artrodese lombar (1B a 10B)
Artroplastia
Artrodese
Paciente Grau de satisfação Paciente Grau de satisfação
1A
2A
3A
4A
5A
6A
7A
8A
9A
10A
Discussão
70
100
100
70
70
50
100
40
100
100
1B
2B
3B
4B
5B
6B
7B
8B
9B
10B
100
90
100
80
50
100
100
100
100
80
Este é o segundo trabalho, neste serviço, que
analisa a artroplastia lombar. Santos et al.(1), após
estudarem funcionalmente o pós-operatório de
sete pacientes, concluíram que a artroplastia discal
lombar constitui excelente opção de tratamento cirúrgico para pacientes jovens com doença restrita a
um nível. Eles obtiveram redução de 70% na intensidade da dor avaliada pela escala visual analógica
(EVA). Com casuística e follow-up pouco maiores,
o presente trabalho mostrou concordância na porcentagem de alívio da dor no grupo submetido à
artroplastia por meio de um método de avaliação
ainda mais específico: o questionário de Oswestry.
Adicionalmente, o presente estudo comprovou
similaridade entre os grupos A e B em relação ao
benefício com a cirurgia quando da comparação entre artroplastia e artrodese. German et al.(4), num
estudo com seguimento de dois anos, também concluiu que a artroplastia discal promoveu resultados
similares à artrodese no manejo da discopatia discal
degenerativa lombar.
Hannibal et al.(6) compararam os resultados
da artroplastia lombar de um nível com os da dois
níveis utilizando outro tipo de implante, a prótese
ProDisc®, sem obter semelhança estatisticamente
significativa entre os grupos.
Vale a pena destacar que o implante discal estudado foi o único disponível até o momento neste
serviço. Outros trabalhos, como o de Thierry et al.(7),
comprovaram eficácia e segurança, após um ano de
follow-up, com a prótese SB Charité®, em um nível,
em 106 pacientes, obtendo 2,8% de taxa de reoperação em níveis adjacentes. Estudos de Mc Combe(8)
concluíram que os resultados clínicos no grupo submetido à artroplastia com o implante Maverick® foram significativamente superiores aos obtidos com a
prótese SB Charité®.
Levin et al.(9) também compararam os resultados da artroplastia realizada em um e dois níveis,
utilizando o implante ProDisc®, com os da artrodese
circunferencial lombar, observando menores tempos
cirúrgicos e perdas sanguíneas no grupo submetido
à artroplastia.
Tortolani et al.(10) documentaram, num estudo
prospectivo com 276 pacientes submetidos à artroplastia discal com a prótese SB Charité®, uma prevalência de ossificação heterotópica de 4,3%. O surgimento dos sinais radiográficos ocorreu entre seis
semanas e três meses de pós-operatório, mas sem
redução clínica da amplitude de movimento.
Apesar da grande experiência com a artroplastia, principalmente nos Estados Unidos e na
Europa, ainda existem alguns relatos de diversas
complicações. Stieber et al.(11) relataram um caso
de migração asséptica precoce do componente inferior da prótese ProDisc II®, com oclusão parcial da
veia ilíaca comum esquerda. Este caso foi revisado
com artrodese por via anterior associada a instrumentação posterior.
Segundo Mathews et al.(12), mais de 75% dos
pacientes submetidos à artroplastia com a prótese de Maverick® obtiveram sucesso, com mais de
15 pontos do questionário Oswestry, geralmente
em torno de três meses de pós-operatório. A recuperação clínica do grupo submetido à artroplastia
foi significativamente mais rápida em comparação
com o grupo controle submetido à artrodese tradicional.
Embora o presente estudo tenha feito uma análise apenas funcional, reconhecemos sua limitação
por carecer de minuciosa avaliação não apenas
clínica, mas também radiológica, da evolução dos
pacientes tanto do pré como do pós-operatório, incluindo a documentação da taxa de complicações.
Conclusão
Na amostra preliminar estudada, a artroplastia
lombar com o implante Maverick® parece mostrar
resultados funcionais, por meio do questionário de
11
Fevereiro 2010
cirurgia
ortopédica
Oswestry, pouco superiores à técnica PLIF de um nível, principalmente no que se refere ao restabelecimento da capacidade de exercerem seus cuidados
pessoais (lavar-se, vestir-se etc.), à deambulação e
ao convívio social. Não houve diferença estatisticamente significativa do grau de satisfação com a cirurgia entre os grupos.
Novos estudos com minuciosa avaliação da evolução não apenas clínica, mas também radiológica,
tanto do pré como do pós-operatório, incluindo
documentação da taxa de complicações, ainda são
necessários para melhor comparar as técnicas estudadas e definir em quais situações uma se torna
superior à outra.
Referências
1. SANTOS, B. F. et al. Análise funcional da dor após artroplastia
minimum 10-year follow-up of the Charite artificial disc in 106
total intervertebral lombar. Revista do INTO, v. 4, n. 2, p. 5-10,
patients. Spine, v. 32, n. 6, p. 661-6, 2007.
2006.
8. MCCOMBE, P. Comparison of sb charite disc arthroplasty to
2. ERRICO, T. J. Lumbar disc arthroplasty. Clinical Orthopaedics &
maverick disc arthroplasty in the lumbar spine. Journal of Bone &
Related Research, v. 435, p. 106-17, 2005.
Joint Surgery, British volume, n. 87-B, supplement III, p. 406, 2005.
3. SHEDID, D.; UGOKWE, K. T.; BENZEL, E. C. Lumbar total disc
9. LEVIN, D. A. et al. Comparative charge analysis of one- and
replacement compared with spinal fusion: treatment choice and
two-level lumbar total disc arthroplasty versus circumferential
evaluation of outcome. Nature Clinical Practice Neurology, v. 1,
lumbar fusion. Spine, v. 32, n. 25, p. 2905-9, 2007.
n. 1, p. 4-5, 2005.
10. TORTOLANI, P. J. et al. Prevalence of heterotopic ossification
4. GERMAN, J. W.; FOLEY, K. T. Disc arthroplasty in the
following total disc replacement. Journal of Bone & Joint
management of the painful lumbar motion segment. Spine.
Surgery, American volume, v. 89, n. 1, p. 82-8, 2007.
Painful Motion Segment, v. 30, 16 supplement, p. s60-7, 2005.
11. Stieber, J. R.; Donald, G. D. III. Early failure of lumbar disc
5. VIGATTO, R. R. N. et al. Development of a brazilian
replacement: case report and review of the literature. Journal
portuguese version of the oswestry disability index: cross-
of Spinal Disorders & Techniques, v. 19, n. 1, p. 55-60, 2006.
cultural adaptation, reliability and validity. Spine, v. 32, n. 4, p.
12. MATHEWS, H. Maverick total disc replacement-biomechanic
481-6, 2007.
considerations and early clinical results. Journal of Bone & Joint
6. HANNIBAL, M. ProDisc-L Total Disc Replacement: A
Surgery, British volume, v. 87-B, supplement III, p. 406, 2005.
comparison of 1-level versus 2-level arthroplasty patients with a
13. BODEN, S. D.; JACK, E. Disc replacements: this time will we
minimum 2-year follow-up. Spine, v. 32, n. 21, p. 2322-6, 2007.
really cure low-back and neck pain? Journal of Bone & Joint
7. DAVID, T. Long-term results of one-level lumbar arthroplasty:
Surgery, British volume, v. 86-A, n. 2, p. 411-22, 2004.
cirurgia
ortopédica
Avaliação da dor residual na
borda ulnar do punho após fratura
da extremidade distal dos ossos
do antebraço
Introdução
E
ncontramos com frequência na literatura(1-3) fraturas da extremidade distal da ulna relacionadas
às fraturas da extremidade distal do rádio. Em seu
trabalho original, Frykman(2) afirmou que 61% das
fraturas da estiloide ulnar ocorrem associadas às fraturas do rádio distal. Muitas dessas fraturas estão
associadas à instabilidade da articulação radioulnar
distal (ARUD).
Segundo Adams(1), fraturas do ápice da estiloide
ulnar não acometem a ARUD, logo não necessitam
de intervenção. As fraturas através da base da estiloide ulnar, especialmente quando desviadas, são
associadas a alto risco de instabilidade da ARUD. A
fixação da estiloide ulnar previne dor relacionada à
pseudoartrose, bem como restaura a anatomia de
estabilização da fibrocartilagem triangular (FCT).
Frequentemente a fratura da estiloide ulnar tem
sido relegada a segundo plano quando associada
aos diversos tipos de fraturas que envolvem a extremidade distal do rádio, tais como Colles, Smith e
Galleazi. Deve-se salientar que mesmo com a consolidação da fratura da extremidade distal do rádio,
poderão ocorrer sequelas evidentes da ARUD, levando à limitação da pronossupinação, do desvio ulnar,
da extensão ulnar do punho e à dor residual.
Quando ambos os ossos do antebraço estão fraturados distalmente, a redução e a fixação isolada
do rádio podem ser insuficientes para restaurar a
anatomia da região.
A instabilidade da extremidade distal da ulna
pode estar associada à lesão de partes moles, incluindo o complexo da fibrocartilagem triangular, fratura
Marcelo Fiks
Ortopedista estagiário do Centro de Cirurgia da Mão do Instituto Nacional
de Traumatologia e Ortopedia (INTO)
Rafaela Fernandez Sestelo Burgo
Ortopedista estagiária do INTO
Anderson Vieira Monteiro
Ortopedista; chefe do Centro de Cirurgia da Mão do INTO
Deise Godinho
Ortopedista do Centro de Cirurgia da Mão do INTO
com grande fragmento da estiloide ulnar, ou fraturas
complexas, envolvendo a cabeça ou o colo da ulna.
O grau de deslocamento do fragmento fraturado da estiloide ulnar é motivo de avaliação quanto à
conduta cirúrgica e à estabilidade da ARUD(4). Embora a fratura da estiloide ulnar evolua, muitas vezes,
para a união fibrosa, esta é geralmente compatível
com a resolução dos sintomas e a estabilidade da
ARUD. Segundo Adams(1), a pseudoartrose da estiloide ulnar é raramente sintomática, a menos que o
fragmento esteja desviado ou associado a instabilidade da ARUD.
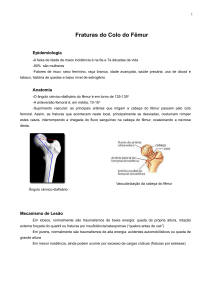
Anatomia
O processo estiloide é uma apófise localizada na
extremidade distal da ulna, distalmente à cabeça,
em sua parte medial, e funciona como suporte para
as partes moles do lado ulnar do punho(5).
Em sua base insere-se a fibrocartilagem triangular, uma estrutura complexa que é composta por
13
Fevereiro 2010
Anúncio
Anúncio
cirurgia
ortopédica
menisco homólogo, ligamentos radioulnar dorsal e
volar, ligamento colateral ulnar, bainha do tendão
extensor ulnar do carpo, ligamento lunoulnar e ligamento lunopiramidal. A relação entre o tendão do
músculo extensor ulnar do carpo e a fibrocartilagem
triangular é íntima, funcionando este como assoalho para o complexo ulnocarpal.
O rádio distal gira ao redor da cabeça da ulna,
uma vez que se relaciona com o funcionamento da
ARUD(6-8). Esse movimento é orientado pelas estruturas ligamentares proximais que vão do rádio distal
até o estiloide e a cabeça proximal da ulna. As lesões
que afetam o rádio distal podem prejudicar a sustentação ligamentar do estiloide ulnar e o complexo
fibrocartilagem triangular, bem como a anatomia da
fossa sigmoide que se articula com a cabeça ulnar.
Assim, as lesões impostas ao rádio distal podem alterar a rotação do antebraço, independentemente
de qualquer lesão direta da cabeça ulnar.
Materiais e métodos
Trata-se de um trabalho retrospectivo em que
foram avaliados 156 pacientes vítimas de fraturas
da extremidade distal dos ossos do antebraço, operados até duas semanas após o trauma, no Instituto
Nacional de Traumatologia e Ortopedia entre janeiro
de 2001 e dezembro de 2005.
Foram incluídos no estudo, pacientes vítimas
de fraturas extra-articulares do rádio com ou sem
fratura da estiloide ulnar. Foram incluídos somente
os pacientes submetidos à osteotaxia com fios de
Kirshner introduzidos retrogradamente de maneira
percutânea. Em todos os pacientes a estiloide ulnar, com ou sem desvio, quando fraturada, não foi
submetida à osteossíntese. Excluíram-se do estudo
pacientes que apresentavam comorbidades sistêmicas como osteoporose, usuários de corticoide oral,
portadores de artrite reumatoide, portadores de doenças autoimunes, bem como todos os pacientes que
apresentavam consolidação viciosa. Os parâmetros
anatômicos seguiram os valores definidos por Diego
Fernandez(9): comprimento radial médio de 11 a 12
mm, inclinação volar no plano sagital de 11o e inclinação ulnar de 22o. Foram aceitos pacientes com os
seguintes parâmetros pós-operatórios: encurtamento
radial de até 2 mm e desvio dorsal até 10o. Contribuíram para o estudo 156 pacientes, sendo 93 homens
e 63 mulheres. A idade média foi de 32,47 anos, va-
riando entre 19 e 49 anos. O punho dominante estava lesionado em 62% dos casos. Todos os pacientes
foram entrevistados e radiografados após receberem
e assinarem informe explicativo do estudo. Todos os
pacientes foram operados e acompanhados nesse
período pelo Centro de Trauma do Adulto no INTO.
Os pacientes foram divididos em quatro grupos: (A) sem fratura da estiloide ulnar; (B) com fratura do ápice da estiloide ulnar; (C) com fratura do
corpo da estiloide ulnar; (D) com fratura da base
da estiloide ulnar (Tabela 1). O objetivo era avaliar o resultado clínico e radiológico dos pacientes
acometidos de fraturas da extremidade distal dos
ossos do antebraço, em que a fratura da estiloide
ulnar não foi abordada cirurgicamente, para determinar o grau de satisfação dos pacientes, a recuperação da força motora e a dor residual do bordo
distal da ulna.
Tabela 1 – Pacientes divididos em grupos de
acordo com sua lesão associada à fratura de
rádio distal
Grupos
(A) Pacientes sem fratura
da estiloide ulnar
(B) Pacientes com fratura
do ápice da estiloide
ulnar
(C) Pacientes com fratura
do corpo da estiloide
ulnar
(D) Pacientes com fratura
da base da estiloide
ulnar
Número de casos Porcentagem
32
20%
43
27,5%
29
18,6%
52
33,9%
Fonte: Instituto Nacional de Traumatologia e Ortopedia (INTO)
Resultados
(A) Pacientes sem fratura da estiloide ulnar
Dos 156 pacientes incluídos no trabalho, 32 não
apresentavam fratura da estiloide ulnar. Quando
avaliados quanto à dor no punho sob carga funcional (2 kg), com o punho em posição neutra, 84,5%
não se queixavam de dor ou outras alterações relacionadas à fratura, 6,25% apresentavam dor que os
incapacitava para atividades laborativas que exigissem carregar peso e 9,37% apresentavam dor suportável nas atividades laborativas (Tabela 2).
Diferente
da tabela.
Verificar!
cirurgia
ortopédica
Tabela 2 – Pacientes sem fratura da estiloide
ulnar divididos de acordo com suas queixas
queixavam de dor, cinco queixavam-se de dor su- Diferente
da tabela.
portável e quatro, de dor incapacitante (Tabela 4).
Verificar!
Pacientes sem fratura da Porcentagem
estiloide ulnar (32 casos)
Sem dor
Dor suportável
Dor incapacitante
27
3
2
84,4%
9,37%
6,25%
Tabela 4 – Pacientes com fratura do corpo da
estiloide ulnar alocados de acordo com suas
evoluções e queixas
Fratura do corpo da estiloide ulnar
(29 casos)
Fraturas
Fraturas
consolidadas
não consolidadas
(18 casos)
(11 casos)
Fonte: Instituto Nacional de Traumatologia e Ortopedia (INTO)
(B) Pacientes com fratura do ápice da estiloide
ulnar
Dos 156 pacientes, 43 apresentavam fratura do
ápice da estiloide ulnar. Mesmo não submetidos à
osteossíntese, 83,7% das fraturas consolidaram e
16,3% não consolidaram. Dos 36 pacientes com
fraturas consolidadas, 30 não apresentavam dor
quando submetidos à carga, quatro apresentavam
dor suportável e dois apresentavam dor incapacitante. Dos 43 pacientes, sete tiveram suas fraturas resultantes em pseudoartrose. Desses sete pacientes,
cinco não se queixavam de dor, um queixava-se de
dor suportável e um, de dor incapacitante para suas
atividades laborativas (Tabela 3).
Tabela 3 – Pacientes com fratura do ápice da
estiloide ulnar alocados de acordo com suas
evoluções e queixas
Pacientes com fratura do ápice da
estiloide ulnar (43 casos)
Fraturas
Fraturas não
consolidadas
consolidadas
(36 casos)
(7 casos)
Sem dor
Dor suportável
Dor incapacitante
30 (83,3%)
4 (11%)
2 (6,7%)
5 (71,5%)
1 (14,3%)
1 (14,3%)
Sem dor
Dor suportável
Dor incapacitante
Diferente
da tabela.
Verificar!
2 (18,1%)
4 (36,5%)
5 (45,4%)
Fonte: Instituto Nacional de Traumatologia e Ortopedia (INTO)
(D) Pacientes com fratura da base da estiloide
ulnar
Dos 156 pacientes, 52 apresentavam fratura
da base da estiloide ulnar. 38,5% das fraturas
consolidaram e 61,5% não consolidaram. Dos pacientes com fraturas consolidadas, 85% não apresentavam dor quando submetidos à carga de 2
kg, 5% apresentavam dor suportável e 10% apresentavam dor incapacitante. Desses 52 pacientes,
32 tiveram suas fraturas não consolidadas. Destes, oito não se queixavam de dor, 10 queixavamse de dor suportável e 14, de dor incapacitante
(Tabela 5).
Tabela 5 – Pacientes com fratura da base da
estiloide ulnar alocados de acordo com suas
evoluções e queixas
Fratura da base da estiloide ulnar
(52 casos)
Fraturas
Fraturas
consolidadas
não consolidadas
(20 casos)
(32 casos)
Fonte: Instituto Nacional de Traumatologia e Ortopedia (INTO)
(C) Pacientes com fratura do corpo da estiloide
ulnar
Dos 156 pacientes avaliados, 29 apresentavam
fratura do corpo da estiloide ulnar. Quando não submetidos à osteossíntese, 62% das fraturas consolidaram e 38% não consolidaram. Dos pacientes com
fraturas consolidadas, 18 não apresentavam dor
quando submetidos à carga, quatro apresentavam
dor suportável e dois, dor incapacitante.
Desses 29 pacientes, 11 tiveram suas fraturas
evoluindo para pseudoartrose. Destes, dois não se
12 (66%)
4 (22%)
2 (11%)
Sem dor
Dor suportável
Dor incapacitante
17 (85%)
1 (5%)
2 (10%)
8 (25%)
10 (31,3%)
14 (47,7%)
Fonte: Instituto Nacional de Traumatologia e Ortopedia (INTO)
Discussão
As fraturas da estiloide ulnar talvez sejam as
lesões ósseas associadas mais controversas em
relação ao tratamento. A estiloide é o ponto de
17
Fevereiro 2010
cirurgia
ortopédica
origem das estruturas ligamentares do complexo
da fibrocartilagem triangular. Não há relatos sobre
a progressiva incapacidade decorrente da fixação
originalmente inadequada de uma fratura da estiloide ulnar. Putnam e Seitz(6) só realizaram a redução da fratura da estiloide ulnar quando a ARUD se
apresentava palpavelmente instável. Essa situação
é descrita somente em fraturas completas da estiloide ulnar. Se for necessária a estabilização, Diego
Fernandez(9) recomenda a fixação interna após a
redução da fratura, bem como o reparo direto ligamentar caso necessário. Mesmo assim, ele deixa
claro não haver, até o momento, dado estatisticamente significativo que recomende precisamente
tal conduta.
Neste estudo, os pacientes que não tiveram suas
fraturas da estiloide ulnar abordadas mostraram
maior incidência de dor quando questionados. Em
muitos casos, essa dor levou à incapacidade laborativa pacientes trabalhadores braçais.
Em concordância com a literatura(1), pacientes
sem fratura da estiloide ulnar apresentaram melhor
evolução quando comparados aos pacientes com
fratura.
Conclusão
Após a análise dos resultados, concordamos com
a literatura em relação às seguintes observações:
• fraturas do ápice da estiloide ulnar apresentam
bom prognóstico mesmo quando não fixadas,
sendo na maioria das vezes assintomática. O ápice da estiloide ulnar, por não ser ponto de inserção da fibrocartilagem triangular, mesmo quando
fraturado, apresenta-se com pouca queixa dolorosa residual ao paciente;
• fraturas do corpo e da base da estiloide ulnar têm
grande chance de evoluírem para pseudoartrose
sintomática quando não são submetidas à osteossíntese. Essas fraturas acompanhadas de lesões
ligamentares produzem queixas dolorosas residuais importantes, devendo-se analisar a necessidade de nova abordagem cirúrgica ou artroscópica;
• fraturas da extremidade distal do antebraço devem ser vistas como complexo de trauma e não
somente dois ossos independentes fraturados.
Sua abordagem deve ser conjunta e sua osteossíntese deve ser indicada quando os critérios cirúrgicos abordados pela literatura se configurarem.
Referências
Informar ano
de publicação!
1. ADAMS, B. D. Distal radioulnar joint instability. In: Green’s
6. BRONSTEIN, A. J.; TRUMBLE, T. E.; TENCER, A. F. The effects
Operative Hand Surgery. Rio de Janeiro: Elsevier, 2005. p. 605-44.
of distal radius fracture malalignment on forearm rotation: a
2. ALBERTONI, W. M. Fraturas da extremidade distal da ulna.
cadaveric study. J Hand Surgery, p. 258-262, 1997.
Lesões traumáticas do punho. In: ALBERTONI, W. M. (ed.).
7. KIHARA, H; PALMER, A. K.; WERNER, F. W. The effect of
Clínica Ortopédica. Rio de Janeiro: Medsi, 2001. p. 719-25.
dorsally angulated distal radius fracture on distal radioulnar
3. GELBERMAN, R. H. Redução aberta e fixação interna. In:
joint congruency and forearm rotation. J Hand Surgery, p. 40-
Master Techniques in Orthopaedics Surgery. Rio de Janeiro:
47, 1996.
Revinter, 2005. p. 47-63.
8. KLEIMAN, W. B.; GRAHAM, T. J. The distal radioulnar joint
4. PARDINI, A.; SOUZA, G. (eds.). Fratura do processo estiloide
capsule: clinical anatomy and role in posttraumatic limitation of
da ulna. Tratamento conservador e cirúrgico. Clínica Ortopédica.
forearm rotation. J Hand Surgery, p. 588-599, 1998.
Rio de Janeiro: Medsi, s/d.
9. FERNANDEZ, D. L; WOLFE, S. W. Distal radius fractures.
5. PUTNAM, M. D.; SEITZ, W. H. Jr. Fraturas do rádio distal. In:
In: Green’s Operative Hand Surgery. Rio de Janeiro: Elsevier,
ROCKWOOD; GREEN. Fraturas em adultos. São Paulo: Manole, 1975.
ANO.
cirurgia
ortopédica
Avaliação da reprodutibilidade
da classificação da AO para as
fraturas transtrocanterianas
Introdução
A
incidência das fraturas transtrocantéricas
está relacionada com o sexo e a raça e varia
de um país para outro. Nos EUA, a proporção anual
de fraturas transtrocantéricas, em mulheres idosas,
é de aproximadamente 63 fraturas para cada 100
mil indivíduos; entre os homens, essa proporção cai
para 34 fraturas para cada 100 mil indivíduos(1). Entre os adultos jovens, as fraturas do quadril resultam
frequentemente de traumatismos de alto impacto,
como aqueles causados por acidentes de trânsito ou
quedas de certa altura. Em contraste, 90% das fraturas do quadril dos idosos resultam de uma simples
queda.
As fraturas do quadril também podem ser causadas por solicitações mecânicas cíclicas. As fraturas
por estresse, que ocorrem caracteristicamente nos
ossos normais de indivíduos jovens ou de meia idade
saudáveis, em decorrência da solicitação mecânica
repetitiva, são definidas como fraturas por estresse.
As solicitações repetitivas resultam na redução da
resistência óssea.
É importante a observação quanto à estabilidade
ou não da fratura transtrocanteriana para o planejamento cirúrgico da mesma. A fratura estável, quando reduzida, geralmente irá resistir à carga compressiva medial. A fratura instável, seja pelos fragmentos
intermediários ou pela fratura oblíqua reversa, irá
colapsar em varo ou haverá uma translação medial
da diáfise apesar da redução axial dos fragmentos
principais. Kaufer(2) observou que a estabilidade da
fratura/implante depende de cinco fatores: a) da
qualidade óssea; b) do traço de fratura; c) da redução alcançada; d) do tipo de implante utilizado e e)
do posicionamento do implante no osso. O cirurgião
tem influência apenas nas três últimas, mas deve
José de Araújo Cruz Júnior
Médico residente do primeiro ano do Instituto Nacional de Traumatologia e
Ortopedia (INTO)
André Luís de Campos Pessoa
Médico contratado do grupo de trauma do INTO
João Antônio Matheus Guimarães
Chefe da Divisão de Atenção Especializada do INTO
Trabalho realizado no Instituto Nacional de Traumatologia e Ortopedia
saber interpretar e valorizar as duas primeiras. Para
tanto alguns autores propuseram classificações que
orientam na decisão e observação da estabilidade. O
tratamento das fraturas intertrocantéricas deve ser
individualizado, de acordo com as condições clínicas
do paciente, mas idealmente deve ser submetido a
um suporte clínico rápido e agressivo e abordado
cirurgicamente até dois dias após o trauma(3).
O sistema da Associação para o Estudo das Osteossínteses/Associação para o Estudo da Fixação Interna (AO/ASIF) de Muller organizou as fraturas dos
ossos longos em tríades hierárquicas, de acordo com
a gravidade das fraturas. Esse sistema foi baseado
na gravidade das lesões ósseas e estabeleceu um registro que deveria servir de base para o tratamento
e a avaliação dos resultados(4). A terminologia descritiva do sistema da Othopaedic Trauma Association
(OTA) teve como modelo o sistema da AO/ASIF.
Segundo o sistema de classificação alfanumérico
da OTA, as fraturas transtrocantéricas do quadril são
do tipo 31A. Essas fraturas são divididas em três grupos, e cada grupo é adicionalmente subdividido em
subgrupos, com base na obliquidade na linha de fratura e no grau de cominuição. As fraturas do grupo
19
Fevereiro 2010
cirurgia
ortopédica
1 são fraturas simples (em duas partes), com a típica
linha de fratura oblíqua expandindo-se do grande
trocânter até a cortical medial; a cortical lateral do
trocânter maior permanece intacta. As fraturas do
grupo 2 são aquelas cominuídas, apresentando um
fragmento posteromedial; ainda assim, a cortical lateral do trocânter maior continua intacta. As fraturas
desse grupo geralmente são instáveis, dependendo
do tamanho do fragmento medial. As fraturas do
grupo 3 são aquelas nas quais a linha de fratura atravessa as corticais medial e lateral; esse grupo inclui o
padrão das fraturas oblíquas reversas(5).
Vários estudos documentaram reprodutibilidade insatisfatória dos resultados com base nos diversos sistemas de classificação das fraturas transtrocantéricas(6).
Para ter significado, “uma classificação deve ser
simples, fácil de ser lembrada e ter relevância tanto
na escolha do tratamento quanto ao prognóstico”.
Uma característica fundamental que deve estar presente em qualquer classificação proposta é a sua capacidade de ser reproduzida entre os observadores,
ou seja, que haja concordância entre eles quanto ao
tipo de fratura em questão, o que é de suma importância durante um projeto científico de pesquisa, em
que basicamente se comparam resultados, complicações e métodos de tratamento.
O objetivo deste trabalho é avaliar a reprodutibilidade das classificações AO para fraturas transtro-
cantéricas, utilizando o coeficiente de concordância
kappa (κ) e a proporção simples do número de casos
classificados de uma mesma categoria.
Métodos
Foram selecionadas pelos autores 22 radiografias, aleatoriamente, nas incidências em anteroposterior (AP) e em perfil de fraturas transtrocanterianas
dos pacientes do grupo de trauma do INTO. Para
essas radiografias, os autores utilizaram a classificação do grupo AO.
As radiografias foram então apresentadas,
sempre na mesma ordem, a cinco cirurgiões especialistas em trauma. Os casos foram selecionados
aleatoriamente de forma retrospectiva, utilizandose do arquivo radiográfico do INTO. A fim de minimizar o viés devido à dificuldade de interpretação
da classificação ou a algum possível esquecimento,
a mesma encontrou-se ilustrada na folha resposta
entregue a cada observador no ato da avaliação
das radiografias. Não houve limite de tempo para
as classificações.
Foi utilizado, a partir dos dados fornecidos pelos observadores, o índice estatístico de κ, que foi
criado originalmente para o caso de dois avaliadores classificarem dois objetos distintos(7). Fleiss(8), em
1973, adaptou esse índice para o caso onde mais de
dois observadores avaliavam mais de dois objetos.
Esse sistema é utilizado quando dois observadores
classificam separadamente uma amostra de objetos
utilizando a mesma escala de categorias. Ele é usado frequentemente para avaliar a confiabilidade de
uma escala de categorias por meio da concordância
entre esses observadores. Para a execução dos cálculos, recebemos a ajuda de um estatístico.
Resultados
Aplicando-se o índice κ para a classificação AO
completa, com seus nove subtipos, encontrou-se
um valor geral de 0,192, sendo o intervalo de 95%
de confiança, situando-se entre 0,248 (limite superior) e 0,135 (limite inferior). Os melhores índices κ
para determinada categoria ou subtipo de fratura
foram para a 31A-1.1 (0,495) e 31A-3.3 (0,389).
Observe a Tabela 1:
Estudando a classificação AO sem os subtipos,
obtivemos uma concordância κ geral) de 0,62, com
cirurgia
ortopédica
intervalo de 95% de confiança, situando-se entre
0,718 e 0,522. Observe a Tabela 2 para a classificação simplificada:
Discussão
Para saber se uma dada caracterização/classificação de um objeto é confiável, é necessário ter esse
objeto caracterizado ou classificado várias vezes, por
exemplo, por mais de um juiz (observador).
Para descrevermos a intensidade da concordância entre dois ou mais juízes, ou entre dois métodos
de classificação (por ex. dois testes de diagnóstico),
utilizamos a medida κ, com base no número de respostas concordantes, ou seja, no número de casos
cujo resultado é o mesmo entre os juízes. O κ é uma
medida de concordância interobservador e mede o
grau de concordância além do que seria esperado
tão somente pelo acaso. Essa medida de concordância tem como valor máximo 1, que representa total
concordância; e os valores próximos e até abaixo de
0 indicam nenhuma concordância, ou exatamente
a esperada pelo acaso. Um eventual valor de κ > 0,
negativo, sugere que a concordância encontrada foi
menor do que a esperada por acaso. Sugere, portanto, discordância, mas seu valor não tem interpretação como intensidade de discordância(8, 9).
Para avaliar se a concordância é razoável, fazemos um teste estatístico para verificar a significância
do κ. Nesse caso a hipótese testada é se κ = 0, o que
indicaria concordância nula, ou se κ > 0, concordância maior do que o acaso (teste monocaudal: H0: κ =
0; H1: κ > 0). Um κ com valor negativo, que não tem
interpretação cabível, pode resultar num paradoxal
nível crítico (valor de p) > 1.
No caso de rejeição da hipótese (κ = 0), temos a
indicação de que a medida de concordância é significantemente > 0, o que indicaria que existe alguma
concordância. Isso não quer dizer necessariamente
que a concordância seja alta, cabe ao pesquisador
avaliar se a medida obtida é satisfatória ou não, com
base, por exemplo, em dados da literatura ou pesquisas anteriores. Landis JR e Koch GG sugerem a
seguinte interpretação, apresentada na Tabela 3:
Encontramos alguns artigos que avaliaram
a reprodutibilidade da classificação AO. Pervez
et al(10) avaliaram 88 fraturas trocantéricas entre
cinco observadores. Cada observador avaliou as
fraturas independentemente em duas ocasiões.
Concluíram que a classificação AO com subgrupos
e Evans não são aceitáveis e recomendam o uso
da classificação AO sem subgrupos. Schipper et
al(11) estudaram 20 fraturas por 15 observadores.
Concluíram que a classificação AO sem subgrupos
Tabela 1
Kappa da
cat.
p – valor do
kappa da
cat.
Intervalo
de 95% de
confiança
do kappa
da cat.
Cat. 1
31A-1.1
Cat. 2
31A-1.2
Cat. 3
31A-1.3
Cat. 4
31A-2.1
Cat. 5
31A-2.2
Cat. 6
31A-2.3
Cat. 7
31A-3.1
Cat. 8
31A-3.2
Cat. 9
31A-3.3
0,495
0,215
- 0,028
0,237
0,079
- 0,004
- 0,028
0,236
0,389
Não é inter< 0,001
0,24
pretável e
não se aplica
teste de
significância
sup.: 0,627/ sup.: 0,347/ sup.: 0,104/ sup.: 0,369/ sup.: 0,211/
inf.: 0,363 inf.: 0,083 inf.: - 0,16 inf.: 0,104 inf.: -0,053
< 0,001
0,0010
Não é interpretável e
não se aplica
teste de
significância
sup.: 0,129/
inf.: - 0,136
Não é inter< 0,001
< 0,001
pretável e
não se aplica
teste de
significância
sup.: 0,104/ sup.: 0,368/ sup.: 0,522/
inf.: - 0,16 inf.: 0,104 inf.: 0,257
Cat.: categoria; sup.: superior; inf.: inferior.
Tabela 2
Kappa da cat.
p – valor do kappa da cat.
Intervalo de 95% de confiança
do kappa da cat.
Cat. 1 31A-1
Cat. 2 31A-2
Cat. 3 31A-3
0,741
< 0,001
sup.: 0,873/inf.: 0,609
0,637
< 0,001
sup.: 0,769/inf.: 0,505
0,435
< 0,001
sup.: 0,568/inf.: 0,303
Cat.: categoria; sup.: superior; inf.: inferior.
21
Fevereiro 2010
cirurgia
ortopédica
(Tabela estava em inglês, confirmar tradução)
Tabela 3
Valores do kappa
Interpretação
<0
0 – 0,19
0,2 – 0,39
0,4 – 0,59
0,6 – 0,79
0,8 – 1
Sem concordância
Concordância fraca
Concordância exata
Concordância moderada
Concordância substancial
Concordância quase exata
tem boa reprodutibilidade, mas isso não se repete
quando acrescentados os subgrupos. Schwartsmann et al(12) estudaram 50 radiografias por 19
avaliadores e sugeriram a classificação AO sem
subgrupos para a prática clínica da avaliação das
fraturas trocantéricas.
Swiontkowski et al(13) sugeriram que os problemas da variabilidade notada entre os observadores
podem ser explicados porque as infinitas variáveis
e os infinitos padrões de possibilidades das fraturas
são obrigados a se enquadrarem nas variáveis dicotômicas de um sistema de classificação.
No presente estudo, encontramos κ = 0,192,
que segundo Landis é de concordância fraca. Já para
a classificação sem subtipos, κ = 0,62, ou seja, concordância substancial segundo Landis.
Conclusão
Concluímos que, a partir dos dados fornecidos
pelo estudo dos 22 exames radiográficos, assim
como pelos outros trabalhos com base no assunto,
a classificação AO para as fraturas transtrocantéricas
mostrou impraticáveis índices de reprodutibilidade.
No entanto, também de acordo com outros estudos,
a citada classificação para as fraturas transtrocantéricas sem subgrupos mostrou boa concordância.
Portanto, recomendamos a utilização, na prática
ortopédica cotidiana, da classificação simplificada,
ficando o sistema com subgrupos como mera informação didática.
Referências
1. MELTON, J. L. et al. Fifty year trend in hip fracture incidence.
9. SIEGEL, S.; CASTELLAN, N. Nonparametric statistics for the
Clin Orthop, v. 162, p. 144-9, 1982.
behavioral sciences. 2.ed. New York: McGraw-Hill, 1988. p. 284-5.
2. KAUFER, H.; MATTHEWS, L. S.; SONSTEGARD, D. Stable
10. PERVEZ, H. et al. Classification of trochanteric fracture of
fixation of intertrochanteric fractures: a biomechanical
the proximal femur: a study of the reliability of current systems.
evaluation. J Bone Joint Surg, v. 56A, p. 899-907, 1974.
Injury, v. 33, n. 8, p. 713-5, 2002.
3. LORISH, D. G.; GELLER, D. S.; NIELSON JH. Osteoporotic
11. SCHIPPER, I. B. et al. Reliability of the AO/ASIF classification
pertrochanteric hip fractures: management and current
for pertrochanteric femoral fractures. Acta Orthop Scand, v. 72,
controversies. J Bone Joint Surg, v. 86, p. 398-410, 2004.
n. 1, p. 36-41, 2001.
4. MULLER, M. E. et al. The comprehensive classification of
12. SCHWARTSMANN, C. R. et al. Classificação das fraturas
fractures of long bones. Berlin: Springer-Verlag, 1990.
trocantéricas: avaliação da reprodutibilidade da classificação
5. ORTHOPAEDIC TRAUMA ASSOCIATION COMMITTTEE
AO. Rev Bras Ortop, v. 41, n. 7, p. 264-7, 2006.
FOR CODING AND CLASSIFICATION. Fracture and dislocation
13. SWIONTKOWSKI, M. F. et al. Interobserver variation in the
compendium. J Orthop Trauma, v. 10, n. 1, p. 31-5, 1996.
AO/OTA fracture classification system for pilon fractures: is there
6. GEHRCHEN, P. M.; NIELSEN, J. O.; OLENSEN, B. Poor
a problem? J Orthop Trauma, v. 11, p. 467-70, 1997.
reproducibility of Evan’s classification of the trochanteric
14. ROCKWOOD, C. A.; GREEN, D. P. Fractures in adults. 4th
fracture. Acta Orthop Scand, v. 64, p. 71-2, 1993.
edition. Philadelphia: Lippincott-Raven, 1996.
7. COHEN, J. A coefficient as measures of reliability. Educ
15. JUPITER, J. B.; BROWNER, B. D. Traumatismos do sistema
Psychol Meas, v. 33, p. 613-9, 1973.
músculo-esquelético. São Paulo: Manole, 2000. v. 2. p. 2147.
8. FLEISS, J. L. Statistical methods for rates and proportions. 2nd.
16. RUEDI, T. P.; MURPHY, W. M. Princípios AO do tratamento de
ed. New York: John Wiley and sons, 1981.
fraturas. Porto Alegre: Artmed, 2000. p. 499.
Confirmar
modificação
no arquivo!
Anúncio
Anúncio