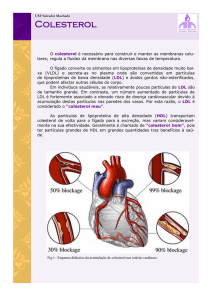
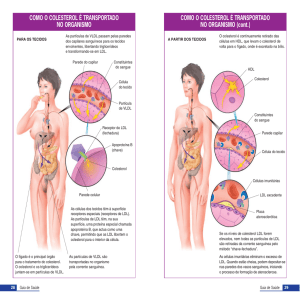
Aterosclerose e
Dislipidemia:
Visão Geral
1
A doença vascular aterosclerótica é a principal causa de morbidade
e de mortalidade nos Estados Unidos, sendo responsável por mais
de um terço de todos os óbitos a cada ano. Em qualquer momento,
16 milhões de norte-americanos são portadores de doença cardíaca
coronariana, quase seis milhões sofrem acidente vascular cerebral
e oito milhões apresentam problemas de claudicação decorrentes
de doença arterial periférica. A dislipidemia é o fator de risco modificável mais prevalente e importante para aterosclerose, afetando
um em cada dois cidadãos norte-americanos adultos. O tratamento adequado reduz em 25%-50% o risco de morte cardíaca, infarto
do miocárdio não fatal, acidente vascular cerebral, procedimentos
de revascularização e doença arterial periférica. A despeito desses
benefícios, menos de 20% dos adultos seguem as orientações para
controle do colesterol, e centenas de milhares de vidas se perdem
anualmente pela não implementação de medidas preventivas estabelecidas pelas autoridades.
Esta obra reúne as últimas diretrizes e estudos clínicos em um
guia passo a passo conciso e prático para redução do risco cardiovascular e para tratamento da dislipidemia. Essas medidas formam
a base estratégica de tratamentos cujo objetivo é interromper a progressão da aterosclerose, estabilizando placas com propensão a ruptura, evitando a trombose arterial e melhorando o prognóstico cardiovascular.
Aterosclerose
A. Introdução. A aterosclerose é um distúrbio crônico que inicia a
partir de uma lesão do endotélio, com alteração na função endotelial, acúmulo de lipoproteínas contendo apolipoproteína (apo) B
14 | Christie M. Ballantyne, James H. O’Keefe, Jr. & Antonio M. Gotto, Jr.
nas paredes dos vasos e desenvolvimento de processos inflamatórios crônicos envolvendo macrófagos, linfócitos T e células de
músculos lisos (Figuras 1.1 e 1.2).
B. Patogênese. O evento inicial na aterosclerose é uma lesão endo-
telial causada por fatores de risco tradicionais (dislipidemia, hipertensão, tabagismo, diabetes) e por novos fatores de risco (infecção, inflamação sistêmica, possivelmente proteína C reativa
[PCR], homocisteína) (Figura 1.1). A lesão do endotélio resulta
em função endotelial alterada, expressão suprarregulada de moléculas de adesão (p. ex., molécula de adesão de células vasculares
1 [VCAM-1] e molécula de adesão intercelular 1 [ICAM-1]), vasorreatividade anormal (com redução do óxido nítrico) e comprometimento da fibrinólise (inibidor 1 do ativador de plasminogênio
[PAI-1] aumentado e ativador de plasminogênio tecidual [tPA]
reduzido). A partir desse momento, as lipoproteínas aterogênicas
penetram nas paredes dos vasos, onde se modificam e se incorporam na placa aterosclerótica (Figura 1.2).
C. Terapia lipídica e o novo paradigma da doença cardíaca coronariana. As placas ateroscleróticas mais perigosas (p. ex., placas
Agressões
Dislipidemia
Tabagismo
Diabetes
Homocisteína
Doenças infecciosas
Hipoxia
Inflamação sistêmica
(PCR?)
Hipertensão ou força de
cisalhamento de alta tensão
Endotélio
Substâncias
vasoativas
Atividade procoagulante/
Fatores de crescimento/
comprometimento da fibrinólise
quimioatraentes
Permeabilidade alterada
Recrutamento de
monócitos e leucócitos
Migração focal intimal de macrófagos,
linfócitos T e células de músculos lisos
Figura 1.1 Lesão endotelial e aterosclerose.
A aterosclerose é causada por uma lesão endotelial que provoca respostas inflamatórias
localizadas. As várias causas de lesão e as vias que provocam inflamações locais oferecem alvos potenciais para prevenção e tratamento da aterosclerose.
Fundamentos em Dislipidemia e Aterosclerose |
15
LÚMEN
Monócitos
LDL
Moléculas
aderentes
Citocinas
Capuz
fibroso
Porção de
líquido
Lp-PLA2
Célula
espumosa
ÍNTIMA
LDL
oxidado
Macrófago
Liso-FC + OxAG
MÉDIA
Figura 1.2 Papel do LDL e de outras partículas na aterosclerose.
As lipoproteínas aterogênicas contendo apo B (lipoproteína de baixa densidade [LDL],
lipoproteína de densidade intermediária [IDL], resíduos de lipoproteína de densidade muito baixa [VLDL], lipoproteína (a) [Lp(a)]) infiltram-se nas paredes dos vasos e se ligam
aos proteoglicanos. As modificações do LDL nas paredes dos vasos são acionadas por
enzimas, como a fosfolipase A2 associada a lipoproteínas (Lp-PLA2), resultando na geração de lisofosfatidilcolina e de ácidos graxos oxidados que, por sua vez, suprarregulam
as moléculas de adesão e as quimiocinas para recrutamento de leucócitos para a parede
vascular. O LDL presente nas paredes dos vasos também pode ser modificado por outros
mecanismos, incluindo oxidação por leucócitos, que promove a captação de LDL oxidado
por macrófagos, com secreção de quimiocinas, citocinas e Lp-PLA – isso resulta na
incorporação e acúmulo de macrófagos carregados de lipídeos (células espumosas) na
placa aterosclerótica. Liso-FC = lisofosfatidilcolina; oxAG = ácidos graxos oxidados.
propensas a rupturas) não são necessariamente aquelas que provocam estreitamento mais grave. Ao contrário, a maioria das síndromes coronarianas são causadas por lesões agudas < 70% estenóticas (não obstrutivas) antes de ulceração e trombose (Figura
1.3). Placas não obstrutivas com inflamação intensa (estimulada
por lipoproteínas oxidadas nas paredes dos vasos), núcleos ricos em lipídeos e capuzes fibrosos finos são mais propensos a
ulcerações e rupturas que lesões obstrutivas de longa duração,
com calcificação intensa e capuzes fibrosos espessos de tecido
colagenoso denso.
Reduções moderadas no colesterol LDL diminuem a progressão da doença arterial coronariana na maioria dos pacien-
16 | Christie M. Ballantyne, James H. O’Keefe, Jr. & Antonio M. Gotto, Jr.
Artéria não
aterosclerótica
Placa “vulnerável”
Capuz fibroso
Placa “estável”
Porção de líquido
Íntima
Lúmen
Média
Adventícia
Macrófago
Linfócito
• Capuz fibroso fino
• Grande porção de líquido
• Muitas células inflamatórias
• Poucas células de músculos lisos
• Capuz fibroso espesso
• Porção de líquido menor
• Poucas células inflamatórias
• Matriz extracelular densa
↓LDL
↑HDL
↓Angiotensina II
↓Resistência à insulina?
↓Estresse oxidativo?
↓Pressão arterial
Medidas que podem
“estabilizar” o ateroma
Figura 1.3 Evolução e estabilização de placas ateroscleróticas.
O tratamento agressivo da dislipidemia transforma placas inflamadas e friáveis (vulneráveis) em placas estáveis e fibróticas, menos propensas a ulceração, ruptura e trombose. A estabilização plaquetária pode estar relacionada à reabsorção de macrófagos e à
deposição lipídica extracelular, a reduções na inflamação neointimal e à manutenção da
integridade dos capuzes fibrosos. Figura extraída de Nat Med 2002; 8:1257-62. Reimpressa com autorização.
tes, e a regressão das lesões é mais frequente com reduções
no LDL-C. Entretanto, os efeitos benéficos da terapia lipídica resultam mais da estabilização da placa do que de mudanças na gravidade da estenose, que, em geral, são modestas e
desproporcionais a reduções de 25% a 50% em eventos cardiovasculares relevantes. A estabilização das placas, que pode
ser concluída em períodos variando de semanas a meses com
tratamento agressivo da dislipidemia, pode estar relacionada à
reabsorção de macrófagos e à deposição extracelular de lipídeos, a reduções na inflamação neointimal e à manutenção da
integridade dos capuzes fibrosos. Os tratamentos eficazes transformam placas inflamadas e friáveis em placas estáveis e fibróticas, menos propensas a ulceração, ruptura e trombose. Além
disso, a farmacoterapia para modificação de lipídeos melhora a
Fundamentos em Dislipidemia e Aterosclerose |
17
disfunção endotelial causada pela dislipidemia, resultando em
efeitos vasodilatadores, antitrombóticos e anti-inflamatórios
adicionais. Em pacientes portadores de doença cardíaca coronariana, o tratamento da dislipidemia e de outros fatores de risco
concomitantes é essencial para melhorar o prognóstico cardiovascular no longo prazo.
Dislipidemia
A. Definição. A dislipidemia é definida como um estado lipídico
plasmático anormal. As anormalidades lipídicas comuns incluem
níveis elevados de colesterol total, colesterol LDL, Lp(a) e triglicerídeos; níveis baixos de colesterol HDL e preponderância de
pequenas partículas de LDL denso. Essas anormalidades são encontradas isoladamente ou em combinações.
B. Prevalência. Aproximadamente 50% dos norte-americanos adul-
tos têm nível elevado de colesterol total, sendo que a imensa
maioria de pacientes com doença vascular aterosclerótica possui
alguma forma de dislipidemia, embora seu colesterol total não
seja significativamente distinto do de pacientes sem aterosclerose; de 35% a 40% de todos os casos de doença cardíaca coronariana ocorrem em pacientes com níveis “normais” de colesterol
total (< 200 mg/dL). A despeito dos benefícios incontestáveis da
terapia lipídica, menos de dois terços dos indivíduos com níveis
elevados de colesterol LDL encontram-se em tratamento e, desse
total, somente um terço segue as orientações estabelecidas pelo
National Cholesterol Education Program Adult Treatment Panel
III (ATP III).
C. Fatores de risco de doença cardíaca coronariana. Níveis elevados
de colesterol total e de colesterol LDL, e níveis baixos de colesterol HDL, são os principais fatores de risco lipídico modificáveis para doença cardíaca coronariana e outras formas de doença
vascular aterosclerótica. Estima-se que, para cada 1% de redução no colesterol LDL e para cada 1% de aumento no colesterol
HDL, o risco de eventos cardiovasculares se reduz em 2 e 3%,
respectivamente. Outros fatores de risco lipídico modificáveis
18 | Christie M. Ballantyne, James H. O’Keefe, Jr. & Antonio M. Gotto, Jr.
importantes para doença cardíaca coronariana incluem níveis
elevados de triglicerídeos, Lp(a), pequenas partículas densas de
LDL e Lp-PLA2.
Relação entre colesterol LDL e risco de doença
cardíaca coronariana
A. Dados epidemiológicos. A relação entre o nível de colesterol LDL
e eventos de doença cardíaca coronariana foi estabelecida com
base em vários estudos observacionais e testes clínicos da terapia
lipídica: para cada diminuição de 1 mg/dL no colesterol LDL, o
risco relativo de eventos de doença cardíaca coronariana se reduz em 1% (Figura 1.4). Uma metanálise de mais de 30 testes
intervencionais que utilizaram dieta, medicamentos ou cirurgia
Risco relativo de doença
cardíaca coronariana
(escala logarítmica)
3,7
2,9
2,2
1,7
1,3
1,0
0
40
70
100
130
160
190
Colesterol LDL (mg/dL)
Figura 1.4 Relação entre níveis de colesterol LDL e risco relativo de doença
cardíaca coronariana.
As relações logarítmica e linear entre colesterol LDL e risco de doença cardíaca coronariana são consistentes com um vasto grupo de dados de estudos epidemiológicos e
de testes clínicos. Para cada alteração de 30 mg/dL no colesterol LDL, o risco relativo
de doença cardíaca coronariana altera-se proporcionalmente em cerca de 30%. O risco
relativo é de 1,0 para colesterol LDL de 40 mg/dL. De: NCEP ATP III guideline update
(Circulation 2004; 110:227-239).
Fundamentos em Dislipidemia e Aterosclerose |
19
para abaixar o nível de colesterol mostrou que, para cada 1% de
redução no colesterol total, a mortalidade foi reduzida em 1,1% e
a mortalidade cardiovascular diminuiu 1,5% (Circulation 1995;
91:2274-82; Circulation 1998; 97:946). Os benefícios se estendem aos níveis de colesterol LDL de 50 a 70 mg/dL, bem abaixo
da meta de LDL-C inferior a 100 mg/dL que havia sido recomendada para pacientes de alto risco. Nos Estados Unidos, o nível
médio de colesterol é quase duas vezes o valor do nível fisiológico
normal (Figura 1.5).
B. Distúrbios genéticos que afetam os lipídeos e a doença cardíaca coronariana. Os distúrbios hereditários que elevam os níveis de co-
lesterol LDL, tais como hipercolesterolemia familiar causada por
mutações no gene do receptor de LDL ou apo B-100 defeituosa,
provocam doença cardíaca coronariana aterosclerótica prematura.
Por outro lado, mutações que resultam em níveis baixos vitalícios
de colesterol LDL, tais como a pró-proteína convertase subtilisina/kexina tipo 9 (PCSK9) estão associadas a reduções acentuadas
em eventos de doença cardíaca coronariana.
Evidências de benefícios da terapia lipídica na
aterosclerose: Estudos com imagens
A. Estudos angiográficos. Vários estudos utilizaram a angiografia
serial para avaliar a progressão ou regressão de lesões ateroscleróticas, em resposta a terapias lipídicas agressivas ou placebo
(Tabela 11.2; pp. 168-183). Nos estudos com estatina, o aumento
percentual no diâmetro da estenose foi de 1 a 3% menor, em termos anuais, nos pacientes com tratamento agressivo do que nos
pacientes tratados com placebo. Apesar de melhoras inexpressivas na gravidade das lesões, a terapia para redução de lipídeos
resulta em reduções acentuadas (de 25% a 50%) em eventos cardiovasculares importantes, principalmente devido à estabilização
da placa. Como demonstra a Figura 1.6, níveis mais elevados
de colesterol LDL estavam associados a maior progressão da
aterosclerose, ao passo que a estabilização e regressão exigiam
níveis de colesterol LDL bem abaixo de 100 mg/dL. Além disso,
aumentos nos níveis do colesterol HDL na terapia com estatinas
20 | Christie M. Ballantyne, James H. O’Keefe, Jr. & Antonio M. Gotto, Jr.
Seres humanos modernos:
Norte-americano adulto
Caçador-coletor
Seres humanos:
Hazda*
Inuit†
Ikung‡
Pigmeus
San**
Primatas selvagens:
Babuíno
Macaco gritador
Macaco noturno
Mamíferos selvagens:
Cavalo
Javali
Queixada
Rinoceronte negro
Elefante africano
50
70
90
110
130
150
170
190 210
Colesterol total médio (mg/dL)
Figura 1.5 Níveis de colesterol total em várias populações.
De maneira geral, os níveis de colesterol total em caçadores-coletores, em primatas selvagens e em mamíferos selvagens variam de 70 a 140 mg/dL (colesterol LDL de 35 a 70
mg/dL). Nos seres humanos ocidentais modernos, os níveis médios de colesterol total
(208 mg/dL; colesterol LDL de 130 mg/dL) são quase duas vezes os valores normais, e
a aterosclerose está presente em até 50% dos indivíduos com 50 anos de idade (Arterioscler Thromb Vasc Biol 2002; 22:849-54). Por outro lado, evidências de populações
de caçadores-coletores que seguem o estilo de vida do homo sapiens nativo indicam
níveis médios de colesterol total de 100 a 150 mg/dL (colesterol LDL de 50 a 75 mg/dL)
e nenhuma evidência de aterosclerose, mesmo em indivíduos na oitava década de vida
(Eur J Clin Nutr 2002; 56:S42-52).
* N. de T. Grupo étnico da Tanzânia.
†
N. de T. Antes conhecidos como esquimós.
‡
N. de T. Um dos grupos étnicos mais antigos do mundo, que vive no Deserto de Kalahari
(Botsuana e Namíbia).
** N. de T. Um dos grupos étnicos mais antigos do mundo, que vive no Deserto de
Kalahari (Botsuana e Namíbia).
Fundamentos em Dislipidemia e Aterosclerose |
21
Alteração percentual no diâmetro
da estenose versus LDL-C em tratamento
CCAIT
1,4
Alteração em % na estenose/ano
1,2
LCAS
1
0,8
MARS
0,6
CCAIT
PLAC I
MARS
MAAS
PLAC I
0,4
MAAS
0,2
LCAS
0
–0,2
–0,4
–0,6
ASTEROID
R2 = 0,78
p = 0,0003
–0,8
–1
30 40
50 60
70 80
90 100 110 120 130 140 150 160 170 180
LDL-C (mg/dL) em tratamento
Figura 1.6 Relação entre os níveis de colesterol LDL e a progressão angiográfica
da aterosclerose.
Quadrados pretos = grupo em tratamento; quadrados brancos = grupo-placebo. De:
Circulation 2008; 117:2458-66. Reimpresso com autorização. Consulte nomes, objetivos
e resultados dos estudos nas páginas 168-183.
também estavam associados a efeitos mais favoráveis sobre a
aterosclerose (Figura 1.7).
B. Estudos com ultrassom intravascular coronariano. No estudo Rever-
sal of Atherosclerosis with Aggressive Lipid Lowering (REVERSAL), uma dose de 40 mg/dia de pravastatina (colesterol LDL de
110 mg/dL no tratamento) resultou na progressão da aterosclerose, ao passo que uma dose de 80 mg/dia de atorvastatina (colesterol LDL de 79 mg/dL no tratamento) não apresentou o mesmo
resultado (p. 183). Uma das indicações da bula da rosuvastatina é
desacelerar a progressão da aterosclerose (Figura 1.8).
C. Estudos de ultrassom na carótida. Resultados semelhantes usan-
do a espessura da íntima-média carotídea como desfecho foram
Alteração em % na estenose por ano
22 | Christie M. Ballantyne, James H. O’Keefe, Jr. & Antonio M. Gotto, Jr.
CCAIT
1,4
1,2
1,0
0,8
0,6
0,4
0,2
LCAS
PLAC I
MARS
CCAIT
MARS
PLAC I
MAAS
MAAS
LCAS
–0,2
–0,4
–0,6
–0,8
–1,0
ASTEROID
–5
0
5
10
Alteração percentual no HDL-C
15
20
Figura 1.7 Relação entre os níveis de colesterol HDL e a progressão angiográfica da aterosclerose.
Alteração percentual no diâmetro da estenose versus alteração percentual no colesterol
HDL em estudos angiográficos de terapias com estatinas. De: Circulation 2008; 117:245866. Consulte nomes, objetivos e resultados dos estudos nas páginas 168-183.
obtidos nos estudos Atorvastatin vs. Simvastatin Atherosclerosis
Progression (ASAP, p. 169) e Arterial Biology for the Investigation of the Treatment Effects of Reducing Cholesterol (ARBITER, p. 168): a regressão da aterosclerose foi observada com
terapia mais intensiva com estatinas (atorvastatina), enquanto
a progressão da aterosclerose foi observada com terapia menos
intensiva com estatinas (sinvastatina e pravastatina). Mais recentemente, o estudo Measuring Effects on Intima-Media Thickness: an Evaluation of Rosuvastatin (METEOR, p. 177) mostrou que, mesmo em pacientes que não atendem aos critérios do
ATP III para início de terapias para redução de lipídeos, o tratamento com 40 mg de rosuvastatina reduziu significativamente a
progressão da espessura da íntima-média carotídea, em comparação com placebo (Figura 1.9) (JAMA 2007; 297:1344-53). Em
consequência, a redução efetiva nos níveis do colesterol LDL
pode interromper a progressão da aterosclerose em indivíduos
Alteração média no percentual de volume do ateroma
(%)
Fundamentos em Dislipidemia e Aterosclerose |
1,8
23
CAMELOT
placebo
REVERSAL
pravastatina
1,2
0,6
REVERSAL
atorvastatina
0
–0,6
ACTIVATE
placebo
A-Plus
placebo
r2= 0,95
p<0,001
ASTEROID
rosuvastatina
–1,2
50
60
70
80
90
100
110
120
Colesterol LDL médio (mg/dL)
Figura 1.8 Relação entre os níveis de colesterol LDL e as alterações percentuais no volume do ateroma em estudos de ultrassom intravascular.
A alteração média no percentual de volume do ateroma avaliada por ultrassom intravascular foi correlacionada diretamente com o nível médio de colesterol LDL na terapia com
estatinas ou placebo em estudos de outras intervenções. De: JAMA 2006; 295:1556-65.
com doença subclínica detectada por ultrassom que não estiverem classificados como pacientes de alto risco pelos fatores de
risco tradicionais (a dose inicial normal de rosuvastatina é de 10
mg/dia).
D. Estudos com imagens por ressonância magnética (IRM). O estudo
Outcome of Rosuvastatin Treatment on Carotid Artery Atheroma:
a Magnetic Resonance Imaging Observation (ORION, p. 179)
comparou os efeitos de 5 mg de rosuvastatina e de altas doses de
rosuvastatina na aterosclerose da carótida avaliada por IRM. Nenhum tratamento reduziu a progressão da aterosclerose da carótida. Entretanto, em pacientes com placas com núcleos necróticos
ricos em lipídeos basais, a proporção média da parede do vaso
composta de núcleos necróticos ricos em lipídeos foi reduzida em
41% (Am Heart J 2008; 155:584.e.1-8).
Alteração na EIM de 12 sítios carotídeos (mm)
24 | Christie M. Ballantyne, James H. O’Keefe, Jr. & Antonio M. Gotto, Jr.
+0,03
+0,02
Placebo
+ 0,0131 mm/ano
(n = 252)
p < 0,0001
(rosuvastatina versus placebo)
+0,01
1
2
0,00
–0,01
Tempo
(anos)
P = NS
Rosuvastatina 40 mg (rosuvastatina versus inclinação zero)
–0,0014 mm/ano
(n = 624)
Placebo: alteração no EIMC (95% CI)
Rosuvastatina 40 mg: alteração no EIMC (95% CI
Figura 1.9 Resultados do estudo METEOR.
Novecentos e oitenta e quatro homens e mulheres com baixo escore de risco de Framingham, aterosclerose subclínica variando de branda a moderada e colesterol LDL-C elevado
foram randomizados para receber 40 mg/dia de rosuvastatina ou placebo e avaliados por
ultrassom carotídeo modo-B no início do estudo e na linha básica e depois de dois anos
(avaliação em 876 pacientes). O desfecho primário do índice de alteração do EIM carotídeo
máximo para 12 locais mostrou progressão significativamente menor com rosuvastatina
(-0,0014 versus +0,0131 com placebo; p < 0,001). De: JAMA 2007; 297:1344-1353.
EIM = espessura íntima-média; EIMC = espessura íntima-média carotídea.
Evidências de benefícios da terapia lipídica na
aterosclerose: estudos de eventos clínicos
A. Estudos com estatinas versus placebo. Vários estudos amplos e
randomizados de terapia com estatinas, controlados por placebo,
mostraram reduções na morbidade e na mortalidade cardiovascular e na mortalidade por todas as causas com terapia lipídica
para prevenção primária e secundária (Tabela 11.1, pp. 151-167).
Sem dúvida, as estatinas são a classe de medicamentos ideal para
melhorar a dislipidemia e o prognóstico cardiovascular. Além
de abaixar os níveis de colesterol LDL de 18% a 55%, reduzem
também as pequenas partículas de LDL denso (aterogênicas),
elevam os níveis de colesterol HDL de 5% a 15% e reduzem os
Eventos de doença cardíaca coronariana (%)
Fundamentos em Dislipidemia e Aterosclerose |
25
10
9 y = 0,0599x – 3,3952
2
8 R = 0,9305
p
= 0,0019
WOSCOPS-P
7
WOSCOPS-S
6
AFCAPS-P
5
AFCAPS-S
4
3
ASCOT-P
2
ASCOT-S
1
0
–1
55
75
95
115
135
155
175
195
Colesterol LDL (mg/dL)
Figura 1.10 Relação entre níveis de colesterol LDL e eventos de doença cardíaca coronariana nos estudos de prevenção PRIMÁRIA.
As taxas de eventos de doença cardíaca coronariana nos estudos de prevenção primária
(duração de 4 a 5 anos) são diretamente proporcionais aos níveis de colesterol LDL no
tratamento. P = placebo; S = estatina. De: J Am Coll Cardiol 2004; 43:2142-6. Consulte
nas páginas 151-167 os nomes, objetivos e resultados dos estudos.
níveis de triglicerídeos de 7% a 30%. Quando as taxas de eventos
de doença cardíaca coronariana são comparadas graficamente
em relação aos níveis de colesterol LDL, observa-se uma relação direta aparente, sem limite inferior, nos estudos de prevenção
primária e secundária (Figuras 1.10 e 1.11). No Heart Protection
Study (HPS), o estudo mais amplo das estatinas até o momento, 20.536 pacientes com doença arterial oclusiva ou diabetes
foram randomizados para receber 40 mg/dia de sinvastatina ou
placebo. Depois de cinco anos, a sinvastatina reduziu o risco de
morte coronariana em 18% (5,7% versus 6,9%; p = 0,0005). O
fato mais importante é que os pacientes com níveis de colesterol LDL basal inferiores a 100 mg/dL (~ 70 mg/dL ou menos
no tratamento) apresentaram a mesma redução no risco relativo
de doença cardíaca coronariana que os pacientes com níveis de
colesterol LDL basal acima de 100 mg/dL. Da mesma forma, no
Anglo-Scandinavian Cardiac Outcomes Trial (ASCOT, p. 154) e
Eventos de doença cardíaca coronariana (%)
26 | Christie M. Ballantyne, James H. O’Keefe, Jr. & Antonio M. Gotto, Jr.
30
4S-P
25
20
15
10
5
HPS-P
LIPID-P
4S-S
CARE-P
IDEAL-S
HPS-S
LIPID-S
IDEAL-A
CARE-S / TNT-A10
PROVE IT-A
PROVE IT-PR
TNT-A80
0
30
50
70
90
110
130
150
170
190
210
Colesterol LDL (mg/dL)
Figura 1.11 Relação entre colesterol LDL e eventos de doença cardíaca coronariana nos estudos de prevenção SECUNDÁRIA.
As taxas de eventos de doença cardíaca coronariana nos estudos de prevenção secundária (duração de cinco anos, exceto o teste PROVE IT [dois anos]) são diretamente
proporcionais aos níveis de colesterol LDL no tratamento. A= atorvastatina; A80/A10
= atorvastatina 80 mg/10 mg; P = placebo; PR = pravastatina; S = estatina. De: J Am
Coll Cardiol 2004; 43:2142-6. Consulte, nas páginas 151-167, os nomes, objetivos e
resultados dos estudos.
no Collaborative Atorvastatin Diabetes Study (CARDS, p. 155),
a terapia com estatinas reduziu o risco de doença cardíaca coronariana de 25% a 37%, em comparação com placebo, sendo
que os benefícios foram estendidos aos pacientes com níveis de
colesterol LDL basal inferiores a 116 mg/dL (~ 80 mg/dL ou
menos no tratamento). Esses estudos indicaram que a tolerância
à terapia com estatinas foi satisfatória e o tratamento foi extremamente seguro: os efeitos hepáticos e musculares adversos não
foram diferentes em relação ao grupo tratado com placebo, e a
ocorrência de rabdomiólise foi muito rara.
B. Estudos com estatinas versus estatinas. A primeira evidência di-
reta que dá suporte à hipótese de “quanto mais baixo melhor”
vem do estudo Pravastatin or Atorvastatin Evaluation and Infection Therapy (PROVE IT), que randomizou 4.162 pacientes
portadores da síndrome coronariana aguda para iniciar tratamento
Fundamentos em Dislipidemia e Aterosclerose |
27
hospitalar de redução intensiva do colesterol LDL com 80 mg/
dia de atorvastatina (nível médio de colesterol LDL de 62 mg/
dL) ou tratamento-padrão para reduzir o colesterol LDL com 40
mg/dia de pravastatina (nível médio de colesterol LDL de 95 mg/
dL). Depois de dois anos, a atorvastatina reduziu em 16% (22,4%
versus 26,3%; p = 0,005) o desfecho primário de morte, infarto
do miocárdio, angina instável com hospitalização, revascularização depois de 30 dias e acidente vascular cerebral (p. 163). O
estudo Treating to New Targets (TNT), que comparou o uso de
80 mg/dia versus 10 mg/dia de atorvastatina (p. 165), e o estudo
Incremental Decrease in Endpoint through Aggressive Lipid Lowering (IDEAL), que comparou o uso de 80 mg/dia de atorvastatina versus 20-40 mg/dia de sinvastatina (p.159), forneceram
evidências adicionais comprovando que terapias mais agressivas
com estatinas aumentam mais a redução de eventos do que as
terapias moderadas. Há uma grande expectativa de que o Study
of the Effectiveness of Additional Reduction of Cholesterol and
Homocysteine (SEARCH), atualmente em curso, comparando o
uso de 80 mg/dia versus 20 mg/dia de sinvastatina apresente uma
definição mais precisa do papel de reduções mais intensivas nos
níveis do colesterol LDL sobre eventos cardiovasculares. Reduções mais intensivas nos níveis do colesterol LDL também evitam
ou retardam a progressão da aterosclerose.
Terapia intensiva com estatinas e prognóstico
cardiovascular: quanto mais baixo melhor
A. Implicações. Atualmente, múltiplas linhas de evidências indicam a
importância da utilização ampla e mais intensiva de farmacoterapias de modificação lipídica, o que levou o ATP III a atualizar suas
orientações, recomendando metas de colesterol LDL mais baixas
para pacientes com risco extremamente alto (meta de colesterol
LDL < 70 mg/dL) ou moderadamente alto (meta de colesterol
LDL < 100 mg/dL) de doença cardíaca coronariana (Circulation
2004; 110:227-239) (Capítulo 2). Mais recentemente, com base
em dois estudos publicados logo em seguida à atualização do ATP
III, que deram suporte adicional aos benefícios cardiovasculares
28 | Christie M. Ballantyne, James H. O’Keefe, Jr. & Antonio M. Gotto, Jr.
de reduções intensivas do LDL – Treating to New Targets (TNT;
p. 165) e Incremental Decrease in Endpoints through Aggressive
Lipid Lowering (IDEAL; p. 159) –, a AHA/ACC publicou, em
2006, uma atualização das orientações para prevenção secundária,
afirmando que é razoável tratar pacientes com doença cardíaca coronariana ou outras formas de doença aterosclerótica para reduzir
até um nível de colesterol LDL inferior a 70 mg/dia (Circulation
2006; 113:2363-2372). O tratamento intensivo do colesterol LDL
para atingir níveis abaixo de 70 mg/dL foi associado a efeitos favoráveis sobre a progressão/regressão da aterosclerose coronariana. Além disso, os tratamentos intensivos com estatinas interrompem a progressão de doenças carotídeas, medida pela espessura
íntima-média carotídea, e reduzem os núcleos necróticos ricos em
lipídeos das placas carotídeas. Esses resultados têm implicações
imediatas e profundas no tratamento dos pacientes. Nos Estados
Unidos, há um adicional de 13 milhões de indivíduos, além de
muitos milhões mais ao redor do mundo, com risco de doença
cardíaca coronariana, sem níveis elevados de colesterol LDL, que
devem ser considerados para receber terapias farmacológicas de
alteração de lipídeos. Estimativas conservadoras indicam que as
terapias com estatinas nesses pacientes poderiam evitar 67.000
mortes coronarianas, 78.000 acidentes vasculares cerebrais,
117.000 infartos do miocárdio não fatais e 146.000 procedimentos
de revascularização por ano. Isso significa dizer que médicos que
manejam 1.000 pacientes de alto risco, com o uso adequado de
terapias de redução de lipídeos mais a implementação de outras
medidas de redução de risco (cessação do tabagismo, controle da
hipertensão, diabetes e obesidade), poderiam evitar uma morte IM
ou AVC a cada 12 dias.
B. Implementação. A despeito dos enormes benefícios das estatinas
(e de outras terapias farmacológicas de alteração de lipídeos),
menos de 60% dos pacientes com doença cardíaca coronariana
estão sendo tratados com uma das estatinas, e menos de 20% dos
pacientes tratados têm níveis de colesterol LDL abaixo de 70 mg/
dL. Além disso, mais de 50% dos pacientes interrompem a terapia farmacológica de alteração de lipídeos por própria conta. Para
otimizar o prognóstico cardiovascular, é imprescindível iniciar a
farmacoterapia de alteração de lipídeos em todos os indivíduos
Fundamentos em Dislipidemia e Aterosclerose |
29
com indicação, iniciando com uma dose suficiente para atingir
reduções de pelo menos 30 a 40% no colesterol LDL (consulte
a Tabela 2.5), e executar a titulação da dosagem para cima em
intervalo de seis semanas, até atingir as metas estabelecidas para
o colesterol LDL, usando terapia de combinação, se necessário.
No caso de pacientes com doença cardíaca coronariana, diabetes
ou risco equivalente ao de doença cardíaca coronariana, com uma
meta opcional de colesterol LDL inferior a 70 mg/dL, deve-se levar em consideração aplicação de terapias iniciais que garantam
reduções iguais ou superiores a 50% (consulte a Tabela 2.6). A
adesão do paciente ao tratamento também deve ser reforçada em
cada visita.