LINHAS DE CUIDADO EM CÂNCER
A organização da rede de atenção oncológica no Município do Rio de Janeiro segue as diretrizes a
Política Nacional de Atenção oncológica, sendo a atenção básica a porta de entrada do sistema,
onde são realizadas ações de caráter voltadas para a promoção de saúde e prevenção do câncer,
bem como ao diagnóstico precoce e apoio a terapêutica de tumores, aos cuidados paliativos e as
ações clínicas para o seguimento de doentes tratados. As Unidade de Atenção Terciária realizam
atendimento especializado e procedimentos de alta complexidade. Neste nível é realizada a
confirmação diagnóstica quando os recursos necessários não estão disponíveis no nível secundário,
o estadiamento e o tratamento dos pacientes diagnosticados com câncer, incluindo cirurgia,
quimioterapia e radioterapia, além da coordenação dos cuidados paliativos.
A SMS utiliza o SISREG como sistema oficial de regulação, onde estão disponibilizadas as vagas para
atendimento em atenção secundária, com agendamento realizado na própria unidade de atenção
primária, conforme protocolos e fluxo estabelecido pela SMSDC e unidades executantes. Os
agendamentos de consulta oncológica em unidades de atenção terciária são realizados através do
Sistema Estadual de Regulação (SER), com inserção das solicitações pela APS e regulação pela
Central unificada de Regulação (REUNI).
Os pacientes são encaminhados à unidade de alta complexidade com o laudo de biópsia, lâmina e
bloco de parafina (exceto quando a confirmação diagnóstica não for exequível na atenção
secundária).
CIRUGIA
QUIMIO
RADIO
Fig. 1: Linha de cuidado do câncer
CONSULTA
NA
ATENÇÃO
PRIMÁRIA
RASTREAMENTO
EDIAGNÓSTICO
PRECOCE
SISREG
CONSULTA
ESPECIALIZADA
INVESTIGAÇÃO
TRATAMENTO
DIAGNÓSTICO
EXAMES (LAB;
IMAGEM
OUTROS
BIÓPSIA
SER
CUIDADOS
PALIATIVOS
O tratamento do câncer, conforme redefine a portaria Nº 140, de 27 de fevereiro de 2014, deve ser
realizado nos estabelecimentos de saúde habilitados na atenção especializada em oncologia, eles
são as unidades de referência para tratamento oncológico (UNACON- Unidade de Assistência de
Alta Complexidade em Oncologia, CACON-Centros de Assistência Especializada em Oncologia,
Serviços de Radioterapia de Complexo hospitalar e Hospital Geral com Cirurgia de Câncer de
Complexo Hospitalar). A programação, regulação, referência/ contrarreferência dos procedimentos
ofertados por estas unidades que integram este complexo devem garantir a integralidade do
cuidado da pessoa com câncer. Este nível de atenção deve estar capacitado a determinar a
extensão da neoplasia (estadiamento), tratar, assegurar a qualidade da assistência oncológica, a
oferta e a orientação técnica quanto aos cuidados paliativos.
CÂNCER DO COLO DO ÚTERO
Informações Gerais
Com aproximadamente 530 mil casos novos por ano no mundo, o câncer do colo do útero é o
quarto tipo de câncer mais comum entre as mulheres, sendo responsável pelo óbito de 265 mil
mulheres por ano (WHO, 2012). No Brasil, em 2016, são esperados 16.340 casos novos, sendo
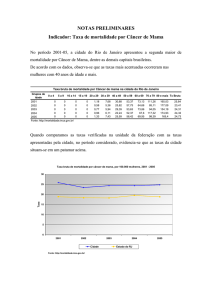
1.490 no estado do Rio de Janeiro e 550 no município do Rio de Janeiro. Em 2013, ocorreram 5.430
óbitos esta neoplasia, representando uma taxa de mortalidade ajustada para a população mundial,
de 4,86/100 mil mulheres. (MS/INCA, 2016).
É uma doença de desenvolvimento lento, que pode cursar sem sintomas em fase inicial, e evoluir
para quadros de sangramento vaginal intermitente ou após a relação sexual, secreção vaginal
anormal e dor abdominal associada a queixas urinárias ou intestinais, nos casos mais avançados.
O câncer do colo do útero é raro em mulheres até 30 anos. Sua incidência aumenta
progressivamente até ter seu pico na faixa de 45 a 50 anos, e sua mortalidade aumenta
progressivamente a partir da quarta década de vida.
Fatores de Risco
1. Infecção persistente por subtipos oncogênicos do vírus HPV (Papilomavírus Humano),
especialmente o HPV-16 e o HPV-18, responsáveis por cerca de 70% dos cânceres cervicais.
Obs.: Na maioria das vezes, a infecção cervical pelo HPV é transitória e regride espontaneamente,
entre seis meses a dois anos após a exposição. A infecção pelo HPV é um fator necessário, mas não
suficiente, para o desenvolvimento do câncer cervical uterino.
2. Fatores ligados à imunidade, à genética.
3. Tabagismo.
4. Iniciação sexual precoce.
5. Multiplicidade de parceiros sexuais.
6. Multiparidade.
3. Uso de contraceptivos orais.
4. Idade.
Prevenção
A prevenção primária do câncer do colo do útero está relacionada à diminuição do risco de
contágio pelo Papiloma Vírus Humano (HPV).
O Ministério da Saúde implementou no calendário vacinal, em 2014, a vacina tetravalente contra o
HPV para meninas de 9 a 13 anos de idade. Esta vacina protege contra os subtipos 6, 11, 16 e 18 do
HPV. Os dois primeiros causam verrugas genitais e os dois últimos são responsáveis por cerca de
70% dos casos de câncer do colo do útero.
Detecção Precoce
De acordo com a Organização Mundial de Saúde (WHO, 2007), as estratégias para a detecção
precoce são: o diagnóstico precoce (abordagem de indivíduos com sinais e/ou sintomas da doença)
e o rastreamento (aplicação de um teste ou exame em uma população assintomática,
aparentemente saudável, com objetivo de identificar lesões precursoras ou sugestivas de câncer,
encaminhá-las para investigação diagnóstica e tratamento). O objetivo da detecção precoce do
câncer colo do útero é reduzir sua incidência e mortalidade.
A captação das mulheres para realização de citopatologia oncótica ocorre na atenção primária, nas
clínicas de especialidade da rede e de forma espontânea. O exame é realizado nas consultas destas
mulheres com médicos ginecologistas, enfermeiras e médicos e enfermeiros do Programa de Saúde
da Família capacitados na rede de atenção primária do município do Rio de Janeiro.
Recomendações:
Método de rastreamento do câncer do colo do útero e de suas lesões precursoras é o
exame citopatológico do colo uterino. O intervalo entre os exames deve ser de três anos,
após dois exames negativos, com intervalo anual ,segundo as Diretrizes Brasileiras para o
Rastreamento do Câncer de Colo do Útero (MS/INCA, 2011)..
Início da coleta deve ser aos 25 anos de idade para as mulheres que já tiveram atividade
sexual.
Os exames devem seguir até os 64 anos, e serem interrompidos quando, após essa idade,
as mulheres tiverem pelo menos dois exames negativos consecutivos nos últimos cinco
anos.
Para mulheres com mais de 64 anos e que nunca realizaram o exame citopatológico, devese realizar dois exames com intervalo de um a três anos. Se ambos forem negativos, essas
mulheres podem ser dispensadas de exames adicionais.
Situações Especiais:
Gestantes
O rastreamento em gestantes deve seguir as recomendações de periodicidade e faixa etária como
para as demais mulheres, sendo que a procura ao serviço de saúde para realização de pré-natal
deve sempre ser considerada uma oportunidade para o rastreio.
Pós-menopausa
Mulheres na pós-menopausa devem ser rastreadas de acordo com as orientações para as demais
mulheres. Caso necessário, proceder à estrogenização prévia à realização da coleta.
Histerectomizadas
Mulheres submetidas à histerectomia total por lesões benignas, sem história prévia de diagnóstico
ou tratamento de lesões cervicais de alto grau, podem ser excluídas do rastreamento, desde que
apresentem exames anteriores normais. Em casos de histerectomia por lesão precursora ou câncer
do colo do útero, a mulher deverá ser acompanhada de acordo com a lesão tratada.
Mulheres sem história de atividade sexual
Não há indicação para rastreamento do câncer do colo do útero e seus precursores nesse grupo de
mulheres. Considerando os conhecimentos atuais em relação ao papel do HPV na carcinogênese do
câncer do colo uterino e que a infecção viral ocorre por transmissão sexual, o risco de uma mulher
que não tenha iniciado atividade sexual desenvolver essa neoplasia é desprezível.
Imunossuprimidas
O exame citopatológico deve ser realizado neste grupo após o início da atividade sexual com
intervalos semestrais no primeiro ano e, se normais, manter seguimento anual enquanto se
mantiver o fator de imunossupressão. Mulheres HIV positivas com CD4 abaixo de 200 células/mm 3
devem ter priorizada a correção dos níveis de CD4 e, enquanto isso, devem ter o rastreamento
citológico a cada seis meses. O rastreamento deve ser realizado na unidade primária seguindo o
“Protocolo para Rastreio do Câncer de Colo Uterino – (Diretrizes Brasileiras para o Rastreamento
do Câncer do Colo do Útero – MS/INCA, 2011/CAP-29-MS, 2010)”.
Quadro 1: Recomendações frente aos resultados do exame de rastreamento do câncer de colo
uterino
A identificação de lesões precursoras no teste de rastreio tem pequeno impacto na redução da
incidência e da mortalidade por câncer do colo do útero se não houver a confirmação diagnóstica e
o tratamento adequado em tempo oportuno (JONES; NOVIS, 2000).
Assim, as mulheres diagnosticadas com lesões intraepiteliais do colo do útero no rastreamento
e/ou apresentarem achados de exame ginecológico (exame especular , toque vaginal) fortemente
sugestivos de câncer devem ser encaminhadas à unidade secundária para confirmação diagnóstica,
tratamento das lesões precursoras e definição da necessidade de encaminhamento à unidade
terciária para tratamento oncológico segundo as Diretrizes Brasileiras para o Rastreamento do
Câncer do Colo do Útero (Ministério da Saúde/ INCA, 2011
Fig. 2: Linha de cuidado do câncer do colo uterino no MRJ.
Tratamento
O tratamento apropriado em tempo oportuno das lesões precursoras (neoplasias intraepiteliais
cervicais 2 e 3 na histologia e adenocarcinoma in situ) podem levar à redução da incidência e
mortalidade pelo câncer do colo uterino.
As Diretrizes Brasileiras para o Rastreamento do Câncer do Colo do Útero (BRASIL, 2011)
recomendam, após confirmação colposcópica ou histológica, o tratamento excisional das lesões
intraepiteliais escamosas de alto grau, por meio de exérese da zona de transformação (EZT) por
eletrocirurgia. Quando a colposcopia é satisfatória, achado anormal compatível com a citologia,
restrito à ectocérvice ou até o primeiro centímetro do canal endocervical, o procedimento deve ser
realizado ambulatorialmente, nas unidades de nível de atendimento secundário, permitindo o
tratamento imediato das lesões – prática chamada “Ver e Tratar”. No caso de colposcopia
insatisfatória, ou quando a lesão ultrapassa o primeiro centímetro do canal, o tratamento indicado
é a conização do colo uterino, procedimento realizado em ambiente hospitalar.
Os tratamentos mais comuns para o câncer do colo do útero são: a cirurgia e a radioterapia. O tipo
de tratamento dependerá do estadiamento da doença, tamanho do tumor e fatores pessoais,
como idade e desejo de preservação da fertilidade. Nos estágios iniciais do câncer, os tratamentos
cirúrgicos conservadores, como a conização ou traquelectomia radical com linfadenectomia por via
laparoscópica, podem ser considerados. Para lesões invasivas pequenas, menores do que 2cm,
devem ser consideradas as cirurgias mais conservadoras, evitando-se assim as complicações e
morbidades provocadas por cirurgias mais radicais. Para os estágios IB2 e IIA volumosos (lesões
maiores do que 4cm), IIB, IIIA, IIIB e IVA, as evidências científicas atuais orientam para tratamento
quimioterápico combinado com radioterapia.
Sistema de informação do câncer do colo do útero
O Sistema de Informação do Câncer do Colo do Útero (Siscolo) está disponível desde 1999, em todo
o território nacional. Ele é uma ferramenta de gerência das ações do programa de controle do
câncer de colo do útero. Os dados gerados por ele permitem avaliar a cobertura da população-alvo,
a qualidade dos exames, a prevalência das lesões precursoras, a situação do seguimento das
mulheres com exames alterados, dentre outras informações relevantes ao acompanhamento e
melhoria das ações de rastreamento, diagnóstico e tratamento.
O sistema apresenta dois módulos:
Módulo do prestador de serviço, implantado nas unidades que realizam exame
citopatológico e histopatológico do colo uterino.
Módulo de coordenação, implantado nas coordenações estaduais, regionais e municipais
Em março de 2011, foi lançado o plano de Fortalecimento das Ações de Prevenção, Diagnóstico e
Tratamento do câncer do colo do útero e de Mama . A melhoria dos sistemas de informação e
vigilância do câncer faz parte de um dos eixos de ação desse plano o que possibilitou o
desenvolvimento do SISCAN – Sistema de Informação do Câncer, versão web do Siscolo, que foi
integrada ao Sismama.
Todos os pares envolvidos no rastreamento, diagnóstico e tratamento do câncer de colo do útero
devem utilizar as requisições de citolpatologia e histopatologia do colo uterino definidas pelo
Ministério da Saúde e disponibilizadas on line.
Formulário de requisição do exame citopatologico do colo uterino (Siscan)
Formulário de requisição do exame histopatologico do colo uterino (Siscan)
CÂNCER DE MAMA
A história do Programa no município do Rio de Janeiro
A primeira iniciativa da SMS para organização do atendimento para o controle do câncer de mama
no Município do Rio de Janeiro se deu em 1996, com a publicação da Resolução SMS Nº 568, que
regulamentou a implementação do Programa de Controle do Câncer de Mama em todas as
Unidades de Saúde as SMS-Rio, estabelecendo competências de acordo com o nível de
complexidade do atendimento, e instituiu a criação de Pólos de Atendimento Mamário, aos quais
caberia a triagem de pacientes, investigação de patologias mamárias, solicitação de mamografias e
ultra-sonografia das mamas segundo protocolo estabelecido pela mesma resolução, e
encaminhamento dos casos necessários para as Unidades de maior complexidade, através da Guia
de referência do SUS-SMS/RIO. Estabelecia ainda que a solicitação de mamografia seria
exclusividade dos médicos cadastrados nos Pólos de Atendimento Mamário, que a quantidade de
Pólos por AP seria definida pelas Coordenações de Área, tendo como pré-requisito, o serviço
possuir médico habilitado para o diagnóstico de patologias mamárias.
Houve uma grande preocupação com a uniformização de condutas, levando a padronização de
formulários para solicitação de exames, registros de atendimentos e foi instituído protocolo para
racionalização da indicação de mamografia, prevendo o incentivo ao auto-exame mensal das
mamas a partir de 20 anos, exame clínico anual, e realização de mamografia em casos de suspeita
de câncer ou situações de alto risco.
Vários problemas e entraves foram detectados, como oferta insuficiente de consultas em pólos,
protocolo restritivo para mamografia, dificuldades na efetiva implementação de referência e
contra-referência, falta de integração dos órgãos envolvidos etc. Portanto, para obter a coerência
das práticas desenvolvidas pelo Programa com os princípios do SUS, a Secretaria Municipal de
Saúde, através da Superintendência de Controle do Câncer iniciou, em fevereiro de 2004 o novo
modelo do Programa de Controle do Câncer de Mama no Município do Rio de Janeiro, totalmente
reformulado dentro de uma abordagem sistêmica.
Informações Gerais
O câncer de mama é uma das neoplasias mais comuns entre a população feminina em todo o
Mundo, e traz muita apreensão entre as mulheres. É uma neoplasia pouco comum antes dos 40
anos de idade, mas, acima desta faixa etária, sua incidência cresce rápida e progressivamente. Ele
representa, nos países ocidentais, uma das principais causas de morte em mulheres. O risco de
câncer de mama aumenta principalmente após a quinta década de vida, razão pela qual os
programas de rastreio devem se iniciar a partir deste momento.
As estatísticas indicam o aumento de sua frequência, tanto nos países desenvolvidos quanto nos
países em desenvolvimento. Segundo a Organização Mundial da Saúde (OMS), foi registrado um
aumento nas taxas de incidência de câncer de mama, ajustadas por idade, nos Registros de Câncer
de Base Populacional de diversos continentes. No Brasil, o câncer de mama é o que mais causa
mortes entre as mulheres. De acordo com as estimativas do Ministério da Saúde/Instituto Nacional
do Câncer (MS/INCA), para o ano de 2014 (também válidas para 2015), foram esperados 57.120
casos novos de Câncer de mama feminina no Brasil, com risco estimado de 56,09 casos para cada
100 mil mulheres, sendo 4.050 (7,09 %) apenas no município do Rio de Janeiro (INCA, 2014). Para o
ano de 2016, são estimados 57.960 casos novos para o Brasil, sendo 29.760 na região sudeste (MS,
2015)
Fatores de Risco
As mulheres sob maior risco de desenvolvimento da doença são:
Mulheres com câncer de mama prévio.
Portadoras de lesões mamárias precursoras como hiperplasias com atipias.
Obesidade pós-menopausa.
Ingestão regular de álcool.
Sedentarismo.
Dieta rica em gorduras.
Tabagismo.
Idade constitui outro importante fator de risco, havendo um aumento rápido da incidência
com o aumento da idade.
Menarca precoce (idade da primeira menstruação).
Menopausa tardia (instalada após os 50 anos de idade).
Ocorrência da primeira gravidez após os 30 anos.
Nuliparidade (não ter tido filhos).
Exposição à radiação.
Historia familiar – O câncer de mama familiar é responsável por 5-10%, sendo importante
assinalar que um familiar de primeiro ou segundo grau aumenta o risco de câncer de mama
em cerca de três vezes em relação à população em geral.
Detecção Precoce
As estratégias para a detecção precoce são o rastreamento e o diagnóstico precoce. A primeira é
uma ação dirigida à população assintomática, na fase subclínica do problema em questão. A
segunda diz respeito à abordagem de indivíduos que já apresentam sinais e/ou sintomas de uma
doença em estágio inicial.
A estratégia brasileira para controle do câncer de mama foi definida inicialmente no Documento de
Consenso (INCA, 2004), que preconizava a mamografia e o exame clínico das mamas (ECM) como
métodos para o rastreamento do câncer de mama na rotina de atenção integral à saúde da mulher.
Em outubro de 2015, o Instituto Nacional do Câncer José de Alencar divulgou as novas Diretrizes
para Detecção Precoce do Câncer de Mama no Brasil, com recomendações baseadas em evidências
científicas de qualidade e submetidas a consulta pública para validação. De acordo com as novas
diretrizes, recomenda-se a mamografia como exame para rastreamento em mulheres na faixa
etária entre 50 e 69 anos, não sendo recomendado o rastreamento fora desta faixa etária.
Não existe recomendação para a utilização de outros métodos de imagem para rastreamento,
devendo ser utilizados apenas para investigação diagnóstica em casos específicos de lesões
detectadas pela mamografia ou ao exame clínico.
Quadro 2: Recomendações para rastreamento do câncer de mama por mamografia
Fonte: INCA, 2015.
Quanto ao diagnóstico precoce, o MS/INCA faz a seguinte recomendação: “As estratégias de
diagnóstico precoce devem ser formadas pelo tripé: população alerta para sinais e sintomas
suspeitos de câncer; profissionais de saúde também alertas para sinais e sintomas suspeitos de
câncer e capacitados para avaliação dos casos suspeitos; e serviços de saúde preparados para
garantir a confirmação diagnóstica oportuna, com qualidade, garantia da integralidade e
continuidade da assistência em toda a linha de cuidado.” (INCA, 2015)
No município do Rio de Janeiro, o exame clínico das mamas e a solicitação de mamografia devem
ser realizados pelos profissionais capacitados das unidades de atenção primária, que constituem a
porta de entrada no sistema.
Em situações especiais de mulheres com risco elevado, ou que demandem espontaneamente a
unidade de saúde para realização de rastreamento, cabe ao profissional de saúde a orientação
quanto aos riscos e benefícios, e a decisão compartilhada quanto a essa prática.
Exame Clínico das Mamas (ECM):
É o procedimento realizado para avaliar sinais e sintomas referidos por pacientes a fim de realizar o
diagnóstico diferencial entre alterações suspeitas de câncer e aquelas relacionadas a condições
benignas. Quando realizado por um profissional treinado da área médica, pode detectar tumores
de pequenas dimensões.
Os principais achados suspeitos no ECM, que necessitam investigação diagnóstica são:
Nódulo mamário de consistência endurecida e fixo, independentemente da idade.
Nódulo mamário persistente por mais de um ciclo menstrual em mulheres com mais de 30
anos, ou presente depois da menopausa.
Nódulo mamário em mulheres com história prévia de câncer de mama.
Nódulo mamário em mulheres com alto risco para câncer de mama.
Alteração unilateral na pele da mama, como eczema, edema cutâneo semelhante à casca
de laranja, retração cutânea ou distorções do mamilo.
Descarga papilar sanguinolenta unilateral e espontânea (secreções transparentes ou
rosadas também devem ser investigadas).
Mamografia (MM):
A mamografia é a radiografia da mama que pode permitir a detecção precoce do câncer, por ser
capaz de mostrar lesões em fase inicial, muito pequenas. É realizado em um aparelho de raios-X
apropriado, chamado mamógrafo. Nele a mama é comprimida de forma a fornecer melhores
imagens, e melhor capacidade de diagnóstico. O desconforto provocado é discreto, necessário e
suportável.
Os exames mamográficos são solicitados através “requisição de mamografia” agendados via SISREG
na própria unidade de saúde e os resultados analisados pelos médicos solicitantes. São
encaminhadas para unidades de referência secundária as mulheres com achados clínicos e/ou
mamográficos suspeitos de malignidade, mulheres portadoras de lesão benigna com indicação de
tratamento cirúrgico e os casos duvidosos, nos quais o médico assistente julgue oportuna a
avaliação pelo especialista. O encaminhamento é feito em guia de referência /contra-referência, e
o agendamento realizado, via SISREG.
Ultrassonografia:
Tem sua grande indicação nas mamas densas, nódulos palpáveis ou para complementar a
mamografia, possibilitando o estudo de algumas características dos nódulos que não são possíveis
de serem avaliadas pela mamografia.
Conduta pós rastreamento:
O BI-RADS (Breast Imaging Reporting and Data System) é um sistema de padronização do laudo mamográfico, criado em 1992 pelo Colégio Americano de Radiologia.
A tabela a seguir, montada pela Secretaria Municipal de Saúde do Rio de Janeiro SMS-Rio, é uma adaptação da 4ª edição do BI-RADS publicada em 2003.
Quadro 3: Conduta pós rastreamento do câncer de mama
Categoria
Classificação
Achados Mamográficos
1
NEGATIVA
Mamas normais
2
B
Benignos (B)
3
4
PB
S
Provavelmente benigno (PB)
Suspeitos de malignidade (S), mas não podem ser
classificadas como PB
4a
Suspeição baixa
4b
Suspeição intermediária
Suspeição alta (sem
4c
lesões típicas)
Altamente suspeitos (AS) de malignidade
Conduta
MM de acordo com a faixa etária
MM de acordo com a faixa etária
MM semestral no 1º ano, anual no 2º e 3º anos –
após, de acordo com a faixa etária
Realizar estudo histopatológico
5
AS
Realizar estudo histopatológico
6
-
Diagnóstico de câncer já comprovado histologicamente
Iniciar tratamento
0
-
Inconclusivo
Realizar outras incidências mamográficas,
ultrassografia etc.
As Unidades de Atenção Secundária funcionam como referência para encaminhamento dos pacientes para, sempre que possível, realizar a confirmação diagnóstica. O
Município do Rio de Janeiro possui Unidades de Atenção Secundária preparadas para realização de atendimento especializado e procedimentos de média complexidade,
com a presença de profissionais treinados para realizar investigação diagnóstica dos casos suspeitos de câncer de mama, incluindo punção aspirativa por agulha fina para
estudo citopatológico e punção percutânea com agulha grossa para estudo histopatológico, com ou sem orientação por método de imagem (ultra-sonografia ou
estereotaxia), de acordo com a disponibilidade local. As ações neste nível de atenção são desenvolvidas em unidades ambulatoriais tipo policlínica ou em unidades
hospitalares.
* IMAGEM CONFORME IDADE - Mulheres com menos de 35 anos - preferir US, mulheres com 35 anos ou mais - mamografia
***Complementação e reclassificação. Avaliação pelo especialista e conduta conforme reclassificação.
****Procedimento em referência ambulatorial ou hospitalar conforme disponibilidade
Fig. 3: Linha de Cuidado do Câncer de Mama
Casos Especiais
O câncer de mama é o mais comum nas mulheres grávidas e no pós-parto, ocorrendo em 1 entre
3.000 mulheres grávidas, acometendo a faixa etária entre 32-38 anos, relacionado à gestação
tardia. O ingurgitamento mamário que ocorre durante a gravidez e a lactação podem dificultar a
detecção de casos iniciais de tumores. Se algum tumor é observado, poderá se utilizar a
mamografia e a ultrassonografia. Com a proteção de chumbo no abdome, a radiação oferecida ao
feto com é mínima. A biópsia é essencial no diagnóstico de massa palpável, pois cerca de 25% das
mamografias são negativas em pacientes grávidas.
O câncer de mama masculino é raro. Menos de 1% dos carcinomas mamários ocorrem em homens,
na faixa etária entre 60-70 anos predominantemente. Fatores predisponentes são exposição à
radiação, administração de estrogênio e doenças associadas ao hiperestrogenismo. O carcinoma
ductal infiltrante é o tipo histológico mais comum, assim como entre as mulheres
Tratamento
Tratamento Cirúrgico:
O tratamento cirúrgico do câncer de mama visa principalmente o controle loco-regional da
doença, ou seja, o tratamento da doença na mama e axila.
Cirurgia conservadora: retirada do tumor com margem de segurança, o que geralmente é
possível em casos mais iniciais, de tumores pequenos, ou em mamas volumosas, onde a
retirada da área de interesse não trará grandes prejuízos estéticos.
Cirurgia radical: retirada da totalidade da mama.
Oncoplastia: Consiste na associação de técnicas de cirurgia plástica e cirurgia oncológica,
buscando obter os melhores resultados oncológicos e estéticos.
Esvaziamento axilar: retirada dos gânglios da axila do lado da lesão. Atualmente, através da
pesquisa do linfonodo sentinela, já é possível avaliar a possibilidade de comprometimento
e evitar a realização de esvaziamento axilar quando este for negativo.
Quimioterapia:
A quimioterapia é um tratamento que utiliza medicamentos extremamente potentes no combate
ao câncer, com o objetivo de destruir, controlar ou inibir o crescimento das células doentes. O
tratamento pode ser feito antes ou depois da cirurgia de retirada do tumor, e a duração do
tratamento depende do tipo de câncer e do estágio de desenvolvimento da doença.
Radioterapia:
É utilizada principalmente após o tratamento cirúrgico, para evitar o retorno do tumor no local da
cirurgia.
Reconstrução mamária:
A cirurgia reconstrutora da mama dependerá de vários fatores, como idade, estadiamento clínico e
as condições da paciente. A reconstrução pode ser:
Imediata: realizada em pacientes na mesma ocasião da mastectomia.
Tardia: realizada a qualquer tempo após o tratamento cirúrgico do tumor.
Prognóstico
O prognóstico dependerá do estadiamento da paciente na época do diagnóstico, e de fatores
relacionados às características biológicas do tumor. Lesões detectadas em fase inicial apresentam
maior possibilidade de cura, variando em torno de 70-80%. A ausência de doença à distância
favorece o prognóstico.
Sistema de Informação do Câncer de Mama
O Sistema de Informação do Câncer de Mama – SISMAMA – foi desenvolvido pelo INCA em
parceria com o Departamento de Informática do SUS (DATASUS). O Sistema foi instituído pela
Portaria SAS nº 779, de 2008, e entrou em vigor em junho de 2009. Trata-se de uma ferramenta
para gerenciar as ações de detecção precoce do câncer de mama. Seus dados permitem estimar a
cobertura da população-alvo, a qualidade dos exames, a distribuição dos diagnósticos, e a situação
do seguimento das mulheres com exames alterados. Permite, ainda, acompanhar e melhorar as
ações de rastreamento, diagnóstico e tratamento.
O sistema apresenta dois módulos:
Módulo do prestador de serviço, implantado nas unidades que realizam exame
citopatológico, histopatológico de mama e clínicas radiológicas .
Módulo de coordenação, implantado nas coordenações estaduais, regionais e municipais
Em março de 2011, foi lançado o plano de Fortalecimento das Ações de Prevenção, Diagnóstico e
Tratamento do câncer do colo do útero e de Mama. A melhoria dos sistemas de informação e
vigilância do câncer faz parte de um dos eixos de ação desse plano o que possibilitou o
desenvolvimento do SISCAN – Sistema de Informação do Câncer, versão web do SISMAMA que foi
agregado ao SISCOLO.
Todos os pares envolvidos no rastreamento, diagnóstico e tratamento do câncer de mama têm
que utilizar as requisições de mamografia, citologia de mama e histopatologia de mama prédefinidas pelo Ministério da Saúde e disponibilizadas on line.
Formulário de requisição do exame de mamografia (SISCAN).
Formulário de requisição do exame citopatológico de mama (SISCAN).
Formulário de requisição do exame histopatologico de mama (SISCAN).
CÂNCER DE PRÓSTATA:
O conhecimento atual sobre rastreamento de doenças é de que, como em qualquer outra
tecnologia em saúde, seu uso pode trazer benefícios e riscos, que devem ser, portanto,
cuidadosamente analisados e comparados antes da incorporação desta tecnologia na prática
médica e de saúde pública. Desta forma, a decisão do uso do rastreamento deve estar norteada por
evidências científicas de qualidade, produzidas a partir de revisões sistemáticas da literatura
científica disponível, realizada pelas principais agências de avaliação de tecnologias em saúde.
Atualmente não há evidências de que o rastreamento para o câncer de próstata reduza a
mortalidade causada por esta doença. Isto se deve ao desconhecimento da história natural deste
tipo de neoplasia, à baixa acurácia dos exames de rastreamento e a ausência da efetividade do
tratamento dos casos identificados pelo rastreamento.
Estas informações fazem parte do documento Diretrizes Rastreamento para o câncer de próstata
do INCA. Por não haver até o momento, evidências científicas de que o rastreamento do câncer de
próstata possa produzir mais benefício do que dano, o Instituto Nacional do Câncer recomenda que
não se organizem mais ações de rastreamento para o câncer de próstata.
Nas Unidades de Atenção Primária da SMS-Rio, as equipes deverão estar preparadas para receber
os usuários, avaliar suas queixas, realizar os devidos encaminhamentos e solicitar exames
para investigação diagnóstica dos pacientes sintomáticos, tendo como foco o diagnóstico precoce,
além de esclarecer quanto a inexistência de recomendações para o rastreamento do câncer de
próstata.
CÂNCER DE CÓLON E RETO, CÂNCER DE BRÔNQUIOS, PULMÃO, LARINGE E ESTÔMAGO:
Para o ano de 2014 foram esperados 17.530 casos novos de câncer de cólon e reto em mulheres e
15.070 em homens, no Brasil, sendo o segundo tipo mais frequente entre as mulheres e o terceiro
entre os homens. Entre as mulheres, estimou-se 2.580 casos novos no estado do Rio de Janeiro e
1.100 no município do Rio de Janeiro, entre os homens 2.100 casos novos no estado do Rio de
Janeiro e 1.050 no Município do Rio de Janeiro. Para 2016, são esperados 16.660 casos novos em
homens e 17.620 casos novos em mulheres no Brasil (MS, 2015)
O câncer de traquéia, brônquios e pulmão com 760 casos novos esperados para o mesmo ano, no
município do Rio de Janeiro tendo sido este a primeira causa de morte por câncer em homens de
2009 a 2012. Ele é o terceiro tipo de câncer mais freqüente entre as mulheres residentes no
município do Rio de Janeiro, e foi a segunda causa de morte por câncer em mulheres de 2009 a
2012 (Fonte: SIM).
Para o ano de 2014 foram esperados 230 casos novos de câncer de laringe em homens e 70 casos
novos em mulheres no município do Rio de Janeiro. Para 20156, são esperados 10.890 casos novos
em homens e 17.330 casos novos em mulheres no Brasil.
Para o câncer de estômago foram esperados 350 casos novos em homens e 310 casos novos em
mulheres no município do Rio de Janeiro em 2014.
Para estes tipos de câncer, propõe-se a estratégia de diagnóstico oportuno e tratamento imediato
incluindo divulgação dos sinais de alerta para a população e profissionais de saúde, acesso aos
procedimentos de diagnóstico dos casos suspeitos.
Quadro 4: Sinais de alerta para diagnóstico dos principais tipos de câncer
Extraído do CAB 29 – Rastreamento.
CÂNCER INFANTO JUVENIL
No Município do Rio de Janeiro, a assistência ao câncer na infância está organizada em consonância
com a Iniciativa Unidos Pela Cura.
Os profissionais da Atenção Primária são treinados para a identificação de pacientes com sinais e
sintomas suspeitos de câncer, e realização de encaminhamentos para os pólos de investigação
visando confirmação diagnóstica e inserção no tratamento.
O encaminhamento para investigação dos casos suspeitos de câncer infantil, se dá através do SISUP
(Sistema Informatizado Unidos pela Cura). Além do formulário de encaminhamento, é necessário o
preenchimento do cartão “Unidos Pela Cura”, que facilitará a identificação no Pólo de Investigação.
Atuam como pólos de investigação: o INCA, Hospital dos Servidores do Estado, Instituto de
Puericultura e Pediatria Martagão Gesteira, Hospital Federal da Lagoa e Hospital Municipal Jesus.
Os centros de tratamento estão representados pelo INCA, Hospital dos Servidores do Estado,
Instituto de Puericultura e Pediatria Martagão Gesteira, Hospital Federal da Lagoa e Hemorio.
Fig. 4: Fluxo para encaminhamento de casos suspeitos de câncer infanto juvenil.
ESTADIAMENTO
O estadiamento do câncer consiste na avaliação da extenção da doença. É um importante
indicativo do prognóstico, planejamento do tratamento mais adequado, previsão das
possíveis complicações e, após o tratamento, avaliação dos resultados terapeuticos.
O sistema de estadiamento mais utilizado é o Sistema TNM de Classificação dos Tumores
Malignos.
Veja aqui o TNM Clínico
Referências bibliográficas:
Brasil. Ministério da Saúde. Secretaria de Atenção à Saúde. Departamento de Atenção
Básica. Controle dos cânceres do colo do útero e da mama / Ministério da Saúde, Secretaria
de Atenção à Saúde, Departamento de AtençãoBásica. – 2. ed. – Brasília: Editora do
Ministério da Saúde, 2013. 124 p.: il. (Cadernos de Atenção Básica, n. 13)
BRASIL. Ministério da Saúde. Caderno de Atenção primária 29: Rastreamento. Brasília,
Ministério da saúde, 2010.
Controle do câncer de mama Documento de consenso. INCA, Ministério da Saúde, 2004.
Instituto Nacional de Câncer (Brasil). Coordenação Geral de Ações Estratégicas. Divisão de
Apoio à Rede de Atenção Oncológica. Diretrizes brasileiras para o rastreamento do câncer
do colo do útero / Instituto Nacional de Câncer. Coordenação Geral de Ações Estratégicas.
Divisão de Apoio à Rede de Atenção Oncológica. – Rio de Janeiro: INCA, 2011.
INSTITUTO NACIONAL DE CÂNCER (Brasil). Estimativa 2014. Incidência do Câncer no Brasil.
Rio de Janeiro: INCA, 2014.
INSTITUTO NACIONAL DE CÂNCER (Brasil). Atlas da Mortalidade. Disponível em:.
https://mortalidade.inca.gov.br/MortalidadeWeb/ Acesso em: 14/11/2014.
Instituto Nacional de Câncer José Alencar Gomes da Silva. Coordenação de Prevenção e
Vigilância Estimativa 2014: Incidência de Câncer no Brasil. Rio de Janeiro: INCA, 2014.
124p.: il. col., mapas.
INSTITUTO NACIONAL DE CÂNCER (Brasil). Atlas da Mortalidade. Disponível em:
http://mortalidade.inca.gov.br/Mortalidade/. Acesso em 01/10/2013.
MINISTÉRIO DA SAÚDE. Instituto Nacional do Câncer. Estimativa de Câncer no
Brasil, 2016. MS / INCA / Coordenação de Prevenção e Vigilância / Divisão de
Vigilância.
[Internet]
Disponível
em
http://www.inca.gov.br/wcm/dncc/2015/estimativa-2016.asp. Acesso em 27 dez
2015. Programa Nacional de Controle do Câncer de colo uterino, Ministério da
Saúde, Inca, 2014. www.inca.gov.br
MINISTÉRIO DA SAÚDE. Instituto Nacional de Câncer José Alencar Gomes da
Silva. Diretrizes para a detecção precoce do câncer de mama no Brasil/ Instituto
Nacional de Câncer José Alencar Gomes da Silva – Rio de Janeiro: INCA, 2015.
WORLD HEALTH ORGANIZATION. International Agency for Research on Cancer. Globocan
2012. Disponível em: <http://globocan.iarc.fr/>. Acesso em: 19/05/2014.