Curso de Verão SPP
Infecções Cutâneas Parasitárias
Gustavo Januário
Hospital Pediátrico de Coimbra
Caramulo - Junho 2012
Infecções Cutâneas
Víricas Bacterianas
Fúngicas
STDs
Outros Agentes
Parasitárias
Protozoários
Artrópodes
Vermes
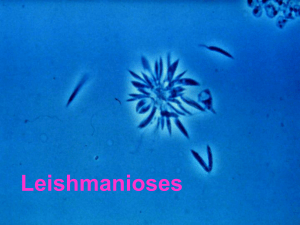
Doenças causadas por Protozoários
Leishmaniose cutânea e visceral; Tricomoníase; Amebíase; Acantamoeba;
Rhinosporidíase
Doenças causadas por Artrópodes
Insectos: Pediculose (capitis, corporis, pubis); Cimex; Baratas; Pulgas;
Mosquitos; Vespas; Borboletas...
Aracnídeos: Ácaros; Carraças; Aranhas; Escorpiões
Doenças causadas por Vermes
Nemátodes:
LMC;
Enterobíase;
Ascaríase;
Estrongiloidíase;
Tricuríase;
Tricinose; Ancilostomíase; Filaríase; Loíase; Oncocercose; Dracuncolíase
Platelmintas: Tremátodes (Bilhardíaze; Prurido do nadador); Céstodes;
Anelida
Doença causada por um grupo heterogéneo de parasitas protozoários que pertencem
ao género Leishmania. Transmitida por mosquito fêmea Phlebotomus (Lutzomyia)
grande variedade de síndromes clínicos distintos ( > 20 espécies)
A Leihsmaniose cutânea é endémica > 80 países
12 milhões casos, 2 milhões novos casos/A
90% casos Afeg., Algéria, Brasil, Paq., Perú, A.Saud., Síria
Ciclo de Vida
Síndromes cutâneo/mucosos
Leishmaniose cutânea localizada (LCL)
Leishmaniose cutânea difusa (LCD)
Leishmaniose recidivans
Leishmaniose mucosa
Leishmaniose cutânea localizada
Após inoculação por picada +oria infecções permanece assintomática
Nalguns casos, após PI 1-12S, nas zonas expostas pele Pápula avermelhada
Lesão característica é úlcera indolor com margem elevada/infiltrada e
base necrótica com tec. granulação Ø 0.5-3 cm. Pode haver
adenopatias localizadas.
+oria tem 1-2 lesões mas podem ser múltiplas
Se dor infecção bacteria 2ária
Leishmaniose cutânea localizada
Tipica/ resolução espontânea M/A cicatriz residual deprimida/ hipopig.
Tipo leishmania e R. imune hospedeiro
L. major 50% cura em 3M
L. tropica cura em 1A
L. brazilienesis persistência
Resolução natural R parcial a re-infecção (trata/ Ø imunidade subseq.)
Alguns nas zonas endémicas evitam trata/ precoce (wait-and-see)
Leishmaniose Cutânea Localizada
Velho Mundo
Novo Mundo
L. major
L. braziliensis
L. tropica
L. guyanensis
L. aethiopica
L. mexicana
L. Infantum (+++LV)
L. panamensis
L. peruviana
L. Chagasi (+++LV)
Leishmaniose cutânea difusa (LCD)
Rara; +++ L. aethiopica, L. mexicana e L. amazonensis
Lesão 1aria não ulcera disseminação progressiva amastigotas para M Ø de
outros locais da pele ↓/defeito na imunidade celular ?
Nódulos ou placas (+++ face ou superfícies extensoras membros)
Nódulos cutâneos generalizados ↑ em M/A deformidades (DD
Lepra lepromatosa)
Curso crónico/progressivo ou recidivante
? Trata/ de lesões q n/curam evita LCD
Leishmaniose recidivans
Rara; Médio- Oriente; +++ L. tropica
Novas lesões q surgem no mesmo local que uma cicatriz antiga ou lesões de
crescimento lento com cura central
Após cura lesão 1aria alguns organismos persistentes podem causar novas
pápulas que se formam nas margens cicatriciais. Esta pápulas podem ulcerar,
curar e reaparecer durante décadas
Resp. imune celular boa poucos parasitas na lesão
Leishmaniose mucosa
Exclusiva/ Novo Mundo +++ L. braziliensis (Amazónia Boliviana)
M a A após resolução lesão 1aria cutânea recurrência em localização mucosa
(disseminação H ou L) = “Espundia”
Risco 1-5% de lesão mucosa após lesão 1aria a L.braziliensis
50% das lesões mucosas ocorrem nos 3 1os A após ulcera 1aria (restante
décadas após)
Erosões superfícies mucosas +++ nariz; septo nasal, cavidade oral
Faringe, palato, epiglote, laringe, cordas vocais,traqueia, genitália
Perfuração do septo nasal (ulceração); destruição do palato; hemorragia
mucosa; odinofagia/disfonia; SDR; desfiguração; aspiração e morte
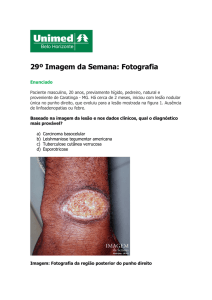
Diagnóstico Leishmaniose cutânea
= demonstração da presença de parasitas
Zonas endémicas clínico treinado+lesão típica+HC de exposição
Sobre/subdiagnóstico tratamento (tóxico) desnecessário
Obtenção de tecido cutâneo
Biópsia “punch 3mm” exame directo; histologia; cultura (4S) Espécie
Raspagem/curetagem lesões
Aspiração por agulha do bordo lesão
Serologia +++ LV/mucosa (imunocomp.) negativo na L. cutânea
PCR permite identificação espécie; monitorização após tratamento
Acs monoclonais
Teste cutâneo Montenegro (Leishmanin skin test) 70% pop. Zona endémica +
Tratamento Leishmaniose cutânea
Decisão individual ( ≠ na LV/mucosa)
Lesões auto-resolutivas; apresentação variada e diversa
Ø tratamento óptimo (Ø RCT eficácia)
Fármacos q são eficazes nalgumas regiões endémicas n/ o são noutras
Princípios orientadores
“wait-and-see” + Zonas endémicas, resolução espont. + desenv. Imuni.
Tratamento activo
Lesões múltiplas/persistentes; locais imp. funcional ou cosmética
Linfangite associada
Local lesões precoces n/inflamadas; Sistémico lesões
múltiplas/complicadas
Tratamento Leishmaniose cutânea
Derivados dos Antimoniais Pentavalentes (+++)
20 mg/kg/dia;
20–28 dias consecutivos
Stibogluconato Sódio; Antimoniato de Meglumina (Glucantime®)
Anfotericina
Anfotericina B/lipossómica é útil na doença cutâneo/mucosa sem resposta
aos derivados antimoniais. +++LV
Miltefosine
Oral; Parece ser eficaz na LCL e na LM
LM (Peru) 2.5 mg/kg/dia, 28D; L.braziliensis; 83% cura na D. ligeira e
58% na extensa (≈ derivados antimoniais)
LCL 2.5 mg/kg/dia, 28D Colómbia (+++L. panamensis); cura 91% vs
36% placebo; Guatemala (+++L.braziliensis e mexicana); cura 53% vs 21%
placebo
Tratamento Leishmaniose cutânea
Tratamento Leishmaniose cutânea
Artópodes : > filo reino animal 80% total espécies
Simetria bilateral, corpo segmentado, membros articulados
Classes: Insecta; Arachnida (ordens: Acari, Aranei, Scorpiones)
Interacção numerosa entre artropodes e humanos
Alguns são ectoparasitas permanentes vivem e reproduzem-se na pele,
altamente adaptados e específicos do hospedeiro piolhos e ácaros (+++
S.scabiei)
Outros são ectoparasitas acidentais/ temporários vivem noutros animais
(cão e gato) mas podem atingir e causar lesões nos humanos mas não se
reproduzem nestes Sarna dos cães e gatos
Outros podem depositar os seus ovos na pele Míiase
Pediculose
Pediculus humanis var. capitis
Pediculus humanis var. corporis
Phthirus pubis
Pediculose capitis
Corpo achatado
1-3 mm comprimento
3 pares de patas com garras
Boca adaptada para sucção sg humano
Opérculos na superfície ext.
3
mm
Ø salto/voo (electricidade estática) rastejam
fornecimento 02
velocidade deslocação 23 cm/m. (330 m/d)
Parasita humano exclusivo
morre após 15-20H fora do couro cabeludo
por desidratação
Pediculose capitis
No couro cabeludo
+++ região occipital/retro-auricular
Temp. e Humidade favoráveis
Vive em média 30D
Fêmea adulta deposita 10 ovos/D (Lêndeas)
Aderem ao seg/ prox. das hastes pilosas
Eclosão das ninfas ocorre 6-10D após postura
dos ovos
Eclosão piolho maduro (sexual/ activo) = 912D
Pediculose capitis
Infestação prurido
HS à saliva do piolho que é libertada
Desatenção, alt. Sono, sobreinfecção
“incubação” = 2S (6, 13).
Morbilidade
Psicológica (conotação negativa)
Pediculose capitis - Diagnóstico
Gold standard = detecção ≥ 1 piolhos vivos
Difícil piolhos evitam luz/mto rápidos
Falsos + caspa, crostas, sujidão...
Pente de dentes finos pode ser útil
Lêndeas nas hastes de cabelo a > 1cm do couro
cabeludo são inviáveis (Ø embrião)
Presença de ovos (lêndeas) na Ø conteúdo
não significa infestação activa
Pediculose capitis – Tratamento
Princípios gerais
Não iniciar trata/ sem diagnóstico evidente
Trata/ ideal seguro, Ø químicos nocivos, disponível, fácil de utilizar,
barato
Ter em conta padrões locais de resistência
Loções de permetrina a 1%
+
Remoção dos piolhos e lêndeas viáveis com pentes de dentes finos
Pediculose capitis - Tratamento
Pediculose capitis - Tratamento
Pediculose capitis - Tratamento
Ácaro fêmea adulto ~ 0.4 mm Ø (macho ½)
4 pares de patas (fase larva 3 pares)
Fêmea
Macho
Larva
0,3- 0.45 mm
0,2- 0.25 mm
Parasita humano obrigatório
ciclo de vida exclusiva/ humano
Distribuição global (300 milhões de casos/A) I ↑ciclos 20A?
Todos os grupos socioeconómicos e étnicos
+++ crianças e
Endémica áreas tropicais/subtropicais
Países industrializados
Casos esporádicos VS Surtos instituições (+++ idosos)
FR: pobreza, overcrowding (+++partilha leito), malnutrição,
higiene pobre
2.5 cm/min.
> nº parasitas > possibilidade de transmissão
+++ contacto pele-pele directo (“hand-holding” prolongado, partilha
leito, relação sexual, etc.) doméstico
Infestação secundária doméstica = 30-50%
Contacto casual rara/ imp. (+++ prestadores cuidados em lares)
Fomites raro
Fora do hospedeiro
↓ sobrevivência mas infecciosidade 24-36H (21ºC e H 40-80%)
↓ T e ↑ H = ↑ sobrevivência (10ºC e 97% H infecciosidade
>1S)
Mas < 20ºC Ø movimento e incapacidade de penetrar
pele
Se T=34ºC morrem em >24H (independente/ H)
Prevenção
Evicção escolar até ao tratamento
Tratar contactos
Desinfestação roupa e lençois
Acaro
fêmea gravida
Enzimas
Galeria c. córnea
Sensibilização
Postura dos ovos
1 -10%
Larvas
ninfa
Copulação
adulto
Ag
Pro-inflam.
Sarna Crostosa/Norueguesa
variante rara
falha R do hospedeiro proliferação dramática do ácaro
no passado quase exclusivo da T21 (+++ institucionalizados e em forma de
epidemias)
Lares, cuidados continuados, imunossupressão (iatrogénica, +++HIV)
Mm2 de pele milhares de ácaros.
Resposta hiperqueratótica com escama espessas mimetizando psoríase.
Crostas aderentes nos cotovelos e joelhos e nas mãos e nos pés. A face e o
couro cabeludo tb atingidos.
Tratamento difícil
Sarna nodular
reacção imunológica persistente ao estímulo alérgico do ácaro
pápulas ou nódulos vermelho-acastanhados, vários cm de diâmetros
Crianças qq local do corpo
Adultos quase sempre limitados axilas ou genitais masculinos
Tratamento: CT tópicos
Prurido pós-escabiético
persistência do prurido após tratamento eficaz
efeitos xeróticos do tratamento e das lavagens repetidas
reacção alérgica continuada ao ácaro morto/seus dejectos que são lenta/
eliminados pela exfoliação epidérmica natural
Todos os doentes devem ser informados que o prurido pode persistir até 2S
após completar tratamento
Persistência prurido > 2S
R ao trata/
Re-infecção (família, fomites)
Alergia medicamentosa
Acarofobia/”parasitismo” “Morgellons disease”
- Tratar sempre toda a família e contactos próximos (parceiros sexuais dos últimos 30
dias) Perigo de efeito “ping-pong “uma X que os assintomáticos são infecciosos
-Tratar todos na mesma noite. Aplicar a preparação tópica em todo o tegumento
cutâneo (da cabeça aos pés) nas crianças. Em adultos excluir a face e o couro
cabeludo. Atenção Dedos dos pés/mãos, região sub-ungueal, espaços interdigitais,
região genital, sulco intergluteo e umbigo. Re-aplicar nas mãos se lavadas.
- Reduzir potencial de re-infestação por fomites Na manhã seguinte ao tratamento
as roupas, toalhas, travesseiros e lençois da cama usados na semana anterior podem
ser lavadas a quente (60º) e secas ao sol ou a seco; As roupas que não puderem ser
lavadas saco de plástico bem fechado por 7-10 dias (ácaros não sobrevivem >
5D). Os animais não precisam de ser tratados
- Dependo do medicamento escolhido pode ser necessário repetir tratamento.
FÁRMACO
PERMETRINA
5%
LINDANO 1%
CROTAMITON
POSOLOGIA
RISCO
8-12h noite
• 2ª apl 1 sem depois
•
8-12h noite
• 2ª apl 1 sem depois
•
•
BENZOATO DE
•
Nix® 1%
MUITO
BOA
neurotoxicidade
• grávidas
• crianças < 2 anos
•
® 1%
Sarcoderma
MUITO BOA
Muito baixa
Eurax® 10%
Anti-pruriginoso
2 noites consecutivas
3 noites consecutivas
EFICÁCIA
•
dermite de contacto
Acarilbial® 27.7%
Baixa
BENZILO
IVERMECTINA
ENXOFRE 3-10%
200 µg/Kg po
• dias 1 e 7-14
•
3 noites consecutivas
• 2º tto 1 sem depois
•
grávidas
• crianças < 15 Kg
•
Excelente
Manipulado
Manipulado
MUITO
BOA
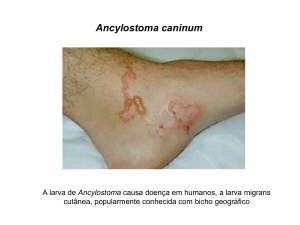
Larva migrans cutânea
Dermatose tropical adquirida + frequente
Larvas nemátodes do cão (+++) e do gato
Ancylostoma braziliense e caninum
Contacto pele solo/areia contaminada
Ovos nas fezes de animais contaminados eclodem no solo
Maturação em larvas 3ºG penetram na pele e migram pela epiderme
penetrando por X profunda/
Larva migrans cutânea
“creeping eruption” Erupção cutânea, serpiginosa, eritematosa
Intensa/ pruriginosa +++ MI e Região nadegueira, MS, mãos e face
Lesão patognomónica = túnel serpiginoso com prurido intenso associado
Larva migrans cutânea
Migração da larva pele (mm-cm/dia) trajectos serpiginosos e bolhosos
Actividade larvar mantém-se S a M pára espontanea/
Rara/ (se inóculo parasitário mto elev. ) seguem-se às lesões cutâneas:
Pneumonite (S. Loeffler) potencial/ grave
Miosite
Enterite Eo (larvas atingem intestino)
Larva migrans cutânea – DIAGNÓSTICO
Na +oria das X Clínico
Bx infiltrado inflamatório EØ mas Ø de visualização parasita
Por X eosinofilia e ↑ IgE sérica
Se pneumonite (rara) larvas na expectoração e aspirado gástrico
Western blot e PCR A.caninum (investigacional)
Larva migrans cutânea – TRATAMENTO
Cura espontânea em S-M
Anti-helmínticos
Prurido resolução 24-72H
Anti-H1 + CT tópicos
Tractos serpiginosos resolução 7-10D
Albendazole 400 mg/dia po; 3D
Ivermectina 200 mcg/kg/dia po; 1–2D
AB orais se impetiginização 2aria/celulite