Paciente de 70 anos de idade, sexo masculino, refere que há cerca de um ano começou a apresentar
poliartralgia inflamatória em mãos, joelhos, tornozelos e pés associado à rigidez matinal de 30 minutos.
Há quatro meses passou a apresentar parestesias em mãos e membros inferiores abaixo dos joelhos e
há dois meses episódios de aumento de volume em punhos e metacarpofalangianas. Referia ainda tosse
seca diária de longa evolução.
Apresentava como antecedentes: fratura de fêmur esquerdo em 2003 após queda de cinco metros de
altura com necessidade de tratamento cirúrgico; etilismo diário desde os 14 anos de idade, com uso de
1 litro de destilados diariamente nos últimos oito anos; tabagista desde os 14 anos de idade 56
anos/maço.
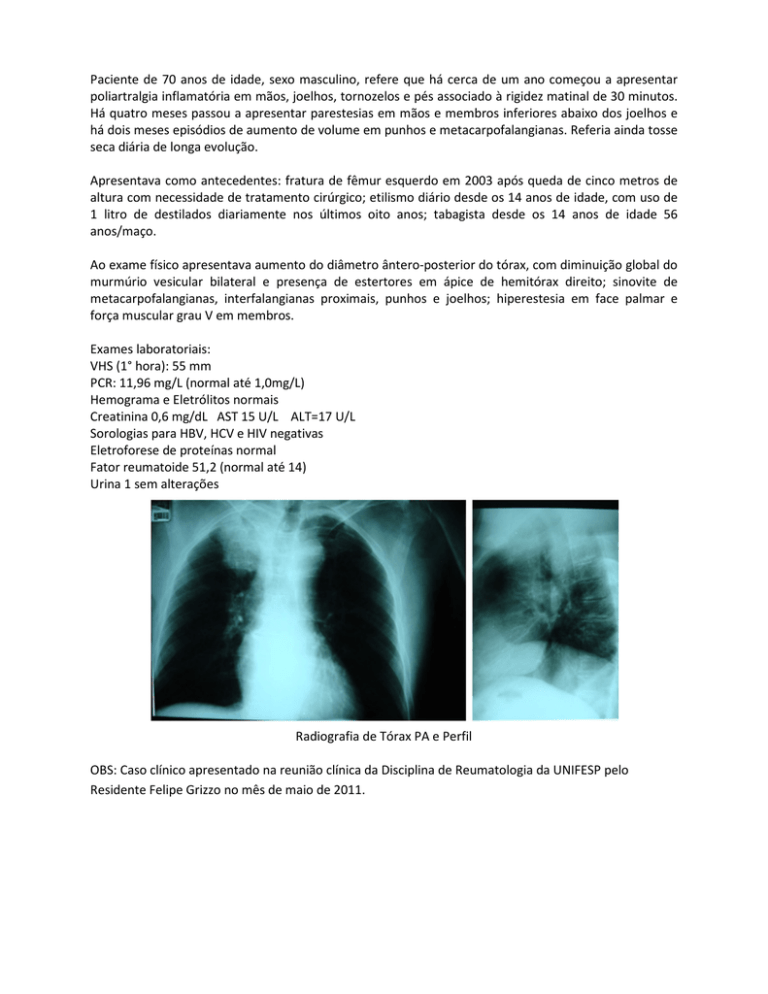
Ao exame físico apresentava aumento do diâmetro ântero-posterior do tórax, com diminuição global do
murmúrio vesicular bilateral e presença de estertores em ápice de hemitórax direito; sinovite de
metacarpofalangianas, interfalangianas proximais, punhos e joelhos; hiperestesia em face palmar e
força muscular grau V em membros.
Exames laboratoriais:
VHS (1° hora): 55 mm
PCR: 11,96 mg/L (normal até 1,0mg/L)
Hemograma e Eletrólitos normais
Creatinina 0,6 mg/dL AST 15 U/L ALT=17 U/L
Sorologias para HBV, HCV e HIV negativas
Eletroforese de proteínas normal
Fator reumatoide 51,2 (normal até 14)
Urina 1 sem alterações
Radiografia de Tórax PA e Perfil
OBS: Caso clínico apresentado na reunião clínica da Disciplina de Reumatologia da UNIFESP pelo
Residente Felipe Grizzo no mês de maio de 2011.
Exames complementares realizados:
Adendo: Paciente também apresentava ao exame físico
baqueteamento digital, conforme foto ao lado.
Laboratório de reumatologia da Disciplina de reumatologia da UNIFESP: Fator reumatóide e APF
(antiprofilagrina) negativos.
Radiografia de mãos e punhos: espessamento periostal em todas as falanges proximais das mãos
Radiografia da fíbula: espessamento periosteal
Tomografia de Tórax: tumoração heterogênea de 6x5,5cm em lobo superior direito com plano de
clivagem com as estruturas mediastinais e com acometimento de pleura
Broncoscopia: Lesão infiltrativa e obstrutiva de segmento apical de LSD, compatível com neoplasia
primária de pulmão.
Biópsia: carcinoma não-pequenas células, compatível com adenocarcinoma.
Tomografia de crânio: formação expansiva heterogênea, de limites definidos,
contornos regulares, de realce nodular heterogêneo no hemisfério cerebelar
direito. Essa lesão apresenta área cística de permeio e exerce efeito expansivo
caracterizado por edema peri-lesional, compressão e desvio do quarto ventrículo
e sulcos adjacentes e dos pedúnculos cerebelares direito. Suas medidas nos
maiores eixos são: 2,7 x 3,4 x 3,7 cm. Considerar a hipótese de processo
expansivo secundário
Eletroneuromiografia: polineuropatia sensitivo-motora, desmielinizante e axonal acometendo os 4
membros, mais acentuado em MMII
CONCLUSÃO:
Diagnóstico: Osteoartropatia Hipertrófica secundária a adenocarcinoma de pulmão com metástase em
SNC.
Paciente iniciou quimioterapia e radioterapia e prossegue em acompanhamento com equipe de
oncologia e reumatologia.
Comentários da Dra. Cristiane Kayser, Médica Assistente, chefe da Casinha de Triagem da
Reumatologia, Coordenadora da Capilaroscopia Periungueal, Microcirculação do Setor de Esclerose
Sistêmica da Disciplina de Reumatologia da UNIFESP:
“A osteoartropatia hipertrófica (OAH) é uma síndrome caracterizada por periostite,
baqueteamento digital das mãos, pés ou ambos e artralgia ou oligo/poliartrite. Pode ser classificada em
primária ou secundária. A forma primária é uma doença idiopática familiar rara, geralmente auto
limitada, também conhecida como paquidermoperiostose, em virtude do espessamento cutâneo
característico da face, couro cabeludo, mãos e pés. A OAH secundária corresponde a 95-97% dos casos,
sendo freqüentemente associada a neoplasias torácicas, principalmente brônquicas, como a encontrada
em nosso paciente. Quando associada a doenças pulmonares é conhecida também como Síndrome de
Pierre-Marie-Bamberger. Infecções crônicas, cardiopatias congênitas com shunt, doença inflamatória
intestinal e uma série de outras condições podem também se apresentar com OAH. A forma secundária é
geralmente de início mais tardio que a primária, e com alterações ósseas e articulares mais agudas e
dolorosas.
No presente caso, recebemos um paciente para investigação de quadro de poliartrite simétrica
de grandes e pequenas articulações, com diagnóstico prévio de artrite reumatóide, mas cuja
investigação mostrou tratar-se de OAH secundária a adenocarcinoma pulmonar. Queixas articulares
ocorrem em torno de 40 % dos casos de OAH secundária. As articulações mais acometidas são os joelhos,
tornozelos, punhos, cotovelos e metacarpofalangeanas. O envolvimento articular simétrico das mãos,
punhos, joelhos e tornozelos com evolução subaguda pode assemelhar-se com a artrite reumatóide.
Devemos enfatizar que, sobretudo nos tumores malignos de pulmão, os sintomas articulares como
sinovite ativa, podem ser a forma inicial de apresentação da doença, mimetizando quadros de doenças
inflamatórias articulares.
O diagnóstico da OAH é eminentemente clínico e baseado na tríade: (1) baqueteamento digital,
(2) periostite de ossos tubulares longos, (3) associado a dores de membros inferiores e artralgia ou
artrite simétrica e bilateral de grandes articulações. Apesar de a periostite ser mais freqüente e evidente
em ossos longos dos membros inferiores, os membros superiores também podem ser envolvidos.
Alterações laboratoriais como elevação de provas inflamatórias e de marcadores da remodelação óssea
podem ser encontradas. O quadro de neuropatia periférica descrito no presente caso foi atribuído a
síndrome paraneoplásica. O manejo da OAH varia conforme a etiologia associada. Na OAH secundária a
neoplasias, a remoção do tumor ou o tratamento quimioterápico costuma levar a melhora dos sintomas.
Anti-inflamatórios não esteróides e analgésicos podem ser utilizados para melhora dos sintomas
articulares.
Em resumo, a OAH é uma síndrome pouco freqüente na prática clínica reumatológica.
Entretanto, em pacientes com sinovite clínica, história e exame físico cuidadosos visando a busca de
achados sugestivos de síndromes paraneoplásicas como a OAH devem ser sempre realizados.”
Referências
Carvalho Filho AX, Sardinha S, Baldotto CS, Mohana- Borges AVR, Martins ISM. Osteoartropatia
hipertrófica secundária ao carcinoma broncogênico (síndrome de Pierre-Marie-Bamberger). Pulmão RJ
2007;16:97-102.
Armstrong DJ, McCausland EM, Wright GD. Hypertrophic pulmonary osteoarthropathy (HPOA) (Pierre
Marie-Bamberger syndrome): two cases presenting as acute inflammatory arthritis. Description and
review of the literature. Rheumatol Int. 2007;27(4):399-402.
Yao Q, Altman RD, Brahn E. Periostitis and hypertrophic pulmonary osteoarthropathy: report of 2 cases
and review of the literature. Semin Arthritis Rheum. 2009;38(6):458-66