Imagem da Semana: Ultrassonografia endovaginal
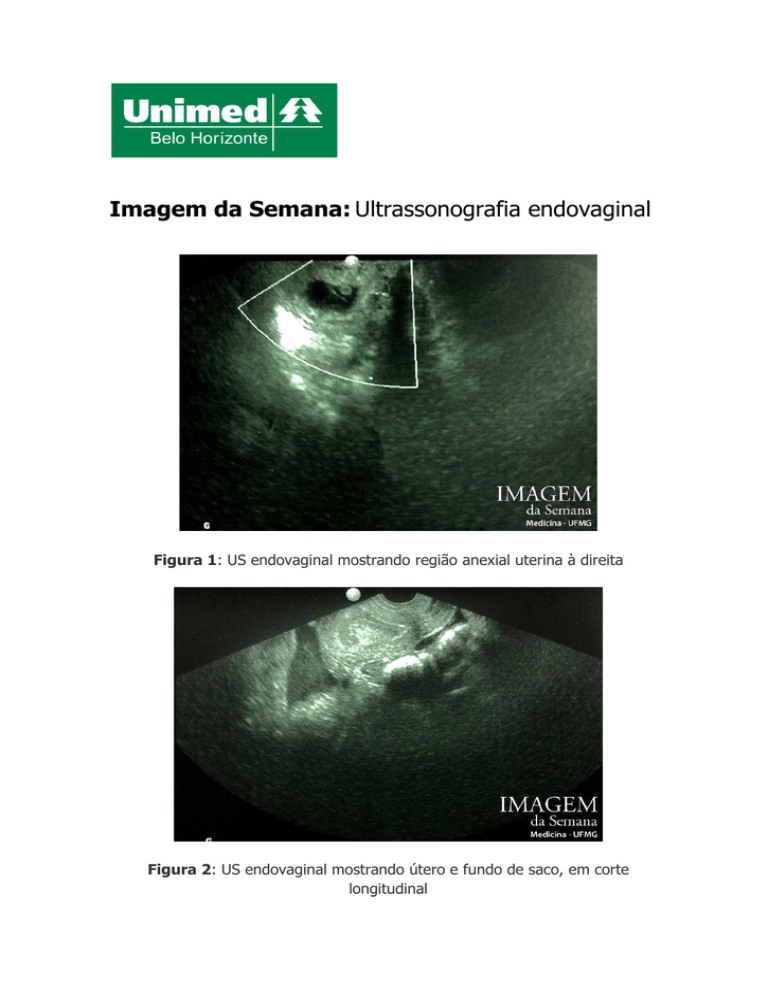
Figura 1: US endovaginal mostrando região anexial uterina à direita
Figura 2: US endovaginal mostrando útero e fundo de saco, em corte
longitudinal
Enunciado
Paciente primigesta, 26 anos, procura atendimento de urgência queixando-se de
dor abdominal intensa e corrimento vaginal marrom, sem odor fétido, há cerca
de 2 horas. Relata dois testes de urina positivos para gravidez e suposta idade
gestacional de 5 semanas e 5 dias (pela data da última menstruação). Ao exame,
fáscies álgica, normotensa, afebril, pulsos cheios, abdome difusamente doloroso
a palpação e sinal de Blumberg positivo em fossa ilíaca direita. Ao exame
ginecológico, colo longo, fechado e posterior e útero de tamanho habitual;
ausência de sangramento ativo. Realizada a ultrassonografia endovaginal em
questão.
Qual o diagnóstico provável e conduta indicada?
a) Gravidez ectópica. Solicitar β-hCG quantitativo e realizar tratamento
medicamentoso com metotrexate, uma vez que a gestação é muito inicial e a
paciente está estável hemodinamicamente.
b) Apendicite aguda. Corrigir distúrbios da volemia, indicar antibioticoprofilaxia
perioperatória e realizar apendicectomia em caráter emergencial.
c) Gravidez ectópica. Confirmar gravidez através de β-hCG, corrigir
distúrbios da volemia e realizar tratamento cirúrgico radical
(salpingectomia), pela alta probabilidade de rotura tubária.
d) Abortamento inevitável. Corrigir distúrbios da volemia, e, caso não haja
resolução espontânea, proceder ao esvaziamento uterino.
Análise da imagem
Imagem 3 – US endovaginal evidenciando imagem anecoica oval compatível com saco
gestacional (em vermelho), com vesícula vitelina em seu interior (em amarelo).
Imagem 4 – US endovaginal mostrando cavidade uterina sem saco gestacional visível e presença
de líquido no interior (em verde). Presença de grande quantidade de líquido no fundo de saco
posterior (em vermelho).
Diagnóstico
Os achados clínicos de abdome agudo e de sangramento na primeira metade da gravidez, aliado à
imagem do saco gestacional nos anexos uterinos, permite firmar o diagnóstico de gravidez
ectópica. Apesar de aparentemente não haver instabilidade hemodinâmica, a irritação peritoneal
e o líquido em fundo de saco e na cavidade uterina sugerem se tratar de uma gravidez tubária
rota, o que indica tratamento cirúrgico radical.
O tratamento cirúrgico conservador ou o tratamento medicamentoso são reservados para
situações em que se supõe não haver rotura tubária, a massa anexial for menor que 4 cm e haver
desejo manifesto pela paciente de procriar. Apesar de se tratar de uma primigesta e a massa medir
cerca de 3,5cm, a clínica e a US são fortemente sugestivos de rotura tubária.
A apendicite deve sempre ser considerada no diagnóstico diferencial de abdome agudo. Possui
incidência de 1/2000 gestações, especialmente no primeiro trimestre, e está relacionada a risco de
mortalidade fetal de 3-5% dos casos. Contudo, a US confirma a gravidez ectópica tornando a
apendicite muito improvável.
O abortamento inevitável é causa de sangramento vaginal na primeira metade da gravidez,
mas, geralmente, cursa apenas com cólicas e dor em baixo ventre, sem sinais de peritonite
(apenas em abortamento infectado). O colo está aberto e à US são visualizadas sinais de
descolamento decidual e saco gestacional intrauterino.
Discussão
A gravidez ectópica é a implantação do blastocisto fora do endométrio e da cavidade uterina. Tem
incidência de cerca de 1,9% das gestações, das quais, aproximadamente, 95% é tubária. A gravidez
tubária rota ocorre em 30% dos casos e é responsável por 10-15% de todas as mortes maternas.
Os principais fatores de risco para gravidez tubária são gravidez ectópica prévia, cirurgia tubária,
exposição ao diestilbestrol, tabagismo, infecções tubárias prévias e subversão da anatomia tubária
(cistos, tumores, dentre outros).
A clínica da rotura tubária é de dor abdominal súbita em fossa ilíaca e hemorragia intraperitoneal,
que pode gerar instabilidade hemodinâmica. A hemorragia intraperitoneal pode causar dor à
descompressão súbita (sinal de Blumberg), irritação do diafragma gerando dor no ombro (sinal de
Laffon) e ainda equimose periumbilical (sinal de Cullen). Há sangramento vaginal pela
interrupção do estímulo hormonal ao endométrio em decorrência da rotura e geralmente há dor a
mobilização do colo do útero e fundo de saco de Douglas (sinal de Proust).
O diagnóstico baseia-se na clínica, dosagem isolada ou seriada de β-hCG e US sugestivo,
geralmente com ausência de embrião intrauterino, saco gestacional em região de anexos uterinos,
por vezes envolto por halo anecoico devido ao edema da serosa tubária (sinal do halo) e
sangramento na cavidade peritoneal.
O tratamento depende da estabilidade hemodinâmica, integridade da trompa, desejo de nova
gravidez e características do saco gestacional. Pode-se lançar mão de tratamento expectante no
caso de β-hCG menor que 1000 e decrescente. O tratamento medicamentoso, com metotrexate,
possui eficácia em manter perviedade tubária e é indicado em pacientes estáveis e com saco
gestacional menor que 4cm, β-hCG menor que 5000 mUI/ml e feto sem atividade cardíaca.
O tratamento cirúrgico pode ser radical, através da salpingectomia, ou conservador, pela
salpingostomia linear. A salpingectomia é indicada em casos de rotura tubária, instabilidade
hemodinâmica e em pacientes com prole completa. A salpingostomia é utilizada como alternativa
em pacientes estáveis e sem rotura, buscando manter a perviedade da tuba e, portanto, indicada
para pacientes que manifestem desejo conceber.
Aproximadamente 30% das mulheres com gravidez ectópica pregressa têm dificuldade em
engravidar novamente, sendo que a taxa de concepção nessas mulheres é de cerca de 77%. A taxa
de recorrência de gravidez ectópica varia de 5 a 20%.
Aspectos relevantes
- A gravidez ectópica é, em 95% das vezes, tubária e pode ser rota em 30% dos casos.
- São fatores de risco para gravidez ectópica: gravidez ectópica prévia, cirurgia tubária, uso de
diestilbestrol, tabagismo e infecções tubárias.
- A clínica é de dor abdominal súbita, podendo haver irritação peritoneal, sangramento vaginal e
dor à mobilização uterina.
- O diagnóstico baseia-se na clínica, confirmação da gravidez por β-hCG e da ectopia à
ultrassonografia.
- O tratamento pode ser clínico ou cirúrgico. O clínico varia desde o expectante ao tratamento
medicamentoso com metotrexate. O cirúrgico é a salpingectomia ou salpingostomia, dependendo
da estabilidade hemodinâmica, rotura tubária e desejo de engravidar.
- Cerca de 30% das mulheres com histórico de gravidez ectópica possuem dificuldade em
engravidar e a recorrência varia de 5 a 20%.
Referências
-American College of Obstetricians and Gynecologists. ACOG Practice Bulletin No. 94: Medical
management
of ectopic
pregnancy.Obstet
Gynecol.
2008
Jun;111(6):1479-85.
doi:
10.1097/AOG.0b013e31817d201e.
- Crochet, JR; Bastian, LA; Chireau, MV. Does This Woman Have an Ectopic Pregnancy?The
Rational
Clinical
Examination
Systematic
Review. JAMA. 2013;309(16):1722-1729.
doi:10.1001/jama.2013.3914.
- Lozeau, AM; Potter, B. Diagnosis and Management of Ectopic Pregnancy. American Family
Physhician. 2005 Nov 1;72(9):1707-1714.
- Tulandi T; Barbieri R; Falk SJ. Clinical manifestations, diagnosis and management of ectopic
pregnancy. In: UpToDate, Basow, DS (Ed), UpToDate, Waltham, MA, 2013.
- Tulandi T; Barbieri R; Falk SJ. Methotrexate treatment of tubal and interstitial ectopic
pregnancy. In: UpToDate, Basow, DS (Ed),UpToDate, Waltham, MA, 2013.
Autor
Renato Gomes Campanati – Acadêmico do 10º de Medicina da UFMG.
E-mail: renatogcampanati[arroba]gmail.com
Orientador
Mário Dias Corrêa Junior – Professor Adjunto do Departamento de Ginecologia e Obstetrícia
UFMG.
E-mail: mdcjr[arroba]terra.com.br
Revisores
Fabiana Resende Pereira, Hercules Hermes Riani Martins Silva, Glauber Coutinho Eliezar e
Viviane Parisotto