ARTRITE REUMATÓIDE
Sônia Colbeich Trajano
Fisioterapeuta
INTRODUÇÃO:
O comprometimento articular é um dos mais freqüentes na prática geriátrica e dos
mais importantes pela repercussão sintomática e limitação funcional decorrente.
Apresentamos neste trabalho uma das afecções reumáticas mais comuns no idoso,
a Artrite reumatóide, que pode levar ao desconforto, limitações físicas e deformidades.
ARTRITE REUMATÓIDE:
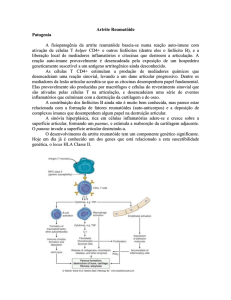
É uma enfermidade crônica do tecido conjuntivo, de etiologia desconhecida e
patogenia auto-imune, caracterizada, principalmente, por quadro articular inflamatório,
poliarticular, simétrico e nas formas ditas clássicas, que pode variar enormemente,
existindo até os monoarticulares, acompanhado, algumas vezes, de comprometimento
visceral com expressão clínica, o que justifica a tendência atual de designá-la de doença
reumatóide.
No Brasil, a artrite reumatóide representa cerca de 7 a 10% de todos os
reumatismos. Nos Estados Unidos e em alguns países europeus, sua freqüência é mais
elevada. Em nossa experiência, em um grupo de quase 6.000 reumáticos com diagnóstico
definido, a artrite reumatóide correspondeu a 7,2% dos pacientes. Foi estimado que incide
em cerca de 0,4% da população brasileira.
Ocorre mais em mulheres, na proporção de 2 a 3 para cada homem. Pode iniciar
em qualquer idade, preferencialmente entre 20 e 50 anos.
Etiologia e Patogenia
A causa da artrite reumátoide ainda é desconhecida. Muito se sabe das alterações
imunológicas e inflamatórias, mas o fator desencadeante não foi isolado. Acredita-se que
um antígeno (s), provavelmente microbiano, entra no corpo e leva à formações de
anticorpos. Complexos imunes são formados (antígeno mais anticorpo) e estes levam ao
desenvolvimento da inflamação sinovial. Na sua junção com a cartilagem e o osso, a
sinovial se organiza em uma frente evasiva (pannus) com liberação de enzimas capazes de
provocar erosão na cartilagem e no osso. Os mecanismos normais, que inibem a inflamação
e as enzimas degradativas, são superados numa zona estreita logo em frente ao pannus.
O conteúdo proteoglicanos da cartilagem diminui, tornando-a mais susceptível a
pressão e no osso adjacente, osteoclastos são ativados levando a desmineralização e
suscetibilidade aumentada às enzimas degradativas.
Há uma incidência aumentada em parentes de primeiro grau, sugerindo
importância de uma resposta do hospedeiro geneticamente determinada.
a
Muitas possibilidades tem sido consideradas e descartadas. Desequilíbrio
endócrino, doença metabólica, fatores ambientais e outros não explicam satisfatoriamente a
doença. Embora não de maneira causal, é geralmente aceito que o stress pode influenciar
negativamente na doença.
Patologia
A sinovial normal consiste de tecido conectivo aureolar fino com superfície
geralmente incompleta, de células sinoviais. Nas fases precoces da inflamação, as veias e
alças capilares dilatam e leucócitos passam para o espaço tissular e, eventualmente, para o
líquido sinovial. Células inflamatórias crônicas (plasmócitos) passam para o tecido sinovial
mais tarde. A membrana sinovial torna-se edematosa, vascular e celular. As alterações
vasculares incluem áreas focais de necrose, as células sinoviais alinhadas se multiplicam e
tornam-se várias camadas grossas.
Neste estágio, nenhum dano aconteceu à cartilagem e osso, mas, eventualmente
um processo de erosão e degradação podem sobrevir assim, teremos a fase inicial reversível
que pode evoluir para o dano irreverssível. Algumas vezes, a doença não é suficientemente
agressiva e estacionará depois desta fase crítica. Se não, haverá progressão para vários
graus de destruição articular, com perda da cartilagem e osso, levando a deformidade,
subluxação, alterações degenerativas secundárias e a possibilidade de anquilose fibrosa.
As bainhas tendíneas se comportam de maneira igual a sinovial e o tecido de
granulação proliferativo pode levar à ruptura ou impotência do tendão.
Vasculite é vista comumente na artrite reumatóide e pode ser responsável por
alterações vistas.
Nódulos subcutâneos são vistos em 23% dos pacientes, comumente encontrados
ao longo da face extensora dos antebraços, os outros lugares podem ser notados,
geralmente, sobre áreas sujeitas ao atrito e proeminência óssea. Nódulos reumatóides
podem ocorrer em vísceras (pulmão).
Tanto a formação nodular quanto a vasculite estão relacionadas com a presença do
fator reumatóide no sangue e geralmente pior prognóstico.
A capsula articular e tecidos periarticulares estão geralmente estirados. Atrofia
muscular e osteoporose são aspectos comuns.
Aspectos Clínicos:
O inicio da doença é insidioso e na maioria dos casos com predominância de
manifestações articulares, porém fadiga, mal-estar, febre baixa, fraqueza, perda de peso e
anemia moderada podem ocorrer.
Os pacientes referem rigidez e dor articular que são piores pela manhã e melhoram
com o passar do dia. Essas queixas vem associadas a sinais de inflamação (calor, rubor, dor
e edema) articular. A artrite é simétrica e acomete preferencialmente pequenas articulações
das mãos e pés. Com o decorrer da doença grandes articulações, como joelhos, quadris,
cotovelos, tornozelos e ombros vão sendo atingidos. Uma complicação potencialmente
grave é a luxação atlantoaxial que inicialmente, é causa de cefaléia e pode, el alguns casos
levar a quadriplegia e morte súbita.
A inflamação periarticular é freqüente, ocasionando as tendinites e tenossinovites
e com resultante enfraquecimento das estruturas de suporte articular. O espasmo muscular
resultante da dor limita o movimento articular. São características o desvio ulnar, a
deformidade em pescoço de cisne e em botoeira que acometem as articulações
interfalangeanas proximais e distais.
1) Articulções Isoladas:
a) Coluna cervical: o envolvimento geralmente leva a subluxação no plano
ântero-posterior. É mais comum no plano atlantoaxial. Como resultado do
envolvimento cervical pode haver sintomas radiculares, dor no pescoço com
irradiação para o occipto, lesões do neurônio motor com vários graus de para
ou tetraplegia e sintomas vasculares devido a compressão de artérias vertebrais
(distúrbios visuais, hemiparesia transitória, vertigem, etc).
b) Articulação temporomandibular: além de dor, limitação de movimento pode
levar à dificuldade de comer.
c) Articulação cricoaritenóide: não é comumente afetada e quando o é, resulta em
rouquidão, com risco de estridor. Raramente pode ser necessária traquostomia.
d) Ombro e cintura escapular: várias articulações podem ser afetadas
(esternoclavicular, acromioclavicular, etc) mas a mais obvia é a glenoumeral.
Associada geralmente está a lesão da bainha dos rotadores do ombro.
Atividades básicas, como se vestir, se alimentar, higiene pessoal, podem ser
prejudicadas especialmente se houver também envolvimento do cotovelo.
e) Cotovelo: além dos movimentos de flexo-extensão movimentos de rotação
também são prejudicados. Perda da extensão completa é um achado comum.
f) Punhos: dor no punho dificultará a função de toda a mão. Subluxação dorsal da
extremidade distal da ulna torna não somente dolorosas os movimentos de
rotação mas, também põe os tendões extensores dos 4º e 5º, e algumas vezes
do terceiro dedo em perigo. Ruptura destes tendões resultará em inabilidade
para estender os dedos, exceto passivamente. Tenossinovite dorsal, também
pode levar a frouxidão e ruptura. Síndrome do túnel do carpo é comum.
Eventualmente, há uma tendência à subluxação palmar com desvio ulnar.
g) Mãos: articulações metacarpofalangeanas e interfalangeanas proximais tem
envolvimento freqüente e é um aspecto precoce. Subluxação palmar e desvio
ulnar são aspectos tardios comuns a nível das metacarpofalangeanas. A mão
com desvio ulnar pode ser dolorosa, mas permanece funcional. Várias
deformidades podem ocorrer nas articulções interfalangeanas proximais como
por exemplo pescoço de cisne, deformidade em botoeira. Bainhas dos tendões
flexores podem ser locais de granulações nas mãos e surge fraqueza no
movimento de pinça. Nódulos no tensão flexor podem levar a dedo em gatilho.
h) Bacia: dificuldade para andar, subir e descer escadas, pode ocorrer. Problemas
sexuais podem ser importantes. Dor nas coxofemurais é geralmente referida.
i) Joelhos: a ocorrência precoce de edema sinovial e derrame tornam os joelhos
especialmente indicados para sinovectomia. A presença somente de derrame
pode não significar desenvolvimento de alterações graves, mas hiperplasia
sinovial contínua associada geralmente leva a deformidade, instabilidade e
alterações degenerativas secundárias. A deformidade geralmente é em valgo e
flexão. É importante observar a presença de cistos poplíteos (cisto de Baker)
que podem ser grandes ou pequenos. Eles provocam uma sensação de aperto
atras do joelho durante a caminhada ou ao subir ou descer escadas.
j) Retropé: os tornozelos geralmente são poupados, mas as articulações mais
distais não. Dor ao andar, especialmente em terrenos desnivelados é queixa
comum. A deformidade freqüente é pé valgo.
k) Articulações metatarsofalangeanas: no inicio da doença pode não haver
sintomas. Freqüentemente o paciente tem dor e se queixa da sensação de andar
sobre pedras. Comumente ocorre subluxação, levando ao aumento da
profundidade do antepé, de tal maneira que sapatos comuns não servirão oi
levarão a lesões por pressão. O antepé está geralmente aumentado também na
largura, sendo comum o hálux valgo.
2) Manifestações estra-articulares:
São encontrados em indivíduos com uma forma mais grave da doença com altos
títulos de fator reumatóide no soro. Em torno de 25% dos casos os pacientes apresentam
nódulos subcutâneos ou subperiostais que tem a denominação de nódulos reumatóides. Seu
local de aparecimento mais comum é na superfície dos extensores dos antebraços, sendo
não dolorosos, firmes, móveis ou fixos. Em alguns casos podem ser encontrados nos
pulmões, pleura, laringe, miocardio, pericardio, válvulas cardíacas, esclera, baço, tecido
sinovial e dura-máter. O acometimento pulmonar inclui derrame pleural e fibrose
intersticial, observados em uma pequena percentagem de pacientes. Pericardite pode ser
encontrada em até 40% dos pacientes necropsiados, e as demais manifestações cardíacas
são insuficiência valvular, miocardite e distúrbio de condução. Vasulite reumatóide
atingindo vasos de pequeno calibre resulta em ulcerações de pele, gangrena digital,
isquemia mesentérica e neuropatia. As manifestações neurológicas da artrite reumatóide
geralmente são periféricas. Além da neuropatia associada a vasculite pode haver
compressão do nervo resultante da proliferação sinovial no punho e tornozelo, que se
manifesta por dor parestesia no trajeto nervoso e caracteriza as síndromes do túnel do carpo
e tarso. A ceratoconjuntivite sicca e xerostomia (síndrome de Sjögren) pode ocorrer em
cerca de 30% dos pacientes.
3) Critérios diagnóstico para Artrite Reumatóide da American Rheumatism
Association:
a) Rigidez matinal
b) Dor a movimentação ou sensibilidade aumentada em pelo menos uma
articulação
c) Edema de uma articulação devido a tecidos moles, ou derrame articular, ou
ambos
d) Edema com intervalo livre de sintoma não maior que três meses
e) Edema articular simétrico
f) Nódulos subcutâneos
g) Alterações radiográficas típicas que incluem desmineralização no osso
periarticular como índice de inflamação
h) Teste positivo para fator reumatóide no soro
i) Líquido sinovial mostrando formação pobre de coágulo de muscina, quando
adicionado ácido acético
j) Histopatologia de sinóvia consistente com artrite reumatóide
k) Histopatatologia característico de nódulos reumáticos
Sinais e sintomas devem estar presentes pelo menos por seis semanas para
satisfazer os critérios.
A artrite reumatóide pode ser classificada como clássica (sete critérios
necessários), definida (cinco critérios) ou provável (três critérios). Os requisitos para o
diagnóstico da artrite reumatóide provável são que dois dos três critérios estejam presentes
por pelo menos três semanas: rigidez matinal, história de dor ou edema articular, nódulos
subcutâneos, VSG elevado ou proteína C reativa.
É necessário comparar estes critérios com a lista de exclusões, entre as quais:
-
Doença difusa do tecido conectivo: ex. lupus eritematoso sistêmico (LES),
esclerose sistêmica, dermatomiosite, poliartrite nodosa, doença mista do tecido
conectivo.
-
Gota e artropatias microcristalinas
-
Artrite infecciosas
-
Espondiloartropatias
-
Osteoartrose
-
Sarcoidose e muitas outras artropatias menos comuns
Exames laboratoriais
A maioria dos pacientes apresentam uma anemia normocrômica ou hipocrômica e
normocítica e um quarto
dos pacientes tem linfocitose. A velocidade de
hemossedimentação é elevada. O fator reumatóide está presente em 70 a 80% dos
pacientes. A proteína C reativa, mucoproteína, alfa-2 globulina e gamaglobulina podem
estar elevadas. O líquido sinovial tem padrão inflamatório com número de células brancas
aumentado, predominantemente polimofonucleados
Radiologia
A radiologia em algumas circunstâncias, pode Ter valor diagnóstico bem definido,
noutros, de simples probabilidade. O quadro abaixo ilustra os principais achados
radiológicos, em correspondência com a patologia.
PATOLOGIA
RADIOLOGIA
Edema em partes moles, efusões articulares, Aspecto fusiforme das partes moles
sinovite discreta inicial
periarticulares,
principalmente
nas
interfalangeanas proximais das mãos. Flou
articular
Aumento discreto de líquido sinovial
Nenhuma repercussão estimável sobre o
espaço articular
Aumento volumoso do líquido sinovial
Afastamento das epífises ósseas,
aumento da interlinha articular
com
Ação de enzimas hidrolíticas sobre a Diminuição discreta do espaço articular,
cartilagem articular degradando sua matriz
eventualmente reversível.
Desmineralização do osso subcondral em Osteoporose subcondral, de grau e extensão
virtude da hiperemia inflamatória
variáveis, às vezes, formação de um rosário
pseudocístico
Comprometimento
inflamatório
do Elevação do periósteo ou superposição de
periósteo, com ou sem neoformação óssea
camadas com espessamento do mesmo
Sinovite vilosa com formação de pannus
invadindo a cartilagem e os tecidos moles de
sustentação articular e provocando erosões e
destruições ósseas
Diminuição
progressiva,
geralmente
simétrica, da interlinha articular. Erosões
nas margens epifisárias, cistos, lesões em
sacabocado, irregularidades ósseas variáveis,
reabsorção óssea, alterações do alinhamento
articular ( desvios, subluxações e luxações) e
telescopagem
Progressão da ocupação da cavidade Desaparecimento completo da interlinha
articular pelo pannus, formação de traves articular, com soldura das epífises, anquilose
fibrosas e depois ósseas
óssea
Evolução e Prognóstico
É prática comum se pensar em artrite reumatóide como doença grave e
deformante, entretanto, o prognóstico de cerca de 50% dos pacientes é bom.
O diagnóstico é baseado em aspectos clínicos e pode ser difícil no início
Há diferentes tipos de apresentação
O quadro clínico varia de paciente para paciente e em alguns casos e de tempos
em tempos num mesmo paciente
Não são todos os pacientes que desenvolvem a doença grave e deformidade
Pacientes raramente desenvolvem
evidência de doença em todas as
articulações sinoviais, algumas articulações são mais afetadas que outras
Aspectos sistêmicos e extra articulares podem ser provenientes
Pode haver aspectos associados como síndrome de Sjögren (olhos secos e, às
vezes, boca seca)
Evolução
Episódica: permanece como doença leve, doença insidiosa e progressiva
Remissões completas ou parciais
Doença Progressiva: rápida, intermediária , lenta
Parece que a sinovite em alguns pacientes ocorre, mas não progride
necessariamente para a destruição óssea e cartilaginosa. Em outros, tal destruição pode
ocorrer sem nenhuma ou com mínima sinovite clínica. Em outros, pode ser apenas um
aspecto dos estágios precoces, como também progredir sem interrupção por muitos anos.
Pacientes com início agudo evoluem melhor que os com inicio insidioso e homens
especialmente jovens, melhor que mulheres. A presença de fator reumatóide no soro em
um estágio precoce, nódulos, vasculite, envolvimento ocular e síndrome de Felty incidem
uma evolução desfavorável. À medida que nossos conhecimentos de tipificação de tecidos
evoluem nossa habilidade de determinar aqueles que terão melhor prognóstico ou pior e os
que responderão ou não aos medicamentos também melhora. Geralmente a expectativa de
vida é menor que o normal devido a ocorrência de infecções, amiloidose, doença renal etc.
Tratamento
Qualquer plano de tratamento deve ser individualizado e basear-se no
conhecimento total da doença, sua variabilidade, ambiente de vida do paciente e em
acompanhamento regular.
Devemos nos empenhar para o alivio da dor, parar ou tentar retardar a doença,
prevenir ou corrigir as deformidades, tentar ou adaptar o doente ao seu ambiente, se não
alterar o ambiente para as limitações do paciente. Às vezes, os pacientes procuram o
tratamento em uma fase muito tardia.
Programa
1) Acompanhamento regular
2) Educação ao paciente
3) Medidas físicas: - fisioterapia
- terapia ocupacional
- enfermagem
- serviços comunitários
- orientação laboral
- comunidade local
- provisões de acessórios (goteiras, órteses, sapatos
cirúrgicos, etc)
4) Terapia medicamentosa
5) Cirurgia
Fisioterapia
Objetivos
Alivio da dor
Prevenção das deformidades
Correção das deformidades
Manutenção e restauração da função articular
Manutenção e melhora do tônus muscular
Bibliografia
AZUL, Luis G S. CLÍNICA DO INDIVÍDUOP IDOSO. Ed. Guanabara
Koogan, RJ, 1981.
DOWNIE, Patrick H CASH FISIOTERAPIA
REUMATOLOGIA. São Paulo, Ed. Panamericana, 1987.
EM
ORTOPEDIA
GRANDES TEMAS DA MEDICINA. Ed. |Nova cultural, São Paulo, 1986
SEDA, Hilton, REUMATOLOGIA. Ed Cultura médica, 2º edição RJ, 1982
E