A
Artigo de Revisão
Intolerância hereditária à frutose
Intolerância hereditária à frutose
Hereditary fructose intolerance
Camila Saran da Silva1
Vanessa Averof Honorato de Almeida2
Fernando Luiz Affonso Fonseca1,3
RESUMO
A intolerância hereditária à frutose é um erro inato do metabolismo (EIM), causado pela deficiência
da aldolase B. Caso não seja tratada a tempo, pode trazer sérios prejuízos à saúde do indivíduo
Unitermos:
Intolerância à Frutose. Erros Inatos do Metabolismo.
Dietoterapia. Frutose.
e, até mesmo, o óbito. Este trabalho é uma revisão de literatura, cujo objetivo é descrever a
Keywords:
Fructose Intolerance. Metabolism, Inborn Errors.
Diet therapy. Fructose.
tante tanto o profissional da saúde como o paciente conhecer os desafios da doença, para que
Endereço para correspondência:
Camila Saran da Silva
Rua Santo Antônio de Pádua, 218 – Diadema, SP,
Brasil – CEP: 09961-190
E-mail: [email protected]
Submissão:
23 de julho de 2014
Aceito para publicação:
30 de setembro de 2014
1.
2.
3.
dietoterapia da intolerância hereditária à frutose. A conduta desta afecção é uma dieta restrita
em frutose, sacarose e sorbitol, já que não existe tratamento medicamentoso. Portanto, é importenham êxito no tratamento alimentar.
ABSTRACT
The hereditary fructose intolerance is an inborn error of metabolism caused by aldolase B deficiency,
if not treated early it can cause serious damage to the individual’s health and even death. This
is a literature review, whose objective is to describe the dietary treatment of hereditary fructose
intolerance. The management of this disease is a fructose, sucrose and sorbitol restricted diet
since there is not any medicine to treat it; therefore it is important that health professionals and
patients know about the challenges of this disease in order to have a successful diet therapy.
Faculdade de Medicina do ABC (Fmabc). Departamento de Clínica Médica e Farmacologia, Santo André, SP, Brasil.
Universidade Nove de Julho (Uninove). Departamento de Ciências da Saúde, São Paulo, SP, Brasil.
Universidade Federal de São Paulo (Unifesp). Instituto de Ciências Químicas, Ambientais e Farmacologia, Diadema, SP, Brasil.
Rev Bras Nutr Clin 2014; 29 (3): 247-50
247
Silva CS et al.
INTRODUÇÃO
O erro inato do metabolismo (EIM) é um distúrbio de
origem genética capaz de ocasionar uma falha enzimática,
obstruindo uma específica via metabólica. São conhecidos
cerca de 500 EIM diferentes, tendo em média a prevalência
de 1:5000 nascidos vivos1,2.
Podemos classificar os EIM em três grupos. Grupo 1:
Transtornos de síntese ou catabolismo de células complexas;
Grupo 2: Erros hereditários intermediários do metabolismo,
no qual ocorre uma intoxicação aguda ou gradual decorrente
da toxicidade do substrato acumulado2,3; Grupo 3: Insuficiência na produção e utilização de energia4-6.
Quando o organismo não consegue metabolizar a
frutose, este é diagnosticado como um EIM derivado da
intolerância hereditária à frutose (IHF)1,2.
A frutose é um carboidrato (monossacarídeo) de extrema
importância, sendo que, em alguns casos, também pode ser
utilizado como via metabólica para produção de energia
pelo nosso organismo ou como alternativa de edulcorante
para diabéticos7,8.
Os principais alimentos que apresentam fontes de frutose
são: vegetais, frutas, mel, alimentos industrializados com alto
teor de açúcar, entre outros9,10.
A IHF é uma doença causada pela deficiência enzimática
da aldolase B11, tendo como principal sintoma hipoglicemia
grave. É transmitida de forma recessiva pelos pais do indivíduo7, cuja maior prevalência é na Europa12, onde cerca de
1:20.000 nascidos vivos apresentam essa doença13.
Quando existe um diagnóstico preciso no início da
doença, a IHF pode ser tratada com a ajuda de uma equipe
multidisciplinar, que irá estudar o melhor tratamento para esse
indivíduo, evitando, assim, uma série de danos irreversíveis
e, até mesmo, o óbito3,11,14.
Este trabalho tem como objetivo realizar uma revisão
bibliográfica sobre o tratamento dietoterápico da IHF.
MÉTODO
Esta pesquisa constitui-se de uma revisão bibliográfica
exploratória. Realizada busca de artigos científicos indexados nas bases de dados eletrônicos como: Lilacs, SciELO
e PubMed. Foram usados artigos nacionais e internacionais,
utilizando-se os seguintes descritores: Intolerância à Frutose,
Erro Inato do Metabolismo, Dietoterapia, Frutose.
REVISÃO DE LITERATURA
Existem dois períodos na IHF, que são denominados
primários ou secundários, e podem manifestar os sintomas
agudos ou crônicos da doença, dependendo do período que
a mesma se encontra7,15.
O primeiro momento ocorre na deficiência da aldolase
B, que é responsável pela divisão da frutose-1-fosfato. Sendo
assim, com a deficiência dessa enzima os níveis de frutose-1fosfato tendem a aumentar e, com isso, os níveis de fósforo
serão diminuídos, ocasionando um desarranjo no potencial
de fosfato, gerando náuseas, vômitos e uma sobrecarga
renal, pois o acúmulo de fosfato faz com que os rins percam
a capacidade, gerando acidificação urinária e dificultando
a reabsorção tubular. Já na inibição secundária ocorre um
acúmulo de frutose-1-fosfato, pela fosforilação da frutose
através da frutoquinase (e não pela ausência da aldolase
B), com isso, elevando a frutose no sangue e a eliminação
urinária, ocorrendo bloqueio da atividade da fosforilase e da
frutose-1,6- difosfato-aldolase, o que provoca a diminuição
da formação de glicose e glicogênio, impedindo a gliconeogênese, ocasionando hipoglicemia intensa nesses indivíduos7,16,17.
O aparecimento dos sintomas ocorre quando o paciente
consome algum alimento ou bebida contendo frutose, sacarose e sorbitol, normalmente encontrado em frutas, refrigerantes, alimentos light ou diet, legumes, alguns vegetais,
sucos e mel18-20, e até mesmo medicamentos que contêm
açúcar na sua estrutura14.
As crianças que recebem aleitamento materno exclusivo
até os 6 meses não apresentam as manifestações clínicas
da doença, somente após a introdução de fórmulas infantis
ou cereais que normalmente contêm açúcar na sua formulação7,8,21. Ao consumir tais alimentos, o indivíduo tem
rapidamente uma hipoglicemia grave, náuseas, vômitos, dor
abdominal e diarreia22-25. Caso não seja tratado devidamente
ou tenha um diagnóstico tardio da doença, os sintomas
podem se tornar mais graves, ocasionando falha renal,
acidose metabólica, cirrose hepática progressiva, coma e,
eventualmente, óbito12.
O protocolo para diagnóstico imediato da IHF é a
exclusão de proteínas e dos carboidratos que contêm frutose
ou galactose e coleta para exames laboratoriais, sendo
realizada biópsia hepática ou teste de frutose intravenosa,
o qual não é o mais recomendando, pois o paciente pode
vir a ter hipoglicemia grave, o que torna perigoso para a
saúde do mesmo, destacando que ambos os métodos são
extremamente invasivos2,26,27.
Na Europa, por sua vez, o diagnóstico é realizado com
exames moleculares que, além de serem mais precisos,
acarretam menos prejuízos a esses pacientes14,24,26.
Estabelecido o diagnóstico da doença, o tratamento realizado é uma dietoterapia restrita de frutose, sacarose e sorbitol.
Com o tratamento alimentar adequado, ocorre rapidamente
o desaparecimento dos sintomas da doença, podendo o
paciente viver normalmente, sem sequelas3,12,22,24,28.
Esse EIM não tem cura, sua conduta é um tratamento
dietoterápico com suplementação por toda a vida. É preciso
Rev Bras Nutr Clin 2014; 29 (3): 247-50
248
Intolerância hereditária à frutose
que haja acompanhamento de uma equipe multiprofissional
(pediatras, nutricionistas, ou outros profissionais da saúde) e
acompanhamento alimentar adequado para a vida inteira
desses pacientes, fazendo com que os sintomas possam ser
controlados. O nutricionista tem um papel imprescindível
na vida desses indivíduos, tanto na conduta dietoterápica
como nas orientações nutricionais que devem ser seguidas
rigorosamente2,14,26,29.
Além da alimentação, a suplementação de vitamina C é
importantíssima, para compensar possíveis desequilíbrios que
a dieta sem frutose possa acarretar, sendo prescrita uma ou
duas vezes ao dia, doses de 50 a 200 mg (dependendo da
indicação do médico, e idade da pessoa), e em alguns casos
também é recomendada a suplementação de ácido fólico29,30.
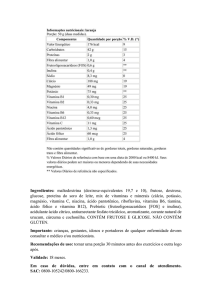
Na Tabela 1, podemos conferir alguns alimentos que
são permitidos e os que não são permitidos no tratamento
da IHF7,8.
Aconselha-se que essas pessoas tenham uma pulseira
de aviso sobre possuir a IHF, principalmente em viagens,
evitando, assim, algum tipo de preocupação15.
Diversas são as dificuldades para seguir uma dieta restrita
nos açúcares (frutose, sacarose e sorbitol). Uma delas seria
justamente a aquisição desses alimentos, já que diferentemente de outros EIM, é extremamente difícil de encontrar
produtos restritos em frutose (e derivados); socialmente,
esse indivíduo também encontra muitas dificuldades para se
manter na dieta, principalmente em festas, viagens, jantares,
entre outros, se sentindo, algumas vezes, excluído30.
No caso dos escolares, é recomendável que levem
merenda, por ser mais inacessível adquirir algo na própria
escola. Um fator relevante são os pais dessas crianças, que
normalmente se demonstram muito preocupados com as
restrições alimentares e têm receio de que seu filho compartilhe o lanche do amigo. Por não saberem como lidar com
a situação, eles amedrontam e impõem certas barreiras
que nem sempre são necessárias; por isso, é importante um
acompanhamento de um nutricionista, que auxiliará com
alimentação correta, opções de substituições, orientações
para leitura de rótulos dos alimentos, novas preparações e
orientações em geral a serem seguidas30.
CONCLUSÃO
É essencial que o nutricionista conheça muito bem essa
afecção, já que esse profissional tem papel primordial no
tratamento desses indivíduos. Porém, é imprescindível que os
portadores desse EIM também compreendam a complexidade
da sua condição para poderem seguir de forma consciente o
seu tratamento alimentar, aderindo à dieta, que é extremamente restrita e muito difícil de ser seguida, principalmente
pela escassez de produtos isentos desses açúcares.
Por ser uma afecção rara, existe pouca pesquisa sobre a
IHF, principalmente na área da nutrição, sendo muito difícil
encontrar a conduta e orientações nutricionais que devem
ser seguidas perante a doença. É necessário, para melhor
evolução do diagnóstico da doença, mais pesquisas científicas
nessa área, a fim de aprimorar o tratamento desses pacientes.
Tabela 1 – Alimentos permitidos e não permitidos no tratamento da Intolerância Hereditária à Frutose.
Alimentos
Leite e derivados
Permitidos
Não Permitidos
Leite de vaca, iogurte natural (sem açúcar), queijos naturais.
Leite condensado, sorvetes, iogurte de frutas, baunilhas.
Produtos de origem animal Carnes vermelhas, aves, peixes e mariscos, vísceras, ovos.
Frutas
Hortaliças
Embutidos (salsicha, presunto, patês, etc.).
Todas as frutas, in natura, em conserva e secas.
Limão.
Vagem, abobrinha, salada verde, espinafre, aipo, alho-poró, Todos os outros legumes in natura ou em conserva. Legumes
aspargos, couve-flor, agrião, endívia.
secos, grão de bico, lentilhas, fava, ervilhas secas.
Condimentos
Sal, pimenta, vinagre, gelatina, maionese caseira
(ovos, vinagre e óleo).
Cebola, pepino pequeno, ketchup, canela, baunilha, molhos
comerciais.
Açúcares
Glicose, maltose, dextrina-maltose, cacau não açucarado,
doces caseiros (com leite natural, sem
açúcar, farinha de trigo, ovos, manteiga, glicose),
cremes caseiros com glicose.
Frutose, sacarose e sorbitol.
Mel, bombons, confeitos, marmelada, castanha,
açúcar de cana, beterraba, chocolates e cacau
com açúcar.
Gorduras
Manteiga, óleo, margarina, toucinho, banha.
Nenhuma.
Bebidas
Chá, café, água mineral, infusões, suco de limão.
Bebidas lácteas com açúcar, limonadas, sodas,
xaropes de frutas, cidras, sucos de frutas,
achocolatados, refrigerantes.
Bebidas Infantis
Leite materno, fórmulas sem açúcares.
Todas as fórmulas que contêm açúcares (sacarose, frutose e
sorbitol).
Medicamentos
Todos que não têm açúcar na sua formulação.
Medicamentos com açúcar, Agar, goma arábica.
Adaptado de Barreiros et al.7 e Ruiz Pons et al.8
Rev Bras Nutr Clin 2014; 29 (3): 247-50
249
Silva CS et al.
REFERÊNCIAS
1.Amancio FAM, Scalco FB, Coelho CAB. Investigação diagnóstica de erros inatos do metabolismo em um hospital universitário.
J Bras Patol Med Lab. 2007;43(3):169-74.
2.El Husny AS, Fernandes-Caldato MC. Erros inatos do metabolismo: revisão de literatura. Rev Para Med. 2006;20(2):41-5.
3.Schwartz IV, Souza CFM, Giugliani R. Tratamento de erros inatos
do metabolismo. J Pediatr (Rio J). 2008;84(4 Suppl):S8-19.
4.Cox TM. Fructose intolerance: diet and inheritance. Proc Nutr
Soc. 1991;50(2):305-9.
5.Martins AM. Erros Inatos do Metabolismo: abordagem clínica.
2a ed. São Paulo; 2003.
6. Ramos BE, Pascual MMJ. Tratamiento dietético de las enfermedades metabólicas. Informacion terapeutica del sistema nacional
de salud. Inf Ter Sist Nac Salud. 2005;29(4):81-95.
7.Barreiros RC, Bossolan G, Trindade CEP. Frutose em humanos:
efeitos metabólicos, utilização clínica e erros inatos associados.
Rev Nutr. 2005;18(3):377-89.
8.Ruiz Pons M, Sanchez-Valverde Visus F, Dalmau Serra J, Gómez
López L. Tratamiento nutricional de los errores innatos del
metabolismo. Madrid: Drug Farma; 2007.
9.Choi YK, Kraft N, Zimmerman B, Jackson M, Rao SS. Fructose
intolerance in IBS and utility of fructose-restricted diet. J Clin
Gastroenterol. 2008;42(3):233-8.
10.Gomara RE, Halata MS, Newman LJ, Bostwick HE, Berezin SH,
Cukaj L, et al. Fructose intolerance in children presenting with
abdominal pain. J Pediatr Gastroenterol Nutr. 2008;47(3):303-8.
11.Guery MJ, Douillard C, Marcelli-Tourvieille S, Dobbelaere D,
Wemeau JL, Vantyghem MC. Doctor, my son is so tired... about
a case of hereditary fructose intolerance. Ann Endocrinol (Paris).
2007;68(6):456-9.
12.Coffee EM, Yerkes L, Ewen EP, Zee T, Tolan DR. Increased
prevalence of mutant null alleles that cause hereditary fructose
intolerance in the American population. J Inherit Metab Dis.
2010;33(1):33-42.
13.Hillebrand G, Schneppenheim R, Oldigs HD, Santer R. Hereditary fructose intolerance and alpha(1) antitrypsin deficiency.
Arch Dis Child. 2000;83(1):72-3.
14.Cornejo VE, Raimann EB. Alteraciones del metabolismo de la
fructosa. Rev Chil Nutr. 2004;31(2):93-9.
15.Ali M, Rellos P, Cox TM. Hereditary fructose intolerance. J Med
Genet. 1998;35(5):353-65.
16.Van den Berghe G. Inborn errors of fructose metabolism. Annu
Rev Nutr. 1994;14:41-58.
17.Cox TM. Iatrogenic deaths in hereditary fructose intolerance.
Arch Dis Child. 1993;69(4):413-5.
18.Rao SS, Attaluri A, Anderson L, Stumbo P. Ability of
the normal human small intestine to absorb fructose:
evaluation by breath testing. Clin Gastroenterol Hepatol.
2007;5(8):959-63.
19.Skoog SM, Bharucha AE, Zinsmeister AR. Comparison of breath
testing with fructose and high fructose corn syrups in health and
IBS. Neurogastroenterol Motil. 2008;20(5):505-11.
20.Tsampalieros A, Beauchamp J, Boland M, Mack DR. Dietary
fructose intolerance in children and adolescents. Arch Dis Child.
2008;93(12):1078.
21.Bouteldja N, Timson DJ. The biochemical basis of hereditary
fructose intolerance. J Inherit Metab Dis. 2010;33(2):105-12.
22.Marcason W. Is medical nutrition therapy (MNT) the same for
hereditary vs dietary fructose intolerance? J Am Diet Assoc.
2010;110(7):1128.
23.Dazzo C, Tolan DR. Molecular evidence for compound heterozygosity in hereditary fructose intolerance. Am J Hum Genet.
1990;46(6):1194-9.
24.Sánchez-Gutiérrez JC, Benlloch T, Leal MA, Samper B, GarcíaRipoll I, Felíu JE. Molecular analysis of the aldolase B gene in
patients with hereditary fructose intolerance from Spain. J Med
Genet. 2002;39(9):e56.
25.Wong D. Hereditary fructose intolerance. Mol Genet Metab.
2005;85(3):165-7.
26.Martins AM. Inborn errors of metabolism: a clinical overview.
Sao Paulo Med J. 1999;117(6):251-65.
27.Davit-Spraul A, Costa C, Zater M, Habes D, Berthelot J, Broué
P, et al. Hereditary fructose intolerance: frequency and spectrum
mutations of the aldolase B gene in a large patients cohort from
France: identification of eight new mutations. Mol Genet Metab.
2008;94(4):443-7.
28.Yasawy MI, Folsch UR, Schimidt WE, Schewend M. Adult
hereditary fructose intolerance. World J Gastroenterol.
2009;15(19):2412-3.
29.Caciotti A, Donati MA, Adami A, Guerrini R, Zammarchi E,
Morrone A. Different genotypes in a large Italian family with
recurrent hereditary fructose intolerance. Eur J Gastroenterol
Hepatol. 2008;20(2):118-21.
30.Barreira Parga MS, Souto Trillo RM. La malabsorción de la
fructosa. Cad Alten Primaria. 2009;16:26-7.
Local de realização do trabalho: Faculdade de Medicina do ABC. Departamento de Clínica Médica e Farmacologia, Santo
André, SP, Brasil.
Rev Bras Nutr Clin 2014; 29 (3): 247-50
250