Cirrose Hepática e suas
Causas
Hepato 2009 – Volume 2
Capitulo 1 – Introdução à Cirrose
Cirrose Hepática: Processo patológico irreversível do parênquima hepático
caracterizado por:
o Fibrose hepática;
o Rearranjo da arquitetura lobular em nódulos de regeneração com
septos fibrosos;
Espaço de Disse: interstício lobular hepático que contem as células para a
gênese da fibrose hepática. As células estreladas ou células de Ito;
o Essas células que normalmente armazenam vit. A, passam a sintetizar
grande quantidade de substancias da matriz conjuntiva como fibras
colágenas, alem de produzir e secretar citocinas;
Diagnóstico:
o Anamnese e EF: Podem apresentar de varias maneiras
HDA ou baixa;
Ascite;
Hepatomegalia e/ou esplenomegalia;
Estigmas periféricos de insuficiência hepatocelular crônica;
Assintomático – diagnostico incidental laboratorial;
Sinais incipientes de encefalopatia hepática;
Sinais/sintomas sugestivos de CHC;
o Sinais sugestivos de etiologia alcoólica:
Entumescimento de parótidas;
Contratura palmar de Dupuytren;
Neuropatia;
Pancreatite crônica associada;
o Exames laboratoriais:
AST e ALT podem estar normais, porem na hepatopatia crônica
ativa temos ALT>AST e na cirrose o contrario. AST>ALT;
FALC e GGT podem estar bem elevadas nas hepatopatias
colestaticas, e menos nas lesões mais hepatocelulares;
Hiperbilirrubinemia (a custa de fração direta) é sinal de mau
prognóstico;
Hipoalbuminemia;
Alargamento do TTPA e diminuição da atividade de
protrombina;
Hipergamaglobulinemia: aumento global de todas as frações;
Pancitopenia: secundário a esplenomegalia e hiperesplenismo;
o Exames de Imagem:
Objetivos:
Caracterização morfológica;
Avaliação vascular;
Detectar efeitos de hipertensão portal;
Identificar tumores hepáticos;
US, TC, RM, angioressonância, US com Doppler;
Alterações sugestivas de doença:
Nodularidade da superfície hepática;
Heterogeneidade do parênquima hepático;
Alargamento da porta hepática;
2
Redução volumétrica do lobo hepático D;
Aumento volumétrico do lobo caudado e hepático E;
Identificar nódulos regenerativos;
O US é utilizado, juntamente com a dosagem de alfafetoproteina, para o rastreamento semestral de CHC nos
paciente cirróticos;
o Biópsia hepática:
Não é necessário para fechar o diagnostico;
Contra-indicada em pacientes com:
Atividade de protrombina <50% OU;
RNI>1,30 OU;
Plaquetas <80.000;
o Classificação Funcional:
Classificação de CHILD-TURCOTTE:
Parâmetro
1
2
3
Ausente
Leve
Moderada
Ascite
<2
2a3
>3
Bilirrubina
Albumina
RNI
Encefalopatia
>3,5
<1,7
Ausente
Pontuação
5 a 6 pontos
7 a 9 pontos
10 a 15 pontos
2,8 a 3,5
1,8 a 2,3
Graus I a II
Grau
<2,8
>2,3
Graus III a IV
A
B
Sobrevida de 1-2anos
100% - 85%
80% - 60%
C
45% - 35%
Etiologia:
o Cirrose Criptogênica;
o Vírus hepatotrópicos;
o Álcool;
o Drogas;
o Hepatopatias auto-imunes;
o Doenças metabólicas;
Esteato-hepatite não-alcoólica;
Hemocromatose;
Doença de Wilson;
Def. de alfa1-antitripsina;
o Hepatopatias colestaticas;
o Doenças da infância;
Tratamento:
o Didaticamente dividido em:
Terapia antifibrotica;
Terapia nutricional;
Tratamento especifico segundo a etiologia;
Tratamento das complicações;
Transplante hepático;
3
o Não há indicação de restrição protéica, nem de reduzir a ingesta de
gorduras. Pode-se usar TCM;
o Reposição de vitaminas lipossolúveis em pacientes com cirrose alcoólica
ou com componente colestatico significativo;
Capitulo 2 – Doença Hepática Alcoólica
Limite tóxico diária para desenvolvimento de hepatite alcoólica: 40-80g/dia por
10-12anos;
Fatores de risco associados:
o Fatores genéticos;
o Má ingesta alimentar;
o Infecção por vírus B ou C;
o Sexo feminino;
Esteatose hepática alcoólica:
o Conseqüência a Curto prazo;
o Não há atividade necro-inflamatória;
o Não é patognomonico de ingesta alcoólica;
Hepatite alcoólica:
o Há atividade necro-inflamatória;
o Apresenta na histologia:
Necrose hepatocitaria;
Corpúsculos de Mallory;
Importante marcador de dano hepatico etanol-induzido;
Não é especifico para hepatite alcoólica;
Infiltrado neutrofilico;
Distribuição central (perivenular) do infiltrado inflamatório
ALS e ALT não ultrapassam 500U/L;
Manifestações clinicas e Diagnostico:
o Reconhecimento de abuso ou dependência de etanol;
Questionário CAGE;
EF;
Pode estar normal porem há alguns sinais sugestivos, os
clássicos da doença hepática alcoólica/cirrose;
Achados laboratoriais:
AST>ALT com relação AST/ALT >2,0;
ALS e ALT não ultrapassam 500U/L;
Macrocitose pode ser indicativo de DHA;
Tratamento da Hepatite Alcoólica (HA):
o Tratamento da Síndrome de abstinência;
o Reposição calórico-vitamínica e hidratação;
Estar atento na hidratação de pacientes com estigmas de
insuficiência hepática crônica sugestivas de cirrose, pois pode
aumentar o grau de ascite;
o Vitamina K;
Em pacientes com TTPA alargado;
o Paracentese: no caso de ascite suspeita;
4
o Detectar infecções e tratar;
o Corticoterapia:
Única medida terapêutica de beneficio comprovado na hepatite
alcoólica grave;
Indicado em pacientes com: diagnostico altamente provável de
HA; encefalopatia hepática;
Prednisolona 40mg/d por 4semanas;
Tratamento a longo prazo da doença hepática alcoólica (DHA):
o Apenas a terapia nutricional possui evidencias cientificas de beneficio,
portanto recomendada a paciente com hepatopatia alcoólica crônica;
o Abstinência alcoólica;
o Terapia nutricional;
o Colchicina
Atua na inibição na produção de colágeno, estimula a colagenase;
1mg/dia;
Pouco beneficio;
o Transplante hepático;
DHA é uma das causas mais frequentes de cirrose hepática;
Período de abstinência mínimo de 6 meses para entrar na fila;
Capitulo 3 – Esteato-Hepatite Não-Alcoólica (EHNA)
Também conhecido como NASH (sigla em inglês);
Relacionado com a Síndrome Metabólica (97%);
o Obesos;
o DM tipo 2;
o Dislipidemia;
o Critérios da síndrome metabólica (3 ou mais):
Glicemia de jejum >100mg/dl;
HDL <40mg/dl (H) ou <50mg/dl (M);
Triglicérides >150mg/dl;
Obesidade central: cintura >102cm (H) ou >88cm (M);
PA>130 X 85 mmHg;
Problema fundamental: Resistência à Insulina (RI);
Outras etiologias para EHNA (3%):
o Desnutrição protéico-calorica (Kwashiorkor);
o Cirurgias para obesidade mórbida;
o Perda ponderal rápida;
o Nutrição parenteral total;
o Drogas;
o Intoxicações;
o Gravidez;
o Infecções;
A doença hepática gordurosa não alcoólica é a hepatopatia crônica mais comum
do mundo;
o 80% dos portadores são assintomáticos;
o Principal hipótese diagnostica para pacientes com enzimas aumentadas
sem evidencias de outras causas desde achado;
5
Assinatura patológica da esteato-hepatite (na DHA ou DHNA apenas):
o Esteatose macrovesicular;
o Inflamação lobular;
o Corpúsculos de Mallory;
EHNA em duas etapas:
o Acumulo de gordura dentro da célula;
RI aumenta a lipólise periférica e a captação hepática de lipídeos
e a biossintese de triglicerídeos;
Tudo contribui para a esteatose hepática;
o Desenvolvimento de inflamação;
Ácidos graxos em excesso é toxigeno. Induz a síntese de TNFalfa e interleucina-6;
A RI também promove um aumento de produção de TNF-alfa;
TNF-alfa:
Promove disfunção na mitocôndria com conseqüente
diminuição na oxidação de ácidos graxos e promove
formação de moléculas que atuam no estresse oxidativo,
culminando na esteato-hepatite;
Quadro clinico:
o Pacientes com EHNA são na grande maioria, assintomáticos;
Ou queixas vagas e inespecíficas como fraqueza e mal-estar;
o Ao evoluir para fase cirrótica, podem estar assintomáticos ou queixar dos
principais sintomas e sinais desta síndrome;
o Ao EF:
Hepatomegalia firme e indolor (75%);
Pode ter estigmas de hipertensão portal e insuficiência hepática;
Exames laboratoriais:
o Reforçando:
AST/ALT >2,0 apenas na esteato-hepatite alcoólica ou cirrose;
Na EHNA a relação é AST/ALT <1,0;
FALC não esta muito elevada (x2 o limite superior no Maximo);
As lesões da esteato-hepatite (alcoólica ou não-alcoolica) predominam na
região centrolobular (zona 3), enquanto a inflamação periportal (zona 1) é
característica da hepatite viral crônica;
Exames de Imagem:
o TC é o método menos sensível para detectar esteatose;
o US é o exame mais realizado na pratica;
o RNM é o exame mais acurado para detectar esteatorreia;
Tratamento:
o Estilo de vida saudável com dieta hipocalórica rica em fibras e pobre em
gorduras;
o Atividade física de rotina;
o Transplante hepático pode ser considerado, porem pode haver
recorrência da DHNA se o paciente persistir com os fatores de risco;
Capitulo 4 – Hepatite Auto-Imune
6
Processo necroinflamatorio hepatocelular mantido que tende a evoluir para
cirrose;
Etiologia é desconhecida;
Achados extra-hepáticos associados a auto-imunidade e presença de autoanticorpos;
Para fazer o diagnostico deve-se excluir as outras causas;
Principais anticorpos encontrados:
o FAN;
o Antimusculo liso;
o LKM;
o SLA;
Mais comum em mulheres entre 10-30anos;
Quadro clinico e laboratorial:
o Fadiga, anorexia, icterícia, amenorréia, acne;
o Artralgias;
o Eritema nodoso;
o Artrite;
o Colite;
o Erupção maculopapular;
o Vasculite cutânea (púrpura palpável, urticária...);
o Glomerulonefrite;
o Hipergamaglobulinemia (>2,5mg/dl) é muito comum;
Policlonal com predomínio de IgG;
Classificação:
o Hepatite auto-imune do tipo 1:
Variedade mais comum;
Pode estar associado a tireoidite autoimune, doença de Graves,
RCUI, artrite reumatóide e outros;
Presença de FAN positivo;
Anticorpo antimusculo liso pode ou não estar presente;
o Hepatite auto-imune do tipo 2:
Mais em crianças;
Presente anticorpo anti-LKM1;
Anticorpo antimusculo liso e FAN estão negativos;
o Hepatite auto-imune do tipo 3:
O mais raro de todos;
Anticorpo anti-SLA (anticorpo antiantígeno hepático solúvel)
presente;
FAN e anti-LKM1 não estão presentes;
Todos indivíduos com insuficiência hepática aguda devem ser submetidos a
dosagem sérica de anticorpos relacionados a hepatite auto-imune;
Pode haver superposição de cirrose biliar primaria ou colangite esclerosante
primaria superposto ao HAI;
Tratamento:
o Tratamento de escolha é a imunossupressão;
o Prednisona é empregada em crianças ou mulheres que pretendem
engravidar;
7
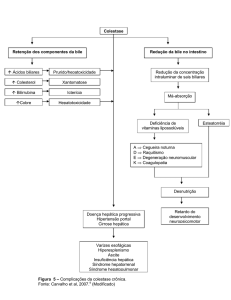
Capitulo 5 – Cirrose Biliar Primária
Distúrbio colestático crônico de etiologia desconhecida;
Caracteriza-se pela destruição progressiva dos ductos biliares de pequeno e
médio calibre. A arvore biliar e os ductos de maior calibre permanecem
permeáveis;
Evolução: Inflamação portal e periportal → fibrose → cirrose;
Desordem na imunidade humoral: anticorpos antimitocondriais;
Predomina em mulheres em torno dos 50anos;
o Possível papel dos estrogênios e progesterona na patogênese;
Anatomopatologia:
o Colangite progressiva, não supurativa e destrutiva;
o Doença tem 4 estadios:
Estádio I: Lesão ductal;
Estádio II: Proliferação ductular;
Estádio III: Fibrose;
Estádio IV: Cirrose;
Manifestações clinicas:
o Fadiga é o principal sintoma;
o Prurido de inicio insidioso;
o Icterícia, pele seca, xantelasmas: indica doença avançada;
o Pode ter sintomas decorrentes de má-absorção de vitaminas
lipossolúveis;
o
Cobre se acumula no fígado desses pacientes uma vez que não pode ser
excretado eficazmente pela bile;
Pode estar correlacionados com outras doenças/síndromes:
o Síndrome de Sjögren;
o Síndrome CREST;
o Artrite reumatóide;
Laboratório:
o FALC elevada 2 a 6 vezes;
o Anticorpo antimitocondrial em 90% dos casos;
o Pode ter anticorpo antimusculo liso e fator reumatóide presentes;
Diagnostico:
o Anticorpo antimitocondrial positivo mais biopsia hepática;
Tratamento:
o Reposição de vitaminas lipossolúveis;
o Colestiramina para tratar o prurido;
o Uso de ácido urso desoxicólico (UDCA) – ação imunomoduladora;
o Transplante hepático;
Capitulo 6 – Doença de Wilson
Anomalia hereditária, autossômica-recessiva;
Caracterizada pelo acúmulo tóxico de cobre no organismo;
8
Justificativa do acumulo de cobre:
o O fígado é incapaz de excretar o cobre para a bile, originando retenção
desse metal em seu parênquima;
o A produção hepática de proteína de transporte do cobre no sangue
(ceruloplasmina) é deficiente, resultando numa maior tendência de
circulação do metal na forma livre;
o Quando os hepatocitos não conseguem mais suportar o excesso de cobre,
há lesão hepatocelular e esse metal começa a circular na forma livre,
originando depósitos em diversos tecidos sistêmicos, em especial o
sistema nervoso central;
Manifestações clinicas:
o Diagnosticados entre 5-30anos;
o Em crianças predomina a forma hepática
o Em adultos predomina a forma neurológica;
Forma hepática:
o Pode determinar 3 tipos de lesão:
Hepatite crônica ativa;
Hepatite fulminante;
Cirrose;
Forma Neurológica:
o Sempre acompanhados de anéis de Kayser-Fleisher:
Anéis formados por deposito de cobre na membrana da córnea
que adquirem forma verde-dourada;
Não interfere com a visão, mas indica que o cobre hepático foi
liberado e produziu lesão cerebral;
o Sinais e sintomas relacionados o movimento:
Distonia, tremores, hipertonia, rigidez, espasmos, contraturas,
disfonia, disfagia, disartria;
o Apresentam com distúrbio psiquiátrico, manifestando alterações de
personalidade. Funções intelectuais cognitivas estão preservadas;
Pode ter envolvimento renal com formação de acidose tubular renal tipo 2;
Exames laboratoriais:
o Ceruloplasmina <20mg/dl;
o Cobre sérico livre >25microgramas/dl;
o Concentração hepática de cobre >250microgramas/dl;
o Excreção urinaria de cobre aumentada;
Tratamento:
o D-penicilamina – remover o excesso de cobre (quelante);
Associar com vitamina B6 pois essa droga tem efeito
antipiridoxínico;
o Sais de zinco;
Atua bloqueando a absorção intestinal de cobre;
Capitulo 7 – Hemocromatose Hereditária (HH)
Aumento progressivo dos estoques de ferro, com deposição deste metal nas
células parenquimatosas do fígado, coração, hipófise, gônadas, pâncreas, e
outros órgão, determinando dano estrutural e funcional;
9
Existe a formas familiares ou hereditárias, e as formas adquiridas;
o Dentre as adquiridas estão as doenças hepáticas crônicas como hepatite
C, DHA e EHNA;
30-60% dos portadores tem DM;
Fisiopatologia da HH:
o Hipótese: aumento no transporte intestinal de Fe dos enterócitos para a
corrente sangüínea;
o Há absorção aumentada de Fe a despeito de ingesta dietética com
conteúdo normal do metal;
o A deposição excessiva de Fe nas células parenquimatosas (fígado,
coração, pâncreas principalmente), promove a produção de radicais
livres, lesando as e promovendo fibrose progressiva;
Manifestações Clinicas:
o Mais em homens entre 40 – 50 anos;
o Hepatomegalia em 95% dos sintomáticos;
o Dor abdominal crônico em QSD ou epigástrio;
o Perda de libido e atrofia testicular;
o Manifestações cardíacas:
ICC com dilatação ventricular bilateral;
Arritmias – extra sístoles ventriculares;
o Hiperpigmentação cutânea;
Deposição de melanina na derme;
Mais proeminente na face e pescoço;
o Artropatia hemocromática:
Osteoartrite;
o Sinais de insuficiência hepática crônica:
Esplenomegalia, ascite, edema, icterícia;
Função hepática é normal na maioria das vezes;
o Predisposição a infecções;
Diagnostico:
o Critérios diagnósticos (necessita de biopsia e não propicia um
diagnostico precoce. Não é muito utilizado):
Ferro hepático corável grau 3 ou 4 (em cruzes);
Concentração hepática de ferro superior a 80 micro mol/g de
tecido seco;
Índice hepático de ferro superior a 1,9;
o Suspeita clinica:
Regra dos 3 As:
Astenia crônica imotivada e/ou;
Artralgia/artrite e/ou;
Aminotransferases elevadas sem motivo aparente;
o Anormalidades bioquímicas do metabolismo do Ferro:
IST e ferritina sérica elevadas tem S de 93% para o diagnostico;
Ferro sérico;
Nl: 20micromol/l
Como sofre muitas variações, serve mais para calcular o
IST;
Índice de saturação da Transferrina (IST);
Nl entre 30-40%;
10
Na HH clinica esta maior que 50-60%;
Ferritina sérica;
Reflete os estoques de ferro;
o Via confirmatória clássica:
Biópsia hepática;
o Nova via confirmatória:
Detecção da mutação do gene C282Y por PCR;
Tratamento:
o Restrição dietética, evitar alimentos com vitamina C e carne vermelha;
o Flebotomia (sangria):
Principal ferramenta terapêutica;
Visa esgotar os estoques aumentados de ferro;
Cada sangria de 500ml de sangue total proporciona uma perda de
cerca de 250mg de ferro;
Intervalo pode variar de 1 por semana (começo do tratamento) até
1 a cada 3-4meses;
o Deferoxamina/Deferiprone:
Agente quelante de ferro;
Porem é uma droga de alto custo;
Não é muito eficaz;
o Transplante hepático para casos de cirrose terminal;
o Tratar impotência, hipotireoidismo, DM, artralgias;
Há um risco aumentado para desenvolvimento de CHC;
Capitulo 8 – Hepatopatia Medicamentosa
Controlada pela interrupção do fármaco implicado;
Paracetamol (acetaminofeno):
o Dose-dependente;
o Provoca necrose zonal e insuficiência hepática aguda;
o Sinais evidentes após 24-48h da ingesta do fármaco;
o Administrar N-acetilcisteina para reduzir o dano;
Esquema RIP:
o Lesão hepática semelhante a hepatite aguda viral;
o Ocorrem em 2-3meses do uso das drogas;
Amiodarona:
o Histologicamente semelhante a hepatite alcoólica aguda;
Alfa-Metildopa:
o Lesão hepática semelhante a hepatite aguda viral ou hepatite ativa
crônica;
o Em 20semanas após inicio do uso;
Amoxicilina-clavulanato:
o Produz lesão hepática colestática;
Eritromicina:
o Necrose dos hepatócitos;
Fenitoina:
o Contem eosinófilos no infiltrado portal;
11
ACO:
o Interromper o medicamento;
o Podem produzir vários efeitos:
Colestase hepatocelular;
Neoplasia dos hepatócitos;
Maior predisposição a formação de cálculos biliares;
Trombose de veia hepática (síndrome de Budd-Chiari);
Comentário das Questões:
Hepatite isquêmica:
o Relacionado com historia de IAM, choque cardiogênico;
o AST esta muito elevada
o LDH esta muito elevada
o Relação AST/LDH < 1,5 geralmente;
Hemocromatose e amiloidose podem levar a quadro de cirrose e de
cardiomiopatia. Pacientes com esses dois achados deve-se pesquisar essas
doenças;
Leucocitose com desvio a esquerda é comum na hepatite alcoólica e quanto
maior a inflamação, maior a leucocitose;
Cirrose de Laënnec é sinônimo de cirrose hepática alcoólica;
Hepatite crônica é definida como manutenção por mais de 6 meses da
inflamação hepática;
o Hepatite crônica ative é definida histologicamente com a presença de
necrose em saca-bocado (piecemeal necrosis) – também conhecido
como necrose de interface;
Doenças hepáticas que levam a aumento extremo das AST/ALT
(>1000U/L);
o Hepatite viral aguda;
o Hepatite medicamentosa;
o Hepatite isquêmica;
o Todas apresentam uma relação ALT>AST;
12

![[179] 78. HEPATITE A - Portal Saúde Direta](http://s1.studylibpt.com/store/data/001207170_1-5d08ec12c68340f041de3241c9687a07-300x300.png)