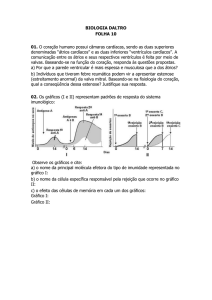
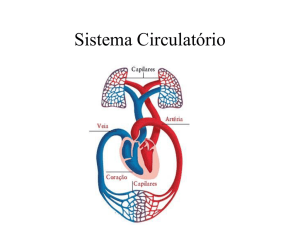
Fisiologia Cardíaca
Anna Claudia
O músculo cardíaco
• Músculo estriado (filamentos de actina e miosina)
• Discos intercalados – membranas celulares de céls
conectadas em série por junções comunicantes
(passagem de potencial de ação com rapidez).
• Sincício atrial e sincício ventricular separados por
um tecido fibroso que envolve os orifícios
valvulares – as contrações nestes sincícios não são
contínuas.
Potenciais de ação no mm
cardíaco
1 - Canais rápidos de sódio
2 - Canais lentos de cálcio-sódio – permite entrada
de sódio ou cálcio formam um platô (0,2 s no
mmA e 0,3s no mmV). Permite a entrada de
Ca++ que auxilia na contração do mm (retículo
sarcoplasmático pouco desenvolvido) e
possibilita que a frequência rítmica dos átrios seja 2
mais rápida do que dos ventriculos.
3 – canais de potássio
1
3
• Portanto, a força de contração depende em grande
parte da concentração de íons cálcio no líquido
extracelular.
• A duração da contração do mm cardíaco é em
função da duração do potencial de ação.
• Átrios – bomba de reforço (retardo de 1/10 s da
condução elétrica do A para o V).
• Ventrículos – principal fonte de força para
movimentar o sangue através do sistema vascular.
Ciclo cardíaco – o início de um batimento cardíaco até o
início do batimento seguinte.
• Função dos átrios como bomba – 75% do sangue flui
direto para o V portanto, algumas vezes somente em
situações de muito esforço uma pessoa que tenha
comprometimento atrial ou valvular percebe sintomas de
insuficiência cardíaca como falta de ar.
• Função dos ventrículos como bomba – fase de enchimento
rápido dos ventrículos, período de contração isométrica
(fechamento das válvulas AV e abertura das válvulas
semilunares), período de ejeção e fase de relaxamento
isométrico (abertura das válvulas AV), reinício do ciclo.
• Volume diastólico final – 110 a 120 ml de sangue no
ventrículo.
• Débito cardíaco – quantidade de sangue que sai do
coração durante a sístole (70 ml).
• Volume sistólico final – sangue remanescente de 40 a 50
ml.
Esses valores podem se modificar em situações de esforço
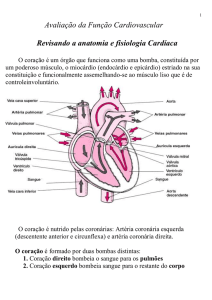
Função das válvulas
• Válvulas atrioventriculares ( tricúspide e
mitral) – impedem o retorno do sangue
dos ventrículos para os átrios durante a
sístole. As válvulas são presas aos mm
papilares pelas cordoalhas tendinosas.
Esses mm se contraem quando os
ventrículos se contraem impedindo que a
projeção das válvulas para os átrios seja
muito acentuada.
• Válvulas semilunares (aorta e
pulmonares) – impedem o retorno do
sangue das artérias aorta e pulmonares
para os ventrículos durante a diástole.
• Fechamento passivo
Regulação do bombeamento
cardíaco
• Regulação intrínseca da bomba cardíaca – mecanismo de
Frank-Starling – quanto maior for o estiramento do
músculo cardíaco durante o enchimento maior será a força
de contração e a quantidade de sangue bombeado para a
aorta.
• Sistema nervoso autonômico:
Nervos simpáticos – aumento da Frequência cardíaca, da
força de contração e o aumento do débito cardíaco.
Nervos parassimpáticos (vago) – diminuição dos batimentos
cardíacos, da força de contração e do débito cardíaco.
Excitação rítmica do coração
• Sistema especializado de excitação e
condução do coração que controla as
contrações cardíacas: nodo sinusal (nodo
sinoatrial ou nodo SA) onde é gerado o
impulso rítmico normal, as vias
internodais que conduzem o impulso do
nodo sinusal para o nodo AV, o nodo Av
(nodo atrioventricular) onde o impulso
proveniente dos átrios é retardado antes de
passar para os ventrículos, o feixe AV, que
conduz os impulsos dos átrios para os
ventriculos e os feixes esquerdo e direito
das fibras de Purkinje que conduzem o
impluso cardíaco a todas as partes do
ventrículos.
• Nodo sinusal – localizado na parede ântero-superior do
átrio direito. Auto-excitação das fibras do nodo sinusal –
os íons sódio tem naturalmente acesso ao interior das
fibras do nodo SA. Marcapasso natural do coração pela
alta freqüência de disparos de potenciais de ação.
Limiar
• Vias internodais – condução rápida (1m/s) do impulso
pelas paredes atriais terminando no nodo AV.
• Nodo AV – localizado na parede septal do átrio direito
responsável pelo retardo de transmissão do impulso do
átrio para o ventrículo ( 0,16s - fornece tempo para os
átrios esvaziarem o excesso de sangue nos ventrículos
antes da contração ventricular). Causa: menor número de
junções comunicantes.
• Fibras de Purkinje – conduzem os impulso do nodo AV
através do feixe AV para os ventrículos. São fibras grandes
com alta velocidade (1,5 a 4,0 m/s), alta permeabilidade
das junções comunicantes. Se ramifica em ramo esquerdo e
direito e se tornam contínuas com as fibras ventriculares
(0,3 a 0,5 m/s).
Efeitos do sistema nervoso
autônomo
• Estimulação parassimpática (vagal) – libera
acetilcolina aumentando a permeabilidade
das membranas das fibras cardíacas ao
potássio, diminuindo todo o impulso
elétrico.
• Estimulação simpática – noradrenalina
aumenta a permeabilidade da fibra ao sódio
e ao cálcio.
Artérias Coronárias
Função: oxigenar o coração.
Artéria coronária esquerda – supre as porções
anterior e lateral do ventrículo esquerdo.
Artéria coronária direita supre o ventrículo
direito e parte posterior do ventrículo esquerdo.
Seio coronário e veias cardíacas anteriores fluxo de sangue venoso do miocárdio para o
átrio direito.
Sistema simpático – efeito final de
vasodilatação.
Pressão Arterial
Sons cardíacos
• Primeira bulha cardíaca (B1) – fechamento
da válvula AV – sístole do coração.
• Segunda bulha cardíaca (B2) – fechamento
das válvulas semilunares – diástole do
coração.
Eletrocardiograma
Neste gráfico se distingue uma onda P
que corresponde à contração das
aurículas, e um consecutivo complexo
QRS determinado pela contração dos
ventrículos. Conclui o ciclo uma onda
T. Muitas alterações cardíacas
determinam uma modificação da onda
eletrocardiográfica normal, de modo
que o eletrocardiograma representa
um precioso meio de diagnóstico.