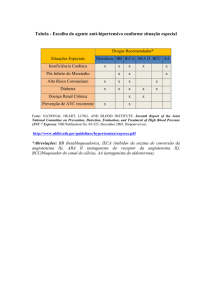
-
-
-
-
TEXTO_Fátima
Ceia
-
PAPEL DOS INIBIDORES
DA
ENZIMA
- DA ANGIOTENSINA
DE CONVERSAO
- E TRATAMENTO DA
NA PREVENCAO
INSUFICIENCIA CARDIACA:
VAMOS APLICAR RECOMENDACOES
Fátima Ceia
Médica, especialista em Medicina Interna, professora associada convidada da Faculdade de Ciências Médicas da Universidade Nova de Lisboa, (onde
rege Terapêutica Geral), coordena a Unidade Funcional de Insuficiência Cardíaca do Hospital de S. Francisco Xavier, Centro Hospitalar de Lisboa Ocidental,
o secretariado do Grupo de Estudo de Insuficiência Cardíaca da Sociedade Portuguesa de Cardiologia e o projecto EPICA (Epidemiology of Heart Failure
in Portugal). Como investigadora principal ou co-investigadora, colabora actualmente, no Hospital de São Francisco Xavier, nos seguintes estudos
multicêntricos internacionais de terapêutica em insuficiência cardíaca: PRIME II, ATLAS; CIBIS II, COMET, CHARM, PORTLAND, LEVICARD, EPHESUS, IPRESERVE, DILLIPO, EMPHASIS.
Resumo do artigo
O chamado sistema renina-angiotensina-aldosterona, suas componentes e interacções tem um papel fundamental para a vida: concepção, nascimento,
saúde, doença, morte. Intervêm quer na defesa contra as agressões, quer na fisiopatologia de diversas afecções que se tornam crónicas e, potencialmente,
letais. Existem actualmente várias formas de modificar o comportamento deste sistema com fármacos que actuam a diferentes níveis, permitindo apoiar
a prevenção e o tratamento de situações de alta prevalência e morbilidade, como a hipertensão arterial, a síndrome metabólica, a diabetes mellitus, a
doença vascular aterosclerótica, a insuficiência cardíaca. No presente trabalho são abordados estes aspectos, com ênfase especial no papel dos inibidores
da enzima de conversão da angiotensina na prevenção e no tratamento da insuficiência cardíaca e nos aspectos práticos do seu manejo terapêutico.
20
Os inibidores da enzima de conversão da
angiotensina (IECA) são fármacos com grande
interesse no tratamento de diversas afecções,
particularmente pela sua capacidade de impedir
ou de retardar a lesão de orgãos-alvo, como
sucede na hipertensão arterial, na diabetes
mellitus e na insuficiência cardíaca (Fig.1).1-5
Acresce que são fármacos já conhecidos há
muitos anos e com muitos doentes tratados, de
fácil manejo, frequentemente pouco dispendioso,
com escassas contra-indicações absolutas e
reduzido número de efeitos adversos (Quadro I).
Todavia, como sempre, há que saber manejá-los
correctamente e nas suas indicações precisas.
Vamos abordar alguns aspectos da sua
utilização na prática clínica na abordagem da
insuficiência cardíaca (IC).
Fig. 1
SRAA
ATEROSCLEROSE
HIPERTENSÃO
SÍNDROME METABÓLICA
DIABETES MELLITUS
OBESIDADE
DISFUNÇÃO/DOENÇA VASCULAR
DOENÇA CEREBRO-VASCULAR
NEFROPATIA
DOENÇA CORONÁRIA
FIBRILHAÇÃO AURICULAR
DISFUNÇÃO ASSINTOMÁTICA DO VE
INSUFICIÊNCIA CARDÍACA
I. IECA no tratamento da insuficiência cardíaca
crónica (ICC) no adulto Questões a pôr.6,7
Intervenção do sistema renina-angiotensina-aldosterona (SRAA) nos factores de risco e principais patologias que afectam o Homem
actual. Existem provas inequívocas de que a modulação farmacológica deste sistema, com inibidores da enzima de conversão da
angiotensina e antagonistas dos receptores da angiotensina e da aldosterona tem efeitos benéficos.
1. O meu doente tem indicação para a
prescrição de IECA?
- Confirmar o diagnóstico de ICC (clínica de IC e
confirmação da disfunção cardíaca em repouso
por método de imagem, habitualmente
ecocardiografia);
2. Estabelecer a etiologia.
A prescrição de IECA é obrigatória em todos os
doentes com ICC por disfunção sistólica do
ventrículo esquerdo (salvo contra-indicação
formal). Não está claramente definida esta
vantagem em qualquer dos outros sub-tipos de
ICC (doença valvular, disfunção diastólica, ICC
com função sistólica preservada, doença do
pericárdio, doença congénita do coração,
hipertensão pulmonar).
Duas notas:
- Os doentes com estenose valvular aórtica de
grau importante e os que têm disfunção diastólica
grave (por exemplo por cardiomiopatia
hipertrófica obstrutiva ou por miocardiopatia
restrictiva ou infiltrativa de grau avançado) podem
sofrer redução intensa do débito cardíaco com a
instituição dos IECA, o que pode condicionar ou
mesmo contra-indicar a sua utilização;
- As vantagens da terapêutica com IECA em
doentes com ICC e função sistólica preservada
estão relacionadas com a etiologia da situação:
21
doença das artérias coronárias, hipertensão
arterial, diabetes mellitus.
3. Excluir contra-indicações absolutas (Quadro I);
4. Verificar que o doente está bem hidratado, avaliar a pressão arterial, a creatininemia e a caliemia;
5. Suspender fármacos hipotensores que não
sejam definidamente necessários: nitratos,
moduladores dos canais do cálcio (apenas a
amlodipina e a felodipina podem ser utilizadas
no tratamento dos doentes com IC por
disfunção sistólica do VE, quando a restante
terapêutica em doses optimizadas não permitiu
controlar a pressão arterial);4
Quadro I
Inibidores da enzima de conversão da angiotensina na prevenção e tratamento
da insuficiência cardíaca: contra-indicações absolutas e efeitos adversos
Contra-indicações absolutas
Precauções
Efeitos adversos
Gravidez
Insuficiência renal
Tosse seca**
Estenose bilateral
da artéria renal
Estenose unilateral
da artéria renal
Hipotensão arterial***
Caliemia ≥ 5,5 mmol/l
Hipotensão arterial
Alergia
IC aguda ou crónica
descompensada*
Choque
Elevação da
creatininemia***
Hipercaliemia***
Muito raramente:
Síndrome coronária aguda*
AVC*
Uso concomitante
de fármacos nefrotóxicos
e de retentores do potássio
Manifestações gastro-intestinais, cutâneas,
hematológicas
Edema angioneurótico
Anemia (nos doentes
com insuficiência renal)
Cirurgia
IC: Insuficiência cardíaca; AVC: acidente vascular cerebral agudo; * Em fase de instabilidade hemodinâmica;
** Ver Quadro III *** Ver texto.
6. Verificar se é possível modificar a terapêutica analgésica/anti-inflamatória, de forma a
não serem utilizados concomitantemente
fármacos que reduzam o filtrado glomerular
(anti-inflamatórios não esteróides). Prescrever
paracetamol em substituição para tratamento
da dor e da febre. A aspirina em dose para antiagregação plaquetar deve ser mantida, nas
indicações correctas.
7. Escolher o IECA.
No tratamento da ICC, existem grandes estudos
multicêntricos que comprovam os efeitos
benéficos do captopril, do enalapril, do ramipril,
do lisinopril e do trandolapril. Existem alguns
estudos de menores dimensões sobre o
perindopril no tratamento da ICC. Todavia, o
perindopril é um IECA com efeito comprovado
na protecção de orgãos-alvo e na redução de
eventos isquemicos cerebrais, de eventos
isquemicos cardíacos, na progressão para ICC e
no aparecimento de diabetes tipo 2; por outro
lado, tem menor efeito de hipotensão de
primeira toma e permite uma titulação mais
rápida da dose-alvo.8 É, pois, um fármaco que
devemos também considerar no tratamento da IC.
Apesar dos efeitos dos IECA serem, quase
seguramente, efeitos de classe, há que
considerar que estes fármacos são diferentes
quanto às suas propriedades farmacocinéticas e
farmacodinâmicas, o que nos pode orientar no
seu manejo. Assim, o captopril tem uma vida
média mais curta do que qualquer dos outros;
este facto, por um lado torna-o mais fácil de
manejar em caso de efeito indesejável mas
condiciona a sua prescrição em três tomas/dia,
o que não é aconselhável para tratamento
mantido, para além de que a sua absorção é
reduzida pela ingestão concomitante de
alimentos. O enalapril tem de ser administrado
em duas tomas/dia (no tratamento da IC).
Qualquer dos outros pode ser administrado em
toma única diária; o trandolapril apresenta a
particularidade de ser parcialmente metabolizado
pelo fígado e excretado por via biliar, o que é útil
nos doentes com função renal comprometida.
8. Doses e forma de proceder
No Quadro II estão indicadas as doses de início
e as doses-alvo dos IECA para a IC.
O estudo ATLAS, com o lisinopril, demonstrou
que a dose máxima que os doentes puderam
tolerar se acompanhou de melhoria no
objectivo conjunto mortalidade/internamento
hospitalar; habitualmente considera-se que
este é um efeito de classe. Não esquecer que a
maioria dos doentes com IC por disfunção
sistólica do VE tem enormes vantagens na
terapêutica concomitante com bloqueador
adrenérgico6, o que vai aumentar o risco de
hipotensão, obriga a vigilância minuciosa e
22
Quadro II
Inibidores da enzima de conversão da angiotensina na prevenção e tratamento
da insuficiência cardíaca: doses de início e doses-alvo
Fármaco
Dose de início (mg)
Dose-alvo (mg)
Captopril
6,25
50 tid
Lisinopril
2,5
35 qid
Enalapril
2,5
20 bid
Ramipril
2,5
10 qid
Trandolapril
0,5
4 qid
Perindopril
2
4 qid
condiciona a dose que se pode atingir. Ao
mesmo tempo, os doentes com IC por disfunção
sistólica do VE que estiveram em classes III e IV
da NYHA colhem vantagens adicionais da
prescrição de inibidores da aldosterona, o que
aumenta o risco de hipercaliemia, particularmente nos diabéticos.6
A terapêutica com IECA deve ser iniciada em
dose baixa, com subida progressiva, duplicando
a dose de duas em duas semanas. É preciso
vigiar o aparecimento dos sintomas relacionados com os efeitos adversos, com especial
atenção ao aparecimento ou agravamento da
tosse seca (Quadro III), tonturas, ou outros
23
efeitos adversos, mais raros e graves, bem
como vigiar a pressão arterial, a melhoria ou
agravamento dos sintomas de IC, a creatininemia e a caliemia.7
Os IECA são fármacos em regra bem tolerados
mesmo pelos doentes com IC por disfunção
sistólica do VE. A terapêutica pode ser instituída
no ambulatório na quase totalidade dos casos.
O acompanhamento da terapêutica em muitos
Países é feito pela enfermagem com treino em IC.
9. Resolução de problemas
- Hipotensão sintomática ou assintomática mas
grave (PA sistólica ≤ 80 mm Hg).
Verificar se há agravamento da função renal
e/ou hipercaliémia (ver a seguir), que
obriguem ao envio a especialista. Na sua
ausência, verificar se há factores que possam
ser corrigidos: desidratação, hiponatremia,
terapêutica concomitante com outros hipotensores, nomeadamente diuréticos, bloqueadores
adrenérgicos, antagonistas dos receptores da
angiotensina, nitratos, moduladores dos canais
do cálcio (Quadro IV).
- Agravamento da função renal
É de esperar que a terapêutica com IECA se
acompanhe de elevação ligeira a moderada da
creatininemia (até mais 50% do basal, cerca de
3 mg/dl). Se surgir maior elevação, verificar o
grau de hidratação e se estão concomitantemente a ser feitos fármacos ou substâncias
nefrotóxicas; retirar estes e baixar a dose de
diuréticos, se não houver sinais de congestão.
Se a disfunção persistir, reduzir a dose de IECA
para metade e verificar a creatininemia dentro
de uma ou duas semanas; se a creatininemia se
mantiver ≥ 3,5 mg, ou se houver sinais congestivos, deve-se ouvir a opinião do especialista.6,9
- Hipercaliemia
A terapêutica com IECA pode acompanhar-se de
elevação da caliémia, especialmente se a
espironolactona ou a eplerenona tiverem sido
prescritas nos doentes com função renal limiar.
Aceitamos a subida da caliemia até 5,5 mmol/l;
deverão ser verificados todos os fármacos da
prescrição, excluir o triamtereno e o amilorido e
reduzir a dose de espironolactona/eplerenona
e do IECA. Se se verificar uma elevação da
caliemia para ≥ 5,5 mmol/l, os retentores de
Quadro III
Efeitos adversos dos inibidores
da enzima de conversão da angiotensina: a tosse
“RECORDAR QUE
Quadro IV
• É um efeito adverso frequente: atinge 5 a 18% dos doentes.
• Os doentes com IC podem ter tosse seca por motivos diversos da
terapêutica com IECA:
- Agravamento da congestão pulmonar
UM IECA, MESMO EM
DOSE BAIXA, É MELHOR
Hipotensão arterial durante o tratamento da insuficiência cardíaca por disfunção
sistólica do VE com inibidores da enzima de conversão da angiotensina: factores
concomitantes mais frequentes e sua correcção, no ambulatório.
Factor concomitante
- Infecção respiratória
QUE IECA NENHUM”
Desidratação, hipovolemia
Verificar o balanço hídrico
Corrigir a dose de diuréticos
Aumentar a ingestão de líquidos*
Hiponatremia
Parar/reduzir espironolactona
Adequar dose de diuréticos
Adequar sal/sódio na alimentação
Diuréticos
Adequar a dose ou parar, se não houver sinais
congestivos**
Nitratos
Indicados apenas no tratamento dos doentes com IC por
doença coronária, com angor***
- Bronquite tabágica
(...)
- Cancro do pulmão
É fundamental excluir estas situações, porque têm terapêutica
específica.
Não atribuir a tosse exclusivamente aos IECA
“NA PRÁTICA CLÍNICA,
• Raramente é necessário interromper o tratamento da IC com IECA por
causa da tosse
QUASE TODOS OS
• Se a tosse for definidamente relacionada com o IECA e interferir com o
tratamento e com a qualidade de vida do doente (cansaço, dificuldade
no sono), o IECA deverá ser substituído por ARA II (candesartan
ou valsartan).
DOENTES COM IC TÊM
Moduladores dos canais
do cálcio
INDICAÇÃO PARA IECA”
IC: Insuficiência cardíaca; IECA: inibidores da enzima de conversão da angiotensina;
ARA II antagonistas dos receptores da angiotensina
Como proceder
São contra-indicados nifedipina, verapamil e diltiazem;
não há dados sobre di-hidropiridinas de 2ª e 3ª geração.
Amlodipina e felodipina podem ser utilizadas para
controlo da pressão arterial, mas devem ser os
primeiros fármacos a suspender se ocorrer hipotensão,
mantendo os IECA e os bloqueadores adrenérgicos
II. IECA e disfunção sistólica assintomática do VE
potássio devem ser suspensos, e vigiada a
creatininemia (ver acima) e a caliemia,
semanalmente. Se existir caliemia mantida ≥
5,5 mmol/l e/ou creatininemia, ≥ 3,5 mg/dl,
deve-se ouvir o especialista.
10. No tratamento da ICC devem ser evitadas
as associações fixas de IECA e de diurético,
em princípio.
Estas associações contêm diurético tiazídico, que
não é a primeira opção no tratamento da ICC;
por outro lado, não permitem a titulação da
dose, nem do diurético nem do IECA.
Estes doentes beneficiam definidamente da
terapêutica com IECA: não progressão da doença,
retardamento ou ausência de aparecimento da
fase sintomática, aumento do tempo de vida,
redução da necessidade de internamento
hospitalar e melhoria da qualidade de vida4
24
* Se não houver sinais congestivos ou insuficiência renal que o contra-indiquem;
** A terapêutica diurética da ICC tem como único objectivo reduzir os sintomas e sinais de congestão; não interfere com a
progressão da doença nem aumenta o tempo de sobrevida. Se houver hipotensão sintomática, ou assintomática grave,
com sinais congestivos, ouvir o especialista.
*** Muitos médicos prescrevem nitratos nestes doentes mesmo sem angor, como adjuvantes da melhoria da função
endotelial e da microcirculação cardíaca.
A disfunção sistólica assintomática do VE é
diagnosticada apenas por método de imagem,
usualmente ecocardiografia. Como triar os
doentes para a ecocardiografia? Não existe
consenso quanto ao cutt-off da concentração
sérica do BNP ou do terminal N do proBNP
(NTproBNP) para esta triagem.10,11 Assim, do que
nesta situação não há clínica de IC nem exames
laboratoriais específicos que nos apoiem,
deverá ser realizado estudo ecocardiográfico em
todos os doentes que têm factores de risco para
IC (fase A da classificação da ACC/AHA)12
diagnóstico da disfunção assintomática do VE.
Aliás, a grande maioria destes doentes tem
indicação para terapêutica com IECA, mesmo
sem disfunção sistólica do VE (os diabéticos, os
hipertensos, os com doença comprovada das
artérias coronárias (v. Factores de Risco 2006).13
III. IECA e IC com função sistólica preservada
Estão em curso estudos para avaliação da
vantagens da prescrição de IECA na IC com
função sistólica preservada. Não existe por
enquanto indicação formal para a sua
instituição em todos os doentes. Todavia, não
podemos esquecer que a maioria dos casos que
se apresentam com este tipo de tipo de IC (e
que constituem cerca de metade de todos os
casos de IC) são doentes com indicação formal
para a prescrição de IECA, de acordo com as
respectivas Recomendações: diabetes mellitus,
hipertensão arterial, doença das artérias
coronárias.14-17
Fátima Ceia
25
Bibliografia
1. Kurtz TW. New treatment strategies for patients with
hypertension and insulin resistance. Am J Med 2006;
119: 24S-30S.
2. Ritz E. Heart and kidney; fatal twins? Am J Med 2006;
119: 31S-39S.
3. Barnett A. Prevention and loss of renal function over
time in patients with dibetic nephropathy. Am J Med
2006; 119: 40S-47S.
4. Calado J, Brum S. O bloqueio do sistema reninaangiotensina-aldosterona na nefropatia diabética.
Revista Portuguesa de Diabetes 2006; 2: 27-30.
5. Anand K, Mooss AN, Hee TT, Mohiuddin SM. Metaanalysis: inhibition of rennin-angiotensin system
prevents new onset atrial fibrillation. Am Heart J 2006:
152: 217-22.
6. Swedberg K, Cleland J, Dargie H, Drexler H, Follath F,
Komadja M, et all. Guidelines for the diagnosis and
treatment of chronic heart failure: executive summary
(update 2005): The Task Force for the Diagnosis and
Treatment of Chronic Heart Failure of the European
Society of Cardiology. Eur Heart J 2005; 26: 1115-40.
7. McMurray JJ, Cohen-Solal A, Dietz R, Eichhorn E,
Ehrardt L, Hobbs FD, Krum H, Maggioni A, McKelvie RS,
Pina IL, Soler-Soler J, Swedberg K. Practical
recomendations for the use of ACE inhibitors, betablockers, aldosterone antagonists and angiotensin
receptor blockers in heart failure: Putting guidelines into
practice. Eur J Heart Fail 2005; 7: 710-721.
8. ACE Inhibition and Ischemic Heart Disease. Ed: Fox
K, Remme, W, 2nd edition, 2004. Science Press,
London.
9. Ahmed A. Use of angiotensin-converting inhibitors in
patients with heart failure and renal insufficiency: how
concerned should we be by the rise in serum
creatinine? J Am Geriatr Soc 2002; 50: 1297-300.
10. Bettencourt PM. Clinical usefulness of B-type
natriuretic peptide measurement: present and future
perspectives. Heart. 2005 ; 91:1489-94.
.
11. Fonseca C. Diagnosis of heart failure in primary
care. Heart Fail Rev 2006; 11: 95-107.
12. Hunt SA, Abraham WT, Chin MH, Feldman AM, Francis
GS, Ganiats TG, Jessup M, Konstam MA, Mancini DM,
Michl K, Oates JA, Rahko PS, Silver MA, Stevenson LW,
Yancy CW. ACC/AHA 2005 guideline update for the
diagnosis and management of chronic heart failure in
the adult: a report of the American College of
Cardiology/American Heart Association Task Force on
Practice Guidelines (Writing Committee to Update the
2001 Guidelines for the Evaluation and Management of
Heart Failure). American College of Cardiology Web Site.
http://www.acc.org/clinical/guidelines/failure//index.pdf
16. American Association of Clinical Endocrinologists:
Medical guidelines for the management of diabetes
mellitus. Emdocr Pract 2002; 8 (Suppl. I): 40-82.
17. Task Force on the Management of Stable Angina
Pectoris of the European Society of Cardiology.Fox K,
Garcia MA, Ardissino D, Buszman P, Camici PG, Crea F,
Daly C, De Backer G, Hjemdahl P, Lopez-Sendon J, Marco
J, Morais J, Pepper J, Sechtem U, Simoons M, Thygesen
K, Priori SG, Blanc JJ, Budaj A, Camm J, Dean V, Deckers
J, Dickstein K, Lekakis J, McGregor K, Metra M, Morais J,
Osterspey A, Tamargo J, Zamorano JL. Eur Heart J. 2006
Jun;27(11):1341-81. Epub 2006 May 30.
13. Ceia F. Há lugar para os antagonistas dos receptores
da angiotensina II. Apontamentos sobre a prevenção e
o tratamento da insuficiência cardíaca. Factores de
Risco 2006; 1:59-73.
14. Chobanian AV, Bakris GL, Black R, and all. Seventh
report of the Joint National Committee on Prevention,
Detection, Evaluation, and Treatment of High Blood
Pressure. Hypertension 2003; 42: 1206-52.
15. American Diabetes Association: Standards of
medical care in diabetes. Diabetes Care 2006; 29
(Suppl. I). S4-S42.
26