Artigo
MECANISMO DA DOR:
COMO CRONIFICAR?
A
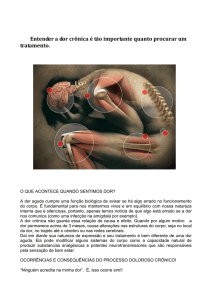
dor é conceituada como uma experiência sensorial e emocional
desagradável associada a um dano real ou potencial dos tecidos
orgânicos. Sabe-se que as diferentes reações das pessoas frente ao
mesmo estímulo prejudicial estão relacionadas às experiências prévias
ameaçadoras ou de outras emoções negativas com base nesta
sensação.
A diferença da dor aguda para a crônica, do ponto de vista da evolução
da espécie, está no conceito de que a primeira é um mecanismo vital de
proteção que nos permite viver em ambientes repletos de perigos
potenciais e se considera um mecanismo adaptativo. Já a segunda
classificação está associada a um fenômeno mal adaptativo,
representado pelo funcionamento patológico do sistema nervoso.
A dor crônica é definida como a percepção do estímulo prejudicial, além
da duração normal do tempo de reparo da lesão do tecido orgânico e,
segundo a Associação Internacional do Estudo da Dor (IASP), esse
tempo é de aproximadamente três meses. Portanto, se a percepção de
um estímulo doloroso perdura por mais de noventa dias, considera-se
que a dor se tornou crônica.
Quando a dor não se torna crônica significa que o nosso Sistema
Descendente Inibitório da Dor está funcionando corretamente. É sabido
que algumas alterações favorecem o mau funcionamento desse
sistema, dentre elas, quantidades insuficientes de neurotransmissores
inibitórios da dor, sendo os mais conhecidos: a noradrenalina e a
serotonina. Quando essas substâncias se encontram em quantidades
suficientes no sistema nervoso, o controle da dor é favorecido.
E por que alguns indivíduos são mais propensos a perpetuar o estímulo
doloroso? Atualmente se sabe que alguns fenômenos estão envolvidos
nesse processo, sendo os principais a sensibilização periférica e a
sensibilização central. A primeira se refere às alterações do ambiente
químico dos terminais dos receptores das células que carreiam o
estímulo doloroso, propiciando maior atividade desses receptores com
consequente aumento dos estímulos que chegam ao cérebro e regiões
que percebem a dor, já a segunda se inicia com aumento dos estímulos
na periferia, resultando em amplificação da sensação na medula
espinhal, no cérebro e em outras estruturas da via final da percepção da
dor. Dessa forma, a sensibilização central permite que estímulos
normalmente não dolorosos periféricos desencadeiem sensações
desagradáveis percebidas como dor pelo aumento da atividade dos
neurônios medulares e cerebrais.
Portanto, resumidamente pode-se concluir que a dor se torna crônica
através de uma associação de fatores, sendo os principais: a qualidade
do estímulo doloroso e a importância de sua representação para cada
indivíduo; a alteração no Sistema Descendente Inibitório da Dor; o
favorecimento das Sensibilizações Periférica e Central.
Frente a um indivíduo com dor crônica, conhecendo basicamente o que
foi descrito ser a fisiopatologia de um fenômeno mal adaptativo, como a
Medicina de Reabilitação atua para o tratamento? A especialidade
considera que o tratamento deve ser multidisciplinar visto que o
surgimento e a perpetuação da dor crônica envolvem várias esferas.
Imagem do Google
Primeiramente, como toda especialidade médica, deve-se considerar a
realização do diagnóstico da causa da dor através da investigação clínica
de doenças que podem resultar em dor, dentre as mais frequentes:
doenças inflamatórias, infecciosas, endocrinológicas, metabólicas e
neoplásicas. Na grande maioria dos pacientes, esta investigação básica
inicial descarta tais patologias e, portanto, se avaliam consequentemente
as alterações biomecânicas, a presença de imobilismo associado à
perda de massa muscular, com subsequente sobrecarga das estruturas
osteomusculares. Diversos estudos mostraram que a prevalência da dor
muscular nos quadros dolorosos atinge de 75% a 93% das pessoas.
Realizado o diagnóstico etiológico, considera-se a introdução de
medicamentos para dor crônica, dentre eles: medicamentos que
aumentam a disponibilidade da noradrenalina e da serotonina para
auxiliar o Sistema Descendente Inibitório da Dor; medicamentos que
diminuam o disparo dos estímulos dolorosos; e finalmente outros que
alteram a percepção desse estímulo. Uma técnica utilizada em muitos
casos é o bloqueio paraespinhoso nos casos em que a avaliação pelo
exame físico constatou a presença da sensibilização.
Prossegue-se, contudo, com a eliminação dos fatores perpetuantes da
dor, sejam eles por alterações biomecânicas, por sobrecarga do aparelho
músculo esquelético, associadas ou não com o imobilismo. Para tanto,
nota-se aqui a importância do profissional fisioterapeuta e terapeuta
ocupacional constituindo a equipe multidisciplinar na reabilitação do
paciente com dor.
Como citado anteriormente, por ser uma condição que engloba várias
esferas pessoais, o tratamento da dor tem respostas melhores se
também associado com tratamento psicológico, pois, a pessoa com dor
apresenta alterações do estado psíquico que devem ser abordadas, já
que ela também é uma experiência emocional. Outra área importante é a
da nutrição no tratamento da pessoa com dor, pois o ganho de gordura
favorece a instalação e a piora de vários quadros de dor, e também está
comprovado pela literatura que há diminuição de diversos nutrientes
nesses pacientes que podem perpetuar e piorar o quadro doloroso. Não
podemos esquecer também do impacto social da dor incapacitante, pois
ela favorece o isolamento social, perdas e afastamentos do trabalho,
podendo, contudo onerar o sistema previdenciário, e por esses motivos,
a avaliação e orientações do assistente social tornam-se importantes.
Portanto, após essa breve explanação fica claro que o tratamento de
reabilitação do paciente com dor deve ser realizado por diversos
profissionais, pois a DOR não é uma entidade isolada, e que quem a
sofre tem alterações do sistema nervoso, da mecânica do movimento do
corpo, do metabolismo, da nutrição e do psicológico.
Dr. Leonardo Sanches Municelli
Arquivo Pessoal
CRM 139.687
Médico formado pela Faculdade de Medicina da USP - São Paulo.
Residência Médica em Medicina Física e Reabilitação pelo Hospital das Clínicas da Faculdade de Medicina da USP.
Pós-graduado em ‘‘Principles and Practice of Crinical Research’’ pela Harvard Medical School.
Especialização em Tratamento da Espasticidade (Toxina botulínica e fenol) pelo
Hospital das Clínicas da Faculdade de Medicina da USP.
Área de atuação: Tratamento e Reabilitação da dor incapacitante. Reabilitação do paciente com incapacidades.
Tratamento da Espasticidade.
7