FUNDAÇÃO UNIVERSIDADE FEDERAL DE RONDÔNIA
NÚCLEO DE SAÚDE
Programa de Pós-Graduação em Biologia Experimental
NEUZA BIGUINATI DE BARROS
EFEITO DO LUPANO LIPOSSOMAL NA INFECÇÃO EXPERIMENTAL POR
Leishmania amazonensis
PORTO VELHO/RO
2012
NEUZA BIGUINATI DE BARROS
EFEITO DO LUPANO LIPOSSOMAL NA INFECÇÃO EXPERIMENTAL POR
Leishmania amazonensis
Dissertação apresentada ao Programa de Pós-Graduação em
Biologia Experimental (PGBIOEXP) do Núcleo de Saúde
da Fundação Universidade Federal de Rondônia (UNIR),
para obtenção do título de Mestre em Biologia
Experimental.
ORIENTADORA: Drª. Izaltina Silva-Jardim Cavalli
Co-orientador: Roberto Nicolete
PORTO VELHO/RO
2012
Autorizo a reprodução e divulgação total ou parcial deste trabalho por qualquer meio
convencional ou eletrônico, para fins de estudo e pesquisa, desde que citada a fonte.
FICHA CATALOGRÁFICA
Barros, Neuza Biguinati
Efeito do lupano lipossomal na infecção experimental por
Leishmania amazonensis.
Porto Velho, 2012.
90 p. il. color.: 30 cm
Dissertação de Mestrado apresentada à Fundação Universidade
Federal de Rondônia/UNIR – Área de Concentração Patógeno –
Hospedeiro.
Orientadora: Silva-Jardim, Izaltina.
1. Leishmania amazonensis – 2. Lipossomo – 3. Triterpeno
lupano – 4. Mcrófagos – 5. Citocinas
CDU
“Algumas
pessoas marcam a nossa vida para
sempre: umas porque nos vão ajudando na
construção e moldagem do eu individual e
social; outras, porque nos apresentam projetos
de sonhos e outras, ainda, porque nos
desafiam a construí-los.”
A verdadeira descoberta não está em
Encontrar novas terras, mas em ver as
mesmas coisas com outros olhos” (Marcel
“
Proust)
À Deus, a primeira pessoa a quem vai os meus agradecimentos, simplesmente por tudo.
Dedicatória:
Ao meu esposo Armindo Briene, por ser a minha força, por estar sempre ao meu lado em
todos os momentos de alegria e dificuldades, ajudando, incentivando, criticando e elogiando,
mas sempre me apoiando. O seu amor e compreensão se traduziram no meu maior incentivo
durante a caminhada. O meu amor eterno pelo caminhar a dois.
Aos meus pais, Lucas e Ana, pelos grandiosos ensinamentos que fizeram com que eu me
tornasse uma pessoa decidida e dedicada.
À querida filha Ana Carla e ao seu esposo Waldnilso, por serem pessoas maravilhosas e
especiais. Mesmo à distância nunca deixaram de me incentivar e me ajudar no que podiam.
Ao meu filho Lucas Marcelo, sinônimo de carinho, amor e atenção. Obrigado também pela
força.
Aos meus enteados queridos, Álisson e Ariane, mais que amigos, presentes que a vida me
legou quando ganhei uma nova família.
Aos meus irmãos, Jairo e Osni pela confiança e carinho. A minha irmã querida, Meire e o
cunhado Daniel, que mesmo distante, nunca me negou apoio e sempre me transmitiu força e
confiança.
AGRADECIMENTOS ESPECIAIS
À Dra. Izaltina Silva-Jardim Cavalli, pela orientação, oportunidade de crescimento e
confiança durante o período do mestrado. Você será sempre lembrada com carinho.
Ao Dr. Roberto Nicolete, meu co-orientador, pela pessoa especial que é, pela paciência,
carinho e por acreditar em mim. Também pelo inestimável apoio e pelo sorriso quando eu
achava tudo difícil. Não esquecendo de forma alguma “o passado ficou para trás”.
À Juliana Furtado, querida amiga, pelo carinho, companhia e pela preciosa ajuda durante um
longo período, em todos os aspectos.
À Sharan, pelo carinho e companhia. Também pela preciosa ajuda durante os experimentos e,
principalmente, pela amizade.
Ao amigo Kaiano, pela ajuda com os aparelhos no Cebio; ao também amigo Leandro, pelas
horas dedicadas na extração do triterpeno, pois sei que foi grande seu empenho em ajudar-me.
À amiga Sulamita, pelo carinho, companhia; pela grande ajuda durante os experimentos e,
principalmente, pela amizade. Também aos amigos Adriana, Fabi, Onassis e Carol. Você são
dez.
À Dra. Vanessa, amiga de todas as horas, pelo ombro amigo nas horas que deu vontade de
desistir diante dos inúmeros obstáculos encontrados.
À Juçara e ao Miyai, queridos professores e amigos pelas aulas para passar na prova do
mestrado e pela torcida sempre.
Às doutoras Izaltina Silva Jardim, Juliana Zuliane, Najla Benevides, Vanessa Migliaccio e
Deusilene Vieira, componentes da banca quando da qualificação e da defesa desta dissertação.
AGRADECIMENTOS
Aos amigos e colegas, novos e antigos, do meu laboratório de quimioterapia, que me
ajudaram a ampliar os meus horizontes quanto ao trabalho em equipe.
A todos os amigos do Ipepatro-fiocruz, pelo carinho, atenção e amizade.
Aos funcionários do biotério do Ipepatro-Fiocruz pela ajuda, esforço e amizade.
Ao Prof. Dr. Rodrigo, por disponibilizar a utilização do seu laboratório, permitindo o uso do
nitrogênio líquido, e outros equipamentos.
À direção do IPATRO-FIOCRUZ, pela oportunidade oferecida, sem a qual não poderia
abraçar a pesquisa e ver descortinar a ciência tal como ela me apresenta agora.
À CAPES – Coordenação de Aperfeiçoamento de Pessoal de Nível Superior, pela concessão
da bolsa de mestrado, importante incentivo para a manutenção do foco no projeto.
A todos que diretamente e indiretamente colaboraram para a elaboração desta dissertação. E
principalmente aos amigos que conquistei durante o percurso deste projeto.
A todos o meu sincero
Muito obrigada!
SUMÁRIO
1. INTRODUÇÃO ........................................................................................................10
1.1 Leishmaniose ............................................................................................................10
1.2 As leishmanias e o vetor ........................................................................................... 13
1.3 Ciclo de vida da Leishmania sp ................................................................................14
1.4 O macrófago .............................................................................................................15
1.5 A leishmania e o sistema imune ...............................................................................16
1.6 Tratamento da leishmaniose ..................................................................................... 19
1.7 Lupano ...................................................................................................................... 20
1.8 Lipossomos: definições e propriedades ....................................................................23
2. OBJETIVOS .............................................................................................................28
2.1 Objetivo geral ...........................................................................................................28
2.2 Objetivos específicos ................................................................................................ 28
3. METODOLOGIA .....................................................................................................29
3.1 Fluxograma ...............................................................................................................29
3.2 Animais ..................................................................................................................... 29
3.3 Parasitas .................................................................................................................... 30
3.4 Obtenção do composto bioativo ...............................................................................30
3.5 Preparação dos lipossomas ....................................................................................... 31
3.6 Determinação do potencial zeta ................................................................................31
3.7 Obtenção dos macrófagos peritoniais .......................................................................32
3.8 viabilidade celular .....................................................................................................32
3.9 Infecção e tratamento dos macrófagos peritoniais in vitro ........................................33
3.10 Infecção e tratamento de camundongos BALB/c in vivo ........................................33
3.11 Determinação da liberação de citocinas in vitro e ex vivo ......................................34
3.12 Análise histopatológica da lesão da pata dos camundongos infectados com L.
amazonensis ....................................................................................................................35
3.13 Análise estatística ...................................................................................................36
3.14 Soluções utilizadas .................................................................................................36
4. RESULTADOS .........................................................................................................39
4.1 Determinação dos tamanhos dos lipossomos ........................................................... 39
4.2 Potencial zeta ............................................................................................................41
4.3 Avaliação da viabilidade do lupano-lipossomal em macrófagos peritoneais de
BALB/c............................................................................................................................ 41
4.4 Ação do lupano lipossomal na infecção por L. amazonensis in vitro ...................... 43
4.5 Avaliação da ação do lupano lipossomal na infecção experimental de camundongos
BALB/c com L. amazonensis .......................................................................................... 47
4.6 Avaliação da produção de IL-10 por macrófagos peritoneais de camundongos
BALB/c infectados com Leishmania amazonensis e tratados com o lupano-lipossomal
in vitro ............................................................................................................................. 50
4.7 Avaliação da produção de citocinas por macrófagos peritoneais de camundongos
BALB/c infectados com Leishmania amazonensis e tratados com o lupano-lipossomal
ex vivo .............................................................................................................................. 50
5. DISCUSSÃO .............................................................................................................54
6. CONCLUSÃO ...........................................................................................................64
7. REFERÊNCIAS BIBLIOGRÁFICAS ...................................................................65
ANEXO I
LISTA DE FIGURAS
Figura. 1: Distribuição da Leishmaniose cutânea no mundo ..........................................11
Figura 2: Características clínicas das Leishmanioses ..................................................... 12
Figura 3: Morfologias da Leishmania ............................................................................13
Figura 4: Flebotomíneo sobre a pele ..............................................................................14
Figura 5: Ciclo biológico da Leishmania sp. ..................................................................15
Figura 6: Estrutura molecular do lupano ........................................................................22
Figura 7: Interação entre o lipossomo e células do organismo........................................27
Figura 8: Distribuição do tamanho das vesículas lipossomais. .......................................40
Figura 9: viabilidade do lupano lipossomal ....................................................................43
Figura 10: Determinação do índice fagocítico ............................................................... 45
Figura 11: Análise do crescimento e da sobrevivência dos parasitas dentro das células
hospedeiras após tratamento com lupano-lipossomal .................................................... 46
Figura 12: Avaliação do efeito do lupano lipossomal na infecção experimental de
camundongos BALB/c com L. amazonensis ..................................................................48
Figuras 12 A e B: Análise histopatológica da lesão da pata dos camundongos infectados
com L. amazonensis e tratados com o lupano-lipossomal. ............................................49
Figura 13: Produção de IL-10 por macrófagos de camundongos BALB/c infectados com
Leishmania amazonensis e tratados com o lupano-lipossomal in vitro ......................... 51
Figura 14: Avaliação da produção ex-vivo de citocinas por macrófagos peritoneais de
camundongos BALB/c infectados com Leishmania amazonensis e tratados com o
lupano-lipossomal. ..........................................................................................................53
LISTA DE ABREVIATURAS
APC
Células apresentadoras de antígenos
BSA
Abumina de soro bovino
DPPC
Dipalmitoilfosfatidilcolina
DPPS
Dipalmitoilfosfatidilserina
I.P.
Intraperitonial
IL-10
Interleucina 10
IL-12
Interleucina 12
iNOS
Sintase de Óxido Nítrico induzível
LTA
Leishmaniose Tegumentar Americana
LUV
Vesículas unilamelares grandes
MLV
Vesículas multilamelares
MTT
(3-(4,5-dimetil tiazol-2-il) – 2,5-difenil brometo petrazolina)
NK
Células natural killer
NO
Óxido Nítrico
OMS
Organização Mundial da Saúde
PBS
Solução salina tamponada com fosfato
SB+5
Antimonial pentavalente
SFB
Soro fetal bovino
SUV
Vesículas unilamelares pequenas
Th1
Linfócitos T helper do tipo 1
Th2
Linfócitos T helper do tipo 2
TNFα
Fator de necrose tumoral alfa
RESUMO
As leishmanioses são doenças causadas por protozoários do gênero Leishmania e,
clinicamente, podem apresentar-se sob as formas visceral, tegumentar ou cutaneomucosa, que
ocorrem em inúmeras espécies animais, incluindo o homem. São antropozoonoses
transmitidas por insetos flebotomíneos e consideradas um problema de saúde pública de
amplitude mundial. As drogas usadas para tratar a leishmaniose têm alta toxicidade e efeitos
colaterais graves, sendo a busca por novas alternativas terapêuticas um ponto fundamental no
controle dessa doença. O objetivo do presente trabalho foi investigar os efeitos do lupano
encapsulado em lipossomas no tratamento da infecção experimental causada por Leishmania
amazonensis e na ativação macrofágica. A viabilidade do lupano lipossomal foi determinada
pelo método de MTT em macrófagos peritoneais de camundongos BALB/c após 24, 48 e 72 h
de incubação. Os macrófagos tratados com o lupano lipossomal apresentaram cerca de 60%
de viabilidade nas concentrações acima de 80µg/mL a partir de 48h de tratamento. Os
macrófagos peritoneais de camundongos foram plaqueados, infectados e tratados com o
lupano lipossomal, apresentando uma redução no índice fagocítico de 48% e uma diminuição
de 62% na quantidade de amastigotas intracelulares após 72h de tratamento. Para avaliar o
efeito do lupano lipossomal no tratamento da leishmaniose experimental, camundongos
BALB/c foram infectados com promastigotas de L. amazonensis na pata traseira, após seis
semanas foram tratados por via intraperitoneal, durante 18 dias com 6µg/g de lupano
lipossomal e o tamanho da lesão foi monitorado durante 21 dias. Foi observado que os
animais tratados com lupano lipossomal apresentaram uma diminuição do tamanho da lesão
de aproximadamente 50% em relação ao controle sem tratamento e os animais tratados com o
lipossomo e com a Pentamidina, droga de referencia do tratamento da leishmaniose, tiveram
uma redução de aproximadamente 30% em relação ao controle sem tratamento. Após o
término do tratamento, os macrófagos peritoneais dos camundongos foram recolhidos,
plaqueados e a produção de IL-10 e IL-12 foi avaliada nos sobrenadantes das culturas ex vivo.
Foi observada uma redução significativa na produção de IL-10 pelos macrófagos tratados
com o lupano lipossomal in vitro e ex vivo quando comparados com o controle não tratado. E
também, houve um aumento na produção da IL-12 por macrófagos tratados com o lupano
lipossomal.
Os resultados indicam que o sistema lipossomal contendo lupano é uma
ferramenta promissora para conferir uma atividade anti-leishmania a macrófagos infectados.
ABSTRACT
Leishmaniasis are diseases caused by protozoa of the genus Leishmania which clinical
manifestations may be the visceral, cutaneous or mucocutaneous forms. This disease occurs in
many animal species, including man. It is an antropozoonosis transmitted by sandflies and is
considered a public health problem of global magnitude. The drugs used to treat leishmaniasis
have high toxicity and serious side effects, and the search for new therapies is a key point in
controlling this disease. Previous studies of the Laboratory of Chemotherapy of IPEPATRO
showed that the lupane isolated from the fruits of Combretum leprosum showed activity
against promastigotes and amastigotes of Leishmania amazonensis in vitro. The goal of this
study was to investigate the effects of lupane encapsulated in liposomes in the experimental
infection caused by Leishmania amazonensis and in macrophage activation. The liposomal
lupane viability was determined in BALB/c mouse peritoneal macrophages after 24, 48 and
72 h incubation by MTT assay. Macrophages treated with liposomal lupane showed 60%
viability at concentrations above 80μg/mL in 48 hours of treatment. Mouse peritoneal
macrophages were plated, infected and treated with lipossomal lupane showing a decrease in
phagocytic index of 48%, and a 62% decrease in the amount of intracellular amastigotes 72 h
after treatment. To evaluate the effect of liposomal lupane in the experimental leishmaniasis,
BALB/c mice were infected with L. amazonensis promastigotes in the hind footpad. After six
weeks the animals were treated intraperitoneally with 6μg / g of liposomal lupane by 18 days
and the size of lesion was monitored for 21 days. It was observed that animals treated with
liposomal lupane showed a decrease in the lesion size of approximately 50% when compared
to untreated control. BALB/c mice treated with the liposome and the pentamidine, reference
drug in the treatment of leishmaniasis, showed a reduction by approximately 30% when
compared to untreated control. After the treatment, peritoneal macrophages were collected
from mice, plated and IL-10 and IL-12 was evaluated in the culture supernatants ex vivo.
There was a significant reduction in IL-10 by macrophages treated with liposomal lupane ex
vivo and in vitro when compared to the untreated control. Also, it was observed an increase in
the production of IL-12 by macrophages treated with the liposomal lupane. The results
indicate that the liposome system containing lupane is a promising tool for bestow an antiLeishmania activity for macrophages
10
1. INTRODUÇÃO
1.1 Leishmaniose
As leishmanioses são doenças causadas por protozoários do gênero Leishmania e,
clinicamente, podem apresentar-se sob a forma visceral, tegumentar ou mucocutânea
(BALEY, 2007; LAINSON & SHAW, 1987). É uma doença de transmissão vetorial que
acomete pele e mucosas (ROGERS et al. 2002; TAVARES et al., 2009). É uma importante
zoonose que ocorre no Velho Mundo e nas Américas, caracterizando-se como um grave
problema de saúde pública nos países pobres e uma das endemias prioritária da Organização
Mundial de Saúde (OMS). É descrita em 88 países e, destes, 72 são países em
desenvolvimento, incluindo os 13 mais pobres do mundo. A Organização Mundial da Saúde
estima que no mundo haja 12 milhões de indivíduos infectados por Leishmania sp. e 350
milhões de pessoas sob risco de infecção, sendo registrados aproximadamente dois milhões de
novos casos das diferentes formas clínicas ao ano (WHO/OMS, 2011). Noventa por cento dos
casos de leishmaniose visceral ocorrem em Bangladesh, Brasil, Índia, Nepal e Sudão e 90%
dos casos da forma cutânea ocorrem no Afeganistão, Brasil, Irã, Peru, Arábia Saudita e Síria.
Por sua vez a forma mucocutânea está presente em países como a Bolívia, Brasil e Peru
(STUART et al., 2008; MS, 2007; WHO/OMS, 2010) (Figura 1). A OMS enquadra essa
doença como uma das seis doenças infecto-parasitárias endêmicas de maior relevância, pelo
seu alto coeficiente de detecção e capacidade de produzir deformidades (CHAPPUIS et. al.,
2007; WHO/OMS/TRS, 1990).
No Brasil e em outros países das Américas, as leishmanioses constituem importante
problema de saúde pública devido a sua alta incidência, ampla distribuição geográfica e baixa
efetividade das medidas de controle (RODRIGUES, 2006). Em 2009, o estado de Rondônia
notificou 1.035 casos de leishmaniose tegumentar americana, distribuídos em 94% dos
municípios do estado, sendo que a cidade de Vilhena, no sul do Estado, apresentou o maior
percentual (16,2%). O coeficiente de detecção foi de 68,8 casos por 100.000 habitantes. Com
relação à evolução, 75,8% dos casos tiveram alta por cura clínica. O sexo masculino
representou 88,4% dos casos, 97,6% ocorreram em maiores de 10 anos e 94,7% foram
confirmados por critério laboratorial. (SINAN/SVS/MS – 2011).
11
Figura 1: Distribuição da Leishmaniose no mundo. Fonte: Clemente, A et all. NDT, CKJ Clinical
Kidney Journal, março, 2011.
A leishmaniose pode ser classificada em duas formas clínicas: Leishmaniose
Tegumentar Americana (LTA) e Leishmaniose Visceral Americana (LVA). A LTA se pode se
apresentar de três formas principais: leishmaniose cutânea, leishmaniose mucocutânea e
leishmaniose cutâneo-difusa. A leishmaniose cutânea - a forma mais comum - é caracterizada
por lesões cutâneas, ulcerosas ou não, porém limitadas. As lesões, que acometem a pele,
apresentam-se com forma de úlcera, podendo ter bordas elevadas e fundo granuloso, com ou
sem exsudato (Figura 2A). No Brasil, é causada pela Leishmania (Viannia) braziliensis,
Leishmania (Leishmania) amazonensis ou Leishmania (Viannia) guyanensis.
A leishmaniose mucocutânea produz lesões destrutivas nas mucosas do nariz, boca e
faringe (Figura 2B). Surgem lesões típicas que acometem a pele e as mucosas, podendo
ocorrer metástase para outros locais do corpo distante do local da picada. No Brasil, a
leishmaniose mucocutânea é a causada por Leishmania (Viannia) braziliensis, porém já foram
citados casos na literatura atribuídos à Leishmania (Leishmania) amazonensis e à Leishmania
(Viannia) guyanensis.
A forma cutânea difusa é uma forma clínica rara e grave, que ocorre em pacientes com
deficiência na resposta imune celular e está associada a infecções por Leishmania
amazonensis. As lesões são formadas por pápulas ou nódulos deformantes sem ulcerações.
Estas lesões são distribuídas amplamente na superfície do corpo e o tratamento se torna difícil
devido as lesões disseminadas que se assemelham à hanseníase. Sem cura espontânea tem a
característica de apresentar, em alguns casos, recaídas após o tratamento (MARZOCHI, 1992;
BHUTTO et al., 2003; BROOKER et. al, 2004; PISCOPO & AZZOPARDI, 2006).
12
A leishmaniose visceral, também conhecida como Calazar, é uma zoonose causada por
protozoários parasitos pertencentes ao complexo “Leishmania donovani” que inclui os
parasitos do sub-gênero Leishmania: L. (Leishmania) donovani e L. (Leishmania) infantum
em países do Velho Mundo e Leishmania (Leishmania) chagasi em países do Novo Mundo
(LAISON & SHAW, 1987). Doença fatal quando não tratada, a leishmaniose visceral é
acompanhada por uma disseminação generalizada de parasitos no sistema mononuclear
fagocitário em órgãos como fígado, baço, linfonodos e medula óssea (Figura 2C). As
manifestações clínicas aparecem geralmente após três meses de infecção. Os principais
sintomas são febre, geralmente noturna e intermitente, hepatoesplenomegalia, pancitopenia,
perda de peso. Hipoalbuminemia e ativação policlonais com hipergamaglobulinemia (IgG e
IgM) são características constantes (GALVÃO, et al., 1984; BARRAL et al, 1992).
A
B
C
Figura 2: Características clínicas das Leishmanioses. Lesão ulcerosa na pele, típica da
leishmaniose tegumentar (A). Ulceração na porção cartilaginosa do septo nasal, característica da
leishmaniose mucocutanea (B). Abdomen distendido devido a hepatoespenomegalia na leishmaniose
visceral (C). Fonte: MS, 2007.
13
1.2 As Leishmânias e o vetor.
As espécies do gênero Leishmania pertencem à ordem Kinetoplastida e à família
Trypanosomatidae. São transmitidas aos hospedeiros vertebrados por diferentes insetos
vetores da família Psychodidae, subfamília Phlebotominae, gênero Lutzomyia – no Novo
Mundo e Phlebotomus – no Velho Mundo (LAINSON & SHAW, 1987; REY, 2008, SACKS
& NOBEN-TRAUTH, 2002).
Durante o seu ciclo biológico, os parasitas do gênero alternam entre formas flageladas
e aflageladas (Figura 3). Nos hospedeiros mamíferos, o parasito é obrigatoriamente
intracelular, apresentando a forma amastigota no interior das células do sistema mononuclear
fagocitário. As amastigotas são formas arredondadas ou ovaladas, sem flagelo aparente e que
se alojam nos fagossomos dos monócitos, histiócitos e macrófagos onde vivem e se
multiplicam por divisão assexuada. No trato digestivo dos flebotomíneos as formas
amastigotas se transformam em promastigotas, que são formas flageladas e móveis
(MARZOCHI, 1992; NEVES, 2006).
Figura 3: Morfologia da Leishmania sp. A) forma flagelada. B) Formas amastigotas no
interior de macrófagos, corados por May Grunwald Giemsa. Fonte: DUNAISK, 2006.
Segundo a OMS, são conhecidas 500 espécies de flebotomíneos. Destas, apenas 20
foram comprovadas como vetores da doença (WHO/OMS, 2010). No Brasil, as principais
espécies de vetores envolvidas na transmissão da LTA são: Lutzomyia flaviscutellata, L.
whitmani, L. umbratilis, L. intermedia, L. wellcomei e, L. mingonei (SACKS & NOBENTRAUTH, 2002; KAMHAWI, 2006).
14
Os flebotomíneos geralmente não ultrapassam 0,5 cm de comprimento, tendo pernas
longas e delgadas e o corpo densamente piloso. Têm como característica o voo saltitante e a
manutenção das asas eretas, mesmo em repouso, ao contrário dos outros dípteros. Geralmente
é de cor parda (“mosquito palha”), sendo que apenas as fêmeas estão adaptadas com o
aparelho bucal para picar a pele de vertebrados e sugar-lhe o sangue. Apresentam vários
nomes populares, dependendo da localização geográfica, como mosquito palha, tatuquira,
birigui, entre outros (BASANO & CAMARGO, 2004; MS, 2007).
Figura 4: Flebotomíneo sobre a pele.
Fonte: MS, 2007.
1.3. Ciclo de vida da Leishmania spp.
Após o repasto sanguíneo em um hospedeiro mamífero infectado, as formas
amastigotas existentes dentro de células fagocíticas, tais como os macrófagos, são liberadas
no intestino do vetor e diferenciam-se em formas alongadas, flageladas e móveis,
denominadas de promastigotas procíclicas, que passam por sucessivas etapas de replicação
(Figura 5). Há então um processo denominado de metaciclogênese, no qual essas formas
promastigotas, altamente replicativas e não infectivas diferenciam-se em formas
promastigotas metacíclicas. Essas últimas, sem capacidade replicativa, mas altamente
infectivas, e que são as responsáveis pela infecção do hospedeiro vertebrado.
O vetor, agora contaminado, no momento de um novo repasto sanguíneo libera,
juntamente com sua saliva, algumas centenas de formas promastigotas metacíclicas na derme
do hospedeiro mamífero. Os parasitas são, na sua maioria, fagocitados por células do sistema
15
fagocítico mononuclear, como macrófagos, células dendríticas e células de Langerhans, onde
se alojam nos fagolisossomos, que originam os vacúolos parasitóforos.
Dentro destas organelas há a diferenciação das promastigotas em amastigotas, que são
altamente infectivas e responsáveis pelo desenvolvimento da doença no hospedeiro mamífero
(GRIMALDI et al.,1989; SACKS, 2002; DUNAISKI, 2006; MARZOCHI, 1992;
REITHINGER et al., 2007; BATES, 2007).
Figura 5: Ciclo biológico da Leishmania sp.
Fonte: Center Diseases Control – CDC, com modificações.
1.4 O macrófago
Os monócitos e os macrófagos são células versáteis que auxiliam o sistema imune. São
células fagocitárias que se ligam aos microrganismos fagocitados através de receptores e
destroem os micróbios utilizando-se de mecanismos primitivos e específicos para reconhecer
os patógenos. São as responsáveis pela resposta imune inata e constituem a primeira linha de
defesa do organismo. Eles também participam na iniciação da resposta imune adquirida pela
ingestão de partículas estranhas e apresentação de antígenos em sua superfície acoplados ao
complexo principal de histocompatibilidade (MHC) (ABBAS & LICHTMAN, 2008).
Os fagócitos mononucleares (monócitos e macrófagos) são células fagocitárias de vida
longa derivadas de células tronco da medula óssea, cuja função inclui a neutralização,
16
internalização e destruição de corpos estranhos. Existem numerosos macrófagos em diferentes
locais no organismo, onde recebem nomes específicos de acordo com a sua localização.
Quando são ativados por microorganismos, ferimento ou inflamação aumentam em número
na tentativa de eliminar a lesão causada por estes eventos (ABBAS & LICHTMAN, 2008,
GORDON et al., 2002; HUME, 2006; HUME et al , 2002 ).
Além das funções fagocitárias, os macrófagos produzem citocinas que possuem papéis
importantes na resposta imune inata e adquirida e na reconstituição dos tecidos lesionados
(HUME et al., 2002 ). Além de seu papel na imunidade, os macrófagos também contribuem
para muitos aspectos da homeostase, da vascularização, do desenvolvimento normal,
progressão tumoral e cicatrização de feridas em parte através da sua adaptação para
reconhecer e remover células em apoptose (HENSON & HUME, 2006; LICHANSKA &
HUME, 2000).
1.5 A Leishmania e o Sistema Imune
Os mecanismos de resposta imune nas leishmanioses envolvem componentes da
imunidade inata e adaptativa, bem como a ativação da resposta imunológica humoral e celular
do hospedeiro (ROGERS et al, 2002). A primeira resposta à presença de um patógeno é
caracterizada por uma reação inflamatória, por migração de células de defesa, alteração na
permeabilidade vascular e a formação de mediadores solúveis tais como as citocinas,
quimiocinas e interferons (IFNs). As células inflamatórias e mediadores solúveis possuem
uma atividade antimicrobiana potente, que juntas, representam uma fase efetiva para a
resistência da imunidade inata (TRINCHIERI, 2007).
A espécie do parasita e o sistema imune do hospedeiro determinam o tipo de resposta
imune e o aparecimento da infecção. Após a infecção por Leishmania pode ocorrer uma
resposta inata complexa incluindo ativação de células como os neutrófilos, monócitos,
macrófagos, células dendríticas (DCs), ”Natural Killer” (NK) e a ativação de receptores “toll
like” (TUON et al., 2008; HAMZA, 2010).
As primeiras células a surgir no local da infecção são os neutrófilos, dando inicio à
fagocitose das formas promastigotas, seguidos pelos macrófagos (SANTOS-GOMES et al.,
2002). As Leishmanias são patógenos intracelulares obrigatórios que, preferencialmente,
invadem macrófagos ou células dendríticas para replicação. Os eventos iniciam a partir das
interações patógenos-hospedeiro que são susceptíveis e influenciam no desenvolvimento da
17
doença. Após a infecção com Leishmania na derme é iniciado no local um processo
inflamatório, o que implica na acumulação de leucócitos no local da penetração do microorganismo (MULLER et al. 2001).
Os macrófagos possuem receptores que reconhecem padrões moleculares dos
parasitas, como o receptor para fucose-manose, o receptor para fribronectina, o receptor para
a porção do fragmento Fc dos anticorpos e o receptor para proteína C reativa, que facilitam a
entrada das formas promastigotas metacíclicas, geralmente de maneira silenciosa, na célula
hospedeira (NADERER & MCCONVILLE, 2008).
A fagocitose compreende três eventos principais: (1) entrada e reconhecimento da
Leishmania pelos macrófagos, resistindo às ações dos componentes citotóxicas do soro; (2)
sobrevivência e multiplicação das amastigotas dentro dos vacúolos parasitóforos nos
macrófagos; (3) modulação da resposta imunitária mediada pelos linfócitos T (HADMAN &
BULLEN, 2002). Concomitantemente ao processo de fagocitose, ocorre o aumento do
metabolismo oxidativo dos leucócitos, chamado “burst” respiratório, que resulta na produção
de agentes microbicidas, como o ânion superóxido (O2-) e peróxido de hidrogênio (H2O2).
Também há a produção de outro agente microbicida, o óxido nítrico, que é o mecanismo mais
acentuado em macrófagos (FORSTERMANN et al., 1995).
De maneira geral o sistema imune do hospedeiro quando infectado é ativado e começa
a responder positivamente na tentativa de eliminar o patógeno. No caso do gênero Leishmania
sp., o parasita consegue evadir aos processos microbicidas do organismo hospedeiro
utilizando–se de mecanismos como: (1) modulação da produção de citocinas e quimiocinas,
(3) interferência nos processos de migração e apoptose celulares e (4) modificação do microambiente intracelular (Revisado por CASTELLANO, 2005).
Os parasitos possuem várias características que estão relacionadas diretamente com os
mecanismos de defesa do hospedeiro e com a patogênese durante a infecção. Dependendo da
espécie, o parasito Leishmania consegue escapar da resposta inata e humoral e remodela
mecanismos intracelulares em algumas células como macrófagos e células dendríticas,
afetando fatores de transcrição e a expressão gênica de citocinas (MURRAY et. al., 2005).
Nota-se que os parasitas evoluíram de maneira a explorar o sistema imune do próprio
hospedeiro, modulando-o e proporcionando um ambiente favorável para o desenvolvimento
da infecção. O desequilíbrio da relação parasito-hospedeiro seria a causa tanto da eliminação
da infecção,
quanto
CASTELLANO, 2005).
do processo
patogênico nas
leishmanioses.
(Revisado por
18
As infecções por Leishmania induzem uma ativação específica da resposta
imunológica do hospedeiro, levando-o à resistência ou a susceptibilidade à infecção. Essa
resistência ou susceptibilidade depende da capacidade dos linfócitos se diferenciarem em
células TCD4+ ou TCD8+. As TCD4+ ativam os macrófagos, aumentando a capacidade
microbicida e também ativam os linfócitos B, responsáveis pela produção de anticorpos, além
da ativação de células capazes de produzir citocinas, que são importantes para o
desenvolvimento, controle e proteção do sistema imune do hospedeiro (ROGERS et al., 2002;
HOLZMULLER et al., 2006; ANTONELLI et al., 2004).
Na relação parasito-hospedeiro, observam-se duas subpopulações de células TCD4+ na
resposta adaptativa: Linfócitos T CD4+ “helper” 1 (Th1) e linfócitos T “helper” 2 (Th2). A
resposta adaptativa que envolve linfócitos do tipo Th1 é necessária para o controle da
infecção e caracteriza-se pelo envolvimento de linfócitos CD4+, CD8+ e citocinas como IL-12,
IFN-γ, fator de necrose tumoral-alfa (TNF-α) e algumas quimiocinas produzidas por
macrófagos. Esta resposta tem como resultado a ativação de macrófagos pelo IFN-γ,
tornando-os capazes de eliminar o parasito, resultando na síntese de intermediários de
nitrogênio e oxigênio reativos e, consequentemente, na morte dos parasitos intracelulares,
controlando a infecção.
Quando a resposta do hospedeiro mamífero leva a uma ativação das células Th2, há o
agravamento da doença pela produção de citocinas como a IL-10 que desativa o macrófago
inibindo a produção de citocina e os mecanismos microbicidas (CUNNINGHAM, 2002;
BOGDAN et al., 1996; BOGDAN & ROLLINGHOFF, 1999; AWASTHI et al., 2004;
ABBAS et al., 2008).
Estudos realizados demonstram que após o contato com parasito, células do sistema
imune produzem uma gama de citocinas envolvidas na regulação da resposta imunológica do
hospedeiro. O macrófago pode controlar e eliminar o parasito através de inúmeros
mecanismos que envolvem a produção de IL-12, que, por sua vez, estimula linfócitos e
células NK a produzirem IFN-y, que age em sinergismo com TNF na estimulação dos
próprios macrófagos a produzirem reativos de oxigênio que são tóxicos para o parasito
(GORAK e cols., 1998; KANE & MOSSER, 2000).
Já foi demonstrado que camundongos de linhagens susceptíveis, como BALB/c,
apresentam uma doença progressiva e severa, com um aumento na expressão de mRNA para
IL-4 e na produção de IL-5, IL-10 e IL-13 (HOWARD et al., 1980; SCOTT & FARREL,
1998; HIMMELRICH et al., 2000). IL-4 diminui a regulação da expressão da subunidade β
dos receptores da IL-12 nas células Th1, suprimindo o desenvolvimento de IFN-γ, o que leva
19
ao desenvolvimento da resposta Th2 (WANG et al., 1994; CARRERA et al., 1996). A IL-10
desempenha um papel fundamental na inibição da ativação macrofágica e contribui para o
crescimento do parasito nas lesões, uma vez que camundongos BALB/c IL10-/- mostraram-se
capazes de controlar a progressão da doença durante infecção por L. major (KANE &
MOSSER, 2001).
1.6. Tratamento da leishmaniose
Nos últimos 90 anos, o antimonial pentavalente (Sb+5) é a droga de primeira escolha
recomendada para o tratamento das leishmanioses, estando disponíveis em duas formulações:
o antimoniato de N-metilglucamina (Glucantime) e o estibogluconato de sódio (Pentostan)
(LIMA et al, 2007; SINGH & SIVAKUMAR, 2004; MS, 2007).
No Brasil, apenas o antimoniato de N-metilglucamina é utilizado. Essa droga atua na
bioenergética das formas amastigotas, inibindo a atividade glicolítica e a via oxidativa dos
ácidos graxos do parasita (RATH et al., 2003; CROFTS & COOMBS, 2003; MS, 2007).
Os antimoniais pentavalentes são rapidamente eliminados pela urina e a administração
é feita por via parenteral, intramuscular ou endovenosa, diariamente, num período de 20 a 40
dias. Neste contexto, os antimoniais utilizados apresentam severos efeitos colaterais, tais
como arritmias cardíacas, nefro, pancreático e hepatotoxicidade (SINGH & SIVAKUMAR,
2004; RATH et al., 2003; LIMA et al., 2007; CROFTS & COOMBS, 2003).
A Pentamidina é usada no tratamento de leishmaniose visceral e mucocutânea
refratária aos antimoniais pentavalentes (AMATO et al, 2000). É uma diamina aromática que
atua interagindo com o cinetoplasto do parasito e fragmentando a membrana mitocondrial
(SUNDAR & CHATTERJEE, 2006; LIMA et al., 2007; RATH et al., 2003). É usada no
tratamento da LTA em áreas endêmicas dos continentes americano, asiático e africano,
possuindo maior toxicidade que os antimoniais (CROFTS & COOMBS, 2003; MURRAY et
al., 2005; MS, 2007) . A alta toxicidade desta droga, com relatos de morte repentina, é um
fator limitante de seu emprego terapêutico. Dentre os principais efeitos adversos ou colaterais,
as reações adversas mais frequentes são: dor, induração e abscessos estéreis no local da
aplicação, além de náuseas, vômitos, tontura, mialgias, cefaléia, hipotensão, lipotimias,
síncope, hipoglicemia e hiperglicemia. Está também relacionada ao tratamento a possibilidade
de hipoglicemia, hipotensão, alterações cardiológicas e nefrotoxicidade (RATH et al, 2003).
Caso estes tratamentos sejam aplicados em pacientes com menos de seis meses de vida
ou mais de 65 anos torna-se necessária a internação hospitalar. Nesse caso devem ser
20
observados, criteriosamente, os seguintes sinais e sintomas: anemia acentuada, diarreia grave
ou prolongada, edema generalizado, desnutrição grave, presença de sangramento, infecções
concomitantes. Convém ficar atento à possibilidade do surgimento de doenças associadas ao
tratamento com esta droga, tais como: cardiopatia, nefropatia, hepatopatia e hipertensão
arterial. Pode também apresentar ausência de resposta ao tratamento (refratariedade primária),
casos de recidiva e a presença de icterícia; (RATH et al, 2003; LIMA et al., 2007; MURRAY
et al., 2005). As drogas usadas na segunda linha de tratamento também apresentam elevada
toxicidade, podem não curar e causar resistência (LIMA et al, 2007; CROFTS & COOBMS,
2003).
A anfotericina B, um antibiótico poliênico, atua na inibição da síntese de ésteres de
membrana, ocasionando a morte celular do parasito (BAGINSK et al., 2005; LIMA et al.,
2007; RATH et al., 2003). É considerada como droga de primeira escolha no tratamento da
leishmaniose em gestantes e de segunda escolha quando não se obtém resposta ao tratamento
com o antimonial pentavalente ou na impossibilidade de seu uso (MS, 2007). A anfotericina B
incorporada em lipossomos é fagocitada pelos macrófagos, interagindo diretamente com o
ergosterol do parasita, aumentando assim a eficácia da droga e sua tolerabilidade, reduzindo o
tempo de uso no tratamento, sendo por isso considerada menos tóxica (SAMPAIO &
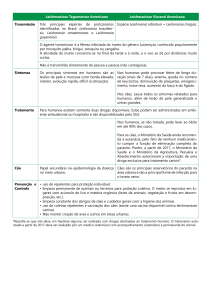
MARSDEN, 1997; BAGINSK et al., 2005; MURRAY et al., 2005). Na tabela 1 estão listadas
as drogas utilizadas no tratamento da leishmaniose e seus possíveis mecanismos de ação.
Tabela 1: Drogas empregadas no tratamento da leishmaniose.
Nome da Droga
Ação
Antimoniato
de
meglumina
(Glucantime)
Gluconato de antimônio (V) sódico ou
Estibogluconato de Sódio (Pentostam)
Inibição da atividade glicolítica e via oxidativa dos
ácidos graxos do parasita.
Inibição da Atividade glicolítica e via oxidativa dos
ácidos graxos do parasita.
Anfotericina B
Inibição da via de síntese de ésteres de membrana.
Pentamidina
Interação com o cinetoplasto.
Fonte: Croft & Coombs (2003)
1.7. LUPANO
Devido ao arsenal inesgotável e terapêutico presente nas plantas medicinais e à
descoberta de substâncias ativas que são encontradas no estado natural ou após passarem por
21
processos de transformações químicas, pela atividade biológica já confirmada pelo uso
etnobotânicos e comprovados cientificamente, as espécies vegetais continuam a ser o
principal reservatório de medicamentos naturais e fontes de fármacos para humanidade
(IGBINOSA et al., 2009; MAHOMED & OJEWOLE, 2006).
Diferentes pesquisadores têm demonstrado o uso popular de plantas no tratamento de
parasitoses como as leishmanioses, tanto por via oral, como na aplicação tópica sobre as
lesões cutâneas (FRANÇA et al., 1993; 1996; MATHIAS; EMILY, 1993; MOREIRA et al.,
2002).
Muitos
compostos
isolados
de
plantas,
tais
como
chalconas,
alcalóides,
nalftoquinonas, lignanas, neolignanas e triterpenos já foram descritos como compostos com
atividade promissora contra protozoários (ÖZIPEK et al; 2005; QUELLETTE et al., 2004;
SINGH & SIWAKUMAR, 2004; TEMPONE, 2005).
Os Terpenos podem ser divididos de acordo com o número de moléculas estruturais de
isoprenos em mono-, sesqui-, di-, Sester-, tri-, tetra-, e politerpenos e, em associação a
esteróis. Estes podem criar extensos grupos de isoprenóides (CROTEAU & FAGERSON,
1971; 1979).
Os triterpenos representam uma expansão promissora para compostos naturais
biologicamente ativos, cujo potencial está apenas parcialmente explorada pela indústria
farmacêutica (DZUBAK et al, 2005). São estudados quanto à ação anti-inflamatória,
hepatoprotetora, analgésica, antimicrobiana, antimicótica, imunomoduladora e virostática.
Eles são utilizados na prevenção e no tratamento da hepatite, doenças parasitárias e em
infecções por protozoários e acima de tudo, para os seus efeitos citostáticos. A desvantagem
da utilização de triterpenóides, de fato, é a toxicidade associada as suas propriedades
hemolíticas e citostática (DZUBAK et al, 2005).
Os triterpenos apresentam uma grande diversidade estrutural e podem ser classificados
em tetracíclicos, pentacíclicos e acíclicos. A maioria dos triterpenos pentacíclicos pertence às
subclasses ursano, oleanano e lupano (Xu et al., 2004).
O lupano utilizado neste estudo foi isolado do Combretum leprosum, uma espécie
melífera arbustiva escandente com 2 a 3 metros de altura, encontrada nos estados do norte e
nordeste brasileiro e também no Mato Grosso e Mato Grosso do Sul (MARINHO et al., 2002;
CHAVES et al., 2007). Conhecida popularmente pelos nomes de mofumbo, cipoaba e carnede-vaca, a espécie é utilizada como planta medicinal com função cicatrizante, na prevenção de
irritações cutâneas, na limpeza de feridas, na contenção de hemorragias, como sedativo
(PIETROVSKI et al., 2006), antitussígeno e expectorante (AGRA et al., 2007).
22
A Betulina, um triterpeno de abundante ocorrência natural demonstrou atividades antimalária, anti-inflamatória, anti-Leishmania e especialmente citotóxica contra muitos tipos de
células tumorais por indução de apoptose (ALAKURTTI et al., 2010). Já os triterpenos
pentacíclicos isolados de P. Guianensis (Moraceae) contém ácido ursólico (3-bhydroxy-urs12-en-28-óico) e ácido oleanólico (ácido 3-b-hidroxi-Olean-12-en-28-óico), ambos com ação
leishmanicida (SAUVAIN et al 1996). O 3,6,16-triidroxilup-20(29)-eno, um triterpeno da
classe dos lupanos, isolado das flores de Combretum leprosum apresentou atividade
antinociceptiva (PIETROVSKI et al., 2006) e atividade leishmanicida contra formas
promastigotas e amastigotas de Leishmania amazonensis (TELES et al., 2011).
O β-dihydroagarofurans são os primeiros sesquiterpenos isolados das raízes de
Maytenus apurimacensis com um esqueleto de base poli-hidroxi de 15-deoxyalatol e 4,15dideoxyalatol que mostraram alta atividade em Leishmania tropica. O extrato acetonico de M.
oleifera mostraram atividades contra E. Coli. (SAUVAIN et al., 1996; DZUBAK et al., 2005;
PIETROVSKI et al., 2006; MOYO et al., 2012).
O Laboratório de Quimioterapia do IPEPATRO mostrou que o lupano (Figura 6) e
dois derivados semi-sintéticos dessa substância possuem atividade biológica significativa
contra promastigotas de L. amazonensis (TELES et al., 2011), L. guyanensis e L. braziliensis
(ALMEIDA, 2011 – Dissertação de mestrado). Esse lupano ainda foi capaz de reduzir a taxa
de infecção e a quantidade de amastigotas intracelulares em macrófagos peritoneais in vitro
(TELES, 2007). Entretanto, o mesmo grupo demonstrou que o lupano apresenta toxicidade
para macrófagos peritoneais e de cultura em concentrações acima de 10/g/mL (SILVA, 2009
– Dissertação de mestrado). Para reduzir a toxicidade celular do lupano e analisar o seu papel
na ativação de macrófagos, uma alternativa seria a sua incorporação em lipossomos.
OH
HO
OH
Figura 6: Estrutura molecular do Lupano. Fonte: Pietrovski et al.(2006).
23
1.8. Lipossomas: definição e propriedades
Os lipossomas são vesículas esféricas e microscópicas compostas de fosfolipídios
naturais ou sintéticos que se agregam em bicamada. São compostos de uma ou mais
bicamadas lipídicas concêntricas, separadas por fases aquosas e englobando um
compartimento aquoso interno. Estes podem encapsular substâncias hidrofílicas ou lipofílicas,
sendo que as primeiras ficam no compartimento aquoso interno e as lipofílicas inseridas ou
adsorvidas na membrana lipídica. Por serem biodegradáveis, biocompatíveis e não
imunogênicas são estruturas versáteis, com as características de reduzir a toxicidades das
substâncias. Além disso, permitem modificações na sua composição lipídica, que endereçam
o lipossomo para alvos celulares específicos (BHOWMICK, 2009; LASIC, 1993;
EDWARDS & BAEUMNER, 2006).
Estes sistemas carreadores de drogas vêm sendo extensivamente estudados e aplicados
na indústria farmacêutica, cosmética, alimentícia, veterinária e de diagnóstico clínico. Essa
aplicação tem proporcionado inúmeros benefícios aos pacientes ao permitir que os
profissionais de diversas áreas de abrangência da saúde tenham à disposição fármacos com a
eficácia esperada nos tratamentos específicos.
Estes sistemas vesiculares representa uma terapia melhor para algumas doenças, como
por exemplo, o tratamento da leishmaniose com anfotericina B lipossomal. No tratamento
desta doença os lipossomas controlam a liberação da droga, aumentando a sua
farmacocinética nos tecidos e reduzindo a toxicidade (NICOLETTI et al., 2009;
SCHEERLINCK & GREENWOOD, 2006; TAKAHASHI & GIACOMONI, 2007;
TANNER, 2008).
Estas vesículas são constituídas basicamente por fosfolipídeos, esteróis e um
antioxidante (VEMURI & RHODES, 1995). Os lipídeos mais utilizados nas formulações de
lipossomas são os que apresentam uma forma cilíndrica como as fosfatidilcolinas,
fosfatidilserina, fosfatidilglicerol e esfingomielina, que tendem a formar uma bicamada
estável em solução aquosa. As fosfatidilcolinas são as mais empregadas em estudos de
formulação de lipossomas, pois apresentam grande estabilidade frente a variações de pH ou
da concentração de sal no meio (BATISTA, 2007).
Os fosfolipídios possuem caráter anfifílico e em meio aquoso se organizam na forma
de bicamadas, expondo as suas cabeças hidrofílicas à água e interagindo as caudas
hidrofóbicas de modo a excluir a água, formando assim estruturas lamelares que, para
24
atingirem estabilidade termodinâmica se curvam e fecham sobre si mesmas, formando
vesículas esféricas (ISRAELACHVILI, 1991).
Os lipossomas podem ser classificados de acordo com o método de preparação,
tamanho e número de bicamadas lipídicas (lamelas), que apresentam em sua constituição. De
acordo com o tamanho, as vesículas lipídicas são classificadas como: vesículas multilamelares
(MLV), com diâmetro superior a 400 nm, que possuem a vantagem de serem facilmente
preparados com o mínimo de equipamentos, mas sua principal desvantagem é a baixa
capacidade de encapsulação; vesículas unilamelares grandes (LUV) diâmetro superior a 100
nm, com a vantagem de alta capacidade de encapsulação de ativos hidrossolúveis; vesículas
unilamelares pequenas (SUV) diâmetro entre 20 e 50 nm, tem a vantagem de apresentarem
população relativamente homogênea.
O tamanho dos lipossomas varia de 20 nanômetros a poucos micrômetros, com as
membranas do lipídio de aproximadamente cinco nanômetros (LASIC, 1998).
A função dos lipossomas como veículo é liberar determinadas concentrações de
fármaco em alvos específicos, evitando toxicidade sistêmica, uma vez que somente uma
fração do fármaco estará disponível para o local de ação (GRANT & BANSINATH, 2001).
Com relação ao método de preparação, os lipossomas podem ser caracterizados como:
REV (vesículas obtidas por evaporação em fase reversa), FPV (vesículas obtidas em prensa
de French) e EIV (vesículas obtidas por injeção de éter) (LASIC, 1998; VEMURI, RHODES,
1995). E também a partir da dispersão de MLV's, diferentes métodos são utilizados para
produzir dispersões homogêneas de SUV's e LUV's, podendo-se empregar processos
mecânicos, eletrostáticos ou químicos. Os mais frequentes são os processos mecânicos, em
que estão incluídos: extrusão através de membranas de policarbonato com diferentes
porosidades, prensa de French ou uso de homogeneizador /microfluidificador e a sonicação
(LASIC, 1993). SUV's e LUV's também podem ser preparados pelo método de injeção de
etanol ou éter (processo químico). Neste método, os lipídeos são dissolvidos no solvente e
então injetados em solução aquosa aquecida, seguido de evaporação do solvente (LASIC,
1993).
A caracterização dos lipossomas pode ser feita de diversas maneiras. Uma delas é
através da determinação do potencial zeta, que fornece informação acerca do potencial de
membrana das vesículas lipossômicas. O potencial zeta reflete o potencial de superfície das
partículas, o qual é influenciado pelas mudanças na interface com o meio dispersante, em
razão da dissociação de grupos funcionais na superfície da partícula ou da adsorção de
25
espécies iônicas presentes no meio aquoso de dispersão (ZETASIZER NANO SERIES,
2004).
Os fosfolipídios são os principais componentes presentes nas formulações capazes de
influenciar o potencial zeta, e fornecem um potencial negativo à interface, enquanto que, os
tensoativos não iônicos tendem a reduzir o valor absoluto deste parâmetro (MOSQUEIRA et
al., 2000). As características de superfície das partículas podem alterar a resposta biológica do
fármaco associado.
Pela sua composição e configuração, os lipossomas mimetizam as células vivas e,
portanto, possuem maior capacidade de interação com células quando comparados com outras
partículas usadas na veiculação de compostos bioativos. Suas propriedades de liberação
modificada ou controlada conduzem à diminuição de doses e frequência de administração,
reduzindo assim os efeitos colaterais produzidos pelo fármaco livre em doses mais elevadas.
Ao ser administrado o lipossoma interage com dois grupos de proteínas plasmáticas:
HDL e opsoninas, que possibilitam a captura pelos macrófagos, onde são fagocitados e
eventualmente acumulados em lisossomas (FREZARD, 1999). Nos lisossomos, os lipossomas
são degradados pelas fosfolipases lisossomais e a substância é liberada nos fagolisossomas.
Os peptídeos degradados são apresentados ao complexo de histocompatibilidade classe II,
ligados na superfície dos macrófagos, resultando na estimulação das células T- helper
especificas e, finalmente, na estimulação de células B especificas, o que resulta na
subsequente secreção de anticorpos (TORCHILIN, 2005).
A velocidade de liberação do princípio ativo pode ser controlada pela manipulação
tanto da composição da membrana (influenciando a velocidade de degradação dos
lipossomas), quanto do tamanho dos lipossomas (influenciando a eficiência de captura pelos
macrófagos). Assim, lipossomas pequenos serão capturados com menor eficiência que
lipossomas grandes, os quais permanecerão mais tempo na circulação sanguínea e
apresentarão uma liberação mais prolongada (FRÉZARD et al., 2005).
A composição do lipossoma pode ser manipulada de maneira seletiva para que eles
possam interagir com as células apresentadoras de antígeno e favorecer uma resposta Th1
contra o antígeno alvo, desenvolvendo uma resposta imune favorável para o hospedeiro
mamífero. Dependendo da sua constituição, estas vesículas podem estimular a produção de
IFN- por linfócitos e de IL-12 por macrófagos, células NK e Th1 de camundongos
(ARAMAKI et al., 1995; YOTSUMOTO et al., 2004). Os lipossomos também podem
interagir com as células que possuem receptores Scavenger, como por exemplo, os
macrófagos (TEMPONE et al., 2005).
26
Além de aumentar a resposta das células T CD4+, os lipossomos podem induzir uma
resposta dos linfócitos T CD8+ (CHIKH & SCHUTZE-REDELMEIER, 2002). No caso da
leishmaniose, esta é uma grande vantagem, pois os linfócitos T citotóxicos também
participam da proteção desenvolvida contra a doença (COLMENARES et al., 2003).
Antígenos sozinhos são geralmente pouco imunogênicos e necessitam de um
adjuvante para induzir uma imunidade protetora. Porém uma proteína deve não somente ser
protegida da degradação extracelular, mas precisa ser apresentada para células alvos
relevantes do sistema imune (SHARMA et al., 2006; JAAFARI, 2006). Lipossomos são úteis
como adjuvantes imunológicos para vários antígenos de leishmania sendo usados como uma
estratégia para aumentar o efeito da vacina e liberar especificamente o antígeno no órgão alvo
(KANEDA, 2000; SINGH & O'HAGAN, 2004).
A interação dos lipossomos com as células no organismo é a base da sua aplicação no
transporte do fármaco. A liberação do fármaco pode acontecer de várias maneiras (Figura 7).
O lipossomo pode ser adsorvido à membrana celular, onde ocorrerá a liberação de alguns
componentes no fluido extracelular, alguns dos quais podem passar através da membrana,
entrando na célula. As vesículas lipossomais podem ser capturadas pelo processo de
fagocitose ou endocitose e então serem degradadas pelos lisossomos, liberando seu conteúdo
no citoplasma. O conteúdo lipossomal pode também entrar na célula diretamente se o
lipossoma se fundir com a membrana celular e os lipossomas podem ainda intercambiar seus
lipídeos com os da membrana celular (LASIC, 1993).
27
Lipossome
Fonte: (BORBOREMA, 2010).
Figura 7: Interação entre o lipossomo e células do organismo. O lipossomo pode interagir
especificamente com a célula (a) ou fundir-se na superfície da célula (b). Pode ocorrer a adsorção
dos lipossomos à superfície da célula (c), onde os lipossomas podem ser submetidos a troca direta ou
transferência mediada por proteínas dos componentes lipídicos com a membrana celular. Via
pinocitose, o fármaco pode entrar e ser liberado na célula (d). Os lipossomas podem realizar
intercambio molecular entre a parede dos lipossomos e a parede da célula (e). Por endocitose (f), o
lipossoma pode ser entregue pelo endossomo ao lisossomo e o fármaco ser liberados no citoplasma
(g). Ou ainda o lipossomo pode provocar desestabilização no endossomo, que resulta na liberação do
fármaco no citoplasma da célula (h). (TORCHILIN, 2005).
Dessa forma, estudos voltados para explorar o potencial terapêutico dos lipossomas no
tratamento contra a leishmaniose revestem-se de importância, pois estas vesículas podem
ajudar a minimizar os efeitos colaterais causados pelas atuais terapêuticas e também podem
servir de veículo para processos de vacinação, favorecendo assim o desenvolvimento de novas
tecnologias que auxiliarão no tratamento do paciente.
28
1. OBJETIVOS
2.1. Objetivo Geral
O objetivo geral deste trabalho foi avaliar o efeito do lupano encapsulado em
lipossomas na atividade leishmanicida e ativação de macrófagos peritoneais murinos.
2.2. Objetivos Específicos
Avaliar:
A citotoxicidade in vitro do lupano lipossomal em macrófagos peritoneais de
camundongos BALB/c.
O crescimento e a sobrevivência in vitro da Leishmania amazonensis em
macrófagos peritoneais murinos após o tratamento com lupano lipossomal;
A produção de IL-10 no sobrenadante dos macrófagos peritoneais murinos
infectados com L. amazonensis e incubados com lupano lipossomal in vitro;
A ação do lupano lipossomal na infecção experimental em camundongos BALB/c;
A produção ex vivo de IL-10 e IL – 12 no sobrenadante de macrófagos de
camundongos infectados com L. amazonensis e tratados com lupano lipossomal.
29
3. METODOLOGIA
3.1 Fluxograma
3.2. Animais
Foram utilizados camundongos da linhagem BALB/c, machos, com 8-10 semanas de
idade, pesando de 20-28g, obtidos do Biotério do Instituto de Pesquisas em Patologias
Tropicais (IPEPATRO). Os animais foram mantidos em condições padronizadas de biotério.
Os experimentos foram realizados de acordo com as normas estabelecidas pela Comissão de
Ética no Uso de Animais (CEUA) do IPEPATRO mediante aprovação do projeto de pesquisa
sob nº 2008/5 (anexo I).
30
3.3. Parasitas
Neste trabalho foram utilizadas formas promastigotas de Leishmania amazonensis
(IFLA/BR/67/PH8), cuja cultura original foi cedida pelo Dr. Francisco Juarez Ramalho Pinto,
da Universidade São Paulo, Ribeirão Preto, São Paulo. As culturas foram mantidas a partir de
camundongos BALB/c, previamente inoculados com 105 promastigotas de L. amazonensis,
pela via subcutânea, na pata traseira direita. Depois de dois meses de infecção, os animais
foram eutanasiados e as patas contendo a lesão foram removidas e a pele necrosada retirada,
em condições estéreis. Em seguida, as patas foram maceradas em meio RPMI liberando as
amastigotas de L. amazonensis.
O material obtido da maceração foi centrifugado a 1000 RPM por 10 minutos a 4ºC. O
sobrenadante foi removido cuidadosamente e o pellet ressuspenso em meio RPMI/SFB
(RPMI suplementado com 10% de Soro Fetal Bovino). Essa cultura foi mantida a 24ºC para a
transformação das amastigotas em promastigotas.
Para a propagação in vitro destas promastigotas, uma alíquota de parasitas, em fase
estacionária de crescimento, foi diluída em eritrosina B 0,04% e contada em câmara de
Neubauer espelhada, em microscópio óptico (aumento de 400X). Os parasitas corados de
vermelho foram considerados mortos e aqueles birrefringentes e móveis foram considerados
vivos. O cálculo foi feito utilizando-se a fórmula:
no de parasitas = nº de parasitas contados x inverso da diluição x 104.
Após a realização dos cálculos, 5x105 promastigotas/mL foram colocadas em meio
RPMI/SFB. Os parasitas foram mantidos a 24ºC e repicados, a cada cinco dias, por sucessivas
passagens, até um máximo de 12 passagens.
3.4 Obtenção do composto bioativo
O Lupano utilizado neste trabalho foi isolado do fruto de Combretum leprosum e
cedido pelo Prof. Dr. Valdir Alves Facundo do Laboratório de Pesquisa em Química de
Produtos Naturais (LPQPN) da Universidade Federal de Rondônia (UNIR), Porto Velho-RO.
31
3.5 Preparação dos lipossomas
Os lipossomas foram preparados conforme descrito por Santos et al. (2006). Na
preparação dos lipossomas foram utilizados os lipídios dipalmitoilfosfatidilcolina (DPPC),
dipalmitoilfosfatidilserina (DPPS) e colesterol, na proporção 5:1:4. Depois de pesados
(10mg:1mg:8mg), os lipídios foram dissolvidos em 2ml de solução clorofórmio/metanol
(1:1). Em seguida, o tubo foi submetido ao vórtex e banho ultrassom (2 minutos vórtex/ 2
minutos banho), repetidas vezes, até os lipídios se dissolverem por completo.
Com a dissolução dos lipídios, a solução clorofórmio/metanol foi removida através de
evaporação, dando origem a um filme de lipídeos na parede interna do recipiente. Este filme
foi secado a vácuo em um dessecador, por cerca de 18h e posteriormente, os lipídeos foram
ressuspendidos em 2ml de tampão Tris-HCl 5mM, pH 7,5. A solução foi incubada por 1 hora
a 60ºC, com agitações em vórtex a cada 10 minutos.
A emulsão foi submetida a um extrusor (LiposoFastTM , Avestin) com uma membrana
de policarbonato com poros de 100 nm de diâmetro, por 20 vezes, para produzir uma
população de lipossoma de tamanho uniforme.
Para a preparação do lupano lipossomal, foi adicionado à solução de lipídeos, 2mg de
lupano no início da preparação. A determinação do tamanho dos lipossomas foi realizada por
espalhamento de luz dinâmico, usando um Beckman Coulter Submicron Particle Analyzer
(modelo N5), com cubetas de 1 cm de caminho óptico. Essa análise foi realizada, em
colaboração com o Dr. Pietro Ciancaglini, no Laboratório de Bioquímica da Faculdade de
Medicina de Ribeirão Preto da Universidade de São Paulo – USP.
3.6. Determinação do potencial zeta
A carga superficial dos lipossomas antes e após permeação e o perfil de incorporação
do lupano para a caracterização do tamanho foram avaliadas a partir de medidas do potencial
Zeta (ζ). O potencial Zeta representa o residual de cargas negativas na superfície das
partículas. As amostras foram adicionadas à cubeta contendo os eletrodos com capacidade
para aproximadamente 1 mL. As medidas foram realizadas com amostras diluídas na faixa de
quatro vezes, utilizando tampão HEPES, como meio de dispersão, a 25ºC.
32
3.7. Obtenção dos macrófagos peritoneais
Para a obtenção de macrófagos peritoneais, camundongos BALB/c foram inoculados,
por via intraperitoneal, com 2 ml de Tioglicolato 3% (GORDON et al., 1974). Após 4 dias os
animais foram eutanasiados por deslocamento cervical e 5 mL de meio RPMI gelado foram
injetados na cavidade peritoneal e em seguida recuperados com a própria seringa. O lavado
peritoneal foi centrifugado a 1000 RPM por 10 min a 4ºC e o sobrenadante desprezado. Em
seguida, o ‘’pellet’’ foi ressuspendido em 5 ml de meio RPMI e as células obtidas, contadas
em câmara de Neubauer. Os macrófagos (5x105/poço) foram plaqueados em placa de 24
poços contendo lamínulas estéreis e incubados a 37ºC em estufa com atmosfera úmida
contendo 5% de CO2 (Estufa modelo RCO3000TVBB, REVCO Technologies, Asheville,
USA).
3.8. Viabilidade celular
A viabilidade celular foi determinada pelo método MTT (brometo de 3-metil-[4-5dimetiltiazol-2-il]- 2,5 difeniltetrazólio), como descrito por REILLY et al, (1998). Neste
método, o MTT é reduzido em células metabolicamente ativas por desidrogenases
mitocondriais. Nesta reação é formado cristal de formazan, um produto de cor roxa solúvel
em DMSO (REILLY et al., 1998).
5
Os macrófagos peritoneais foram plaqueados (1x10 células/poço) em placas de 96
poços. Após 24 horas foram adicionados diferentes concentrações de lipossomos e lupano
lipossomal em cada poço. Após os tempos de incubação 24, 48 e 72 horas foram adicionadas
20 µL de solução de MTT (5 mg/mL). Após 4 horas de incubação a 37ºC em estufa com
atmosfera úmida contendo 5% de CO2, o sobrenadante foi removido e os cristais de formazan
formados foram dissolvidos em 100µl DMSO. A leitura da absorbância foi realizada em
espectrofotômetro de placa a 540 nm.
Os cálculos foram determinados utilizando a média da absorbância dos controles e os valores
expressos em porcentagem conforme a fórmula abaixo.
Viabilidade celular =
Absorbância por poço
Média da absorbância do controle
x 100
33
3.9. Infecção e tratamento de macrófagos peritoneais in vitro
Para avaliação da atividade leishmanicida do lupano-lipossomal, foram realizados
ensaios de infecção em macrófagos peritoneais, obtidos conforme item 3.7. Os ensaios de
infecção foram realizados conforme descrito por Silva-Jardim et al. (2004).
Os macrófagos, depois de quatro horas de incubação, foram lavados duas vezes com
meio RPMI e, em seguida, infectados com promastigotas de L. amazonensis na proporção de
5 parasitas x 1 macrófago. As células infectadas foram incubadas “overnight” a 34ºC em
estufa com atmosfera úmida contendo a 5% de CO2. Após esse período os poços foram
novamente lavados com RPMI e tratados com 6l de lipossoma, 6L de lupano-lipossomal
(6g/mL) e 30L de Pentamidina (6g/mL), em um volume final de 500L/poço.
A Pentamidina foi utilizada como droga de referência. Foram utilizadas células
infectadas não tratadas, como controle positivo da infecção. As culturas infectadas e tratadas
foram mantidas por 24, 48 e 72 horas a 34ºC. Após esses períodos, o sobrenadante das
culturas foi coletado e congelado para posterior dosagem de citocinas. A taxa de infecção e o
número de parasitas intracelulares foram avaliados pela contagem de 100 macrófagos, em
microscópio óptico - aumento de 1000X, após coloração das lâminas pela técnica May
Grünwald-Giemsa (MGG) (modificado de GIAIMIS et al., 1992).
Resumidamente, as células foram lavadas com RPMI sem suplemento e imobilizadas
com soro fetal bovino até a lamínula secar naturalmente em temperatura ambiente. Depois de
secas, o corante May Grünwald foi adicionado sobre as lamínulas por 1 minuto e, em seguida,
adicionou-se água destilada por 1 minuto. Removeu-se a solução corante/água e acrescentouse o corante Giemsa por 2 minutos, que foi preparado no momento do uso (1 gota corante/ mL
água destilada). Finalmente a lamínula foi lavada rapidamente com água destilada e, depois de
seca, montada com bálsamo sobre uma lâmina de vidro.
O índice fagocítico foi determinado utilizando-se a fórmula:
Índice fagocítico: % de macrófagos infectados x no total de leishmania
3.10 Infecção e tratamento de camundongos BALB/c in vivo
Para a realização dos ensaios in vivo, 36 camundongos BALB/c foram inoculados na
pata direita traseira com 105 promastigotas de L. amazonensis em PBS. Após 6 semanas, o
34
tratamento foi iniciado e os camundongos foram separados, de acordo com o tratamento
recebido, em 4 grupos de 5 animais:
Grupo 1 – Tris (controle negativo experimental)
Grupo 2 – Lipossoma (controle negativo)
Grupo 3 – Lupano encapsulado em lipossoma (lupano-lipossomal)
Grupo 4 – Pentamidina (controle positivo)
Adotou-se a inoculação de 100L da substância correspondente a cada grupo através
da via intraperitoneal, por quinze dias, com concentrações de 6g/g de lupano-lipossomal e
4mg/Kg de Pentamidina. Conforme indicação de tratamento pelo Ministério da Saúde, a
Pentamidina foi administrada em dias alternados.
A progressão da lesão foi monitorada 2 vezes por semana, através da medida do
tamanho das patas com o auxílio de um paquímetro. A evolução da doença nos animais
infectados e no grupo controle foi avaliada semanalmente, após o início do tratamento, por
um período de três semanas, pela comparação do tamanho da lesão da pata infectada com a
medida da pata contra lateral não infectada. Os resultados foram expressos como média da
diferença do tamanho da pata infectada e da contra lateral não infectada. Após cinco dias do
final do tratamento os animais foram eutanasiados e os macrófagos peritoneais foram
coletados, conforme item 3.6. As culturas de macrófagos foram incubadas em estufa a 37ºC
por 24, 48, 72 e 96 horas. Após cada período os sobrenadantes foram coletados e
armazenados -20ºC para posterior dosagem de citocinas.
3.11. Determinação da produção de citocinas in vitro e ex vivo
As citocinas IL-10, TNF e IL-12 foram quantificadas nos sobrenadantes das culturas
de macrófagos peritoneais in vitro e de sobrenadantes de macrófagos peritoneais ex vivo.
Para cada citocina, as dosagens foram feitas através do teste imunoenzimático ELISA
de captura. Para isso foi utilizado o Kit DuoSet, R&D Systems e BD Pharmingen de acordo
com as instruções dos fabricantes.
Resumidamente, as placas de 96 poços foram adsorvidas com anticorpo de captura,
monoclonal, obtidos de rato, anti-citocina de camundongo, na concentração adequada para
cada citocina em PBS, pH 7,2 e as placas incubadas “overnight” à temperatura ambiente. No
35
dia seguinte as placas foram lavadas três vezes com PBS, pH 7,2, contendo 0,05% de Tween20 (PBS-T) e bloqueadas com BSA a 1% em PBS (PBS/BSA, com 5% de sacarose e 0,5% de
azida sódica) à temperatura ambiente por 60 min.
Após a incubação, as placas foram lavadas três vezes com PBS-T. Após a última
lavagem foram adicionados a cada poço 100µL do padrão de citocinas ou dos sobrenadantes
das culturas de células a serem testados.
As placas foram incubadas à temperatura ambiente por 120 min, e lavadas três vezes
com PBS-T. Em seguida, foi adicionado o anticorpo monoclonal de cabra (anticorpo anticitocina de camundongo) marcado com biotina, diluído à concentração adequada de cada
citocina em diluente de reagente (1%BSA, 0,05% de Tween 20 em PBS, pH 7,2-7,4).
As placas foram incubadas a temperatura ambiente por 120 min e lavadas três vezes
com PBS-T, sendo então adicionados 100µL/poço do conjugado peroxidase-estreptavidina
diluído 1/200 em diluente de reagente e incubadas novamente à temperatura ambiente por 20
min. Após este período de incubação as placas foram lavadas três vezes com PBS-T e em
seguida adicionadas de 100µL do substrato [10mM de tampão citratofosfato, contendo
0,4mM de tetrametilbenzidina (SIGMA) e 1,2mM de H2O2 (Mallinckrodt Chemical)] em cada
poço.
A reação foi interrompida adicionando-se 50µL de H2SO4 2N em cada poço. A
absorbância foi lida a 450nm em espectrofotômetro UV/visível para microplacas (Multiskan
Ascent, Labsystems) e as concentrações de cada citocina foram quantificadas utilizando-se a
curva padrão, previamente estabelecida com quantidades conhecidas dos padrões das
citocinas. Os resultados foram expressos em pg/mL.
3.12 Análise histopatológica da lesão da pata dos camundongos infectados com L.
amazonensis
Após os animais serem eutanasiados, as patas foram coletadas e fixadas em formol
10% por um período de 24 horas. Decorrido este período, as patas foram estocadas em
formalina tamponada (10% v/v) até o processamento histológico, que foi realizado pela Dra
Vanessa Migliaccio da Faculdade São Lucas. Posteriormente, as mesmas foram
descalcificadas em solução de EDTA a 10% em PBS por 4 dias a uma temperatura de 4°C. As
amostras foram então submetidas ao processo de inclusão em parafina para secção sagital em
cortes de 5 µm de espessura. Os cortes foram desidratados e diafanizados em concentrações
36
crescentes de álcoois e xilois, corados com hematoxilina e eosina e cobertos com lamínulas e
meio de montagem permanente com bálsamo do Canadá sintético para posterior analise em
microscopia de luz em aumento de 400 vezes para avaliar o padrão e intensidade das
alterações teciduais e infiltração celular.
3.13 Análises Estatísticas
A análise estatística dos resultados foi realizada por intermédio do programa
estatístico GraphPad Instat aplicando-se análise de variância com determinação do nível de
significância para p<0,05, através de comparações múltiplas (teste de Tukey).
Todos os experimentos foram realizados usando cinco animais por infecção e cada
determinação foi executada em triplicata. A ANOVA de um fator e ANOVA de dois fatores
foram realizados utilizando-se o programa GrafhPad prism 5 Demo 2.03 (SPSS Inc. 19921997).
3.14. Soluções utilizadas
Tampão fosfato-salina (PBS)
Solução estoque de Salina (9%)
NaCl
90 g
Água destilada
q.s.p. 1000 ml
Solução Salina (0,9%)
Solução estoque de salina
100 ml
Água destilada
900 ml
Solução estoque de Fosfato
NaH2PO4H2O
3,58 g
Na2HPO412H2O
26,5 g
Água destilada
q.s.p. 1000 mL
37
Solução Fosfato – Salina
Solução estoque de Fosfato
100 mL
Solução estoque de Salina
100 mL
Água destilada
800 mL
Meio RPMI
RPMI-1640
10,4 g
Hepes
2,383 g
Na2HCO3
2,0 g
Água destilada
q.s.p. 1000mL
Meio RPMI suplementado
Meio RPMI
90 mL
Soro Fetal bovino
10 mL
Gentamicina 50µg/mL
100µL
Solução de eritrosina B 0,4% (p/v)
Eritrosina B
0,04 g
PBS
100 mL
Solução Azul Tripan (1%)
Azul Tripan X-100
1g
Água destilada
q.s.p. 100 mL
Caldo de Tioglicolato (4%)
Tioglicolato
8g
Água destilada
200 mL
May Grünwald-Giemsa (Eosin methyle blue)
May Grünwald-Giemsa
0,2 g
Álcool metílico
100 mL
Dissolver em banho-maria à 37ºC e filtrar após 24 horas.
38
Giemsa (azul Eosin methyle blue)
Giemsa
0,3 g
Álcool metílico
25 mL
Glicerina
25 mL
Filtrar após uma semana.
Tampão de Lavagem para Dosagem de Citocinas:
PBS pH 7.4
0,05% Tween -20
Tampão de bloqueio para Dosagem de Citocinas:
PBS pH 7.4
1% BSA
5% Sucrose
0,05% NaN3 (azida sódica)
Tampão de diluição para Dosagem de Citocinas:
PBS pH 7.4
1% BSA
Solução Substrato para Dosagem de Citocinas:
Mix de reagent A + B (1:1)
Estrepto-avidina Biotina
1:200 em tampão de diluição, 30 min antes do uso e proteger da luz.
39
4. Resultados
4.1. Determinação do tamanho dos lipossomas
Para avaliar a ação do lupano lipossomal na ativação dos macrófagos peritoneais de
camundongos BALB/c infectados com L. amazonensis in vivo e in vitro foram construídos
vesículas lipossomais contendo o princípio ativo. O processo utilizado para essa construção
foi o sistema de extrusão, que tem como característica a produção de lipossomos com
formação do tipo LUV. São vesículas maiores que contêm uma só parede lipofílica e um
compartimento aquoso. Estas vesículas possuem tamanhos acima de 100nm, são unilamelares
e consideradas de tamanho grande.
Para verificar a formação dos lipossomas e também a homogeneidade no tamanho das
partículas foi utilizado o analisador de partículas Beckman Coulter Submicron Particle Size
Analyzer. Para isto foram preparados lipossomas contendo o composto bioativo e os lipídios
estruturais, formando assim lupano lipossomal; e para controle foram preparadas amostras de
lipossoma vazio, sem composto ativo, denominados apenas de lipossomos.
A análise por espalhamento de luz dinâmico mostrou que foi obtida uma população
homogênea de vesículas, tanto de lipossomos quanto de lupano lipossomal. A figura 8 mostra
que o lupano lipossomal apresentou tamanho em torno de 146,3nm e o lipossomo de
214,4nm.
40
A
B
Figura 8: Distribuição do tamanho das vesículas lipossomais. Determinação do tamanho, em nanômetros
(nm), dos lipossomos vazios (A) e do lupano lipossomal (B). Teste realizado através de espalhamento de luz
dinâmico no analisador de tamanho de partículas Beckman Coulter Submicron Particle Analyzer. A tabela acima
dos gráficos mostra os parâmetros utilizados e os resultados obtidos pelo equipamento.
41
4.2. Potencial Zeta
Partículas em suspensão apresentam acúmulo de carga superficial que origina um
potencial elétrico [potencial Zeta – (ζ)]. A medida desta propriedade permite obter
informações sobre a estabilidade do sistema e de como as propriedades superficiais são
modificadas nos processos e formulações. A tabela 1 apresenta os resultados do potencial
Zeta do lipossomo e lupano lipossomal.
De acordo com os dados obtidos, não houve diferença significativa no potencial zeta
das vesículas mesmo quando o lupano estava encapsulado. Os valores mostram que a
diferença no potencial está situada entre -52.5 e -51,1 para os lipossomos vazios e lupano
lipossomal.
Tabela 2: Potencial Zeta das vesículas lipossomais (mV)
Amostras
Potencial Zeta (mv)
Lipossomo
-52.5
Lupano lipossomal
-51.1
4.3. Avaliação da viabilidade do lupano-lipossomal em macrófagos peritoneais de
BALB/c.
De acordo com o estudo realizado por Teles (2011), o lupano apresentou ação
leishmanicida em promastigotas e amastigotas de L. amazonensis in vitro, porém na
concentração de 10 μg/mL apresentou toxicidade para as células em torno de 50%. Dessa
forma, visando diminuir os efeitos citotóxicos do lupano, o mesmo foi encapsulado em
vesículas lipídicas.
Com relação a análise de viabilidade, podemos observar na Figura 8 que os
tratamentos realizados, nos períodos de 24 e 48 horas, com as concentrações de 1 a 5ug/mL
de lipossomo, as amostras apresentaram aproximadamente 80% de células viáveis. Nas
concentrações de 10 a 80ug/mL de lipossomo, a viabilidade foi de aproximadamente 60%. Já
nas concentrações entre 160 a 1280ug/mL, o lipossomo apresentou aproximadamente 50% da
viabilidade das células.
Ainda com relação à análise de viabilidade, no período de 72 horas de incubação com
as concentrações de 1 a 10ug/mL, a viabilidade foi de aproximadamente 70%; Já nas
42
concentrações de 20 a 320ug/mL, a viabilidade foi de aproximadamente 60% e nas
concentrações de 640 a 1280ug/mL este índice foi de, aproximadamente, 40% de células
viáveis.
No tratamento com o lupano lipossomal, em 24 e 48h de incubação, nas concentrações
de 1 a 10ug/mL a viabilidade foi de cerca de 78%. Para concentrações entre 20 a 640g/mL
as células viáveis eram de aproximadamente 60%. Já no período de 72h, os macrófagos
tratados com 1µg/mL de lupano lipossomal apresentaram uma viabilidade de cerca de 80%, já
as concentrações de 1280g/mL apresentaram viabilidade de cerca de 50%.
43
AA
24 horas
100
viabilidade celular(%)
80
60
40
20
80
60
40
20
80
16
0
32
0
64
0
12
80
40
Concentração (g/mL)
B
48 horas
20
5
1
80
16
0
32
0
64
0
12
80
40
20
5
10
1
Concentração (g/mL)
10
0
0
48 horas
E
100
viabilidade celular (%)
100
80
60
40
20
80
60
40
20
16
0
32
0
64
0
12
80
80
40
20
1
80
16
0
32
0
64
0
12
80
40
20
5
10
1
5
0
0
10
viabilidade celular(%)
100
viabilidade celular (%)
D
24 horas
Concentração (g/mL)
Concentração (g/mL)
72 horas
C
viabilidade celular (%)
80
60
40
20
80
60
40
20
16
0
32
0
64
0
12
80
80
40
20
10
5
1
16
0
32
0
64
0
12
80
80
40
20
10
0
5
0
1
viabilidade celular (%)
F
100
100
\
72 horas
Concentração (g/mL)
Concentração (g/mL)
Figuras 8: Viabilidade celular do lupano lipossomal. Os macrófagos peritoneais foram plaqueados a 1x10 5
células/poço em placas de 96 poços. Após 24 horas foram adicionadas diferentes concentrações de lipossomos
(A – C) ou lupano lipossomal (D - F) em cada poço. Após 24, 48 e 72h, foram adicionados 20 µL de solução de
MTT na concentração de 5 mg/ml. Após 4 horas de incubação a 37ºC com 5% de CO2, o sobrenadante foi
removido e o cristal de formazan formado foi dissolvido em DMSO. A leitura foi realizada em
espectrofotômetro a 540 nm. Os dados representam a média de 3 experimentos feitos em triplicata.
44
4.4 Ação in vitro do lupano lipossomal na infecção por L. amazonensis
Para avaliar a ação do lupano lipossomal em macrófagos peritoneais de camundongos
infectados com L. amazonensis, as células infectadas foram tratadas com 6µg/mL de
lipossomo, lupano lipossomal e Pentamidina. Após 24, 48 e 72 horas de tratamento, as
lamínulas foram coradas para a contagem dos macrófagos infectados e dos parasitas
intracelulares.
Com 24h de tratamento, os grupos tratados com lipossomo e com o lupano lipossomal
não apresentaram diferença significativa no índice fagocítico em relação ao controle infectado
e não tratado (Figura 9A). Os macrófagos tratados com a pentamidina apresentaram índice
fagocítico de cerca de 30% em relação ao controle sem tratamento. A partir de 48h de
tratamento, pode-se observar que o índice fagocítico dos macrófagos tratados com lupano
lipossomal reduziu 35% quando comparado com controle sem tratamento (Figura 9B). E após
72h de tratamento o índice fagocítico foi de 48% nos macrófagos tratados com lupano
lipossomal, apresentando uma diferença de 10% em relação aos tratados com Pentamidina
(Figura 9C). Houve também uma diminuição no índice fagocítico dos macrófagos tratados
com o lipossomo de 17,03% em relação ao grupo controle sem tratamento.
As figuras 10 mostra que após 24h de tratamento as células do grupo controle
apresentaram uma média de 4,36 amastigotas intracelulares, já os macrófagos tratados com
lupano-lipossomal a média era de 3,39 amastigotas, indicando uma redução significativa de
22,24% (<p0,05). Com 48h de tratamento, o grupo lupano-lipossomal reduziu
significantemente para 2,90 amastigotas, ocorrendo uma diferença de 55,56% (p<0,05) em
relação ao grupo controle, que apresentou uma média de 6,54 amastigotas intracelulares. Em
72 h, os macrófagos tratados com lupano lipossomal continha 3,84 parasitas por célula,
enquanto os macrófagos do grupo controle apresentavam 10,03 amastigota, indicando com
isto uma diminuição significativa de 61,71% (p<0,05). Os macrófagos tratados com
pentamidina em 72h continham 1,99 amastigota/célula, uma redução significativa de 80,15%
(p<0,05) em relação ao controle sem tratamento. Quando comparado o lupano com a
pentamidina esta diferença é de 18% (<p0,05).
45
24 horas
A
Indice fagocitico (%)
150
100
50
a
in
en
ta
m
id
ss
om
al
o
so
m
P
Lu
pa
no
Indice fagocitico (%)
150
lip
o
B
48 horas
Li
po
s
C
on
tr
ol
e
0
100
50
100
lip
o
id
in
a
pe
nt
am
ss
om
al
o
Lu
pa
no
C
Indice fagocitico (%)
so
m
150
C
72 horas
Li
po
s
on
tr
ol
e
0
50
a
id
en
ta
m
P
ss
om
lip
o
Lu
pa
no
in
al
o
so
m
Li
po
s
C
on
tr
ol
e
0
Figuras 9: Índice fagocítico de macrófagos peritoneais de camundongos BALB/C tratados com lupanolipossomal. Macrófagos peritoneais foram infectados com promastigotas de L. amazonensis em fase estacionaria
de crescimento na proporção de 5 parasitos por célula. As células infectadas foram tratadas com 6g/mL de
lupano-lipossomal, lipossomo e pentamidina por 24 (A), 48 (B), e 72h (C). O controle são macrófagos infectados
sem tratamento. Cada barra representa a média + erro padrão de três experimentos independentes, que foram
realizados em triplicata. Diferenças significativas estatisticamente (p<0,05) em relação ao controle são indicadas
pelo símbolo (*), em relação ao lipossomo pelo símbolo (≠), e em relação ao lupano lipossomal pelo símbolo
(**).
46
24 horas
1200
1000
800
600
200
a
id
in
al
lip
o
Pe
nt
am
ss
om
so
m
48 horas
Lu
pa
no
Li
po
s
1000
800
600
400
200
1000
id
in
a
al
en
ta
m
ss
om
so
m
P
lip
o
72 horas
Lu
pa
no
Li
po
s
1200
o
0
on
tr
ol
e
800
600
400
200
in
a
m
Pe
nt
a
om
os
s
Lu
pa
no
id
al
o
so
m
po
s
Li
C
on
tr
ol
e
0
lip
Amastigotas/100 Macrófagos
1200
o
0
C
C
Amastigotas/100 Macrófagos
B
400
Co
nt
ro
le
Amastigotas/100 Macrófagos
A
Figura 10: Análise do crescimento e da sobrevivência dos parasitas dentro das células hospedeiras após
tratamento com lupano-lipossomal. Os macrófagos peritoneais infectados in vitro foram tratados com 6 μg/ml
de lipossomos, lupano lipossomal ou pentamidina, tendo como controle, macrófagos infectados sem tratamento.
Cada barra representa a média + erro padrão de três experimentos independentes, realizados em triplicata.
Diferenças significativas estatisticamente (p<0,05) em relação ao controle são indicadas pelo símbolo (*), em
relação ao lipossomo pelo símbolo (≠) e em relação ao lupano lipossomal pelo símbolo (**).
47
4.5. Avaliação da ação do lupano lipossomal na infecção experimental de
camundongos BALB/c com L. amazonensis.
Para avaliar a ação leishmanicida do lupano lipossomal em modelo animal da doença,
camundongos da linhagem BALB/c foram infectados com 105 promastigotas de L.
amazonensis e, após seis semanas, foram tratados durante quinze dias consecutivos com
100µl de TRIS-HCl (5 Mm, pH 7,5), lipossomo, lupano lipossomal (6µg/g), e Pentamidina
(4µg/g) por via intraperitoneal, sendo que o grupo Pentamidina foi tratado em dias alternados
de acordo com materiais e métodos item (3.10).
A figura 11 mostra a progressão da lesão das patas dos animais, sendo o aumento da
lesão uma das características da leishmaniose nos camundongos sem tratamento. Pode-se
notar que no 21º dia, os animais dos grupos lipossomo, lupano lipossomal e pentamidina
apresentaram uma diminuição do tamanho da lesão quando comparado ao grupo controle sem
tratamento. O grupo lupano lipossomal apresentou uma redução de aproximadamente 50% e
os grupos Lipossomo e Pentamidina cerca de 30%.
Observações histológicas preliminares revelaram que há diferenças na infecção dos
tecidos entre as amostras analisadas. Numerosos macrófagos apresentando citoplasma, grande
e claro e vacuolizado foram encontrados na derme dos camundongos do grupo controle,
infectados com L. amazonensis e tratados com tris (Figura 12A). Os macrófagos foram
fortemente parasitados, como indicado pela presença de um grande número de
amastigotas no interior dos vacúolos (setas). Já os camundongos infectados e tratados com o
lupano
lipossomal
apesar
de
apresentar
uma
vacuolização
grave,
intensa destruição da derme, não apresentaram parasitas aparentes (Figura 12B).
com
1.0
0.9
0.8
0.7
0.6
0.5
0.4
0.3
0.2
0.1
0.0
controle
Lipossomo
Lupano lipossomal
Pentamidina
21
18
15
11
7
4
1
Tamanho da lesão
48
Dias Dias
de Tratamento
Figura 11: Avaliação do efeito do lupano lipossomal na infecção experimental de camundongos BALB/c
com L. amazonensis Camundongos BALB/c foram inoculados com promastigotas de L. amazonensis e após seis
semanas foram tratados por via intraperitoneal, durante 18 dias com 100ul de Tris (controle), 100ul de
lipossoma, 100ul de lupano lipossomal (6µg/g), e 100µl de Pentamidina (4µg/g). O tamanho da lesão da pata foi
monitorado com o auxilio de um paquímetro durante 21 dias sendo duas medidas por semana. Os dados
representam a média aritmética ± desvio padão dos valores obtidos para as lesões em dois experimentos
independentes. Em cada experimento foram utilizados cinco animais por grupo. (*) indica a diferença
estatisticamente significativa a partir do 15ª dia de tratamento entre os grupos lupano lipossomal e lipossomo
(p< 0,05).
49
Figura 12. Análise histopatológica da lesão da pata dos camundongos infectados com L. amazonensis e
tratados com o lupano-lipossomal. (A) animais controle, inoculados com tampão Tris-HCl. (B) animais
tratados com lupano-lipossomal. As setas indicam ninhos de amastigotas.
50
4.6 Avaliação da produção de IL-10 por macrófagos peritoneais de camundongos
BALB/c infectados com Leishmania amazonensis e tratados com o lupano-lipossomal in
vitro
Para avaliar o efeito do lupano lipossomal na ativação dos macrófagos peritoneais
infectados, o sobrenadante das culturas tratadas foi coletado nos diferentes tempos e utilizados
para a dosagens de citocinas.
Podemos observar, pela analise da figura 13A, que em 24h os macrófagos do grupo
controle liberaram cerca de 60 pg/mL de IL10. Já no grupo infectado e no grupo tratado com
lipossoma vazio a produção foi de aproximadmente 100 pg/mL. Já o grupo tratado com
lupano lipossomal produziu, aproximadamente, 60 pg/mL dessa citocina. Em comparação ao
grupo de macrófagos infectados e não tratados e o grupo tratado com lipossomo, os
macrófagos do grupo tratado com o lupano lipossomal apresentaram uma redução
significativa na produção de IL-10. O grupo tratado com lupano lipossomal apresentou nível
de IL10 semelhante ao grupo controle e ao grupo tratado com Pentamidina, nosso tratamento
de referência. Em 48h, os grupos analisados produziram cerca de 70 pg/mL de IL-10, não
havendo diferença significativa na produção desta citocina entre esses grupos. Já o grupo
controle liberou aproximadamente 55 pg/mL de IL-10 (Figura 13B).
4.7 Avaliação da produção de citocinas por macrófagos peritoneais de
camundongos BALB/c infectados com Leishmania amazonensis e tratados com o lupanolipossomal ex vivo
Para a obtenção dos sobrenadantes para dosagens de citocinas, os camundongos
BALB/c foram infectados conforme o item materiais e métodos (3.10). Após seis semanas da
infecção, foram tratados, durante 15 dias em grupos distintos, com diferentes tratamentos
previstos para os respectivos grupos. No vigésimo dia, os animais foram eutanasiados por
deslocamento cervical, PBS gelado foi injetado na cavidade peritoneal de cada camundongo e
os macrófagos foram coletados. Plaqueou-se, então, 1x105 células que foram incubadas em
estufa a 37ºC nos períodos de 48 e 96 horas. Após cada período, os sobrenadantes foram
coletados e armazenados a menos 20ºC para dosagem de citocinas.
51
A
150
*
*
pg/mL
100
**
50
In
fe
ct
ad
o
Li
po
Lu
ss
pa
om
no
o
lip
os
so
m
al
Pe
nt
am
id
in
a
C
on
tr
ol
e
0
B
pg/mL
150
100
*
*
50
C
on
tr
ol
e
In
fe
ct
ad
o
Li
po
Lu
ss
pa
om
no
o
lip
os
so
m
al
Pe
nt
am
id
in
a
0
Figura 13: Produção de IL-10 por macrófagos de camundongos BALB/c infectados com Leishmania
amazonensis e tratados com o lupano-lipossomal in vitro. Os macrófagos peritoneais de camundongos
BALB/c foram plaqueados, infectados e tratados como descrito em materiais e métodos (item 3.8). O
sobrenadante das culturas foi utilizado para a dosagem da citocina após 24h (A) e 48h (B) de tratamento. Como
controle foram utilizadas culturas de macrófagos não infectados e sem tratamento. (*) indica a diferença
estatisticamente significativa (p< 0,1), do nivel de citocina produzidas pelos macrófagos em relação ao grupo
controle, e em relação ao lipossoma pelo símbolo (**). Os dados representam a média de três experimentos
feitos em duplicata.
52
Os macrófagos dos animais infectados e não tratados apresentaram aumento
significativo na produção de IL-10 (450pg/mL) quando comparado ao grupo não infectado
(cerca de 200pg/mL). Já o grupo tratado com lupano lipossomal apresentou uma redução
significativa nos níveis desta citocina em relação ao grupo controle e ao grupo infectados sem
tratamento (Figura 14A).
Em relação a IL-12, a figura 14B mostra que os macrófagos infectados sem tratamento
e tratados com lipossomo e lupano lipossomal apresentaram um aumento significativo da
produção desta citocina quando comparado ao grupo não infectado e não tratado. Entretanto,
os grupos lipossomo e lupano lipossomal produziram níveis mais altos de IL 12 quando
comparados ao grupo infectado.
53
600
*
A
pg/mL
400
**
200
**
**
50
pg/mL
40
**
*
**
*
30
20
10
C
on
tr
ol
e
0
#
**
In
fe
ct
ad
o
Li
po
Lu
ss
pa
om
no
o
lip
os
so
m
al
Pe
nt
am
id
in
a
B
In
fe
ct
ad
o
Li
po
Lu
ss
pa
om
no
o
lip
os
so
m
al
Pe
nt
am
id
in
a
C
on
tr
ol
e
0
Figura 14: Avaliação da produção ex-vivo de citocinas por macrófagos peritoneais de camundongos
BALB/c infectados com Leishmania amazonensis e tratados com o lupano-lipossomal. (A) produção de IL10 no sobrenadante de macrófagos após 96 h de incubação ex vivo. (B) produção de IL-12 após 48h de
incubação ex vivo. As concentrações das citocinas foram determinadas por ELISA de captura (Pharmingen).
Cada ponto no gráfico representa a média da produção da citocina, em picogramas por mililitro (pg/ml). O
símbolo (*) indica a diferença estatísticamente significativa em relação ao controle, e em relação ao grupo
infecatodo pelo símbolo (**), e em relação ao lipossomo pelo símbolo (≠) e pelo símbolo ( #) em relação ao
lupano lipossomal (p< 0,1).
54
5. DISCUSSÃO
Leishmania amazonensis é um dos principais agentes etiológicos de um grande
espectro de formas clínicas da leishmaniose e apresenta ampla distribuição geográfica nas
Américas, coincidindo com áreas comuns de transmissão de outras espécies de leishmania.
Em Rondônia, a leishmaniose é um dos maiores problemas de saúde pública do
Estado. Segundo dados do Ministério da Saúde, a região é altamente endêmica. Em 2009, o
estado de Rondônia notificou 1.035 casos de leishmaniose, distribuídos em todo o Estado,
sendo que o município de Vilhena apresentou o maior percentual. Esta Unidade Federativa
tem a terceira maior incidência do país, cerca de 109/100 mil habitantes (MS, 2009).
Conforme relata HANDMAN (2000) e BOGDAN (1996; 2000), a susceptibilidade ou
resistência do hospedeiro vertebrado à infecção está relacionada à espécie de leishmania, aos
mecanismos naturais de defesa do hospedeiro, assim como a imunidade adquirida por
exposições anteriores, o que acarreta diferentes quadros clínicos da doença.
Os macrófagos agem como células processadoras e apresentadoras de antígenos e
finalmente, quando as células T respondem ao antígeno e liberam citocinas, estas agem nos
macrófagos causando sua ativação. As principais funções desta célula na defesa do organismo
são limitar a disseminação inicial ou crescimento de agentes infecciosos e modular as reações
imunológicas subsequentes, tendo função tanto na resposta imune inata quanto na adaptativa
(STAFFORD et al., 2002). Os macrófagos desempenham um papel crucial na infecção por
leishmania e um tratamento bem sucedido de todas as formas de leishmaniose depende da
eliminação eficiente dos parasitas por macrófagos ativados.
O tratamento clínico das leishmanioses baseia-se na aplicação de compostos
antimoniais pentavalentes, dos quais o Pentostan® (estibogluconato de sódio), não
comercializado no Brasil, e Glucantime® (antimoniato de N-metilglucamina) são os mais
usados. Entretanto, tais fármacos causam toxicidades renal, hepática e cardíaca. Além disso,
têm custo elevado e dificuldade de logística de administração, haja vista terem de ser
administrados por vários dias ininterruptamente. Dessa forma, o paciente, na maioria das
vezes, inicia o tratamento, mas não o completa pelas dificuldades inerentes ao tratamento da
doença e pelo aumento do número de casos de resistência do parasita e de recidivas. O
controle da transmissão do parasita pode constituir uma alternativa importante
(KEDZIERSKI, 2009).
55
Diversos estudos têm sido realizados no intuito de se desenvolver novos métodos de
tratamento capazes de controlar o desenvolvimento do parasita, sem, contudo, gerar efeitos
adversos ao hospedeiro. A utilização de extratos de plantas tem representado um importante
campo para o estudo de novos fármacos.
(MAES et al. 2004), demonstraram que um
triterpeno extraído da planta Maesa balansae, apresentou uma potente atividade leishmanicida
ao ser testado em L. infantum. O mesmo grupo também mostrou a capacidade leishmanicida
de outros extratos extraídos de M. lanceolata e M. sinensis sobre L. donovani.
Outra alternativa bastante estudada tem sido a utilização de moléculas carreadoras,
como lipossomas, por exemplo. Estes sistemas de vesículas carreadoras podem auxiliar no
tratamento da leishmaniose controlando a liberação de drogas, aumentando a farmacocinética
destas drogas nos tecidos e reduzindo a toxicidade. São estruturas versáteis, capazes de
carregar substâncias hidrofílicas e hidrofóbicas, com a característica de reduzir a toxicidade
da substância. Além disso, permitem modificações na sua composição lipídica, que
endereçam o lipossomo para alvos celulares específicos tais como os macrófagos
(BHOWMICK, 2009).
Os macrófagos são as principais APCs responsáveis pelo processamento e
apresentação de partículas de antígeno, incluindo os antígenos lipossomais e também as
principais células efetoras na resposta imune contra protozoários do gênero Leishmania
(LASIC & PAPAHADJOPOULOS, 1995; LASIC, 1998).
Para o desenvolvimento de novos medicamentos, duas estratégias diferentes estão
atualmente disponíveis. A primeira estratégia envolve o planejamento síntese de novas
substâncias ativas ou de fármacos já conhecidos com modificações químicas. A segunda
estratégia envolve a associação reversível de fármacos já em uso a um sistema transportador,
visando direcionar o fármaco para as células-alvo, reduzir a toxicidade dos fármacos, protegêlos contra a degradação e promover a sua liberação controlada (FRÉZARD et al., 2005).
Dentro deste contexto a micro e nanotecnologia vêm contribuindo nos últimos 20 anos,
através dos vários tipos de partículas para a veiculação de fármacos. A veiculação de
fármacos constitui a forma mais moderna de administração por proporcionarem proteção,
liberação controlada e/ou direcionamento específico. Os fármacos veiculados representam
novos medicamentos, por alterarem a farmacocinética em relação aos mesmos fármacos na
forma livre (D'AQUINO et al., 2006; RAWAT et al., 2006).
As vesículas carreadoras lipossomais são ferramentas importantes para o tratamento de
várias doenças, pois elas são capazes de reter os princípios encapsulados e direcioná-los aos
alvos celulares. Recentemente foi mostrado que a encapsulação de um antimonial trivalente
56
em lipossomas reduz sua toxicidade aguda. Além disso, lipossomas “furtivos”, ao contrário
dos lipossomas “convencionais”, mostraram-se capazes de aumentar a eficácia do antimonial
trivalente em modelo experimental de esquistossomose mansoni.
Lipossomas furtivos ou de longa duração in vivo são obtidos por diferentes métodos,
incluindo o revestimento da superfície lipossômica com componentes hidrofílicos naturais
como o monossialogangliosídeo (GM1) e fosfatidilinositol, ou de polímeros hidrofílicos
sintéticos, especificamente os polietilenoglicóis (PEG) (SAGRISTÁ et al., 2000;
TORCHILIN, 2005). A camada hidrofílica superficial destes polímeros aumenta o tempo de
circulação dos lipossomas prevenindo o reconhecimento e consequente associação às
opsoninas no plasma, desse modo, inibindo o processo de reconhecimento molecular e a
captura pelas células do sistema fagocitário mononuclear, principalmente as células de
Kupffer no fígado (NEEDHAM et al., 1992).
Lipossomas convencionais são compostos de fosfolipídeos e colesterol, além de um
lipídeo com carga negativa ou positiva para evitar a agregação das vesículas, aumentando a
estabilidade em suspensão. In vivo os lipossomas convencionais são reconhecidos pelo
sistema fagocitário mononuclear, sendo, então, rapidamente removidos da circulação
(VEMURI & RHODES, 1995). Já foi demonstrado que os lipossomas representam sistemas
de transporte promissores para os antimoniais trivalentes no tratamento das leishmanioses e
da esquistossomose.
O presente estudo avaliou a ação leishmanicida e a ativação macrofágica do lupano
encapsulado em lipossomas. TELES (2007) demonstrou que formas promastigotas e
amastigotas de L. amazonensis têm seu crescimento inibido quando submetidas ao tratamento
com o extrato etanólico dos frutos de C. leprosum e com o lupano, um triterpeno abundante
isolado dessa espécie.
Este é o primeiro relato na literatura da atividade leishmanicida do lupano isolado de
C. leprosum (TELES, 2011). Relatos anteriores são referentes a propriedades antiofídicas,
antiinflamatórias e antinociceptivas dessa planta (FACUNDO et al., 1993; PIETROVSKI et
al., 2006). Baroni (2009 – Dissertação de mestrado) mostrou que o lupano pode ser usado em
formulação lipossomal, contendo colesterol e fosfatidilserina e que esta formulação apresenta
atividade leishmanicida. Entretanto, o efeito do lupano lipossomal sobre a ativação do
macrófago ainda não havia sido determinada. Para que possam ser considerados ideais para o
uso terapêutico, os lipossomas devem apresentar algumas características: proteger o fármaco
dos processos metabólicos, proteger os tecidos adjacentes e aumentar a captação do fármaco
pelas células alvo, ampliando sua eficácia (FUSAI et al., 1995).
57
O tamanho e as características físico-químicas do lipossoma também devem ser
levados em consideração. As vesículas unilamelares grandes (LUVs), são lipossomos
formados por uma única bicamada lipídica e com tamanhos superiores a 100 nm. São modelos
melhor definidos estruturalmente, sendo muito utilizados quando são necessários sistemas de
interpretação mais simples como mimetizadores da membrana plasmática. As SUVs são
menores em relação às LUVs, com diâmetros entre 25 e 50nm. São modelos muito utilizados
em estudos de superfície. Podem utilizar-se, também, vesículas unilamelares gigantes (GUV),
modelos que apresentam tamanhos superiores a 1 μm (LASIC, 1993; 1995.; PERKINS, et. al.
1993, FERREIRA, 2005). No presente trabalho, os modelos membranares selecionados para
os estudos realizados foram as vesículas unilamelares grandes (100 nm) que, apresentam a
vantagem de serem facilmente caracterizadas.
Assim a distribuição do tamanho das vesículas lipossomais construídas mostrou que os
lipossomos vazios apresentaram o tamanho de 214,4nm e o lupano-lipossomal 146,3nm,
sendo que estes possuem populações homogêneas em relação ao tamanho das vesículas
formadas. Estes resultados foram determinados por espalhamento dinâmico de luz, técnica
que emprega auto correlação para analisar as flutuações na intensidade da luz espalhada
gerada pela difusão das vesículas em dispersão, fornecendo o diâmetro médio das vesículas
(FERREIRA, et. al. 2005).
A determinação do Potencial-Zeta também pode ser útil na elucidação do mecanismo
de associação de fármacos às vesículas (ALONSO, et. al, 1991). Quando analisados as
vesículas lipossomais e lupano lipossomal pelo Potencial--Zeta os resultados obtidos ficaram
situados entre -52,5 para o lipossomo controle e -52,1 para o lupano lipossomal, os resultados
mostraram um baixo grau de polidispersidade, indicando que as preparações são bastante
homogêneas com relação à distribuição de tamanho.
O Potencial-Zeta reflete o potencial de superfície das partículas, o qual é influenciado
pelas mudanças na interface com o meio dispersante, em razão da dissociação de grupos
funcionais na superfície da partícula ou da adsorção de espécies iônicas presentes no meio
aquoso de dispersão (MOSQUEIRA, et. al, 2000; MAGENHEIM, et. al., 1991). Desta forma,
foi observado que, quando o lupano foi adicionado às vesículas a carga negativa superficial
foi mantida durante a formulação com o lupano.
A captura dos lipossomas pelas células é favorecida pelo processo de opsonização, que
ocorre assim que os lipossomas entram em contato com os componentes do sangue. Depois da
fagocitose, os lipossomas são degradados pelas fosfolipases lisossomais e a substância é
liberada nos fagolisossomas, podendo se difundir para o citosol ou ser excretada para o meio
58
extracelular. A liberação do princípio ativo pode ser alterada pela composição da membrana e
pelo tamanho dos lipossomas. Lipossomas pequenos são capturados com menor eficiência
que lipossomas grandes (FRÉZARD et al., 2005). A formação de lipossomas grandes é um
ponto importante, pois essas vesículas são rapidamente removidas da circulação por
macrófagos.
A tendência dos lipossomas de serem capturados pelo sistema fagocitário mononuclear
pode ser uma vantagem no tratamento de uma variedade de doenças infecciosas intracelulares
(BATISTA, 2007). O aumento de 200 a 700 vezes na eficácia de antimoniais pentavalentes
encapsulados em lipossomas foi observado no tratamento da leishmaniose visceral em
hamsters ou camundongos infectados por Leishmania donovani. Este fato pode ser atribuído à
captura dos lipossomas pelos órgãos (fígado, baço e medula óssea) e células (os macrófagos
teciduais) nas quais se localizam os parasitas causadores da doença (FRÉZARD et al., 2005).
Para analisar a viabilidade do lupano lipossomal sobre as células de mamíferos,
macrófagos peritoneais de camundongos BALB/c foram incubados com várias concentrações
de lupano lipossomal e foram analisados nos tempos de 24, 48 e 72 horas. Os resultados
mostraram que nas concentrações utilizadas neste estudo, tanto o lipossoma controle quanto o
lupano lipossomal, apresentaram viabilidade significativa sobre as células nos períodos de
tempos estudados. Dados recentes obtidos no laboratório de Quimioterapia do IPEPATRO
mostraram que o lupano em solução, em uma concentração de 10µg/mL, foi capaz de
diminuir em 50% a viabilidade das células analisadas (TELES, 2007. dados não publicados).
Lipossomas são mais estudados para Leishmaniose quando comparado a qualquer
outra doença parasitária principalmente devido ao fato de que o parasita Leishmania coloniza
macrófagos, os quais são responsáveis pela remoção dos lipossomas in vivo. Por esta razão, o
uso de lipossomas convencionais carreando drogas leishmanicidas é possível com
concomitante redução na toxicidade dessas drogas (DATE et al., 2007).
Dessa forma, o efeito do lupano lipossomal no desenvolvimento intracelular de L.
amazonensis em macrófagos peritoneais de camundongos foi avaliado, demonstrando que o
lupano na formulação lipossomal, reduziu o índice fagocítico de macrófagos peritoneais de
BALB/c e também a quantidade de amastigotas intracelulares. Estes dados sugerem, portanto,
que o lupano lipossomal afeta a capacidade de sobrevivência das amastigotas no interior dos
macrófagos, demonstrando também, sua atividade leishmanicida. Estes dados estão de acordo
com o estudo realizado por BARONI (2009), o qual mostrou que o lupano foi capaz de
diminuir o índice fagocítico em macrófagos peritoneais infectados com L. amazonensis.
Além disso, os resultados demonstraram que houve uma diminuição no tamanho da lesão das
59
patas dos camundongos tratados com lupano lipossomal quando comparado aos grupos
infectados e sem tratamento.
No presente estudo foi observado na analise histopatologica da lesão da pata de
camundongos infectados que a progressão da lesão é acompanhada por um aumento de
células parasitadas, demonstrado pela presença de ninhos de amastigotas no tecido dos
animais do grupo controle. Já os animais tratados com lupano-lipossomal apresentaram uma
diminuição de parasitismo nos tecidos analisados. Desse modo, os resultados aqui
apresentados mostram que o lupano lipossomal é capaz de reduzir a quantidade de
amastigotas nas lesões. Entretanto, em animais susceptíveis a Leishmania, a lesão apresenta
vários macrófagos parasitados, com aspecto íntegro, que aumentam em número,
progressivamente, com a evolução da lesão. (ANDRADE et al., 1984; BARRAL-NETTO et
al., 1987; LEMOS DE SOUZA et al., 2000).
Existe um consenso que considera a LTA doença de natureza inflamatória crônica,
histiolinfoplasmocitária, acompanhada ou não de necrose dos tecidos e reação granulomatosa
(SILVEIRA, et. al, 2005). Segundo MORAIS & SILVEIRA, 1994, na histopatologia da
infecção causada por L. amazonensis, a principal característica histológica observada é a
acumulação na derme quase sempre de numerosos macrófagos contendo no citoplasma um
grande vacúolo cheio de amastigotas. Contudo, existem evidências demonstrando que em
determinadas formas clínicas e dependendo do agente envolvido, o infiltrado celular pode
apresentar variações, sugerindo que a resposta histopatológica está sujeita também à
influência do agente específico. Como exemplo podemos destacar estudo com mais de 30
casos da forma cutânea por L. (L.) amazonensis na Amazônia, no qual o principal achado foi a
presença de grande quantidade de macrófagos vacuolizados, ricamente parasitados, junto ao
infiltrado celular linfoplasmocitário (SILVEIRA, et. al 2005).
Dados obtidos no Laboratório de Quimioterapia do IPEPATRO mostraram que o
lupano foi capaz de diminuir o tamanho da lesão das patas dos camundongos infectados e
tratados, monitorados por um período de 15 dias (BARONI – dissertação de mestrado - dados
não publicados). Estes resultados corroboram os nossos dados, revelando a eficiência do
lupano no controle da infecção pelo parasita.
O controle da leishmaniose nos passos iniciais da infecção e durante a quimioterapia é
dependente da ativação macrofágica mediada por Linfócitos T. O processo de sinalização
entre macrófagos, células T e células dendríticas é realizado principalmente através da
liberação de citocinas que estimulam a produção de várias moléculas co-estimulatórias de
superfície da membrana.
60
As citocinas exercem importante papel na apresentação de antígeno pelas células
hospedeiras e estimulam a produção de reativos tóxicos contra as formas amastigotas.
Durante a infecção por leishmania, mecanismos de sobrevivência do parasita podem
torná-lo hábil para escapar da resposta imune do hospedeiro. Um deles é a capacidade do
parasita de alterar a estrutura da membrana para impedir a inserção do complexo C5b-C9
(MAC) do sistema complemento. Outro mecanismo é a utilização da função fagocítica do
macrófago como uma estratégia para sua internalização e replicação dentro do fagolisossomo
(CASTELANO, 2005). Assim sendo, os macrófagos atuam como células hospedeiras e
células efetoras para matar os parasitas. A internalização deste parasita por macrófagos leva à
produção de citocinas pró-inflamatórias visando eliminar o parasita. Dessa forma, pode-se
dizer que os macrófagos, através de seus mecanismos efetores, desempenham um papel
essencial durante a infecção por leishmania, podendo contribuir para a cura ou o
estabelecimento da doença.
A atividade subversiva do parasita neste processo pode se dar pela inibição da
produção de interleucina-12 (IL-12), que é necessário para a atividade leishmanicida de
macrófagos (KEDZIERSK, 2009). A produção de IL-12 por macrófagos caracteriza uma
resposta Th1, que está associada á resistência à infecção, uma vez que neste tipo de resposta
temos células produtoras de IL-12, TNF- e IFN- (LAUNOIS et al., 2002; PETER &
SACKS, 2006).
Em nosso trabalho, propomos a avaliação da função dos macrófagos e da produção de
citocinas durante o tratamento das células infectadas por L. amazonensis, com o lupanolipossomal. As citocinas IL-12 e IL-10 foram quantificadas nos sobrenadantes das culturas de
macrófagos peritoneais infectados e tratados in vitro e em macrófagos peritoneais ex vivo de
animais infectados e tratados com o lupano lipossomal.
Nos ensaios in vitro e ex vivo, foi observada uma diminuição da produção de IL-10
nos macrófagos tratados com lupano lipossomal quando comparado com os macrófagos
infectados sem tratamento. A IL-10 tem sido bem documentada por contribuir para a
progressão da doença na leishmaniose, desativando os macrófagos e as respostas TH1,
garantindo assim a progressão da doença (BHATTACHARYYA et al.,,2001; MURRAY et
al., 2002). A IL-10, embora não seja considerada uma citocina do tipo Th2, atua
concomitantemente com a IL-4 na desativação de macrófagos parasitados, tornando-os
susceptíveis à ação de leishmanias (AFONSO & SCOTT, 1993; MURRAY et al., 2002).
Tanto em modelo murino quanto em humanos, estudos vêm demonstrando o efeito
imunomodulador da IL-10 na leishmaniose. Esta citocina suprime muitas funções de células
61
NK, macrófagos e de células T por inibir a apresentação de antígenos e a produção de
citocinas pró-inflamatórias como IL-12 e IFN-. Neste trabalho, foi observado que o lupano
lipossomal além de reduzir a produção de IL-10, foi capaz de estimular um aumento na
produção de IL-12 por macrófagos peritoneais ex vivo.
Em vários trabalhos experimentais em humanos e especialmente em camundongos,
caracterizou-se que a resistência à infecção por Leishmania está associada a uma resposta Th1
com a produção de citocinas IL-12, IFN-y e TNF-
-se a uma
resposta regulatória com a produção de IL-4, IL-10 e TGF-b (BARRAL et al., 1993;
BOGDAN, 2001; KANE et al., 2001; MURRAY et al., 2002; TRINCHIERI et al., 2003;
TRINCHIERI et al., 2007).
A IL-12 é uma citocina heterodimérica secretada por macrófagos e outras células
apresentadoras de antígenos (APCs). Ela é essencial para o desenvolvimento de células Th1,
que por sua vez produzem IFN-γ e, assim, ativam os macrófagos. Nesse caso, o tratamento
dos animais com o lupano lipossomal está favorecendo o desenvolvimento de uma resposta
TH1, por estar reduzindo a produção de IL-10 e aumentando a produção de IL-12.
Durante o seu estabelecimento no hospedeiro, o parasita contraria o desenvolvimento da
resposta imune do tipo Th1, através da modulação da produção de citocinas pelo macrófago:
suprime a expansão da sub-população Th1 por inibição da produção de IL-12, e estimula os
macrófagos a produzir TGF-β e IL-10, as quais, por sua vez, inibem as funções efetoras dos
macrófagos e das células NK (BOGDAN & RÖLLINGHOFF, 1989; 1999). Contudo, a
presença ou ausência de citocinas não será o único fator que modula a resposta imune na
leishmaniose.
Muitos outros fatores podem influenciar o desenvolvimento de uma ou de outra subpopulação após a infecção, nomeadamente o tipo de células apresentadoras de antígenos
(APCs) (KONECNY et al.,1999), a natureza dos antígenos reconhecidos (SKEIKY et al.,
1995) e diferenças nas interações entre as moléculas do MHC II e receptor das células T
(TCR) (KAYE et al.,1992).
As leishmanias podem impedir a indução de uma resposta Th1 protetora pelo bloqueio
da apresentação de antígenos pelo MHC II. Sem a devida apresentação das APCs, as células
da sub-população Th1 não podem ser eficazmente ativadas. Foi já demonstrado que as formas
amastigotas de L. amazonensis conseguem internalizar moléculas da classe II do MHC nos
lisossomas parasitários (megassomas), onde são degradadas pela ação de proteases (De
SOUZA-LEÃO et al., 1995). Ao regular o processamento dos seus antígenos o parasita
dificulta que o sistema imune do hospedeiro detecte os macrófagos infectados, aumentando
62
assim a própria capacidade de sobrevivência parasitária. Adicionalmente, o parasita tem
também a capacidade de alterar nos macrófagos a expressão de moléculas de co-estimulação,
indispensáveis para uma eficiente ativação das células T. De fato, já foi observada uma
redução da expressão das moléculas B7 em células parasitadas (KAYE et al., 1994; PINNELI
et al., 1999).
Muitos tipos celulares podem produzir IL-10 incluindo fagócitos, células dendríticas,
células T e B e células NK. A IL-10 foi originalmente descrita como uma citocina produzida
especificamente por células CD4+ Th2, porém, estudos posteriores mostraram que IL-10 pode
ser secretada tanto por células Th2 quanto Th1 (TRINCHIERI, 2007). Esta citocina também é
produzida por células CD4+Foxp3+CD25+ chamadas células T regulatórias naturais (nTreg) e
células regulatórias T induzíveis (iTreg) (TRINCHIERI, 2007).
Em relação à suscetibilidade à infecção, estudos têm mostrado que a ação de citocinas
imunossupressoras, como a IL-10, é benéfica para a sobrevivência do parasito e para a
evolução da doença, pois inibem a atividade microbicida de macrófagos que dependem de
IFN-γ (RIBEIRO-DE-JESUS, 1998; SAHA et al., 2006).
Estudos têm mostrado que as células T reguladoras (Treg) controlam a ativação e
função efetora de células T convencionais em algumas doenças infecciosas, como as
leishmanioses. Estas células constituem de 5 a 10% da população de células T e podem
exercer sua ação inibidora pelo contato celular ou pela liberação de citocinas como IL-10 e
TGF-β (BELKAID et al., 2006).
As células Treg, através da produção de citocinas moduladoras como IL-10 e TGF-,
limitam os danos teciduais causados por vigorosas respostas inflamatórias, mas também
limitam a magnitude das respostas efetoras contra patógenos, resultando em falha no controle
da infecção. Estas células vêm sendo objeto de estudo de alguns autores sobre a persistência
de vários patógenos e de doenças autoimunes (BELKAID et al., 2005; O’GARRA et al.,
2004).
Nossos dados sugerem que estas células podem ter um papel importante na produção
destas citocinas, contribuindo para a infecção pelo parasita, já que a leishmaniose induz o
recrutamento localizado com produção de IL-10 pelas células inatas, pelas Tregs naturais
(CD4+CD25+Foxp3+) e induzidas (CD4+CD25-Foxp3-) (SAKAGUCHI, 2004). Entretanto,
outros estudos se fazem necessários para que se possam compreender melhor os efeitos do
lupano sobre a ativação dos macrófagos e também esclarecer a participação de outros tipos
celulares neste processo.
63
Vários estudos têm demonstrado o uso dos lipossomos como uma ferramenta
terapêutica promissora. As vesículas carreadoras lipossomais têm sido importantes para o
tratamento de várias doenças, incluindo a leishmaniose, devido ao fato de reterem os
princípios encapsulados e direcioná-los aos alvos celulares específicos, diminuindo sua
toxicidade e impedindo sua degradação antecipada.
Atualmente os fármacos utilizados no tratamento da leishmaniose apresentam
inúmeros efeitos colaterais, tais como toxicidades renal, hepática e cardíaca. Assim, a
utilização de compostos encapsulados em lipossomos torna-se uma alternativa viável para
diminuir estes efeitos, tornando o tratamento mais fácil de ser continuado pelo paciente. Em
face dessas e outras características lipossomais em associação ao uso do lupano, nossos
resultados contribuem para o avanço na busca de novos fármacos na terapia desta doença que
ainda representa um grande problema de saúde pública, principalmente em países
subdesenvolvidos.
64
6. CONCLUSÕES
O lupano lipossomal foi capaz de diminuir o índice fagocítico a partir de 48 horas após o
tratamento;
O lupano lipossomal reduziu em 50% o tamanho da lesão da pata dos camundongos
BALB/c infectados com L. amazonensis;
Nos ensaios in vitro, os macrófagos infectados e tratados com o lupano-lipossomal por
24h apresentaram níveis menores de IL-10, em comparação às células infectadas e não
tratadas, apresentando níveis semelhantes aos dos macrófagos controle, no mesmo período
de tempo estudado.
Nos ensaios ex vivo, no período de 96 horas, os animais infectados e não tratados
produziram altos níveis de IL-10 e os animais tratados com o lupano lipossomal tiveram
uma redução considerável nos níveis desta citocina.
Os animais tratados com o lupano lipossomal produziram altos níveis de IL-12 em
comparação aos macrófagos infectados e não tratados, no período de 48 horas.
65
7. REFERÊNCIAS
ABBAS A. K; LICHTMAN, A.H.; POBER, J.S. Imunologia Celular e Molecular. 6ª ed.,
2008.
AFONSO, L. C. e SCOTT, P. Immune responses associated with susceptibility of C57BL/10
mice to Leishmania amazonensis. Infect. Immun., v. 61, n. 7, Jul, p. 2952-9. 1993.
ALONSO, M. J.; LOSA, C.; CALVO, P.; VILA-JATO, J. L.; Approaches to improve the
association of amikacin sulphate to poly (alkylcyanoarylate) nanoparticles. International
Journal of Pharmaceutics. v. 68, p. 69 – 76, 1991.
AGRA, M.F.; BARACHO, G.S.; NURIT, K.; BASÍLIO, I.J.; COELHO, V.P. Medicinal and
poisonous
diversity
of
the
flora
of
"Cariri
Paraibano",
Brazil.
Journal
of
Ethnopharmacology, v. 111, p. 383-95, 2007.
ALAKURTTI. S.; HEISKA,T.; KIRIAZIS, A.; SACERDOTI-SIERRA, N.; JAFFE, C.L.;
YLI-KAUHALUOMA, J. Synthesis and anti-leishmanial activity of heterocyclic betulin
derivatives Bioorganic & Medicinal Chemistry 18 1573–1582, 2010.
ALMEIDA, I. B. Atividade Leishmanicida do extrato etanólico e dos triterpenos isolados
dos frutos de Cobretum leprosum contra L. (V.) braziliensis e L.(V.) guyanensis, 2011.
AMATO, V.S.; PADILHA, A.R.S.; NICODEMO, A.C.; DUARTE, M.I.S.; VALENTINI,
M.; UIP, D.E.; BOULOS, M.; AMATO, V.N. Use of Itraconazole in the Treatment of
mucocutaneous Leishmaniasis: A Pilot Study, International Journal of Infectious Diseases,
v. 4(3), p. 153-157, 2000.
ANDRADE, Z. A.;REED, S. G.;ROTERS, S. B.; SADIGURSKY, M. Immunopathology
of experimental cutaneous leishmaniasis. Am. J. Pathol. 114: 137-48,1984.
ANTONELLI, L.R; DUTRA, W.O.; ALMEIDA, R.P.; BACELLAR, O.; GOLLOB, K.J.
Antigen specifi c correlations of cellular immune responses in human leishmaniasis suggests
mechanisms for immunoregulation. Clin. Exp. Immunol., 136: 341-348, 2004.
66
ARAMAKI, Y.; SUDA, H.; TSUCHIYA, S. Interferon-y inductive effect of liposomes as an
immunoadjuvant. Vaccine, 13: 1809-1814, 1995.
AWASTHI, A.; MATHUR, R,K.; SAHA, B. Immune response to Leshmania infection.
Indian J. Med. Res.119, 2004.
BAGINSK, M. Molecular modeling of membrane activity of amphotericin B, a polyene
macrolide antifungal antibiotic. Acta. Biochin. Pol.,v. 52, n. 3, p. 655-658, 2005.
BAILEY, M. S.; LOCKWOOD, D.N. Cutaneous leishmaniasis. Clin. Dermatol. 2007.
BARONI, R. Avaliação da atividade leishmanicida de lipossomas contendo triterpeno
lupano isolado do fruto de combretum leprosum contra Leishmania amazonensis. Porto
Velho, 2009.
BARRAL-NETTO M, DE FREITAS LA, ANDRADE ZA. Histopathologic changes induced
by vaccination in experimental cutaneous leishmaniasis of BALB/c mice. Am. J. Pathol. 127:
271-278. 1987
BARRAL, A.; BARRAL-NETTO, M.; YONG, E.C.; BROWNELL, C.E.; TWARDIZIK,
D.R.; REED, S.G. Transforming growth factor b as a virulence mechanism for Leishmania
braziliensis. Proc. Natl. Acad. Sci USA¸ v.90, p.3442-3446, 1993.
BARRAL A, PEDRAL SAMPAIO D, BARRAL NETTO M, BADARO R, ROCHA.
Immunologic markers of clinical evolution in children recently infected with Leishmania
donovani chagasi. J. Infect. Dis.; 165 : 535-40; 1992
BASANO, S. A.; CAMARGO, L. M. A. Leishmaniose tegumentar americana: histórico,
epidemiologia e perspectivas de controle. Revista Brasileira de Epidemiologia. Vol. 7, nº 3,
2004.
BATES. P. A. Transmission of Leishmania metacyclic promastigotas by phlebotomine sand
flies International Journal for Parasitology 37 1097–1106, 2007.
67
BATISTA, C.M.; CARVALHO, C.M.B.; MAGALHÃES, N.S.S. Lipossomas e suas
aplicações terapeutas: Estado da Arte. Revista Brasileira de Ciências Farmacêuticas. Vol.
43, n. 2, 2007.
BELKAID, Y.; ROUSE, B.T. Natural regulatory T cells in infectious disease. Nat. Rev.
Immunol, v.6, n.4, p.353-60, 2006.
BHATTACHARYYA, K.; WINCH P.; LEBAN K.; TIEN M. Community health worker
incentives and disincentives: how they affect motivation, retention and sustainability.
Infection and Immunity, p. 1499-1507. 2001.
BHOWMICK, S.; RAVINDRAN R., ALI N. gp63 in Stable Cationic Liposomes Confers
Sustained Vaccine Immunity to Susceptible BALB/c Mice Infected with Leishmania
Donovani American Society for Microbiology. 2009.
BHUTTO AM, SOOMRO RA, NONAKA S, HASHIGUCHI Y. Detection of new endemic
areas of cutaneous leishmaniasis in Pakistan: a 6-year study. Int. J. Dermatol. 2003.
BOGDAN, C.; ROLLINGHOFF, M. How do protozoan parasites survive inside
macrophages? Parasitology Today, vol. 15, 1999.
BOGDAN, Christian Invasion, control and persistence of Leishmania parasites. Current
Opinion in Immunilogy. 1996.
BOGDAN, C. Nitric oxide and the immune response. Nat. Immunol., v.2, n.10, p. 907-16.
2001.
BOGDAN, C. et al. Fibroblast as host cells in latent leishmaniosis. J. Exp. Med., v.191, n.12,
p. 2121-2129, 2000.
BRASIL. Ministério da Saúde, Secretaria de Vigilância em Saúde. Manual de Vigilância da
Leishmaniose Tegumentar Americana / Ministério da Saúde, Secretaria de Vigilância
em Saúde. – 2. ed. atual. – Brasília : Editora do Ministério da Saúde, 2007.
68
BRASIL. Ministério da Saúde, Secretaria de Vigilância em Saúde. Sistema nacional de
vigilância em saúde: relatório de situação: Rondônia. Brasília: Ministério da Saúde, 5 ed,
p. 16 2009.
BRASIL. Ministério da Saúde, Secretaria de Vigilância em Saúde. Sistema nacional de
vigilância em saúde: relatório de situação: Rondônia. Brasília: Ministério da Saúde, 5 ed,
p. 16 2011.
BROOKER S, MOHAMMED N, ADIL K, AGHA S, REITHINGER R, ROWLAND M, ALI
I, KOLACZINSKI J. Leishmaniasis in refugee and local Pakistani populations. Emerg.
Infect. Dis. 2004.
CASTELLANO, L. R. C. Resposta imune anti-Leishmania e mecanismos de evasão. VITAE.
v. 12, n. 25, 2005.
CARRERA L, GAZZINELLI RT, BADOLATO R, HIENY S, MULLER W, KUHN R,
SACKS DL. Leishmania promatigotes selectively inhibit interleukin 12 induction in bone
marrow-derived macrophages from susceptible and resistant mice. J. Exp. Med. 183: 515526. 1996.
CHAPPUIS, F. et al. Visceral leishmaniasis: what are the needs for diagnosis, treatment and
control. Nature Reviews Microbiology, Londres, v. 5, p. S7-S16, 2007.
CHAVES, E.M.F.; BARROS, R.F.M.; ARAÚJO, F.S. Flora Apícola do Carrasco no
Município de Cocal, Piauí, Brasil. Revista Brasileira de Biociências, v. 5, p. 555-557, 2007.
CHIKH G, SCHUTZE-REDELMEIER MP. Liposomal delivery of CTL epitopes to dendritic
cells. Biosci Rep.; 22:339–353, 2002.
COLMENARES M., A. L. CORBI A. L., TURCO S.J., L. RIVAS L. The Dendritic Cell
Receptor DC-SIGN Discriminates among Species and Life Cycle Forms of Leishmania The
Journal of Immunology, 172: 1186–1190. 2004.
69
CROTEAU, R. & FAGERSON, I. (1971) Phytochemistry 10, 3230-3245 DEL MAR, E. G.,
LARGMAN, C., BRODRICK, J. W. & GEOKAS, M. C. Anal. Biochem. 99, 316-320 1979
CROTEAU, R. & FAGERSON, I. (1971) Phytochemistry 10, 3230-3245 DEL MAR, E. G.,
LARGMAN, C., BRODRICK, J. W. & GEOKAS, M. C. Anal. Biochem. 99, 316-320 1979
CROFT, S; COOMBS, G.Leishmaniasis, current chemotherapy and recent advances in the
search for novel drugs. Trends Parasitol 19: 502-508. 2003.
CUNNINGHAM, A.C. Parasitic adaptative mechanisms in infection by Leishmania. Exp.
Mol. Pathol. 72, 2002.
D'AQUINO, R., HARPER, T. & VAS, C.R. Nanobiotechnology -Fulfilling the promise of
nanomedicine Chemical Engineering Progress Da Silva, S.A.G., Costa, S.S. & RossiBergmann, B. The anti-leishmanial effect of Kalanchoe is mediated by nitric oxide
intermediates. , v.102, n.2, p. 35-37 2006.
DATE, A.A; JOSHI, M.D; PATRAVALE, V.B. Parasitic diseases: Liposomes and polymeric
nanoparticles versus lipid nanoparticles. Adv Drug Deliv Rev. 10;59(6):505-21. 2007
DE SOUZA LEAO, S., LANG, T., PRINA, E., HELLIO, R. AND ANTOINE, J.-C.
Intracellular Leishmania amazonensis amastigotes internalize and degrade MHC class II
molecules of their host cells. J. Cell Sci. 108, 3219-3231, 1995.
DUNAISKI, M. Epidemiologia da Leishmaniose Tegumentar Americana na região do Vale
do Ribeira – Paraná: cães reservatórios ou hospedeiros acidentais? Pag. 4-7. 2006.
DZUBAK, P. HAJDUCH, M. VYDRA,D. HUSTOVA, A. KVASNICA, M. D
BIEDERMANN, D MARKOVA, L, URBANC, M AND SAREK, J. Previous review: Nat.
Prod. Rep., 22, 487, 2005.
EDWARDS, K. A.; BAEUMNER, A. J. Liposomes in analyses. Talanta, London, v. 68, n. 5,
p. 1432-1441. 2006.
70
FACUNDO, V.A.; ANDRADE, C.H.S.; SILVEIRA, E.R.; BRAZ-FILHO, R.; HUFORD,
C.D. Triterpenes and flavonoids from C leprosum. Phytochemistry, v.32, p. 411–41 5, 1993.
FERREIRA H, LÚCIO M, SIQUET C, REIS S. Utilização de modelos membranares na
avaliação da atividade de fármacos. Química. 99:39-51.2005
FORSTERMANN, U.; GATH, I.; SCHWARZ, P.; CLOSS, E.I.; KLEINERT, H. - Isoforms
of nitric oxide synthase. Properties, cellular distribution and expressional control. Biochem.
Pharmacol. 50: 1321-1332, 1995.
FRANÇA F, CUBA CA, MOREIRA EA, ALMEIDA M, VIRGENS ML, MARSDEN PD.
Avaliação do efeito do extrato de casca de cajueiro-branco (Anacardium occidentales) sobre a
infecção por Leishmania (Viannia) braziliensis. Rev. Soc. Bras. Med. Trop., 26:151-155.
1993.
FRANÇA F, LAGO EL, MARSDEN PD. Plants used in the treatment of leishmanial ulcers
due to Leishmania (Viannia) braziliensis in the endemic area of Bahia, Brazil. Rev. Soc.
Bras. Med. Trop., 29: 229-232. 1996.
FRÉZARD, F. Liposomes: from biophysics to the design of peptide vaccines. Braz. J. Med.
Biol. Res., Ribeirão Preto, v. 32, p. 181-189, 1999.
FRÉZARD F, SCHETTINI DA, ROCHA, OGF, DEMICHELI C. Lipossomas: propriedades
físico-químicas e farmacológicas, aplicações na quimioterapia à base de antimônio. Quim.
Nova. 3:511-8. 2005.
FUSAI, T.; DURAND, R.; BOULARD, Y,; PAUL, M.; BORIES, C.; RIVOLLET, D.;
HOUIN, R.; DENIAU, M. Importance des medicaments vectorises dans le traitement de la
leishmaniose visceral. Med. Trop., v. 55, p. 73-79, 1995.
GALVÃO-CASTRO B, SÁ FERREIRA JA, MARZOCHI MCA, MARZOCHI KBF,
COUTINHO SG, LAMBERT. PH. Polyclonal B cell activation, circulating immune
complexes and autoimmunity in human American visceral leishmaniasis. Cli. Exp.
Immunol.; 56:58. 1984.
71
GIAIMIS, J., LOMBARD, Y., MAKAYA-KUMBA, M., FONTENEAU, P., & POINDRON.
P. a new and simple methode for studying the binding and ingestion steps in the phagocytosis
of yeasts. journal of immunological methods 154: 185-193. 1992.
GORDON, S.; UNKELESS, J.C.; COHN, Z.A. Induction of macrophage plasminogen
activator by indotoxin stimulation and phagocytosis: evidence for a two stage process.
Journal of Experimental Medicine. V. 140: 995-1010, 1974.
GORAK P.M., ENGWERDA C.R. & KAYE P.M. Dendritic cells, but not macrophages,
produce IL-12 immediately following Leishmania donovani infection. Eur. J. Immunol. 28,
687-695. 1998
GORDON S. Pattern recognition receptors: doubling up for the innate immune response. Cell
111:927–930. 2002.
GRANT, G. J.; BANSINATH, M. "Liposomal delivery systems for local esthetics." Regional
Anesthesia and Pain Medicine. 26(1): 61-63. 2001
GRIMALDI, G. JR.; TESH, R.B.; MCMAHON-PRATT, D. A review of the geographic
distribuition and epidemiology of leishmaniasis in the New World. AM J. Trop. Med. Hyg.
41: 687-725, 1989.
HAMZA T., JOHN B. BARNETT, BINGYUN LI. Interleukin 12 a Key Immunoregulatory
Cytokine in Infection Applications. Int. J. Mol. Sci. 11(3): 789–806. 2010.
HIMMELRICH H, LAUNOIS P, MAILLARD I, BIEDERMANN T, TACCHINI-COTTIER
F, LOCKSLEY RM, RÖCKEN M, LOUIS JA. In BALB/c mice, IL-4 production during the
initial phase of infection with Leishmania major is necessary and suffifi cient to instruct Th2
cell development resulting in progressive disease. J. Immunol. 164: 4819-4825, 2000.
HANDMAN, E. Cell biology of Leishmania. Advances in Parasitology, London, v. 44, p.
1-39, 2000.
72
HANDMAN, E.;BULLEN D.V.R.Interaction of Leishmania with the host macrophage.
TRENDS in Parasitology Vol. 18 No. 8. 2002.
HENSON PM, HUME DA. Apoptotic cell removal in development and tissue homeostasis.
Trends in Immunology In press. 2006.
HOLZMULLER,
P.,
BRAS-GONÇALVES,
R.,
LEMESRE,
J.
R.
Phenotypical
characteristics, biochemical pathways, molecular targets and putative role of nitric
oxidemediated programmed cell death in Leishmania. Parasitology, London, v. 132, p. S19S32, 2006.
HOWARD JG, HALE C, CHAN-LIEW WL. Immunological regulation of experimental
cutaneous leishmaniasis. Immunogenetic aspects of a susceptibility to Leishmania tropica in
mice. Parasite Immunol. 2: 303-314, 1980.
HUME DA. The mononuclear phagocyte system. Curr. Opin. Immunol. 18:49–53. 2006.
HUME DA, Ross IL, Himes SR, Sasmono RT, Wells CA, et al. The mononuclear phagocyte
system revisited. J. Leukoc. Biol. 72:621– 627. 2002.
IGBINOSA O.O, IGBINOSA E.O, AIYEGORO O.A. Antimicrobial activity and
phytochemical screening of stem bark extracts from Jatropha curcas (Linn). Afr. J. Pharm.
Pharmacol. 3(2): 058-062. 2009.
ISRAELACHVILI, J.N. Intermolecular and Surface Forces. London. 1991.
JAAFARI, MR., GHAFARIAN A, FARROKH-GISOUR A, SAMIEI A, KHEIRI MT,
MAHBOUDI F, ET AL. Immune response and protection assay of recombinant major surface
glycoprotein of Leishmania (rgp63) reconstituted with liposomes in BALB/c mice. Vaccine
24(29–30):5708–17. 2006
KAMHAWI S. Phlebotomine sand flies and Leishmania parasites: friends or foes? Trends
Parasitol. 2006.
73
KANE MM & MOSSER DM. The role of IL-10 in promoting disease progression in
leishmaniasis. J. Immunol. 166: 1141-1147, 2001.
KANEDA, Y. Virosomes: evolution of the liposome as a targeted drug delivery system. Adv.
Drug Del. Rev. Amsterdam, v. 43, p. 197-205, 2000.
KAYE, J., VASQUEZ, N. J., HEDRICK, S. M. Involvement of the same region of the T-cell
antigen receptor in thymic selection and foreign peptide recognition. J. Immunol. 148:3342–
3353. 1992.
KAYE, P. M., ROGERS, N. J., CURRY, A. J. AND SCOTT, J. C. Deficient expression of
co-stimulatory molecules on Leishmania-infected macrophages. Eur. J. Immunol. 24, 28502854. 1994.
KEDZIERSKI, L. et al. Leishmaniasis: Current treatment and prospects for new drugs and
vaccines. Curr. Med. Chem., v. 16, p. 599–614, 2009.
KONECNY, R., LI, J., FISHER, C.L., DILLET, V., BASHFORD, D., NOODLEMAN, L.,
CuZn superoxide dismutase geometry optimization, energetics, and redox potential
calculations by density functional and electrostatic methods. Inorg. Chem. 38, 940_/950.
1999.
LAINSON, R.; SHAW, J. J.. Evolution, classification and geographical distribution. In:
Peters W, Killick-Kendrick R (eds). The Leishmaniasis in Biology and Medicine. Academic
Press, pag. 1-120, London. 1987.
LAUNOIS, P., GUMY, A. et al. Rapid IL-4 production by Leishmania homolog of
mammalian RACK1-reactive CD4(+) T cells in resistant mice treated once with anti-IL-12 or
-IFN-gamma antibodies at the onset of infection with Leishmania major instructs Th2 cell
development, resulting in nonhealing lesions. J. Immunol., v.168, n.9, May 1, p.4628-35.
2002.
LASIC, D.D. Liposomes: from physics to applications. 1ª ed. Amtsdam: Elsevier Science
Publishers B. V., cap. 3, p. 63-90, 1993.
74
LASIC, D. D., AND D. PAPAHADJOPOULOS. Liposomes revisited. Science. 267:12751277, 1995.
LASIC, D.D. Novel applications of Liposomes. Tibtech, v. 16, p. 307-320, 1998.
LICHANSKA AM, HUME DA. Origins and functions of phagocytes in the embryo. Exp.
Hematol. 28:601–611. 2000.
LIMA, E. B.et al.Tratamento da Leishmaniose Tegumentar Americana. Anais Brasileiros de
Dermatologia; 82(2):111-24, 2007.
MAES, L.; GERMONPREZ, N.; QUIRIGNEN, L.; PUYVELDE, L. V..; COS, P.; BERGHE,
D. V. Comparative activities of the triterpene saponin maesabalide III and lipossomal
anphoterecin B (AmBisome) against Leishmania Donovani in hamster. Antimicrobial
Agents and Chemotherapy. 48, n. 6: 2056-60, 2004.
MAGENHEIM,
B.;
BENITA,
S.
Nanoparticle
characterization:
a
comprehensive
physiocochemical approach. STP Pharma Sciences, v. 1, n. 4, p. 221 – 241, 1991.
MAHOMED IM, OJEWOLE JAO). Anticonvulsant activity of Harpagophytum procumbens
DC (Pedaliaceae) secondary root aqueous extract in mice. Brain Res. Bull. 69: 57-62. 2006.
MARINHO, I.V.; FREITAS, M.F.; ZANELLA, F.C.V.; CALDAS, A.L. Espécies vegetais da
caatinga utilizadas pelas abelhas indígenas sem ferrão como fonte de recursos e local de
nidificação. I Congresso Brasileiro de Extensão Universitária. João Pessoa, 2002.
MARZOCHI, M.C.A. Leishmanioses no Brasil (As Leishmanioses Tegumentares). Jornal
Brasileiro de Medicina, 63 (5/6): 81-105, 1992.
MATHIAS LA, EMILY A. Tapping and Amazonian plethora: four medicinal plants of
Marajó Island, Pará - Brazil. J. Ethnopharmacol 40:53-75. 1993.
MOREIRA RCR, REBÊLO JMM, GAMA MEA, COSTA JML. Nível de conhecimento
sobre Leishmaniose Tegumentar Americana (LTA) e uso de terapias alternativas por
75
populações de uma área endêmica da Amazônia do Maranhão, Brasil. Cad. Saúde Pub. 18:
187-195. 2002.
MORAES MAP, SILVEIRA FT. Histopatologia da forma localizada de leishmaniose cutânea
por Leishmania (Leishmania) amazonensis. Ver. Inst. Med. Trop. São Paulo, 36: 459-463.
1994.
MOSQUEIRA, V.C.F., LEGRAND, P., PINTO-ALPHANDARY, H., PUISIEUX, F. &
BARRATT, G. Poly (D,L-lactide) nanocapsules prepared by a solvent displacement process:
Influence of the composition on physicochemical and structural properties. Journal of
Pharmaceutical Sciences, v. 89, n.5, p. 614-626. 2000.
MOYO, BUSANI, MASIKA, PATRICK JULIUS; MUCHENJE, VOSTER. Antimicrobial
activities of Moringa oleifera Lam leaf extracts. African Journal of Biotechnology Vol.
11(11), pp. 2797-2802, 7 February, 2012.
MULLER, K. Chemokines, natural killer cells and granulocytes in the early course of
Leishmania major infection in mice. Med. Microbiol. Immunol. (Berl.) 190, 73–76, 2001.
MURRAY, H. W., LU, C. M. et al. Interleukin-10 (IL-10) in experimental visceral
leishmaniasis and IL-10 receptor blockade as immunotherapy. Infect. Immun, v. 70, n. 11,
Nov., p. 6284-93. 2002.
MURRAY, H. W. et al. Advances in Leishmaniasis. Lancet, v. 366, n. 9496, p. 1561-1577,
2005.
NADERER T., MCCONVILLE, M, J. The Leishmania–macrophage interaction: a metabolic
perspective Cellular Microbiology Volume 10, Issue 2, pages 301–308, 2008.
NEEDHAM, D.; McINTOSH, T. J.; LASIC, D. D. Repulsive interactions and mechanical
stability of polymer-grafted lipid membranes. Biochim. Biophys. Acta, Amsterdam, v. 1108,
p. 40-48, 1992.
76
NEVES, A. G. et al. Aspectos epidemiológicos da leishmaniose tegumentar americana em
Varzelândia, Minas Gerais, Brasil. Cad. Saúde Pública, Rio de Janeiro, 22(6):1343-1347,
jun, 2006.
NICOLETTI S, SEIFERT K, GILBERT I,H. N-(2-hydroxypropyl)methacrylamide–
amphotericin B (HPMA–AmB) copolymer conjugates as antileishmanial agents. Int. J.
Antimicrob. Agents 33:441–2009.
O’GARRA, A.; VIEIRA, P. Regulatory T Cells and mechanisms of immune system control.
Nat. Medicine, v. 10, n. 8, p.801-805, 2004.
ÖZIPEK, M.; DÓNMEZ, A. A.; CALIS, I.; BRUN, R.; RÜEDI, P.; TASDEMIR, D.;
Phytochemistry 2005, 66, 1168.
PETERS, N. & SACKS, D. Immune privilege in sites of chronic infection: Leishmania and
regulatory T cells. Immunological Reviews. Volume 213, pp: 159–179. 2006.
PERKINS WR, MINCHEY SR, AHL PL, JANOFF AS. The determination of liposome
captured volume. Chemistry and Physics of Lipids. 64:197-217. 1993
PIETROVSKI,
E.F;
ROSA,
K.A;
FACUNDO,
V.A;
RIOS,
K;
MARQUES,
M.C.A;SANTOS, A.R.S. Antinociceptive Properties of the Ethanolic Extract and of the
Triterpene, 3β, 6β, 16β-trihidroxilup-20(29)-ene Obtained From the Flowers of Combretum
leprosum in mice. Pharmacology, Biochemestry and Behavior. vol. 83(1). Pág. 90 – 99.
2006.
PINELLI, E.; VAN DER KAAIJ, S.Y.; SLAPPENDEL, R.; FRAGIO, C.; RUITENBERG,
E.J.; BERNADINA, W.; RUTTEM, V.P.M.G. Detection of canine cytokine gene expression
by reverse transcription-polymerase chain reaction. Vet. Immunol. Immunophatol, v.69, p.
121-126, 1999.
PISCOPO, T. V. e MALLIA, A. C. Leishmaniasis. Postgrad Med. J., v.82, n.972, Oct, p.
649-57. 2006.
77
QUELLETTE, M; DRUMMELSMITH, J; PAPADOUPOLOU, B. Leishmaniasis: drugs in
the clinic, resistance and new developments. Drugs Resist update. 7:257- 266, 2004.
RATH, SUSANNE ET AL. Antimoniais empregados no tratamento da leishmaniose: estado
da arte. Quim. Nova, Vol. 26, No. 4, 550-555, 2003.
RAWAT, M., SINGH, D., SARAF, S. & SARAF, S. Nanocarriers: Promising Vehicle for
Bioactive Drugs. Biological & Pharmaceutical Bulletin, v. 29, n. 9, p. 1790-1978. 2006.
REILLY TP, BELLEVUE FH, WOSTER PM. Comparison of the in vitro cytotoxicity of
hydroxylamine metabolites of sulfamethoxazole and dapsone. Biochem Pharmacol 55: 803810. 1998.
REITHINGER,
R.,
DUJARDIN,J.C.;
LOUZIR,H.;
PIRMEZ,C.;
ALEXANDER,B.;
ROOKER,B.; Cutaneous leishmaniasis.. Lancet Infect Dis; 581–96. 2007.
REY, LUIZ. Parasitologia. Guanabara Koogan, 4a. ed. Rio de Janeiro, 2008. Reithinger R,
Espinoza JC, Davies CR. The transmission dynamics of canine American cutaneous
leishmaniasis in Huanuco, Peru. Am. J. Trop. Med. Hyg.; 69: 473–80, 2008.
RIBEIRO-DE-JESUS, A. ALMEIDA, R.P. LESSA, H. O. BACELLAR & CARVALHO
E.M. Cytokine profile and pathology in human leishmaniasis. Brazilian Journal of Medicall
and Biologicall Research, nº 31, p. 143-148, 1998.
RODRIGUES, A. M; HUEB, M; SANTOS, T. A; FONTES, C. J. Factors associated with
treatment failure of cutaneous leishmaniasis with meglumine antimoniate. Rev. Soc. Bras.
Med. Trop. 39, 139-145.2006.
ROGERS KA, DEKREY GK, MBOW ML, GILLESPIE RD, BRODSKYN CI, TITUS RG.
Type 1 and type 2 responses to Leishmania major. FEMS Microbiol Lett: 209:1–7, 2002.
SACKS, D.; SHER, A. Evasion of innate immunity by parasitic protozoa. Nature Immunol.
3: 1041-1047, 2002.
78
SAGRISTÁ, M. L.; MORA, M.; MADARIAGA, M. A. Surface modified liposomes by
coating with charged hydrophilic molecules. Cell. Mol. Biol. Lett., Washington, v. 5, p. 1933, 2000.
SAHA, S. MONDAL, S, BANERJEE, A, GHOSE, J. BHOWMICK & NAHID ALI, .
Immune responses in kala-azar. Indian J. Med. Res., nº 123, p. 245-266, 2006.
SAKAGUCHI, S. Naturaly arising CD4+ regulatory T cells for immunologic self-tolerance
and negative control of immune responses. Annu. Rev. Immunol. 22:531-62. Review. 2004.
SAKS, D.; MO DEN-DRAUTH, N. The Immunology of susceptibility and resistance to
leishmania major in mice. Nature Reviews, Vol. 2, P. 845-858, 2002.
SAMPAIO, R.; RIBEIRO, N. MARSDEN, P. D.. Tratamento da forma mucosa de
leishmaniose sem resposta a glucantime,com Anfotericina B liposomal. Revista da
Sociedade Brasileira de Medicina Tropical 30(2):125-128, 1997.
SANTOS, N.P.; NASCIMENTO, S.C.; SILVA, J.F.; PEREIRA, E.C.G.; SILVA, N.H.;
HONDA, N.; SANTOS-MAGALHÃES, N.S. Antitumor activity of PLGA-nanocapsules
containing usnic acid. European Journal of Pharmaceutics and Biopharmaceutics, 2006.
SANTOS-GOMES, G.M.; ROSA, R; LEANDRO, C; CORTES, S; ROMÃO, P; SILVEIRA,
H. Cytokine expression during the outcome of canine Canine experimental infection by
Leishmania infantum. Vet. Immunol. immunophatol, v. 88, p. 21-30, 2002.
SAUVAIN, M.; POISSON, J.; KUNESCH, N.; GANTIER, J.C.; GAYRAL, P.; DEDET, J.P.
Osilation of leishmanicidal triterpenes and lignans from Amazonian Liana Doliocarpus
dentatus (Dilleniaceae). Phytother. Res., v. 10, p. 1-4, 1996.
SCHEERLINCK, J.-P.Y. & GREENWOOD, D.L.V. Particulate delivery systems for animal
vaccines. Methods, v. 40, n. 1, p. 118-124. 2006.
SHARMA, S.K.; DUBE, A.; NADEEN, A.; KHAN, S.; SALEEM, I. & GARG, R. Non PC
liposome entrapped promastigota antigens elicit parasite specific CD8+ and CD4+ T-cell
79
immune response and protect hamsters against visceral leishmaniasis. Vaccine, 24: 18001810, 2006.
SINGH, S.; O’HAGAN, R. Challenges and discoveries in the treatment of leishmaniasis. J.
Infect Chemother. V. 10, n. 6, p. 307-315, 2000.
SILVEIRA, F. T.; LAINSON, R.; CORBETT, C. E.P. Further observations on clinical,
histopathological, and immunological features of borderline disseminated cutaneous
leishmaniasis caused by Leishmania (Leishmania) amazonensis. Mem Inst Oswaldo Cruz,
Rio de Janeiro, Vol. 100(5): 525-534, 2005.
SILVA, M. J. Avaliação do uso combinado do triterpeno lupano e glucantime na infecção
por Leishmania amazonenses In vitro. Dissertação: UNIR. Programa de Pós-Graduação em
Biologia Experimental, Depto. De Medicina. Universidade Federal de Rondônia. Porto Velho,
2009.
SILVA-JARDIM, I; HORTA, M.F.; RAMMALHO-PINTO, F.J. The leishmania chagasi
proteasome: role in promastigotes growth and amastigotes survival within murine
macrophages. Acta Trop. 91: 121-130, 2004.
SINGH, S.; SIVAKUMAR, R. Challenges and discoveries in the treatment of leishmaniasis.
J. Infect Chemother. V. 10, n. 6, p. 307-315, 2000.
SINGH, S.; SIVAKUMAR, R. Challenges and new discoveries in the treatment of
leishmaniasis. J. Infect. Chemother, v. 10, p. 307-315, 2004.
SINGH, M.; O'HAGAN, D. T. Recent advances in veterinary vaccine adjuvants. Int. J.
Parasitol. Oxford, v. 33, p. 469-478, 2003.
SKEIKY, Y. A. , BENSON, D. R. B. , GUDERIAN, J. A. , WHITTLE, J. A. , BACELAR, O.
CARVALHO, E. M. & REED, D. G. Immune responses of leishmaniasis patients to heat
shock proteins of Leishmania species and humans. Infect Immun. 63, 4105-4114 . 1995.
80
SCOTT P, FARREL JP. Experimental Cutaneous Leishmaniasis: Induction and Regulation of
T Cells following Infection of Mice with Leishmania major. Chem. Immunol. 70: 60-80,
1998.
STAFFORD, J.L; NEUMANN, N.F.; BELOSEVIC, M. Macrophage-mediated innate host
defense against protozoan parasites. Crit. Rev. Microbiol. 28(3), p. 187-248, 2002.
STUART, L.M.; BOULAIS, J.; CHARRIERE GM, HENNESSY EJ, BRUNET S, JUTRAS I,
GOYETTE G, RONDEAU C, LETARTE S, HUANG H, YE P, MORALES F, KOCKS C,
BADER JS, DESJARDINS M, EZEKOWITZ RAB. A systems biology analysis of the
Drosophila phagosome. Nature Letters. 445:95-101.2008.
SUNDAR, S.; CHATTERJEE, M. Visceral leishmaniasis – current therapeutic modalities.
Indian J. Med. Res., v. 123, n. 3, p. 345-352, 2006.
TAKAHASHI, M., INAFUKU, K.-I., MIYAGI, T., OKU, H., WADA, K., IMURA, T. &
KITAMOTO, D. Efficient Preparation of Liposomes Encapsulating Food Materials Using
Lecithins by a Mechanochemical Method. Journal of Oleo Science. v. 56, n. 1, p. 1 35-42.
2007.
TANNER, T. & MARKS, R. Delivering drugs by the transdermal route: review and
comment. Skin Research and Technology, v. 14, n. 3, p. 249-260. 2008.
TAVARES, N. M., SANTOS, D. M. et al. Estratégias de vacinação contra Leishmaniose
Visceral e Cutânea: Lições dos modelos experimentais. Gazeta Média da Bahia, v. 79 (Supl.
3), n. 143, p. 110-121. 2009.
TELES, C.B.G. Atividade leishmanicida do extrato etanólico, 3β, 6β, 16β-Triidroxilup20(29)-eno e seus derivados isolado do fruto doe Combretum Leprosum contra Leishmania
Amazonensis In vitro. Dissertação: UNIR. Programa de Pós-Graduação em Biologia
Experimental, Depto. De Medicina. Universidade Federal de Rondônia. Porto Velho, 2007.
TELES, C. B. G et al. Activity of the lupane isoleted from Combretum Leprosum against
Leishmania amazonensis Promastigotes. J. Braz. Chem. Soc., Vol. 22, No. 5, 936-942, 2011.
81
TEMPONE, A. G.; PEREZ, D.; RATH, S.; VILARINHO, A. L.; MORTARA, R. A.;
ANDRADE JR, H.F. DE. Targeting Leishmania (L.) chagasi amastigotes through
macrophage scavenger receptors: the use of drugs entrapped in liposomes containing
phosphatidylserine. J. A. C., v. 26, p. 1-9, 2005.
TORCHILIN, V.P. Recent advances with liposomes as pharmaceutical carrier. Nature Rev.
Drug. Disc. , London, v. 4, p. 145-160, 2005.
TRINCHIERI G, PFLANZ S, KASTELEIN RA. The IL-12 family of heterodimeric
cytokines: new players in the regulation of T cell responses. Immunity 19: 641-644. 2003.
TRINCHIERI, G. Interleukin-10 production by effector T cells: Th1 cells show self control.
J. Exp. Med., v. 204, n. 2, p. 239-43, 2007.
TUON, Felipe F.; Amato,V.S.; Bacha,H.A.; AlMusawi,T.; Duarte, M.I.; Neto,V.A. Toll-Like
Receptors and Leishmaniasis. INFECTION AND IMMUNITY, p. 866–872, Mar. 2008.
WANG ZE, REINER SL, ZHENG S, DALTON DK, LOCKSLEY RM. CD4+ effector cells
default to the Th2 pathway in interferon-γ-defifi cient mice infected with Leishmania major.
J. Exp. Med. 179: 1367-1371, 1994.
VEMURI, S.; RHODES, C.T. Preparation and characteration of liposomes as therapeutic
delivery systems: a review. Pharm. Acta Helvetica, Berne, v. 70, p. 95-111, 1995.
WHO (WORLD HEALTH ORGANIZATION). Control of the leishmaniases. Technical
Report Series. WHO, Geneva, n. 793, p. 158, 1990.
WHO/OMS – World Health Organization/Programmes and projects/Leishmaniasis
07/04/2010
WHO, Expert Committee on the Control of the Leishmaniases. II. World Health
Organization. III. Series. www.who.int/leishmaniasis/en: Pesquisado em 07/04/11. 2011.
82
YOTSUMOTO, Y., KAHANA, M. J., WILSON, H. R., & SEKULER, R. Preliminary studies
of recognition memory for synthetic faces (Tech. Rep. No. 2004-3). Visual Cognition
Laboratory, Volen Center for Complex Systems: Brandeis University. (2004).
ZETASIZER NANO SERIES. User manual England: Malvern Instruments, 2004.
XU, R.; FAZIO, G. C.; MATSUDA, S. P. On the origins of triterpenoid skeletal diversity.
Phytochemistry. 65 (3): 261-91, 2004.