CASO CLÍNICO SBPT outubro 2007
Autor: Miguel Abidon Aidé
Coordenador do Curso de especialização em pneumologia da UFF
[email protected]
RELATO DO CASO
Paciente do sexo feminino, 89 anos, com passado de bronquiectasias e DPOC, apresentou
quadro de tosse com secreção purulenta, febre, sudorese noturna, prostração intensa, dispnéia e
anorexia. Foi prescrito ciprofloxacino por 10 dias, sem melhora clínica. Internada por 10 dias pelo
agravamento do quadro clínico, sendo isolado Klebsiella pneumoniae do exame de escarro, e
prescrito piperacilina/tazobactam, corticosteróide sistêmico e broncodilatadores. Alta com melhora
clínica parcial. Em casa houve recidiva dos sintomas de febre, aumento do volume e purulência do
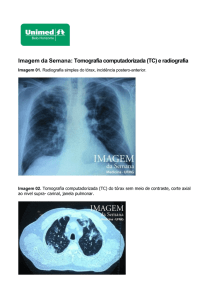
escarro, prostração e dispnéia de repouso. Realizou radiograma de tórax que mostrou lesões
nodulares difusas nos pulmões (Figura 1) e tomografia computadorizada de tórax (TC) que
confirmou aquelas lesões, sendo algumas com cavitação (Figura 2).
Exame físico: prostrada, emagrecida, febril (38°C), mucosas hipocoradas e ressecadas,
taquicardica( 106 bpm), coração com RR2T, roncos e estertores inspiratórios em ambos pulmões.
Laboratório: SpO2 88% em ar ambiente, anemia hipocrômica e leucocitose sem desvio.
Questão 1- Qual a principal hipótese diagnóstica?
a – Metástases pulmonares
b – Criptococose
c - Aspergilose semi-invasiva crônica (necrosante crônica)
d – Nocardiose
e - Granulomatose de Wegener
Questão 2 – Como faríamos o diagnóstico?
a – Punção biópsia transtorácica com agulha fina
b – Exame de escarro
c - Sorologia específica
d - Biópsia a céu aberto
e - Biópsia de pulmão vídeo- assistida
Questão 3 – Qual melhor esquema de tratamento:
a – Sulfametoxazol-trimetoprima
b – Imipenen-cilatastina + amicacina
c - Ceftriaxona
d - Ciproflaxacino
e – Amoxacilina/clavulanato
Resposta da 1ª questão: alternativa d
Trata-se de um caso de Nocardiose pulmonar em doente portador de DPOC/bronquiectasias. Embora
seja raro, infecção por Nocardia pode ocorrer de 10% a 25% em doentes imunocompetentes. Em geral os
pacientes apresentam certo grau de imunodepressão como no presente caso.
Algumas séries têm mostrado uma incidência elevada em pacientes portadores de doença pulmonar
obstrutiva crônica e bronquiectasias.
Tosse produtiva, febre, prostração intensa e perda de peso são as manifestações clínicas mais
freqüentes, com duração dos sintomas por mais de três semanas.
Os aspectos radiográficos mais encontrados são: consolidações lobares e/ou segmentares, nódulos
múltiplos ou isolados (mais raro) com ou sem cavitação. Derrame pleural e infiltrado difuso é menos
freqüente.
A hipótese de doença pulmonar metastática fica descartada devido à precocidade do aparecimento
das lesões nodulares.
Tem-se descrito na literatura médica, com mais freqüência casos de aspergilose invasiva das vias
aéreas e angioinvasiva, como também aspergilose necrosante crônica em portadores de DPOC. O
diagnóstico diferencial inicialmente é muito difícil. A evolução clínica e a identificação do fungo
atestam a probabilidade diagnóstica. O mesmo raciocínio pode ser feito para a criptococose.
É muito difícil doentes portadores de DPOC/bronquiectasias cursarem com PAC com aspecto
radiográfico de nódulos pulmonares com cavidade. PAC por S. aureus e H. influenzae podem originar esse
tipo de lesões radiográficas desse tipo, porém, não é freqüente. Foi isolado de escarro K. pneumoniae na
primeira internação. Houve resposta parcial ao tratamento, provavelmente pela possibilidade de ser a
klebsiela naquele momento um germe colonizador e já pela presença da Nocardia como germe principal sem
tratamento adequado.
A hipótese de granulomatose de Wegener deve ser levantada pelo aspecto das lesões pulmonares e
a falta de resposta clínica aos antibióticos, diante de quadro clínico de infecção respiratória. A idade
avançada, a falta de manifestações das VAS e a função renal normal, torna essa hipótese improvável.
Resposta da 2ª questão: alternativa b
Na maioria dos trabalhos citados o diagnóstico de Nocardiose pulmonar é aceito pela identificação da
bactéria no exame de escarro (direto e/ou cultura) em três amostras consecutivas, sem a presença de outro
microrganismo, dentro de um contexto clínico e radiográfico. Técnicas de identificação bacteriana simples
como o gram (a Nocardia é aeróbia gram+) e para BAAR identificam facilmente a bactéria. Lembrar que a
Nocardia quando corada pelo método de Ziehl-Neelsen é fracamente resistente à descoloração pela solução
álcool-ácida, requerendo coloração de Ziehl-Neelsen modificado, isto é, método de Kinyoun.
A cultura é o padrão áureo para o diagnóstico de Nocardiose, porém é uma ferramenta para ser
aproveitada após 30 dias, pelo lento crescimento da bactéria, tal como o bacilo de Koch. Os meios de cultura
utilizados para as espécies de Nocardia são: Agar-sangue, Agar coração-cérebro e Agar-chocolate. A
Nocardia spp é identificada por técnicas especiais manuais e/ou automatizadas.
Amostras obtidas por métodos invasivos são processadas e analisadas com as mesmas técnicas
descritas.
A Nocardia asteróides é a principal espécie isolada (80% a 90%) seguida de outras como a N.
farcinica, N. nova e N. brasiliensis.
Nesse caso o diagnóstico foi realizado identificando a Nocardia spp em três amostras seguidas de
escarro com coloração pelo gram e posteriormente com a coloração de Kinyoun.
Resposta da 3ª questão: alternativa a
O esquema de tratamento irá depender da extensão da doença. Na forma pulmonar isolada a
literatura médica é quase unânime em apontar a associação Sulfometoxazol-trimetoprima (SMZ-TMP) como
primeira escolha, com tempo de tratamento de 6 a 12 semanas nas formas localizadas e 24 a 48 semanas
nas formas disseminadas. A dose também é variável, isto é, 5 a 10mg/kg/dia a 15mg/kg/dia de SMZ-TMP nas
formas isoladas e disseminadas, respectivamente.
Existem relatos de casos, principalmente nas formas disseminadas, de resistência da Nocardia spp a
Sulfametoxazol-trimetoprima. Cresce ao mesmo tempo a tendência de se associar dois tipos de antibióticos
ao esquema de tratamento. Parece que a dupla mais eficaz é a amicacina associada com Imipenemcilastatina. Existe um sinergismo de ação entre essas duas drogas. A dose é a habitual e o tempo de
tratamento é de 2 semanas, seguindo manutenção com SMZ-TMP.
Outros antibióticos podem ser usados, isolados ou em associação, tais como minociclina, ceftriaxona,
cefotaxina, ciprofloxacino, amoxicilina/clavulanato.
Alguns lembretes são importantes:
1. A Nocardiose afeta principalmente pacientes imunodeprimidos;
2. O sítio de infecção mais comum é o pulmão.
3. O diagnóstico diferencial principal é com a tuberculose, responsável pelo retardo diagnóstico e
consequentemente retardo no tratamento;
4. A associação SMZ-TMP é a mais prescrita;
5. Imipenem-citastatina deve ser prescrito para doentes graves, resistentes ou intolerantes a SMZ-TMP.
Referências bibliográficas
1. Feigin DS. Nocardiosis of the lung: chest radiographic findings in 21 cases. Radiology 1986;
159(1): 9-14.
2. Mari B, Monton C, Mariscal D, Lujan M, Sala M, Domingo C. Pulmonary nocardiosis: clinical
experience in ten cases. Respiration 2001; 68(4): 382-8.
3. Menendez R, Cordero PJ, Santos M, Gobernado M, Marco V. Pulmonary infection with
Nocardia species: a report of 10 cases and review. Eur Respir J 1997: 10(7): 1542-6.
4. Matulionyte R, Rohner P, Uckay I, Lew D, Garbino J. Secular trends of nocardia infection over
15 years in a tertiary care hospital. J Clin Pathol 2004; 57(8): 807-12.
5. Ferrer A, Llorenc V, Codina G, de Gracia-Roldan J. Nocardiosis and bronchiectasis: An
uncommon association? Enferm Infecc Microbiol Clin 2005; 23(2): 62-6
6. Diez-Garcia MJ, Andreu AL, Chiner E. Bronchopneumonia due to Nocardia asteroides in a
man with chronic obstructive pulmonary disease. Arch Bronconeumol 2005: 41(11) 642-3
7. Stratakos G, Kalomenidis I, Papas V, Malagari K, Kollintza A, Roussos C, Anagnostopoulou
M, Paniara O, Zakynthinos S, Papiris SA. Cough and fever in a female with Crohn´s disease
receiving infliximab. Eur Respir J 2005; 26(2): 354-7
8. Hwang JH, Koh WJ, Suh GY, Chung MP, Kim H, Kwon OJ, Lee KS, Lee NY, Han J.
Pulmonary nocardiosis with multiple cavitary nodules in a HIV- negative immunocompromised
patient. Intern Med. 2004; 43(9): 852-4.
9. Pifarre R, Teixido B, Vila M, Duran M, Garcia JM, Morera J. Pulmonary nocardiosis as a
cause of radiographic imaging of multiple pulmonary nodules. Arch Bronconeumol. 2001;
37(11): 511-2.
10. Silva ACG, Martins EML, Marchiori E, Neto GT. Nocardiose pulmonar em paciente com
síndrome da imunodeficiência adquirida: relato de caso. Radiol Bras. 2002; 35(4): 235-8.