ANOTAÇÕES EM FARMACOLOGIA E FARMÁCIA CLÍNICA
07) FÁRMACOS PARA TRATAMENTO DAS DISLIPIDEMIAS
Dislipidemia é a alteração nos níveis plasmáticos dos
lipídeos, tais como o colesterol, triglicerídeos e fosfolipídeos.
As lipoproteínas (que são complexos macromoleculares de
lipídeos e proteínas) transportam os lipídeos e o colesterol
através da corrente sanguínea. Esse tipo de sistema de transporte
é essencial à vida, porém concentrações excessivas no plasma
de uma importante classe de lipoproteínas, conhecida como
lipoproteínas de baixa densidade – LDL, aumenta o risco de
cardiopatia isquêmica e aterosclerose.
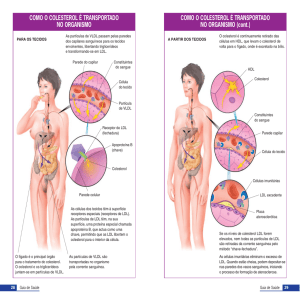
As lipoproteínas se dividem segundo as suas dimensões
e densidades em: lipoproteína de alta densidade (HDL);
lipoproteína de baixa densidade (LDL); lipoproteína de
densidade muito baixa (VLDL); e quilomicrons. As
lipoproteínas de maior interesse são a LDL, que transporta o
colesterol do fígado para os vasos sanguíneos e para o tecido
adiposo e muscular; e a HDL que é responsável pelo transporte
de colesterol dos tecidos periféricos de volta ao fígado.
As dislipidemias podem ser classificadas em primárias
– que são geneticamente determinadas; e secundárias – que
representam a conseqüência de outras condições, como o
diabetes melito, alcoolismo, síndrome nefrótica, insuficiência
renal crônica, hipotireoidismo, hepatopatia e administração de
drogas, como por exemplo antagonistas dos receptores betaadrenérgicos e diuréticos tiazídicos.
As dislipidemias primárias podem ser causadas por um
aumento da produção da lipoproteína pelo fígado ou diminuição
do catabolismo da VLDL, isto é, redução do processo de
lipólise da lipoproteína, catalisado pela lípase. Pode ainda ser
causada pela diminuição da síntese da lípase ou diminuição da
sua atividade. O acúmulo de LDL no plasma resulta em
hipercolesterolemia, devido a defeito no gene do receptor de
LDL, diminuindo o catabolismo da lipoproteína pelo fígado.
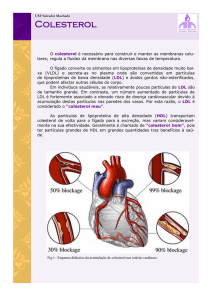
As dislipidemias são um fator de risco para a
aterosclerose, que é um processo dinâmico, evolutivo, a partir
de dano endotelial de origem multifatorial, com características
de reparação tecidual. A doença aterosclerótica é a principal
causa de morte no Brasil. Na aterosclerose, os fatores de risco
são capazes de lesar o endotélio vascular, causando disfunção
endotelial. A partir do dano vascular, ocorre a expressão de
moléculas de adesão que mediarão a entrada de monócitos em
direção ao espaço intimal, que por sua vez englobarão
lipoproteínas modificadas, originando células espumosas.
Diferentes mediadores inflamatórios são liberados no espaço
intimal, perpetuando e ampliando o processo, levando
finalmente à formação da placa aterosclerótica. As placas
podem ser estáveis ou instáveis. O LDL-C é fator causal e
independente de aterosclerose sobre o qual devemos agir para
diminuir a morbidade e a mortalidade.
Tratamento farmacológico das dislipidemias
1) Inibidores da HMG-Coa redutase – Estatinas
(sinvastatina, pravastatina, lovastatina, atorvastatina):
Esses fármacos inibem a enzima HMG-Coa redutase, enzima
chave na síntese do colesterol, levando à redução na síntese do
colesterol hepático e ao aumento da expressão dos receptores
da LDL na superfície do fígado. Consequentemente, haverá
menor síntese das VLDL e LDL pelo fígado, além de
aumentar a remoção dessas lipoproteínas. As vastatinas
elevam também o HDL-C em 5 – 15% e reduzem os TG em 7
– 30%, podendo assim também ser utilizadas nas
hipertrigliceridemias leves a moderadas.
Podem ocorrer níveis elevados das enzimas hepáticas
em pacientes submetidos a terapia prolongada com
lovastatina, sendo necessário monitorizar os resultados das
provas de função hepática.
Principais efeitos adversos das estatinas: cefaléia,
flatulência, dispepsia, dores musculares, prurido, e
hepatotoxicidade. Estão conhtra-indicadas aos pacientes
portadores de doenças hepáticas.
Classificação laboratorial das dislipidemias:
a) hipercolesterolemia isolada – colesterol total (CT) maior
que 240 mg/dL; e/ou LDL-C maior que 160 mg/dL;
b) hipertriglicidemia isolada - triglicerídeo maior que 200
mg/dL;
c) hiperlipidemia mista – colesterol total e triglicerídeo
maiores que 240 e 200 mg/dL respectivamente;
d) diminuição do HDL-C para menos que 40 mg/dL.
2) Resinas de ligação de ácidos biliares (colestiramina e
colestipol): a colestiramina e o colestipol são resinas de troca
aniônica, e são utilizadas para o tratamento da
hipercolesterolemia. Quando administradas por via oral,
seqüestram ácidos biliares do intestino e impedem sua
absorção e recirculação enterohepática. O resultado consiste
em redução da absorção do colesterol exógeno e no aumento
1
Marcelo A. Cabral
ANOTAÇÕES EM FARMACOLOGIA E FARMÁCIA CLÍNICA
do metabolismo do colesterol endógeno em ácidos biliares no
fígado. Este processo resulta em maior expressão dos
receptores de LDL nos hepatócitos e, portanto, em aumento na
remoção das LDL do sangue e redução das concentrações
plasmáticas de LDL-C. Essas drogas são utilizadas em
associação com uma estatina.
As resinas interferem na absorção das vitaminas
lipossolúveis (A, D e K) e de certas drogas, como clorotiazida,
digoxina e varfarina que por conseguinte devem ser ingeridas
pelo menos uma hora antes ou 4-6 horas depois da resina.
As resinas não devem ser usadas quando já houver
hipertrigliceridemia pois elas agravam essa situação. As
resinas são as únicas drogas permitidas para crianças e
adolescentes que apresentam hipercolesterolemia resistente às
medidas de restrição alimentar.
5) Omega-3
Reduz a concentração plasmática de triglicerídeos, porém
aumenta o colesterol, além de aumentar o tempo de
sangramento.
6) Orlistat
O orlistat atua exclusivamente na luz intestinal ligando-se
covalentemente aos sítios catalíticos das lípases gástrica e
pancreática. Com a inibição da lípase, a lipólise do triglecerídeo
dietético é substancialmente reduzida e, como conseqüência,
cerca de 30% dos triglicerídeos ingeridos são excretados
inalterados nas fezes.
7) inibidores da absorção de colesterol - Ezetimibe
3)
Fibratos (clofibrato, bezafibrato, fenofibrato,
genfibrosila, etofibrato e ciprofibrato) são fármacos derivados
do ácido fíbrico. Não se conhece ainda seu mecanismo exato de
ação.
O ezetimibe diminui o tranmsporte de colesterol das
micelas para os enterócitos através da inibição seletiva da
captação de colesterol por uma proteína da borda em escova,
denominada NPC1L1.
Em concentrações terapêuticas, o ezetimibe diminui em
cerca de 50% a absorção intestinal de colesterol, sem reduzir a
absorção de triglicerídios ou de vitaminas lipossolúveis. O
resultado final consiste na redução das concentrações
plasmáticas de colesterol LDL. A redução da absorção de
colesterol diminui o conteúdo de colesterol dos quilomicrons e,
portanto, reduz o moviemnto do colesterol do intestino para o
fígado. No interior do fígado, o colesterol derivado dos
remanescentes de quilomicrons contribui para o colesterol
acondicionado nas partículas de VLDL. Por conseguinte, a
inibição da absorção de colesterol diminui a sua incorporação
em VLDL e também diminui as concentrações plasmáticas de
colesterol LDL. Além disso, o conteúdo hepático diminuído de
colesterol leva à supra-regulação do receptor de LDL, que
também contribui para o mecanismo de redução das LDL por
inibidores da absorção de colesterol.
O ezetimibe, em dose diária única, reduz as
concetrações de colesterol LDL em cerca de 15 a 20%, além de
diminuir as concentrações de triglicerídios em cerca de 8% e
eleva em pequeno grau (cerca de 3%) o colesterol HDL. A
associação do ezetimibe com uma estatina aumenta em 15% a
eficácia da terapêutica farmacológica, em relação à
administração somente de estatinas.
Eles estimulam a síntese de PPAR-alfa via ativação de
um receptor nuclear de transcrição gênica (receptor PPAR peroxisome proliferator activated receptor), a atividade de betaoxidação de lípideos dos peroxisomas celulares. Estimulam a
enzima lipase das lipoproteínas, destruindo os VLDL e
libertando os lípidos para consumo nos músculos.
Os derivados de ácido fíbrico produzem um risco
aumentado de sangramento quando administrados com um
anticoagulante oral.
Principais efeitos adversos dos fibratos: efeitos
gastrintestinais, diminuição da libido, fraqueza muscular,
distúrbios do sono, alteração nos níveis das enzimas hepáticas e
creatinina.
4) Ácido nicotínico - Niacina, acipimox
Inibe a atividade das lipases hormônio-sensíveis,
diminuindo a liberação de ácidos graxos livres para o fígado e a
síntese de VLDL; estimula a síntese e secreção de HDL e de
apo A1, o que contribui para o aumento dos valores de HDLcolesterol. A administração é VO e a eliminação é urinária. A
tolerância é baixa devido seus para-efeitos: rubor facial, prurido,
arritmia atrial, dores abdominais, aumento das enzimas
hepáticas, da glicemia e da uricemia e raramente acantose
nigricans.
É indicado na hipertrigliceridemia endógena, nas
hiperlipidemias mistas e também na hipercolesterolemia isolada,
como alternativa as vastatinas e fibratos.
Referências Bibliográficas
1. RANG, H. P. et al. Farmacologia. 4 edição. Rio de Janeiro: Guanabara Koogan, 2001;
2. KATZUNG, B. G. Farmacologia: Básica & Clinica. 9 edição. Rio de Janeiro: Guanabara Koogan, 2006;
3. CRAIG, C. R.; STITZEL, R. E. Farmacologia Moderna. 6 edição. Rio de Janeiro: Guanabara Koogan, 2005;
4. GOLAN, D. E. et al. Princípios de Farmacologia: A Base Fisiopatológica da Farmacoterapia. 2 edição. Rio de
Janeiro: Guanabara Koogan, 2009;
5. FUCHS, F. D.; WANNMACHER, L.; FERREIRA, M. B. C. Farmacologia Clínica. 3 edição. Rio de Janeiro: Guanabara
Koogan, 2004.
6. GILMAN, A. G. As Bases farmacológicas da Terapêutica. 10 edição. Rio de Janeiro: Mc-Graw Hill, 2005.
7. CONSTANZO, L. S. Fisiologia. 2 edição. Rio de Janeiro: Elsevier, 2004.
2
Marcelo A. Cabral
ANOTAÇÕES EM FARMACOLOGIA E FARMÁCIA CLÍNICA
8. PORTH, C. M. Fisiopatologia. 6 edição. Rio de Janeiro: Ganabara Koogan, 2004
ЖЖЖЖЖЖ
3
Marcelo A. Cabral