1
ANÁLISE DO DISCURSO E INTERAÇÃO MÉDICO/PACIENTE:
PERSPECTIVAS EM CONFLITO
GONÇALVES, José Carlos, Ph. D., Universidade do Vale do Rio Verde – UNINCOR –
Três Corações – MG
“Talvez, se o objetivo da medicina for a diagnose e o tratamento da doença, a qualidade
da comunicação entre o médico e o paciente faz pouca diferença, conquanto se obtenha um
histórico médico adequado e a necessária cooperação do paciente, para fazer ou deixar de
fazer certas coisas. Mas se o objetivo da medicina for interpretado mais amplamente, se a
preocupação for com a pessoa que está doente, e o objetivo for aliviar, reassegurar e
restaurar o paciente – como parece que deve ser o caso – então a qualidade da
comunicação assume uma importância instrumental e tudo o que interferir com ela precisa
ser observado, e se possível, removido.”
Samora (1961)
Discurso institucionalizado é um termo geral para uma grande variedade de gêneros
discursivos que compartilham um conjunto de fatores e traços restritivos. Exemplos de
discurso institucionalizado são a interação entre professores e alunos, a comunicação entre
médico e paciente e a linguagem jurídica no tribunal. Este trabalho focaliza a interação
entre médico e paciente na consulta, um tipo de comunicação no trabalho que tipicamente
apresenta os traços principais do discurso institucionalizado. Esta interação vai ser
examinada para determinar o papel da linguagem na promoção ou no impedimento da paz
interacional entre os participantes. Os comentários na conclusão vão sugerir como a
comunicação entre o médico e o paciente e, conseqüentemente a saúde e a própria vida do
paciente podem ser melhoradas.
Assimetria no Discurso
De uma perspectiva descritiva e crítica da análise do discurso, a assimetria no
discurso institucionalizado é resultado não somente do discurso, mas também de condições
pré-existentes no mundo real. Em um nível
microssociolinguístico, a assimetria no
discurso médico-paciente, por exemplo, resulta de diferenças de status socioeconômico,
papéis, objetivos e expectativas, bem como de seus valores e atitudes. O discurso reflete,
cria, dissemina e perpetua esta assimetria no discurso e através da fala dos participantes. No
discurso institucionalizado, a assimetria pode ser mensurada por parâmetros interacionais,
discursivos e lingüísticos. No nível interacional, por exemplo, há o controle da organização
tática da interação. No caso da comunicação médico-paciente, o médico controla o turno da
2
fala e as estruturas de participação dos outros participantes. Desta forma, é o médico quem
decide não somente quem fala, mas também quando e como se fala. No nível discursivo,
não somente o que se fala, i.e. o conteúdo, mas também em que ordem se fala, i.e., a
seqüência tópica e a organização do discurso são decididas pelo médico que tem o poder
hegemônico de conduzir a interação. No nível lingüístico, a especialização técnica do
médico e o jargão técnico do seu vocabulário podem constituir uma causa adicional de
discrepância e divergência na comunicação, tanto no nível conceitual quanto no nível
lexical. No discurso assimétrico, os participantes não compartilham do mesmo
conhecimento, interesses, objetivos e estratégias conversacionais. Porque os médicos e os
pacientes geralmente não compartilham das mesmas bases sócio-culturais para conhecer,
dizer e entender, eles têm acesso diferenciado ao conhecimento. No entanto, porque a
comunicação face a face é reflexiva, i.e., mutuamente constitutiva, os participantes são
conjuntamente responsáveis pelo fluxo de atividades. A noção de atividade de fala é
importante para entender os processos interacionais através dos quais os falantes negociam
o significado de suas interações. Uma atividade é organizada como um sistema de
significação interativamente constituído, através da produção colaborativa de fenômenos
verbais e não-verbais. As atividades fornecem o contexto para a interpretação dos eventos
encerrados dentro delas. Os interagentes não só tem que usar as atividades mas ao mesmo
tempo tem também que construí-las interacionalmente, através da inferência, da ação e de
comportamentos lingüísticos verbais e não verbais. Desta forma o contexto é mutuamente
constituído e constitutivo nas atividades.Os participantes de interações institucionais
constroem sua conduta enquanto ela acontece, turno a turno, e progressivamente
constituem, e em conseqüência criam conjunta e colaborativamente o acontecimento de sua
fala. No caso da comunicação médico – paciente, assim também como nas interações em
sala de aula, os médicos operam como diretores do discurso, mantendo o controle durante a
consulta, e conduzindo a interação, sinalizando o começo, o meio e o fim dos diferentes
estágios ou atividades bem como o começo e o fim das falas. É dentro deste contexto
interacional que o médico e o paciente tem que negociar o significado, i.e., fazer sentido
um para o outro, por que a fala é ambígua e vaga e deve ser interpretada. Além do mais, a
interpretação compartilhada depende do contexto compartilhado, mutuamente constituído
pelos e para os participantes, e realizado interacionalmente. Desta forma se a consulta
3
médica for vista como um contexto para a cura e se quisermos entender o significado que
estas atividades representam para os verdadeiros participantes na consulta, deve-se
examinar, como parte da investigação sistemática das atividades sociais que constituem
esse encontro de serviço, o conhecimento técnico ou leigo compartilhado ou não
compartilhado, as crenças e as expectativas implícitas nos papéis do médico e do paciente.
De fato, o médico e o paciente encaram o encontro médico sob enquadres
referenciais conflitantes. Os pacientes encaram a interação em um esquema de referência
personalizada, experiencial, quase de narrativa. Eles subjetificam a consulta, relatando
vários tipos de problemas, queixas somáticas, dores em diferentes partes do corpo,
perturbações do funcionamento normal. Estas queixas vagas, difusas e desfalcadas de
problemas da vida são pedidos de ajuda para a saúde e para a vida. Os médicos, por outro
lado encaram a consulta objetivamente, como uma atividade de rotina. O seu objetivo
principal é obter informação adequada e suficiente para um diagnóstico e tratamento
adequado. Desta forma sua atenção aos aspectos orgânicos das queixas do paciente, sua
paráfrase técnica da narrativa do paciente, seu uso recorrente de perguntas para elícitar
informação específica são estratégias pelas quais a consulta é objetificada e enquadrada no
modelo biomédico da doença.
Esta abordagem clínica ou orgânica distante, objetiva, “cautelosa”, do médico, é
resultado do treinamento profissional. No seu treinamento pré – serviço é-lhes ensinado que
o envolvimento com o paciente deve não ser só evitado mas é quase proibido e anti-ético.
Porque eles vão ter que enfrentar a dor, o sofrimento e a morte dos seus pacientes, é-lhes
ensinado que trabalhando neste esquema institucional eles vão ficar protegidos dos perigos
do envolvimento e da compaixão e desta forma permanecer mais livres para agir e tomar
decisões que às vezes podem ir contra seus sentimentos e emoções. O seguinte trecho tirado
do filme Golpe do Destino é ilustrativo:
Dr Mackee – Há perigo em se envolver com os seus pacientes. É muito
perigoso. Cirurgia exige julgamento. E um juiz deve ser distante.
Aluno – Não é antinatural não se envolver com os pacientes?
Dr. Mackee – Não há nada natural em cirurgia. Cortar o corpo de alguém,
isso é natural? Qualquer dia, vocês vão ter o coração de alguém em suas
mãos. E ele está batendo. E você vai pensar: Eu queria não estar aqui. Se
um paciente está doente, o papel do cirurgião é cortar...você só tem uma
chance. Você chega, conserta e cai fora. Envolver-se exige muito tempo.
4
Quando você tem apenas 30 segundos, antes que o coração do cara estoure,
eu prefiro que vocês cortem logo e se envolvam menos.
Desta forma o perigo do envolvimento emocional e da compaixão é ressaltado. Esta
abordagem impessoal é também conseqüência da visão profissional da prestação do serviço
médico como uma atividade burocrática de rotina, em que o paciente é apenas mais um em
uma fileira de pacientes, mais uma doença em uma fileira de doenças.
Em resumo, durante a consulta médica, o médico que está no controle interacional, busca e
requer informação do paciente. Ele aborda a consulta dentro de um esquema clínico de
referência enquanto o paciente a encara como uma oportunidade personalizada e
experiencial para falar sobre suas mazelas. Este desencontro de estilos e estratégias
conversacionais pode causar ansiedade, frustração e conflito; ele pode impedir os
participantes de atingir um consenso sobre o significado da interação e/ou atingir os
objetivos pretendidos. Em última instância, isto pode levar a mal entendidos e insatisfação
interacional.
Descrição do Estudo
Dados e sujeitos.
Nesse contexto, este estudo examina a negociação do significado da interação entre o
médico e o paciente de uma perspectiva da análise crítica da conversação. Os dados
reportados aqui são de um estudo de análise do discurso conduzido por Gonçalves (1981)
em que a objetificação e a subjetificação da consulta médica na negociação da doença pelo
médico e o paciente são analisadas. Os dados para este estudo são extraídos de uma
consulta médica gravada em um ambulatório de saúde pública no estado de São Paulo.
Objetivos
Para investigar como o significado da interação é negociado pelo médico e o paciente na
consulta, a análise examina estilos e estratégias de gestão do tópico conversacional e as
estruturas de participação no discurso. Mais especificamente, a análise focaliza as seguintes
questões de pesquisa:
5
(1) Como a hegemonia interacional do médico afeta o modo pelo qual os participantes
da consulta negociam o tópico da conversação na construção do discurso da
consulta?
(2) Como as estratégias conversacionais usadas pelo médico e o paciente na consulta
refletem os diferentes enquadres referenciais, atitudes e objetivos dos participantes?
(3) Como a convergência e a divergência de interesses facilita ou prejudica a
comunicação médico – paciente?
Metodologia
Apresentamos a seguir uma análise qualitativa e quantitativa do discurso da entrevista. O
tópico conversacional é a unidade de análise. Define-se o tópico operacionalmente como
aquilo que ocupa o foco da atenção dos participantes por um certo tempo, i.e., o tema
ou assunto da conversa. Seguindo Polanyi (1979) a análise da negociação do significado
da interação é feita pela discussão das propostas e contrapropostas. A grosso modo, a
proposta é a seleção de um tópico para se falar. A contraproposta, então, é a seleção de um
tópico alternativo para ser discutido ou uma outra proposta. Esquematicamente, a consulta
foi dividida em propostas e contrapropostas, atribuindo-se a cada tópico um título, tal como
a respiração, fumar, etc. Em seguida, a evidência lingüística dos mecanismos discursivos
usados para introduzir, mudar e finalizar a conversa sobre os tópicos selecionados foi
identificada junto com os traços lingüísticos da avaliação e do envolvimento.
Análise dos dados
Hegemonia Interacional
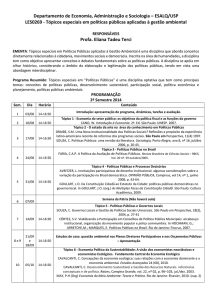
Como demonstra a tabela 1, que resume a macroestrutura da consulta a conversa inteira
consiste de 22 tópicos (ou propostas e contrapropostas)
6
Tabela 1
Distribuição Enunciados por Tópico
Falante
00
01
02
03
04
05
06
07
08
09
10
11
12
13
14
15
16
17
18
19
20
21
22
Médico
Paciente
Médico
Médico
Médico
Paciente
Paciente
Médico
Médico
Médico
Médico
Médico
Paciente
Médico
Paciente
Médico
Médico
Médico
Paciente
Médico
Médico
Médico
Médico
Tópicos (Propostas e
Contrapropostas )
Abertura
Respiração
Idade
Duração
Antecedentes
Respirando
Coração
Eletrocardiograma
Local
Tosse
Trabalho
Esforço Físico
Fumar
Pernas
Respiração
Hora
Travesseiro
Posição
Respiração
Outros
Intestinos
Urina
Fechamento
Enunciados por tópico
1,2
3,4,5,6,7,8,9,10,11,12,13,14,15,16
17,18
19,20,28,29
30,31,32
21,22,23,24,25,26,27
33,34,35,36
37,38
39,40
41,42,43
44,45,46,47,48,49,50,51,52,53,54
55,56,57,58
59,60,61
62,63,64,65,66,67
68,69
70,71,72,73
74,75
76,77,78,79,80,81,82,83
84,85,86,87,88,89,90,91,92,93
94,95
96,97
98,99
100
A análise focalizou primeiro os padrões de gestão de tópico, tentando determinar
dominação e/ou participação pelos falantes na interação. A julgar pelo número de
enunciados perfazendo cada tópico, parece que os tópicos do paciente (e.g. 01, 05,18) são
mais plenamente desenvolvidos e mais extensivamente avaliados que os tópicos do médico.
Em contrapartida, os tópicos do médico são geralmente breves, truncados, como se ele
estivesse seguindo uma agenda preestabelecida, marcando itens apropriados em um
questionário ou formulário. O fato de o paciente falar mais poderia nos induzir a concluir
que o paciente domina a interação. Todavia a tabela 2, que indica quem introduziu os
tópicos na conversação, deixa claro que é o médico que domina a conversação.
7
Tabela 2
Dominação por Introdução de Tópico
D = Médico
P = Paciente
00 01 02 03 04 05 06 07 08 09 10 11 12 13 14 15 16 17 18 19 20 21 22
D P D D D P P D D D D D P D P D D D P D D D D
Tópicos do Médico: 19 = 86.3%
Tópicos do Paciente: 3 = 13.6%
Dos 22 tópicos que perfazem a consulta, somente 03 (ou 13.6%) foram introduzidos
pelo paciente: Respiração, coração e fumar. Por outro lado, o médico iniciou e/ou
determinou os outros 19 (ou 86.3%). Considerando que no discurso espontâneo cada
participante deve ter uma oportunidade igual de apresentar ou de desenvolver o seu tópico,
fica evidente que o médico dominou a consulta. Ainda mais, um exame mais detalhado da
fala do médico (e.g. trechos 1 e 2) revela que ele não só introduz 19 dos tópicos, mas que
ele controla interacionalmente a conversa.
Trecho 1
(O médico chama o nome do paciente):
(01)-DFrancisco de Paula!...(tosse)...(pausa, ruídos,pausa).
(02)-Do que está acontecendo, Seu Francisco?
(03)-Pacontece
(04)-Po seguinte, sá, dotô?
(05)-Pvô falar um assunto pro senhor
(06)-Pfaz assim...uma falta de ar, né?
(07)-Pfalta BASTANTE de ar
(08)-Pdá o que fazer, sá? Tomar uma respiração boa, sá?
(09)-Pde modo que se esforço bastante
(10)-Ppra tomar uma respiração boa sem ficar (fadigado), sabe?
(11)-Pquase não durmo de noite
(12)-Puma ( )tremenda!.
(13)-Ptem hora que sobe...parece sentir assim
(14)-Peu fico meio zonzo,sá?
(15)-Paí, também
(16)-Paí, esse problema aí.
(17)-Dquantos anos você tem, Francisco?
(18)-Pvou fazer 35...
(19)-Dtrinta e cinco... Há quanto tempo você está sentindo isso?
(20)-Pah, esse problema, sempre dá...assim...
8
(21)-P(22)-P(23)-P(24)-P(25)-P(26)-P(27)-P-
passa...sempre passa uns tempo bom...
AGORA, sempre em tempo de calor,
eu fico mais fadigado.
fico assim...preso assim,
a respiração presa, sá?
dá o que fazer,
pra tomar uma respiração boa assim, sá?
No trecho 1, o paciente relata o seu problema respiratório (03 – 16). Ele começa
com um abridor de narrativa, uma fórmula de rotina em (03) e termina a estória com uma
coda narrativa, um marcador conversacional que resume o episódio todo em (16). Nesta
altura o médico tenta mudar o tópico fazendo perguntas factuais sobre a idade do paciente
(17) e a duração do problema (19). O paciente, porém usa estas perguntas como uma
oportunidade de falar sobre o seu problema respiratório (21 –27):
Trecho 2
(33)-P(34)-P(35)-P(36)-P(37)-D(38)-P(39)-D(40)-P(41)-D(42)-P(43)-P(44)-D(45)-D(46)-D(47)-P(48)-P(49)-P(50)-P(51)-P(52)-P(53)-P(54)-D(55)-D(56)-P(57)-P(58)-P-
problema de coração, não é,
que eu tirei um elétrico, viu?
deu tudo bom, sá?
MAS EU NUM TINHA ESSE PROBLEMA.
quando foi o eletro?
elétrico? ah,faz uns...dois méis...ou treis méis...
aqui mesmo?
é...acho que com a dotora...acho que é Nereusa, não é?
você tem tosse?
ah, tenho tosse, quando fico resfriado
só assim.
umhum.e no seu trabalho?
como é que você se sente?
quando você faz esforço...
ah,... no meu trabalho
quando eu ando de bicicleta, assim
eu sinto assim...
tipo cansado mesmo,só.
ce entende como é que é
(xxxxxxxxxxxx) como é que é a respiração boa, né
é. só isso.
sei.
mas quando você faz esforço
e...
quando eu faço esforço, eu sinto...
eu sinto mais cansado,né
9
(59)-Pmas num sei se é problema de cigarro também,né
(60)-Dvocê fuma muito?
(61)-Pnão. um maço de cigarros em dois dias,só.
(62)-Duhm.SUAS PERNAS
(63)-Dcostuman inchar,ou
(64)-Pnão
No trecho 2, o paciente introduz o tópico do coração (33), em seguida descarta-o
como uma possível causa do problema, como se ele estivesse se auto-diagnosticando. Mas
o médico aparentemente decide dar atenção a este item biomédico de informação (37),
perguntando quando o eletrocardiograma foi tirado; em seguida ele muda o foco para
outros itens de seu interesse: lugar (39), tosse (41), trabalho(44), esforço físico(46). O
paciente responde brevemente a cada pergunta, tentando ainda enfatizar o seu problema de
respiração. Quando o paciente introduz o tópico do cigarro, em outra tentativa de se
autodiagnosticar (59), o médico pega o tópico perguntando se o paciente fuma muito,
procurando fatos para especificar o relato do paciente (60). O paciente responde
prontamente; o médico avalia a resposta (61-62) e muda o tópico para pernas (62-63).
Em resumo, embora o médico fale menos, interacionalmente ele tem mais influência
no desenho da estrutura do discurso. É ele quem abre e fecha a conversa (cf.Tabela 1:00 e
22); quem termina a discussão sobre um tópico, muda para um novo tópico conforme sua
vontade; ou ignora as observações do paciente.
Estratégias Conversacionais dos Participantes
A fala do paciente é altamente avaliativa e envolvida, como se pode ver pelo número de
intensificadores que abundam no texto, e.g. mal (09); sempre (20); pausas, hesitações,
pedidos de confirmação e outros marcadores discursivo-conversacionais, e.g., cê
vê(04);sabe? (08, 10,14); né (06). As queixas do paciente são vagas e difusas (e.g.13-16).
O médico, então, tenta medicalizar estas queixas em sintomas, atendendo aos aspectos
orgânicos ou clínicos da narrativa do paciente. Ele tenta coletar detalhes factuais para
especificar a estória do paciente. No trecho 3 ele pergunta sobre a idade (17) e a duração
da doença (19):
Trecho 3
(17)-D(18)-P-
quantos anos você tem, Francisco?
vou fazer 35...
10
(19)-D-
trinta e cinco... Há quanto tempo você está sentindo isso?
O trecho 4 ilustra a atenção do médico a duração do problema médico e a história prévia
do paciente (28-31):
Trecho 4
(28)-D(29)-P(30)-D(31)-P(32)-P-
e já faz muito tempo, isso?
ah, faz uns...três, quatro meis...que...tá assim, sá? Problema assim,sá?
antes, você não sentia nada?
Não.
antes não. e...
No trecho 5, o médico coleta informação sobre o tempo e o lugar:
Trecho 5
(37)-Dquando foi o eletro?
(38)-Pelétrico? ah,faz uns...dois meis...ou treis meis...
(39)-Daqui mesmo?
(40)-Pé...acho que com a dotora...acho que é Nereusa, não é?
Então, no trecho 6, o médico atenta para outros detalhes biomédicos tais como
posição em que o paciente sente o problema e falta de ar:
Trecho 6
(74)-D(75)-P(76)-D(77)-P(78)-D(79)-P(80)-D(81)-P(82)-P-
você dorme com travesseiro baixo,ou com travesseiro alto?
ah, travesseiro normal.
não sente dificuldade,\
não
quando deita
num sinto
a falta de ar piora?
não, a falta de...
ar não piora.
Finalmente, perto do fim da consulta (trecho 7), o médico faz uma última checagem
de alguns outros aspectos orgânicos da doença (96-99):
11
Trecho 7
(96)-D(97)-P(98)-D(99)-P-
o intestino funciona...
não,essas coisa funciona tudo bem
a urina?
não tudo em ordem
A reciclagem do tópico é uma estratégia que o paciente usa para enfrentar o controle
da consulta pelo médico e para criar o máximo possível de oportunidades para falar sobre o
tópico de seu interesse: o seu problema de respiração. Suas tentativas de autodiagnosticarse,e.g. coração e fumar (trecho 2) são exemplos desta estratégia. Apesar das tentativas do
médico para direcionar o discurso para itens biomédicos, tais como tempo (trecho 5),
travesseiro e posição (trecho 6), o paciente persiste em aproveitar cada chance para
reciclar o seu problema de respiração, que é a sua macro-proposta durante toda a
consulta. O trecho 8 é ilustrativo. Nesta narrativa final do seu problema respiratório (8393), ele mal responde às perguntas do médico:
Trecho 8
(84)-D(85)-P(86)-P(87)-P(88)-P(89)-P(90)-P(91)-P(92)-P(93)-P(94)-D(95)-P(96)-D(97)-P(98)-D(99)-P(100)D-
o que você SENTE?
eu, quando fico fadigado,
fico meio
de tanto ficar
de ter de tomar aquela respiração boa, sá?
isso, assim...(suspiro)
começo esforçar demais, assim
pra respirar
começa a doer até...o peito...um pouquinho,
pra respirar
fora isso, tem mais algum probleminha
não
o intestino funciona...
não,essas coisa funciona tudo bem
a urina?
não tudo em ordem
(xxxxxxxxxxxxx)...pra sala ao lado...pode sentar-se aqui. (quase inaudível)
Convergência e Divergência de Interesse
Neste trabalho, convergência e divergência referem-se respectivamente à
unilateralidade ou bilateralidade na introdução de propostas, isto é, propostas que
12
obtiveram consenso e propostas que foram do interesse de somente um dos participantes.
Em outras palavras, convergência de interesse ou expectativas significa que os participantes
estão sintonizados na mesma onda. Divergência, por outro lado, sinaliza que os
participantes estão fora de sincronia um com o outro. Isto é, eles estão ou falando fora de
turno ou fora do tópico.
Convergência
A tabela 3 ilustra a convergência na conversação médico-paciente via o consenso, i.e.,
propostas ou tópicos bilaterais que foram pessoalmente interessantes a ambos os
participantes.
Tabela 3
Convergência: As Propostas Bilaterais
Tópicos
Respiração
Trabalho
Esforço
Total
Número
do
Tópico
01,05,15,16,17,18
10
11
Porcentagem de Total
Fala
47
100
11
100
04
100
62
100
Porcentagem
47%
11%
4%
62%
As freqüências da Tabela 3 mostram que 62 por cento da conversa foi realizada
quando o médico e o paciente abordaram um tópico de interesse mútuo. Isto aconteceu no
caso dos tópicos convergentes ou bilaterais, i.e., aqueles tópicos
que revelam os
verdadeiros problemas do paciente. Respiração, o tópico que o paciente queria discutir,
parece ser o tópico mais desenvolvido (cf.Tabela 1). No trecho 1, o paciente faz uma
exposição do seu problema na forma de uma narrativa. Além dos marcadores assinalados
anteriormente nesta análise, ele usa uma porção de detalhes concretos para ilustrar seu
problema respiratório: falta de ar, esforço físico, inalação, dificuldade de dormir, tontura.
Ele diz explicitamente:
“Aí, esse problema aí” (=Este é o problema) (Trecho 1:16).
No trecho 2, ele re-introduz o tópico da respiração e acrescenta outros detalhes em
resposta às perguntas do médico sobre sua idade e quando ele sente o problema (e.g.,
influência do tempo quente sobre o seu problema de respiração). Trabalho e esforço físico,
13
dois outros tópicos introduzidos pelo médico, têm a provação do paciente e ele fala
extensamente sobre eles (44-58). Em outras palavras, no caso de propostas bilaterais,
mesmo quando o tópico é iniciado pelo médico, como é o caso com os tópicos 10 e 11
(trabalho e esforço físico), ambos os participantes desenvolvem o tópico ao máximo.
Divergência
Os tópicos divergentes ou unilaterais, por outro lado, têm vida curta e são rapidamente
abandonados e descartados de uma vez, como ilustra o trecho 9:
Trecho 9
(62)-D(63)-D(64)-P(65)-D(66)-P(67)-P(68)-D(69)-P-
uhm.SUAS PERNAS
costuman inchar,ou
não
não
não, perna não.
problema de perna, não sinto nada não.
O que atrapalha é só essa falta...
o que atrapalha é só essa falta
A negação do paciente (64) sobrepõe-se à pergunta do médico em (63). O paciente,
então, reforça a negação e totalmente descarta a possibilidade com o intensificador nada
não(67). Neste ponto, o médico parece ter começado a fazer concessão ao tópico de
interesse do paciente (68-69). Ele pergunta se é só o problema de respiração que afeta o
paciente e este repete literalmente as palavras do médico, como se quisesse dizer “sim, isso
é o que eu quero dizer, este é o problema, é isso aí”.
Outros tópicos divergentes introduzidos pelo médico são ainda mais rapidamente
descartados e não avaliados, como se vê no trecho 10:
Trecho 10
(94)-D(95)-P(96)-D(97)-P(98)-D(99)-P-
fora isso, tem mais algum probleminha
não
o intestino funciona...
não,essas coisa funciona tudo bem
a urina?
não tudo em orde
14
Novamente, a negação abrupta do paciente sobrepõe-se à pergunta do médico
(94,96 e 98). Parece que ele mal pode esperar o fim da pergunta do médico para confrontála. A Tabela 4 resume a porcentagem de fala realizada por estas propostas unilateral:
Tabela 4:
Divergência: Propostas Unilaterais
Tópicos
Número do Tópico
Porcentagem de Fala
Todos os outros 00,02,03,04,06,07,08,09. 38%
tópicos
12,13,19,20,21
No conjunto, os tópicos divergentes perfazem 38 por cento do total da fala da
consulta. Estes tópicos foram trazidos principalmente pelo médico, através de perguntas
que tencionavam coletar fatos para especificar a estória do paciente e informação
biomédica que sugerisse sintomas que pudessem servir de base para o seu diagnóstico
(=transformar em doença). Por parecerem irrelevantes ao paciente, que tem um problema
específico, foram rapidamente descartados e abandonados.
Ainda uma outra forma de determinar como o significado é negociado no discurso médico é
examinar qual interagente realiza a fala no caso dos tópicos convergentes e divergentes.
Tabela 5
Dominância pelo Número de Enunciados
Quem fala
Tópicos Convergentes
Tópicos Divergentes
Total
Pacientes
40
33
73
%
85.11%
62.27%
73%
Médico
07
20
27%
%
14.89%
37.73%
27%
A Tabela 5 ilustra que, nesta consulta, como se pode ver pelos tópicos convergentes,
ou de consenso, o paciente realiza 85.1 por cento da fala enquanto o médico realiza 14,8
por cento, com suas perguntas consistindo de perguntas elicitadoras que dão ao paciente a
vez de falar e lhe permitem desenvolver a estória da sua doença. No caso dos tópicos
divergentes, por outro lado, o médico realiza a maior parte da fala (62.2 por cento). Isto
15
quer dizer que, quando o médico concorda com o paciente sobre o que realmente parece ser
o x da questão, o paciente sente-se mais estimulado a falar e contribuir realmente à consulta
médica. Nas outras falas em que há divergência, principalmente tópicos introduzidos pelo
médico para obter informação, há pouca resposta do paciente e pouco se descobre sobre a
natureza da doença.
Discussão dos Resultados
Este estudo demonstrou o modo como o significado é negociado entre o médico e o
paciente na consulta médica. A análise quantitativa dos padrões de gestão de tópicos pelos
participantes na consulta revelou que o médico detém o controle hegemônico da conversa.
Embora ele fale menos em termos do tempo total da consulta, é o médico quem regula as
estruturas de participação, o conteúdo e a organização seqüencial ou progressão temática
dos tópicos na conversação. Embora o paciente fale mais que o médico em termos do
tempo total da conversa, ele o faz somente em resposta às perguntas e tópicos impostos
pelo médico, que estruturam não somente o que o paciente fala, mas também quando, como
e em que ordem ele fala.
A
análise
qualitativa
focalizou
a
evidência
lingüística
das
estratégias
conversacionais usadas pelos participantes na consulta. Porque o médico está interessado
em obter informação biomédica relevante e suficiente para um diagnóstico preciso e
tratamento adequado, a sua estratégia conversacional é atentar para os itens orgânicos ou
biomédicos de informação e tratar os problemas de vida real do paciente como irrelevantes
à consulta. Ele se apóia, principalmente em perguntas específicas na busca de sintomas para
transformar em seu diagnóstico. O seu estilo de gestão de tópico pode ser caracterizado
como o estilo falando sobre um determinado tópico, em vez de falando topicamente.
A estratégia do paciente, por outro lado, consiste em evitar falar sobre os tópicos
que são introduzidos pelo médico. Para tanto, ele usa digressões, autodiagnose e associação
de tópicos. Desta forma, ele evita não só falar sobre os tópicos escolhidos pelo médico, mas
ele consegue reciclar e falar mais sobre os tópicos de seu interesse pessoal e assim
comunicar o que ele acha relevante à consulta. Desta forma, embora semi-analfabeto, o
paciente revela possuir as habilidades conversacionais necessárias para fazer uma
exposição de sua doença. O seu estilo de gestão de tópico caracteriza-se por falar
topicamente, isto é, falar centradamente sobre um tópico. No caso desta análise, o tópico
16
principal foi o seu problema de respiração e outros trazidos, por meio de palavras e/ou
idéias associados (e.g. esforço físico, fumar, trabalho, etc.).
Como conseqüência desta divergência em estratégias conversacionais e estilo de gestão de
tópicos, os tópicos introduzidos pelo médico são breves e permanecem sem avaliação, e são
rapidamente descartados pelo paciente. Os tópicos bilaterais, ou convergentes, por outro
lado, são amplamente desenvolvidos e avaliados, proporcionando assim, ao médico, uma
oportunidade de coletar informação mais relevantes para a diagnose e o tratamento.
Prestando atenção aos mecanismos lingüísticos de envolvimento e avaliação que o paciente
usa, ele pode aprender não somente o que é de interesse para ele médico, mas o que
preocupa o paciente.
Para resumir, tanto a análise quantitativa quanto a análise qualitativa apontam para
uma conclusão comum: a importância da qualidade da comunicação na relação que se
estabelece entre o médico e o paciente na consulta e uma visão consoante com a qualidade
em serviços de que a própria conversa já é parte do processo de cura, pois atender o cliente
é, principalmente entender o seu pedido, o seu desejo e a sua necessidade. Quase sempre,
ao fazer uma demanda, direta ou indireta, o cliente pede uma coisa, quer outra e precisa de
uma outra. Desta forma, a melhor forma de garantir as condições para um bom atendimento
é investir na qualidade da relação e dos vínculos com o cliente, pois a qualidade do
atendimento é diretamente proporcional à qualidade do relacionamento que se estabelece.
Conclusão: Treinando os profissionais para a mudança
Desde o seu início, este trabalho ressaltou a importância de ver os hospitais e os
consultórios e clínicas médicas como contextos para a cura. Isto envolve considerar os
participantes na comunicação médico-paciente verdadeiras pessoas interagindo no interesse
de uma causa comum: a restauração da saúde do paciente. Desta forma, conforme sugerem
os resultados da pesquisa apresentada aqui, a qualidade da interação que se estabelece entre
os participantes é de importância primordial, pois ela é parte substancial do processo de
cura. De fato, a correlação entre a qualidade da interação e o grau de obediência à receita e
ao tratamento tem sido documentada amplamente em diversos estudos de comunicação
médico-paciente. Esta visão é enfatizada em artigos freqüentes nas seções médicas de
grandes jornais brasileiros, como a do Jornal do Brasil de 23/01/94, Seção Saúde e
17
Medicina, Artigo: Uma Relação tão Delicada. Citamos aqui as palavras de um praticante
da medicina da pessoa, em vez da medicina da doença:
“As dificuldades na relação médico-paciente geralmente comprometem o
êxito dos resultados das consultas e do tratamento, por duas razões.
Primeiro, a inabilidade do médico de abordar o paciente e, segundo, a
resistência do paciente em aceitar o que lhe é proposto.”
Para resolver este problema, o autor sugere que “a consideração dada à
receita é proporcional à preocupação do médico com as emoções do
paciente”, observando ainda:
“O bom médico deve se interessar pela estória do paciente, não somente de
onde vem as suas dores, ou seja, o problema é descobrir o que é importante
para a pessoa doente e não só para o médico.”
Sugere-se, então, que os profissionais médicos desenvolvam um conhecimento
consciente das características e complexidades do discurso da cura. Isto demandaria que os
médicos aprendessem mais a ouvir para aprender, do que ouvir para interrogar. Na verdade,
sua habilidade de interrogar seria otimizada pela sua habilidade de ouvir e identificar pistas
contextuais, tais como a avaliação e o envolvimento, que sinalizam os verdadeiros
problemas de seus pacientes. Esta consciência os equiparia com ferramentas mais
poderosas para apontar os problemas de seus pacientes mais facilmente. Todavia, como
Shuy (1976) evidencia, as atitudes estão profundamente enraizadas na prática diária e não
são muito fáceis de mudar. O autor do artigo para o jornal brasileiro mencionado acima
afirma que a resistência dos médicos à mudança se deve principalmente a “... uma mistura
de preconceito e falta de conhecimento sobre as mudanças”. De acordo com este mesmo
autor, os médicos vão ter que enfrentar os seus próprios preconceitos e orgulho se eles
quiserem melhorar a relação com os seus pacientes. O mero conhecimento do problema não
garante a mudança.
Esta profunda mudança, porém, demandaria um projeto integrado de pesquisa em análise
do discurso a longo prazo, envolvendo pesquisadores lingüistas e profissionais médicos na
pesquisa colaborativa das suas culturas de trabalho e da natureza da interação médicopaciente. As descobertas de tais destas pesquisas serviriam de base para o treinamento de
outros profissionais, tanto em programas de pré-serviço quanto em programas em-serviço.
No filme mencionado no início deste trabalho, o Dr. Mackee sugere uma abordagem para
este treinamento. Tendo sofrido o processo de se tornar um paciente, ele tinha
experimentado uma completa metamorfose que mudou sua abordagem e atitude em relação
18
à sua prática médica e à sua vida em geral. Ele sente a necessidade de fazer seus alunos
participarem desta experiência como parte de sua formação médica. Em uma das cenas
finais ele entra no hall onde os alunos o aguardam e inicia a seguinte fala:
Dr. Mackee: Todo médico, mais cedo ou mais tarde, se torna um paciente. E aí vocês vão
se sentir como eu estou me sentindo. Doutores, os senhores passaram um bocado de tempo
aprendendo os nomes latinos das doenças que seus pacientes poderão ter. Agora é hora de
aprender uma coisa mais simples. Todos os pacientes têm nomes. Eles se sentem
assustados, embaraçados, doentes. E mais importante ainda, eles querem ficar bons (sarar).
Por esse motivo, eles colocam suas vidas em suas mãos. Eu poderia tentar explicar o que
isso significa, até cansar. Mas vocês sabem muito bem que não adiantaria nada. Como não
adiantou para mim. Então, pelas próximas 72 horas, cada um de vocês vai ser um paciente
com uma doença específica...”
O Dr. Mackee estava dando a seus alunos a chance de tornar-se pesquisadores de sua
própria cultura e começar a transformar a sua própria prática social, mudando a si mesmos
primeiro.
Assim, sugere-se que, como pesquisadores da sua própria cultura de trabalho, os médicos
comecem a estranhar o familiar e familiarizar o estranho em seu próprio contexto. Então,
tendo chegado a esta atitude crítica através da visão perspectiva interna e externa da sua
prática,eles poderão se tornar os principais agentes de transformação de sua própria prática
social.
Apêndice
Transcrição da Entrevista
(O médico chama o nome do paciente):
(01)-DFrancisco de Paula!...(tosse)...(pausa, ruídos,pausa).
(02)-Do que está acontecendo, Seu Francisco?
(03)-Pacontece
(04)-Po seguinte, Sá, doto?
(05)-Pvô falar um assunto pro senhor
(06)-Pfaz assim...uma falta de ar, né?
(07)-Pfalta BASTANTE de ar
(08)-Pdá o que fazer, Sá? Tomar uma respiração boa, Sá?
(09)-Pde modo que se esforço bastante
(10)-Ppra tomar uma respiração boa sem ficar (fadigado), sabe?
(11)-Pquase não durmo de noite
(12)-Puma ( )tremenda!.
(13)-Ptem hora que sobe...parece sentir assim
19
(14)-P(15)-P(16)-P(17)-D(18)-P(19)-D(20)-P(21)-P(22)-P(23)-P(24)-P(25)-P(26)-P(27)-P(28)-D(29)-P(30)-D(31)-P(32)-P(33)-P(34)-P(35)-P(36)-P(37)-D(38)-P(39)-D(40)-P(41)-D(42)-P(43)-P(44)-D(45)-D(46)-D(47)-P(48)-P(49)-P(50)-P(51)-P(52)-P(53)-P(54)-D(55)-D(56)-P(57)-P(58)-P(59)-P(60)-D-
eu fico meio zonzo,sá?
aí, também
aí, esse problema aí.
quantos anos você tem, Francisco?
vou fazer 35...
trinta e cinco... Há quanto tempo você está sentindo isso?
ah, esse problema, sempre dá...assim...
passa...sempre passa uns tempo bom...
AGORA, sempre em tempo de calor,
eu fico mais fadigado.
fico assim...preso assim,
a respiração presa, sá?
dá o que fazer,
pra tomar uma respiração boa assim,sá?
e já faz muito tempo, isso?
ah, faz uns...três, quatro meis...que...tá assim, sá? Problema assim,sá?
antes, você não sentia nada?
Não.
antes não. e...
problema de coração, não é,
que eu tirei um elétrico, viu?
deu tudo bom, sá?
MAS EU NUM TINHA ESSE PROBLEMA.
quando foi o eletro?
elétrico? ah,faz uns...dois meis...ou treis meis...
aqui mesmo?
é...acho que com a dotora...acho que é Nereusa, não é?
você tem tosse?
ah, tenho tosse, quando fico resfriado
só assim.
umhum.e no seu trabalho?
como é que você se sente?
quando você faz esforço...
ah,... no meu trabalho
quando eu ando de bicicleta, assim
eu sinto assim...
tipo cansado mesmo,só.
cê entende como é que é
(xxxxxxxxxxxx)como é que é a respiração boa, né
é. só isso.
sei.
mas quando você faz esforço
e...
quando eu faço esforço, eu sinto...
eu sinto mais cansado,né
mas num sei se é problema de cigarro também,né
você fuma muito?
20
(61)-P(62)-D(63)-D(64)-P(65)-D(66)-P(67)-P(68)-D(69)-P(70)-D(71)-P(72)-P(73)-P(74)-D(75)-P(76)-D(77)-P(78)-D(79)-P(80)-D(81)-P(82)-P(83)-P(84)-D(85)-P(86)-P(87)-P(88)-P(89)-P(90)-P(91)-P(92)-P(93)-P(94)-D(95)-P(96)-D(97)-P(98)-D(99)-P(100)D-
não. um maço de cigarros em dois dias,só.
uhm.SUAS PERNAS
costuman inchar,ou
não
não
não, perna não.
problema de perna, não sinto nada não.
O que atrapalha é só essa falta...
o que atrapalha é só essa falta
e isso piora à noite?
ah, sempre,e...algum...
alguma noite assim que eu
fico meio fadigado,sá?
você dorme com travesseiro baixo,ou com travesseiro alto?
ah, travesseiro normal.
não sente dificuldade,\
não
quando deita
num sinto
a falta de ar piora?
não, a falta de...
ar não piora.
é...alguma veis ,só,sá?
o que ce- SENTE?
eu, quando fico fadigado,
fico meio
de tanto ficar
de ter de tomar aquela respiração boa, sá?
isso, assim...(suspiro)
começo esforçar demais, assim
pra respirar
começa a doer até...o peito...um pouquinho,
pra respirar
fora isso, tem mais algum probleminha
não
o intestino funciona...
não,essas coisa funciona tudo bem
a urina?
não tudo em orde
(xxxxxxxxxxxxx)...pra sala ao lado...pode sentar-se aqui. (quase inaudível)