Vets TODAY
chamados diabéticos insulino-resistentes (IRD).
O conceito de resistência à insulina remete a
uma maior necessidade de insulina para obter o
mesmo efeito hipoglicemiante. Estes pacientes
são portadores de antagonismos hormonais
promovidos por outros hormônios,
especialmente glicocorticoides exógenos ou
endógenos (hiperadrenocorticismo),
progestágenos exógenos ou endógenos (diestro)
e também pelo excesso de GH (hormônio do
crescimento) e acromegalia.
Esta forma da doença secundária a exposição à
progestágenos, é frequentemente comparada à
diabetes mellitus gestacional (DMG) humana, e
representa um importante fator etiológico da
diabetes em fêmeas caninas, uma vez que cerca
de 70% das fêmeas que desenvolvem DMC
estão no diestro. Além disso, fêmeas são cerca
de 2 vezes mais afetadas que machos, e em
países onde é feita castração precoce, a
incidência de DMC em machos e fêmeas é
similar. Além dos progestágenos inibirem a ação
da insulina a nível celular, a glândula mamária
responde a progesterona sintetizando e
secretando GH, que é um hormônio antagônico
as ações da insulina. Esta forma de diabetes
pode ser passível de remissão após o término do
efeito do progestágeno exógeno, término do
diestro ou gestação, ou após a ováriohisterectomia. Cães com diabetes insulinoresistente podem progredir para um estado
insulino-deficiente como conseqüência da perda
de células beta associada à hiperglicemia
crônica (glicotoxicidade).
Além de todas estas possíveis causas para
desenvolvimento de DMC, alguns fatores
ambientais tem sido implicados como fatores de
risco; como a obesidade, alimentação
desequilibrada (altamente energética),
sedentarismo, e até mesmo saúde oral, uma vez
que a periodontite representa uma doença
inflamatória crônica associada a resistência à
insulina. Nosso estudo caso-controle com 110
pacientes diabéticos e 136 cães controles
pareados por raça, sexo, idade e local de
atendimento, demonstra claramente que
fatores como super-alimentação, dieta caseira
associada ou não a alimento comercial, abuso de
petiscos de uso veterinário ou humanos
(tablefood) e sobrepeso/obesidade são fatores
de risco ao desenvolvimento de DMC. Em
contrapartida, alimentação estritamente a base
de alimento comercial, atividade física frequente,
escovação dental e castração foram
identificados como fatores de proteção
importantes. Apesar de não completamente
aceita como uma causa de diabetes no cão, a
obesidade (Figura 1) esta comprovadamente
associada à resistência à insulina, por influência
de adipocitocinas produzidas pelo tecido adiposo
que apresentam efeitos negativos sobre a
sensibilidade à insulina e sua secreção. O
entendimento atual da DMC preconiza que
diversos fatores podem prejudicar as células
Vets TODAY
FIGURA 1:
Paciente obesa com diagnóstico recente de DMC.
beta levando a uma via final
comum de incapacidade de
secreção de insulina.
A espécie felina apresenta uma
patogenia distinta. A DMF é
frequentemente comparável a
DM tipo II humana, uma vez que
em ambas espécies, a doença é
resu lta d o d e resi stên c i a
periférica à insulina e disfunção
de células beta secundária a
obesidade. Cerca de 85-90%
dos pacientes desenvolvem
DMF desta forma. A amilina é
um peptídeo co-secretado pelas
células beta que, quando em
excesso, acumula-se nas ilhotas
pancreáticas provocando
amiloidose, disfunção e
apoptose das células beta,
sendo que a amiloidose das
ilhotas pancreáticas é o
principal marcador patológico
da DM tipo II. Quando
observamos o perfil do gato
diabético, observamos quase
sempre o mesmo histórico de
castração, associado a ganho de peso posterior em decorrência de acesso
irrestrito ao alimento (Figura 2), sendo que normalmente os pacientes são
machos e apresentam idades superiores a 7-9 anos. O ganho de peso
associado à resistência insulínica provoca DMNID em cerca de 50-70% dos
felinos acometidos. Com o processo de resistência, as células beta aumentam
a secreção de insulina e, por conseguinte, a deposição de amilina. O resultado
final é a incapacidade de manutenção do estado normoglicêmico. Estes
pacientes podem facilmente evoluir para um estado DMID com a evolução da
glicotoxicidade, ou eventualmente sofrer remissão da doença caso um
tratamento seja bem aplicado em tempo.
Fatores genéticos parecem estar envolvidos também na DMF, uma vez que a
FIGURA 2:
Paciente obeso pós-castração.
2
DM tipo II é uma interação de fatores
genéticos e ambientais em humanos. No
entanto a exceção da maior prevalência de
DMF em Burmeses Australianos, não há
uma predileção racial bem definida como
na DMC. Fatores ambientais bem
descritos em felinos são dieta e atividade
física. Gatos são basicamente carnívoros,
e a mudança de um padrão dietético rico
em proteínas/baixo em carboidratos
como na natureza, para um padrão rico em
carboidratos/baixo em proteínas
proporcionado por alguns alimentos
comerciais (com teor de carboidratos
superior a 50%) pode predispor alguns
animais ao desenvolvimento de diabetes.
Isto pode ser resultado de que algumas
fontes de carboidratos, como o arroz, por
exemplo, provocam elevados índices
glicêmicos, e conseqüentes maiores picos
de secreção de insulina, o que exige mais
das células beta. Além disso, alimentos de
elevado índice glicêmico tendem a
oferecer menor saciedade e assim
provocar maior ingestão de alimento.
Apesar disto, a dieta não foi identificada
como fator de risco em um estudo com
Burmeses australianos. Outro fator
importante associado ao estilo de vida
moderno é o sedentarismo, importante
fator associado ao DM tipo II. Atualmente
muitos gatos vivem isolados em ambientes
fechados (indoor), o que predispõe ao
sedentarismo, ganho de peso e resistência
à insulina. Cães inativos são insulinoresistentes da mesma forma. O fato do
gato não precisar mais caçar nem lutar,
associado a dietas inadequadas é uma
combinação extremamente
diabetogênica, especialmente nos
pacientes machos castrados que
apresentam uma maior predisposição ao
ganho de peso. Uma proporção pequena
de felinos pode desenvolver DM
secundária a outras condições que
reduzam a concentração de células beta
(pancreatite; adenocarninoma
pancreático p.ex.) ou que induzam a
resistência à insulina (hipertireoidismo;
acromegalia; hiperadrenocorticismo; uso
de progestágenos ou glicocorticóides
p.ex.).
Do ponto de vista de diagnóstico, no caso
do paciente felino pode ser mais
desafiador em virtude da hiperglicemia por
estresse, mas de uma forma geral, a
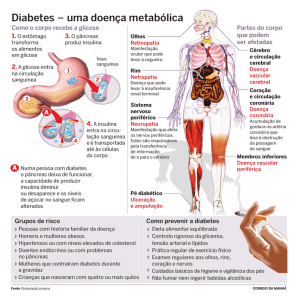
presença dos sinais clássicos de poliúria,
polidipsia, polifagia e perda de peso
associado à hiperglicemia de jejum e
glicosúria persistentes são suficientes
para fechar o diagnóstico em cães e gatos.
Cães tendem a começar a apresentar
glicosúria quando a glicemia se mantem
cronicamente acima de 180-200 mg/dL,
ao passo que o gato precisa de glicemias
maiores (250-300 mg/dL) para apresentar glicosúria por conta de um limiar de
reabsorção renal de glicose maior. Para confirmação do diagnóstico em gatos
estressados, pode-se lançar mão da mensuração de proteínas glicosiladas
(fructosamina) indicadoras de hiperglicemia nas últimas duas semanas, bem como a
documentação de glicosúria no ambiente doméstico por meio do uso de fitas
reagentes. Cães frequentemente apresentam-se com cataratas (Figura 3) no
momento do diagnóstico, as quais tendem a ter uma evolução bastante rápida, ao
passo que felinos frequentemente se apresentam com astenia nos membros pélvicos
associado a uma “postura plantígrada e /ou palmígrada” provocado por uma
neuropatia diabética (Figura 4).
Do ponto de vista terapêutico, o uso de insulina é fundamental na manutenção destes
FIGURA 3:
Catarata diabética com típica
formação de estrias em
forma de “Y”.
FIGURA 4:
Felino diabético
apresentando intensa
neuropatia diabética
associada à postura
plantígrada.
pacientes. No caso da DMC o uso de insulina é obrigatório para evitar complicações
como a cetoacidose diabética e evitar a catarata, bem como para o controle dos
sinais clínicos. Normalmente começo com uma dose de 0,35 - 0,5U/kg de insulina
NPH a cada 12h associado a uma dieta rica em fibras e com teor reduzido de
carboidratos para minimizar a hiperglicemia pós-prandial e permitir um melhor
controle glicêmico. Para cadelas, a castração é obrigatória como parte do
tratamento, podendo inclusive haver remissão da doença. No caso da DMF, apesar
de até 70% dos casos poderem ser classificados como DMNID, a administração de
insulina exógena permite que cerca de 20% dos pacientes sofram remissão do
estado diabético. O uso de hipoglicemiantes orais como a glipizida, apesar de efetivo
em muitos casos, esta associado a diversos efeitos colaterais e normalmente
somente posterga a necessidade de insulinoterapia. Apesar de ser possível o uso de
dietas ricas em fibras para gatos com objetivo de melhor controle da doença, um
benefício maior será obtido com administração de dietas de elevado teor protéico e
restritas em carboidratos simples; retomando em parte um perfil dietético mais
natural para a espécie. Associado ao manejo dietético, a administração de insulina é
recomendável, apesar da resposta a insulina do paciente felino ser bastante
3
Referências consultadas
imprevisível. Normalmente tenho iniciado com insulina glardina
para gatos na dose de 1U/gato a cada 12h, orientando que a
quantidade de alimento diário seja dividido e oferecido metade a
cada aplicação de insulina. No entanto, o paciente felino fica com
o alimento à disposição, em decorrência do hábito natural de
beliscar várias vezes ao longo do dia. O mesmo comportamento
não é recomendado para o paciente canino. Ambas espécies se
beneficiam da prática de exercícios, uma vez que atividade física
além de ajudar na redução de peso (quando necessária)
também melhora a sensibilidade periférica à insulina. Para
maiores informações sobre tratamento, ajustes e
monitoramento do paciente diabético, o leitor é referido a livros
texto de referência.
Concluindo, a DM é uma doença multifatorial potencialmente
fatal, que além de poder trazer prejuízos a qualidade de vida do
paciente, frequentemente causa transtornos a rotina dos
proprietários, além de exigir mudanças no modo de vida do
animal. Desta forma, uma abordagem preventiva pode ser
adotada com objetivo de conscientizar clientes de que apesar de
uma influência genética importante, pequenas atitudes e
cuidados podem proteger o animal do desenvolvimento de
diabetes. A alimentação estrita a base de um alimento
balanceado e em quantidade adequada; evitar abuso de
petiscos calóricos; cuidados com o peso e saúde oral do animal;
estimular atividade física; e castração precoce da fêmea canina
são quesitos que trazem ainda outros benefícios além da
proteção contra a diabetes. Além do mais, este perfil alimentar
desequilibrado também esta frequentemente associado à
ocorrência de pancreatite, outro fator de risco importante ao
desenvolvimento de diabetes em ambas espécies.
Catchpole B, Kennedy LJ, Davison LJ, Ollier WER. Canine
diabetes melittus: from phenotype to genotype. J Small Anim
Pract 2008; 49: 4-10.
German AJ, Hervera M, Hunter L, Holden SL, Morris PJ, Biourge
V, et al. Improvement in insulin resistance and reduction in
plasma inflammatory adipokines after weigth loss in obese dogs.
Dom An Endocri 2000; 37: 214-26.
Graham PA, Maskell IE, Rawlings JM, Nash AS, Markwell PJ.
Influence of a high fibre diet on glycaemic control and quality of
life in dogs with diabetes mellitus. J Small Anim Pract 2002; 43:
67-73.
Vets
TODAY
N°16 • Outubro/2011
Diabetes Mellitus em Cães e Gatos
É possível prevenir?
Guptill L, Glickman L, Glickman N. Time trends and risk factors for
diabetes mellitus in dogs: analysis of veterinary medical data
base records. Vet J 2003; 165: 240-7.
Hoenig, M. Comparative aspects of diabetes mellitus in dogs and
cats. Mol Cell Endocr 2002; 197: 221-9.
Kaiyala KJ, Prigeon RL, Kahn SE, Woods SC, Porte T, Schwartez
MW. Reduced beta-cell function contributes to impaired glucose
tolerance in dogs made obese with a high-fat feeding. Am J Phys
1999; 277 (40): E659-67.
Klinkenberg H, Sallander MH, Hedhammar A. Feeding, Exercise
and Weigth identified as risk factors in canine diabetes mellitus.
J Nutr 2006; 136: 1985S: 1987S.
Koivisto V, Soman V, Nadel E, Tamborlane WV, Felig P. Exercise
and Insulin: insulin binding, insulin mobilization, and
counterrregulatory hormone secretion. Fed Proc 1980; 39:
1481-6.
Nelson RW. Alterações endócrinas do pâncreas. In: Nelson RW
and Couto CG editores. Medicina Interna de Pequenos Animais.
4ª ed. Rio de Janeiro: Elsevier 2010; p.765-811.
DIABETIC/WEIGTH CONTROL
Vivian I, Poppl AG, Meyrer B, Carvalho, GC, González, FHD.
Avaliação de fatores de risco e de proteção ao desenvolvimento
de diabetes mellitus em cães: Estudo caso-controle. In: Anais
XXIII Salão de Iniciação Científica da UFRGS. 2011.
Pöppl AG, González FHD. Aspectos epidemiológicos e clínicolaboratoriais da diabetes mellitus em cães. Acta Sci Vet 2005;
33 (1): 33-40.
Pöppl AG, Araujo GG. Diestro e diabetes mellitus canina: O que há
de novo? MedVep – Rev Cientif Med Vet – Peq Anim Anim Estim
2010; 8 (27): 704-13.
Rand JS, Fleeman LM, Farrow HA,Appleton DJ, Lederer R.
Canine and feline Diabetes Mellitus: nature or nurture? J. Nutr
2004; 134: 2072S-80S.
Dúvidas, sugestões e informações sobre nossos
Informativos Técnicos, por favor entrem em contato pelo
e-mail: [email protected]
www.royalcanin.com.br
0800 703 55 88
4
Prof. Álan Gomes Pöppl
Médico Veterinário, Residência em Clínica
e Cirurgia de Cães e Gatos, Mestre em Fisiologia,
Doutorando em Ciências Veterinárias – UFRGS
na linha de transtornos metabólicos em animais
domésticos. Sócio Fundador Associação
Brasileira de Endocrinologia Veterinária (ABEV).
Ex-Professor Substituto Bioquimica Clínica (UFRGS)
e de Clinica de Pequenos Animais (UFSM).
Responsável pelo Ambulatório de
Endocrinologia HCV-UFRGS.
e-mail: [email protected]
A diabetes mellitus (DM) é hoje considerada uma pandemia mundial pela OMS
(organização mundial da saúde) devido ao crescente aumento na incidência em humanos.
Esta observação deve-se basicamente a elevada prevalência de obesidade, que também
esta apresentando um aumento vertiginoso em sua ocorrência, levando as pessoas ao
desenvolvimento da diabetes tipo II. Curiosamente, a incidência de diabetes vem
aumentando nas últimas décadas também nos animais de companhia. Não só pela maior
expectativa de vida dos animais, maior conhecimento da doença pelos veterinários, e
maior cuidado dos proprietários com os animais de companhia, mas também pelas
mudanças no modo de vida que os tempos modernos nos imprimem, levando a maior
ocorrência das ditas “doenças da civilização”. Esta observação nos leva ao seguinte
pensamento: estaríamos predispondo nossos animais de estimação ao desenvolvimento
de diabetes em decorrência do nosso estilo de vida atual? A resposta é que sim. Ou seja,
podemos pelo menos em parte, proteger nossos animais desta grave condição.
A DM é uma das doenças endócrinas mais comuns em cães e gatos, porém nas duas
espécies a doença guarda peculiaridades bastante interessantes na origem,
manifestações e tratamento. No caso da diabetes mellitus canina (DMC), temos um
padrão de desenvolvimento que se assemelha a DM tipo I em humanos (origem
imunomediada levando a incapacidade de secretar insulina, geralmente afetando
indivíduos jovens – diabetes juvenil), ao passo que a diabetes mellitus felina (DMF) é
bastante similar a DM tipo II observada em humanos (secundária à resistência insulínica
observada na obesidade, frequentemente afetando indivíduos idosos – diabetes senil).
Contudo, esta classificação médica não é bem aplicada na medicina veterinária. Os
fatores que são utilizados para classificação da doença em humanos (idade ao
diagnóstico, presença de autoanticorpos contra componentes das células beta
produtoras de insulina, resposta a testes com secretagogos de insulina, mensuração de
insulinemia, histórico familiar, etc...) não são usados rotineiramente em cães e gatos ou
não estão disponíveis, de forma que uma classificação de acordo com necessidade de
insulina para terapia torna-se mais adequada. Neste sentido, podemos dividir os
pacientes em DM insulino-dependente (DMID), ou DM não insulino-dependente (DMNID).
Quando vemos porque um cão torna-se diabético, observamos que a DMC é basicamente
uma DMID, ou seja, o surgimento dos sintomas no paciente esta associado à
hipoinsulinemia, mesmo que se tente estimular a secreção de insulina com glicose, por
exemplo. Este processo é multifatorial. Cerca de 50% destes pacientes apresentam
anticorpos anti componentes das células beta, porém a média de idade ao diagnóstico é
ao redor dos 10 anos de idade, o que leva a comparação da DMC com a diabetes latente
autoimune do adulto (LADA) observada em humanos que desenvolvem DM tipo I depois
de adultos. Entretanto, eventualmente cães podem desenvolvem DMC ainda filhotes,
secundário a hipoplasia ou abiotrofia congênita de células beta. Além disso, muitos cães
tornam-se diabéticos por destruição de células beta secundária a pancreatites, ou ainda
de forma idiopática. Fatores genéticos tem sido estudados após o desvendar do genoma
canino, e a presença de certos haplótipos/polimorfismos no gene DLA (dog leukocyte
antigen) predispõem ao surgimento da doença. Isto pode justificar o porquê da maior
predisposição de certas raças, como o Poodle, Schnauzer, Dashchund, Cocker, dentre
outras menos comuns em nosso meio. Autores ingleses propõem a classificação destes
casos como diabéticos insulino-deficientes (IDD). No entanto, em muitos casos de DMC
observam-se outros fatores etiológicos associados levando a hiperglicemia, os
1