Fisiologia II
Data: 10 de Março de 2008
Docente:
Tema da Aula: Secreção pancreática, Bílis
Desgravada por: Ana F Raposo, Andreia Ramos, Margarida Ferreira
Secreções do tubo digestivo
[Temas já abordados: secreções salivares, esófago, estômago]
Guyton 11ª ed (inglês): capítulo 64 – Funções Secretórias do Tubo Digestivo
pág. 799 – Secreção Pancreática
pág. 802 – Secreção da Bílis pelo Fígado
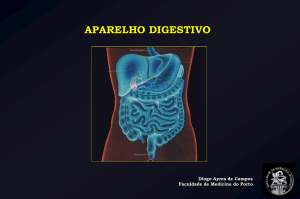
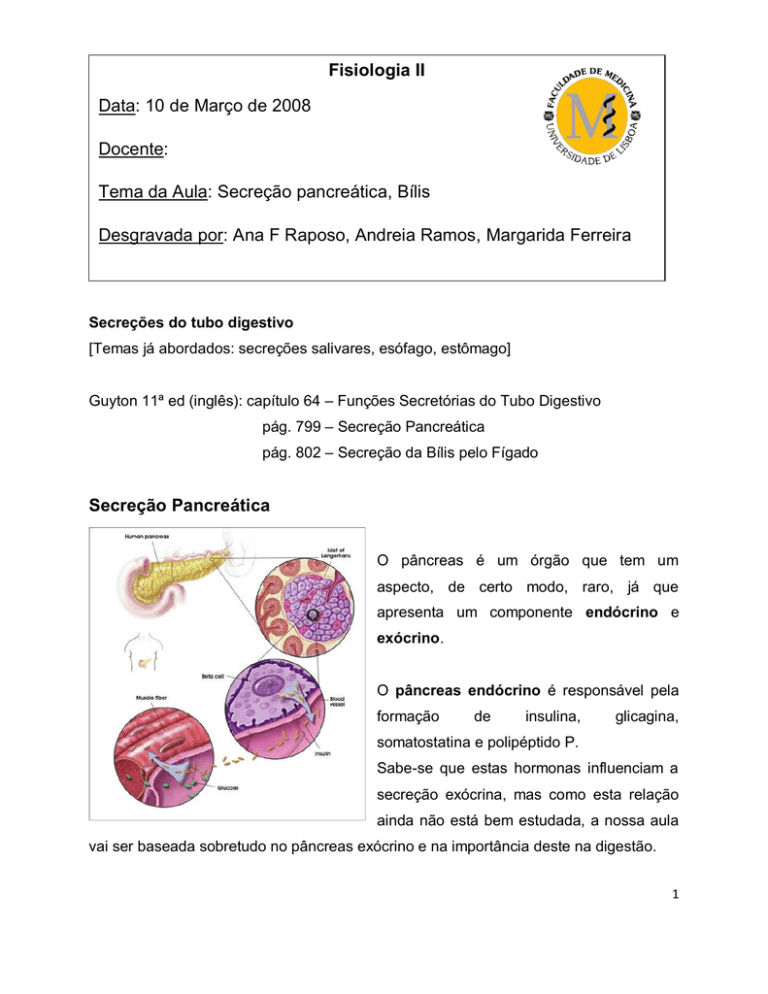
Secreção Pancreática
O pâncreas é um órgão que tem um
aspecto, de certo modo, raro, já que
apresenta um componente endócrino e
exócrino.
O pâncreas endócrino é responsável pela
formação
de
insulina,
glicagina,
somatostatina e polipéptido P.
Sabe-se que estas hormonas influenciam a
secreção exócrina, mas como esta relação
ainda não está bem estudada, a nossa aula
vai ser baseada sobretudo no pâncreas exócrino e na importância deste na digestão.
1
Pâncreas exócrino
Dois componentes: componente aquoso e componente enzimático.
Há também um componente mucoso, que é um componente de protecção (pouco
significativo).
Componente Aquoso:
Água
Bicarbonato
Cloreto de sódio
A função é sobretudo de alcalinização do tubo digestivo do duodeno:
Neutralização do ácido proveniente do estômago: o duodeno é sensível ao ácido
e por isso é muito importante que este soluto alcalino neutralize o ácido.
A secreção de iões bicarbonato produz o pH apropriado para a acção das
enzimas pancreáticas, que funcionam, idealmente, em meio ligeiramente
alcalino, ou neutro (pH de 7,0 a 8,0)
Componente Enzimático
Constituído pelos enzimas pancreáticos, que são fundamentais na digestão: degradam
o bolo alimentar, ou seja, todos os nutrientes ingeridos (proteínas, hidratos de carbono
e lípidos).
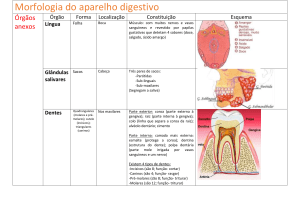
O pâncreas tem um aspecto glandular que é muito semelhante ao das glândulas
salivares.
As células dispõem-se em ácinos e ductos.
Zona acinosa: glândulas propriamente ditas; vão
segregar sobretudo os enzimas – o componente
enzimático.
2
Ductos – biliar, pancreático e canais: células que vão segregar água e bicarbonato componente aquoso.
Na zona glandular também há algum componente aquoso.
É uma glândula extremamente activa que pesa 10 g e segrega cerca de dez vezes o
seu volume, ou seja, cerca de 1 L por dia.
O componente aquoso (água, bicarbonato e cloreto de sódio) vai ser muito estimulado
sobretudo durante a fase digestiva.
Vamos ter três tipos de estimulação:
Sistema nervoso – através do vago (libertação de acetilcolina).
O sistema nervoso parassimpático é responsável pelo aumento das secreções e
da motilidade do tubo digestivo, por isso vai aumentar a secreção pancreática.
Secretina – é secretada no duodeno e no jejuno alto.
É o principal factor que leva à secreção do componente aquoso.
Colecistocinina – é secretada no intestino delgado alto.
Componente agonista (de menor importância).
Enzimas Pancreáticos
Proteolíticos
Temos vários enzimas proteolíticos que se encontram no pâncreas e são
extremamente activos. Sabe-se que após estarem 5 a 10 minutos em contacto com o
bolo alimentar, já fizeram a digestão dos nutrientes.
3
Estes enzimas são de tal modo eficazes que têm que estar na sua forma precursora
que é inactiva, sendo os mais importantes o tripsinogénio, o quimotripsinogénio e
procarboxipeptidade A.
Tripsina e quimotripsina e carboxipeptidase são as principais formas activas que vão
actuar sobre as proteínas.
Os enzimas vão ser activados quando forem necessários para a digestão.
Sempre que o bolo alimentar com proteínas está no duodeno, vai haver um pequeno
enzima na mucosa intestinal, que se chama, enterocinase ou enteropeptidase (nome
mais actual) que vai actuar no tripsinogénio transformando-o na sua forma activa – a
tripsina.
E é depois a tripsina activa que começa a activar em cadeia todos os outros enzimas
proteolíticos. A activação do tripsinogénio é um fenómeno lento, mas depois todas as
enzimas vão ser activadas rapidamente, através da tripsina.
Enzima Proteolítico
Activação
Forma Inactiva
Forma Activa
Tripsinogénio
Tripsina
Enteropeptidase
Quimiotripsinogénio
Quiomitripsina
Tripsina
Procarboxipeptidase A
Carboxipeptitase
Tripsina
Os enzimas proteolíticos pancreáticos vão ser responsáveis por 80% da degradação
proteica, e vão actuar sobre as proteínas que já tinham sido degradadas numa fase
inicial pela pepsina do estômago (que apesar de eficaz, apenas é responsável por 20%
da degradação).
A degradação continua, depois, até aminoácidos (tema a abordar posteriormente).
4
Lipolíticos
Os enzimas lipolíticos pancreáticos são extremamente eficazes. Estudos demonstram
que mesmo numa refeição gorda, a degradação provocada por estes enzimas pode
ficar resolvida em cerca de cinco minutos.
Enzimas lipolíticos pancreáticos:
Fosfolipases – degrada fosfolípidos;
Lipase Pancreática – degrada triglicéridos;
Colesterol Hidrolase – degrada os ésteres de colesterol;
Colipase I e II – parece auxiliar a função dos outros.
O mais importante é a lipase pancreática: na clínica é muitas vezes utilizada em
análises para avaliação da função pancreática.
É também importante a fosfolipase devido à sua acção sobre os fosfolípidos.
Num caso de pancreatite aguda, ou seja, quando os enzimas pancreáticos começam a
digerir estruturas do abdómen, a fosfolipase torna-se extremamente perigosa, porque
ataca os fosfolípidos das membranas celulares – danos acentuados nestes casos
clínicos.
Amilolítico
A alfa amilase degrada os amidos. É um enzima semelhante à ptielina da saliva,
responsável pela degradação dos amidos na boca. A alfa amilase é a principal
avaliação laboratorial que se faz ao pâncreas. Sempre que pesquisa inflamações no
pâncreas, procura-se aumento da alfa amilase.
5
Nucleolíticos
Degradam DNA e RNA.
Enzima inibidor da tripsina
Também sintetizado no pâncreas, é como um travão à activação indevida dos enzimas
proteolíticos, e a sua falta causa vários problemas. É perigoso que esses enzimas
sejam activados fora das refeições dentro do próprio pâncreas, caso que acontece
numa pancreatite aguda (e por isso os enzimas estão normalmente) na forma inactiva.
Este enzima tenta ainda inibir tripsina que seja indevidamente activada.
Mas, por razões várias, este mecanismo complica-se, por exemplo, em situações
clássicas como o alcoolismo.
Por vezes, uma ou outra ingestão grave de álcool num fim-de-semana, ou doentes que
têm obstrução da via biliar ou do canal pancreático, fazem com que a activação dos
enzimas se dê dentro do próprio pâncreas.
Este sistema fica descontrolado, activam-se enzimas dentro do próprio pâncreas e este
é destruído (com maior ou menor gravidade).
A necrose pancreática extensa deve-se à activação de enzimas dentro do próprio
pâncreas.
Na regulação da secreção pancreática temos:
parasimpático que aumenta as duas formas de secreção
colecistocinina que aumenta sobretudo os enzimas
a secretina que aumenta sobretudo o componente aquoso
VIP parece aumentar os dois, mas menos potente.
Temos, por um lado, mecanismos de protecção como o sistema nervoso simpático,
que diminui as duas excreções: aparentemente por vasoconstrição acentuada 6
diminuição da vascularização leva à diminuição da secreção; por outro, temos
substâncias endócrinas, como a glicagina e a somatostatina, que também parecem
contribuir para a diminuição da secreção pancreática.
A secreção pancreática pós-prandial vai variar muito de acordo com o que se ingere:
existem sensores (sistema nervoso entérico) que se vão “aperceber” do tipo de
substância que temos no duodeno e, consequentemente, se tivermos ácido vamos
secretar secreção aquosa ao máximo, se tivermos proteínas, gorduras, açúcares, vai
aumentar a parte enzimática.
Dentro dos três macronutrientes (proteínas, gorduras e hidratos de carbono) o que
estimula mais a produção enzimática são as proteínas, principalmente quando
predominam os aminoácidos como a fenilalanina e o triptofano (estimulam a secreção
enzimática do sistema pancreático).
Teste de insuficiência pancreática
Num caso de pancreatite crónica, a inflamação contínua leva a uma deficiência na
secreção, que pode ser diferente dependendo do componente afectado. Através deste
teste é possível perceber qual a parte que está mais em défice – o componente aquoso
ou o enzimático.
Pomos um tubo pela boca ou nariz até ao duodeno e recolhemos secreção pancreática,
cujo aspecto normal será coloração acastanhada (clara e não opaca). Injecta-se ao
doente substância análoga à secretina (que estimula a secreção aquosa), as colheitas
nos minutos seguintes vão ser cada vez mais claras – aumento da secreção do
componente aquoso. A seguir injecta-se análogo da colecistocinina, após o qual, o
aspecto ficará completamente diferente: aspecto castanho escuro, carregado – alto
valor de conteúdo enzimático.
Com esta prova, consegue-se perceber se há defeito de uma ou das duas
componentes secretórias do pâncreas.
7
A secreção pancreática tem, tal como acontece no estômago, três níveis de secreção:
Fase cefálica: quando se olha para um alimento, se se estiver com fome, o
cheiro e aspecto do alimento, ou seja, a perspectiva de se ir comer aumenta a
secreção. O parassimpático vai actuar no estômago e também vai estimular as
enzimas pancreáticas e o bicarbonato, o sistema nervoso vagal também vai
estimular a gastrina e, através da secretina, a água e o bicarbonato, a nível do
duodeno.
Fase gástrica: reflexos vagais, extensão do estômago, secreção de ácido e
enzimas pancreáticos (só um pequeno aumento inicial) e gastrina (provoca
secreção de bicarbonato)
Fase intestinal: (a mais forte) quando os alimentos se encontram no intestino (a
sua presença estimula a secreção de colecistocinina), o pH ácido (ainda devido
ao ácido do estômago) estimula a secretina e o bicarbonato. O parassimpático
potencia os anteriores e aumenta a secreção pancreática.
Existe uma relação (descoberta recentemente) entre as fases de secreção
pancreática e as fases do complexo mioeléctrico migratório [tema abordado
anteriormente]: movimentos periódicos de limpeza no tubo digestivo alto, em períodos
de jejum prolongado, são acompanhados de ciclos na secreção pancreática. Sabe-se,
também, que mesmo num doente em repouso, esses ciclos são mais ou menos
coincidentes com o complexo migratório.
Distinguem-se quatro fases:
Fase longa: secreção dos dois componentes é pouca;
Fase 2: a secreção começa a aumentar lentamente;
Fase 3: a secreção aumenta significativamente (corresponde à fase 3 do
complexo: de 5 a 10 minutos com movimentos muito intensos, com estimulação
do pâncreas), a estimulação não é tão forte como a estimulação pós-prandial
mas é significativa;
Fase 4: transição para a fase 1, ou seja, para a secreção lenta e escassa.
8
Fígado e Bílis
O fígado é um orgão extremamente complexo nas suas variadas funções, iremos
abordar o seu papel relativo na digestão, que se prende com a existência e actuação da
bílis.
A bílis é excretada pelo fígado,
segue
pelos
ductos
biliares,
armazenando-se na vesícula, ou dirigindose para o duodeno.
É constituída sobretudo por ácidos
biliares – cerca de 65% da composição da
bílis – e constitui o um agente importante
em termos de digestão alimentar.
Faz
também
parte
desta
o
colesterol, sendo que a bílis é a única
forma que nós temos de o excretar. Se não tivermos funcional o sistema biliar, há
acumulação de colesterol no organismo. Os próprios ácidos biliares são uma forma de
excreção mais simples do colesterol, visto que o seu núcleo é formado por este.
Temos também os fosfolípidos, dos quais a lecitina é dos mais importantes,
sendo fundamental no equilíbrio da bílis e pigmentos biliares que são produtos da
degradação do hemo libertado dos eritrócitos em fim de vida.
A bílis é composta ainda por água e proteínas. Existem várias proteínas na bílis
e um tipo muito importante são as imunoglobulinas, quer IgA, quer IgG, que possuem
um papel essencial na imunidade do tubo digestivo.
Temos os ácidos biliares primários – cólico e quenodesoxicólico – que vão ser
desidroxilados pelas bactérias do tubo digestivo, formando ácidos biliares secundários ácidos desoxicólico e litocólico. Estes últimos têm a vantagem de serem mais solúveis
na bílis, tendo um poder de emulsificação mais eficaz. Temos ainda outros
componentes como a bilirrubina.
9
Os sais biliares, primeiro ácidos e depois sais, são conjugados também no tubo
digestivo, no duodeno. Essa conjugação vai aumentar, fazendo com que os sais biliares
conjugados fiquem mais estáveis, pois vão ser menos facilmente degradados pelas
enzimas proteolíticas do pâncreas e tornam os sais mais anfipáticos.
Os sais vão ter sobretudo duas funções importantes:
- Emulsificação – divisão das gorduras ingeridas em múltiplas pequenas
partículas, esferas sobre as quais as enzimas lipolíticas actuam. Essas enzimas só
actuam à superfície, pelo que a área para a sua actuação é aumentada ao dividir o bolo
de gordura em milhões de partículas e esferas.
- Micelas – estrutura que transporta as gorduras até à superfície do tubo
digestivo, até à mucosa, onde se dá a absorção. Este transporte é muito importante. Os
sais biliares vão ser responsáveis pela estrutura da micela: como são anfipáticos têm
uma extremidade hidrofóbica e outra hidrofílica, orientadas para dentro e para fora,
respectivamente. Conseguem assim transportar dentro dessa estrutura, o colesterol e
outras gorduras, que não seriam solúveis em meio aquoso e na bílis. Por conseguinte
este transporte faz-se até à superfície da mucosa do intestino delgado, onde há
mecanismos especiais para a passagem destas gorduras para dentro da parede do
intestino.
Temos então, por um lado, o colesterol insolúvel, por outro, os sais biliares que
permitem que ele se torne solúvel dentro da bílis e a balança que controla em parte
este equilíbrio é a lecitina, responsável pelo equilíbrio da estrutura micela.
Sempre que temos colesterol a mais (porque comemos ou somos gordos) ou
sais biliares a menos, o colesterol precipita-se, o que vai dar origem a cálculos ou litíase
vesicular – pedras na vesícula. 75% das mulheres da sala de aula e 55% dos homens
provavelmente sofrerão deste mal.
A lecitina aumenta muito a solubilidade do colesterol na bílis, cerca de 2 milhões
de vezes os índices de solubilidade deste. Em circunstâncias normais, no período
interdigestivo, a bílis está sempre a ser produzida em maior ou menor quantidade, e a
ser segregada para os canais e ductos biliares. Se não existe bolo alimentar no
10
duodeno, o esfíncter de Oddi fica fechado e a bílis vai começar a ir, não para o
duodeno, mas para a vesícula. Esta serve portanto de armazém da bílis.
A bílis armazenada existe em cerca de 50 cm3, podendo chegar aos 80 cm3. Sendo um
orgão pequeno, a vesícula inventou uma estratágia interessante, que é a de concentrar
a bílis. Esta vem para a vesícula e começa a haver um processo de extracção de água,
de modo a desidratar a bílis que se concentra 20 vezes mais.
(Como o leite condensado : tiramos água do leite - que confere o aspecto condensado a
este - quando o queremos beber, temos de acrescentar novamente água.)
O que se passa é que se abrem espaços entre as células da mucosa da
vesícula, existindo um sistema de transporte possibilita a passagem do sódio para fora
da vesícula, o sódio que fica entre células da mucosa por pressão osmótica, obriga a
que passe também água e bicarbonato para fora da vesícula.
Às tantas, temos, entre as células do espaço intercelular vesicular, uma enorme
quantidade de água, sódio e bicarbonato que vai passar para os capilares por pressão
osmótica. Ocorre pois absorção de água do lúmen da vesícula, da bílis, para a
circulação. A bílis que se encontrava na vesícula fica extremamente concentrada, como
já referido.
Quando comemos, o bolo alimentar está no duodeno e estimula a produção de
colecistoquinina, aumentando a secreção de enzimas que digerem os alimentos.
Ao nível do fígado, há contração da vesícula, de modo mais ou menos forte, e o
esfíncter relaxa para deixar passar a bílis.
Neste caminho, sobretudo pelos ductos e canais biliares, existem glândulas que
segregam água e bicarbonato, que vão renovar novamente a bílis com a sua densidade
correcta, com o grau de hidratação que deve ter.
Os sais biliares são de tal modo importantes na digestão que são conservados
avidamente pelo nosso organismo, que arranja um esquema para não o desperdiçar: o
ciclo enterohepático. Os sais biliares são segregados como vimos, percorrem o
intestino, onde vão ter a função de ajudar na digestão, sobretudo das gorduras, quando
chegamos à parte final do íleon, os sais já não são necessários para digestão e
11
absorção, pelo que 90% desses sais vão ser (re-)absorvidos, retornando pelo sistema
veia porta ao fígado.
Numa refeição normal este ciclo é tão eficaz que ocorre cerca de duas vezes por
refeição. Se tivermos uma refeição exagerada com mais gorduras e mais proteínas, o
ciclo chega e dar-se 5 a 6 vezes. É responsável pela perda (relativamente pequena) de
sais numa refeição: 10 a 20% dos sais biliares são perdidos.
Os sais são recapturados no fígado pelos hepatócitos, que são extremamente eficazes,
havendo pelo menos 4 mecanismos conhecidos relativos a esta recapturação:
Mecanismos para os ácidos biliares conjugados – o mais importante mecanismo
activo conhecido é o co-transporte com sódio. A maior parte dos sais conjugados
entram novamente nos hepatócitos através deste sistema. Existe outro mecanismo
que por transporte activo sódio-independente.
Mecanismos para os ácidos biliares não conjugados – um mecanismo de transporte
activo com troca de bicarbonato e outro de difusão passiva que ocorre apenas em
situações necessárias.
Quando temos colesterol a mais ou sais a menos, o colesterol começa a precipitar
através dum núcleo de cálcio que forma cálculos. O exemplo típico do cálculo será
cálculos de colesterol quase sempre com cálcio.
[a imagem é um caso raro de litíase vesicular]
A degradação dos eritrócitos origina bilirrubina, que vai ser excretada na bílis. A não
conjugada não é solúvel na bílis nem na água e por conseguinte, quando há excesso
de bilirrubina não conjugada esta também se vai precipitar em cálculos mais pequenos,
e com pigmentação escura. Encontramos ainda, às vezes, cálculos de mistura dos dois.
12
Para terminar, há um exemplo de uma doença do fígado que ilustra o que foi
anteriormente falado: cronicamente uma pessoa tem dificuldade na excreção da bílis,
tem o problema de acumular o que devia sair pela bílis, o que confere à pessoa um
aspecto icterício, amarelo na pele, devido ao excesso de bilirrubina. A deficiência muito
prolongada dá um aspecto acastanhado e as vezes esverdeado – icterícia verdínica –
tom quase bronzeado à pele. Podem também ocorrer xantelasmas – acumulação de
colesterol em determinadas partes do organismo – olhos, pálpebras e, por vezes,
orelhas. Na absorção das gorduras há um défice, logo, o doente emagrece. São
necessárias vitaminas liopossolúveis para os cabelos, pelo que o cabelo fica com
coloração estranha e muito frágil, ocorrendo outros vários problemas associados.
13