HEPATITE C é a inflamação do fígado causada pela infecção pelo vírus da
hepatite C (VHC ou HCV), transmitido através do contato com sangue contaminado. Essa
inflamação ocorre na maioria das pessoas que adquire o vírus e, dependendo da
intensidade e tempo de duração, pode levar a cirrose e câncer do fígado. Ao contrário dos
demais vírus que causam hepatite, o vírus da hepatite C não gera uma resposta
imunológica adequada no organismo, o que faz com que a infecção aguda seja menos
sintomática, mas também com que a maioria das pessoas que se infectam se tornem
portadores de hepatite crônica, com suas consequências a longo prazo. Estima-se que
cerca de 3% da população mundial, 170 milhões de pessoas, sejam portadores de
hepatite C crônica. É atualmente a principal causa de transplante hepático em países
desenvolvidos e responsável por 60% das hepatopatias crônicas. No Brasil, em doadores
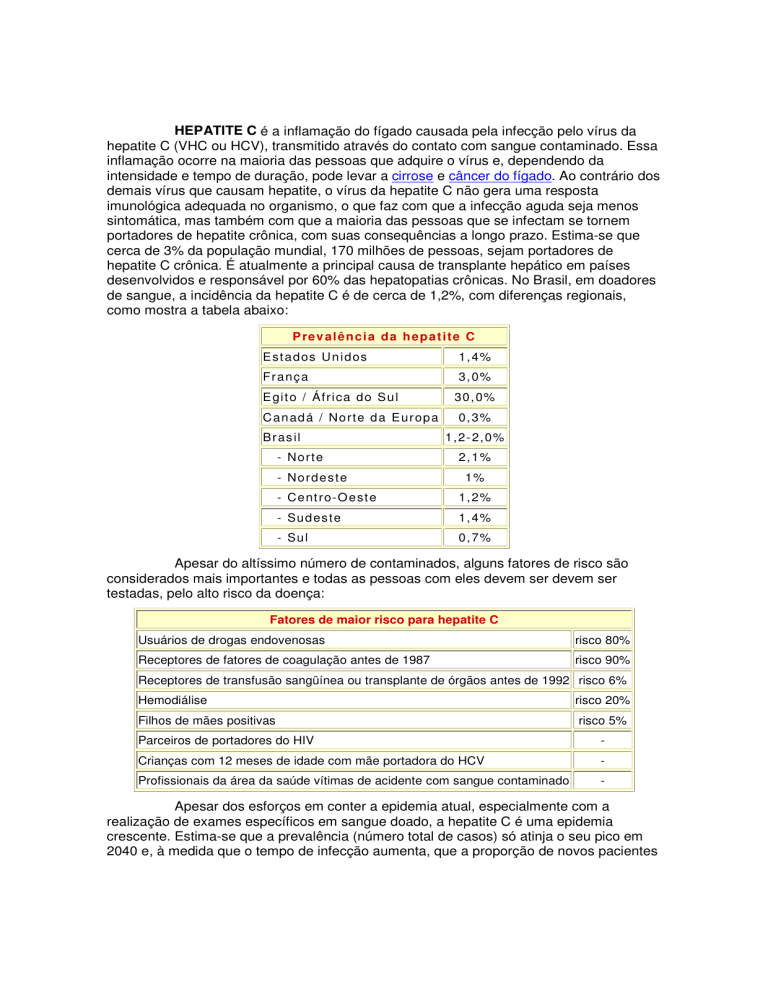
de sangue, a incidência da hepatite C é de cerca de 1,2%, com diferenças regionais,
como mostra a tabela abaixo:
P re v al ê n c i a da h e p a t it e C
E st a d os U n id os
1, 4%
Fr a n ç a
3, 0%
E git o / Áf r ica d o S u l
C a n ad á / No r t e d a E u r op a
B r as il
- No r t e
- No r d e s t e
30 , 0%
0, 3%
1 , 2- 2, 0 %
2, 1%
1%
- Ce nt r o- O e st e
1, 2%
- Su d es t e
1, 4%
- Su l
0, 7%
Apesar do altíssimo número de contaminados, alguns fatores de risco são
considerados mais importantes e todas as pessoas com eles devem ser devem ser
testadas, pelo alto risco da doença:
Fatores de maior risco para hepatite C
Usuários de drogas endovenosas
risco 80%
Receptores de fatores de coagulação antes de 1987
risco 90%
Receptores de transfusão sangüínea ou transplante de órgãos antes de 1992 risco 6%
Hemodiálise
risco 20%
Filhos de mães positivas
risco 5%
Parceiros de portadores do HIV
-
Crianças com 12 meses de idade com mãe portadora do HCV
-
Profissionais da área da saúde vítimas de acidente com sangue contaminado
-
Apesar dos esforços em conter a epidemia atual, especialmente com a
realização de exames específicos em sangue doado, a hepatite C é uma epidemia
crescente. Estima-se que a prevalência (número total de casos) só atinja o seu pico em
2040 e, à medida que o tempo de infecção aumenta, que a proporção de novos pacientes
não tratados com cirrose dobre até 2020. Assim, medidas adicionais de prevenção e
tratamento precisam ser tomadas antes disso, ou nas próximas décadas a epidemia de
hepatite C atingirá complicações na saúde pública a níveis insustentáveis.
SINTOMAS
Diferentemente das hepatites A e B, a maioria das pessoas que adquirem a
hepatite C desenvolvem doença crônica e lenta, sendo que a maioria (90%) é
assintomática ou apresenta sintomas muito inespecíficos, como letargia, dores
musculares e articulares, cansaço, náuseas ou desconforto no hipocôndrio direito. Assim,
o diagnóstico só costuma ser realizado através de exames para doação de sangue,
exames de rotina ou quando sintomas de doença hepática surgem, já na fase avançada
de cirrose.
TRANSMISSÃO
A transmissão da hepatite C ocorre após o contato com sangue contaminado.
Apesar de relatos recentes mostrando a presença do vírus em outras secreções (leite,
saliva, urina e esperma), a quantidade do vírus parece ser pequena demais para causar
infecção e não há dados que sugiram transmissão por essas vias. O vírus da hepatite C
chega a sobreviver de 16 horas a 4 dias em ambientes externos. Grupos de maior risco
incluem receptores de sangue, usuários de drogas endovenosas, pacientes em
hemodiálise (cerca de 15-45% são infectados nos EUA) e trabalhadores da área de
saúde.
Com o surgimento de exames para detecção da hepatite C, a incidência anual
vem caindo. Isso é mais significativo em receptores de transfusões, pois essa era a
principal via de transmissão e atualmente o risco de adquirir hepatite C por transfusão
sangüínea está entre 0,01 e 0,001%. Atualmente, o maior risco é dos usuários de drogas,
que nos EUA tem 72-90% de prevalência de infecção. Estima-se que após 6 a 12
m eses de uso de drogas endovenos as, 80% dos indivídu os estão
inf ectados.
Em trabalhadores de saúde que se acidentam com agulhas contaminadas, há
o risco de transmissão, mas ele é menor que 4% (menos que a hepatite B, mais que o
HIV) e isso é responsável por menos de 1% dos casos de infecções.
A transmissão vertical (mãe para filho) ocorre em 0 a 35,5% dos partos de
mães infectadas, dependendo principalmente da quantidade de vírus circulante no
momento do parto e coinfecção com HIV. A taxa de transmissão vertical em geral está
entre 4,3 a 5,0%. Há aparente risco maior no parto normal que na cesariana e o
aleitamento materno parece ser seguro, mas os estudos em ambos os casos são
conflitantes. Não há até o momento nenhuma técnica para reduzir o risco de transmissão
para o bebê durante o parto. Após o parto, deve ser realizada sorologia (anti-VHC) do
bebê apenas após os 18 meses, pois antes disso os anticorpos detectados no sangue do
bebê podem ser os provenientes do sangue da mãe, passados para o feto através da
placenta. Há também a possibilidade de coleta de sangue para pesquisa do RNA VHC
(pelo PCR) na primeira e na segunda consulta de puericultura (com o pediatra, entre um a
dois meses de vida).
Fonte: Hepatologia Médica – www.hepcentro.com.br











