NOVEDADES
EN
INVESTIGACIÓN
EN
CUIDADOS PALIATIVOS
Sumario
•
•
•
•
Introducción: Razones para investigar
Material y Método
Discusión
Conclusiones
Dra. María Nabal
Equipo de Soporte Cuidados Paliativos
Hospital Universitario Arnau de Vilanova
INTRODUCCIÓN
CP
¿Es necesario investigar?
INTRODUCCIÓN
INVESTIGAR ES DAR RESPUESTA A PREGUNTAS
¿Cuántos enfermos han tenido dolor en 2006?
¿Es eficaz este tratamiento?
¿Es adecuada nuestra manera de trabajar?
asistencia
docencia
investigación
¿Qué entendemos por sufrimiento?
¿Cómo podemos medir la depresión?
¿Son comparables los enfermos portugueses a los
españoles?
MATERIAL Y MÉTODO
- Revisión “Medline” presentada por el Dr. Rocafort
- Revisión de los Abstracts del Congreso de
Investigación de la EAPC 2006
- Revisión de la biblioteca telemática
www.secpal.com 2005-06
- Originales publicados en Medicina Paliativa 2005-06
1
Revisión en medline
http://www.ncbi.nlm.nih.gov/entrez/query.fcgi?DB=pubmed
N
Término o límites
1
"Palliative Care"[MeSH] or "Terminal Care"[MeSH] or
"Hospices"[MeSH] or "Hospice Care"[MeSH]
resultado
2
Limits: Clinical Trial, Meta-Analysis, Randomized
Controlled Trial
2000
3
Limits: published in the last 2 years, Clinical Trial,
Meta-Analysis, Randomized Controlled Trial
268
3a
=3 but only Clinical Trials
259
3b
=3 but only Meta-Analysis
3c
=3 but only RCTs
52840
9
72
Artículos seleccionados tras lectura de abstracts = 50
Revsión Abstracs Congreso EAPC
4th Research Forum of the EAPC
Venice, 24-27 May 2006
58 invited speakers chairs, coordinators and speakers
Sessions:
3 Plenary sessions,
10 themed sessions
2 Satellite Workshops
49 presentations
575 Abstracts submitted (3 blind reviewers)
Published in “Palliative Medicine 2006; 20: 129/279. download at:
http://www.eapcnet.org/congresses/Research2006.html
- The 4 best abstracts were presented as free communications in
plenary.
- 111 oral presentations.
- 365 posters were presented in the dedicated poster sessions.
Biblioteca telemática
Criterios de Selección: Artículos originales
Total artículos revisados en 2005-06: 128
Originales: 67
Prospectivos 60
Retrospectivos 7
2
Medicina Paliativa 2005-06
Criterio de selección: artículos originales
• Total artículos publicados: 57
• Originales: 22
RESULTADOS
– Descriptivos: 15
• Prospectivos: 2
• Retrospectivos: 13
– Analíticos: 1
– Encuestas: 3
– Diseño de escalas: 1
3
Otras aportaciones EAPC
Biblioteca telemática / Medline
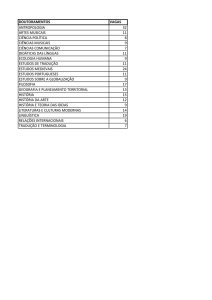
• Áreas destacadas:
• Áreas:
–
–
–
–
–
–
–
Políticas
No cáncer
Epidemiología
Ancianos
Nutrición y astenia
Metodología
Dolor e Investigación
traslacional
– Ética
–
–
–
–
–
–
–
–
–
–
–
–
–
–
–
–
–
Nauseas, vómitos y disnea
Docencia
Evaluación
Delirium – DepresiónSexo
Familia
Duelo
Niños
Otros síntomas
• efectividad/combinaciones
• Rotación
• Receptores
• DISNEA:
• DOLOR
- Bruera JPSM 2005: N=11 Morfina nebulizada/SC tienen un efecto
similar
- Navigante JPSM 2006 : N=101simple ciego Midazolam + Morfina
mejora resultados de ambos por separado.
•
- Gilron, N England JM 2005 N= 41 MORFINA + GABAPENTINA en
dolor neuropático: Asociarlos incrementa la eficacia y los efectos
secundarios
ASTENIA:
- Mercadante JPSM 2006 N= 110 Observacional. MORFINA a DOSIS
BAJAS es efectiva como titulación en pacientes oncológicos y dolor sin
tratamiento opioide previo y puede mantenerse durante las siguientes
semanas
- Bruera J Clin Oncol 2006 N=105 RCT Metilfenidato puede producir beneficio
frente a placebo
•
OCLUSIÓN INTESTINAL:
- Poon JPSM 2005 N=29 Casos-Control. 45% de los casos ocurren en situación de
insuficiencia suprarrenal. El tiempo de recuperación es el doble en el grupo que tiene
Insuficiencia.
- Grosset; JPSM 2005 RCT. HIDROMORFONA la liberación controlada
similar a liberación inmediata.
- Mystakidou Am J Hosp Palliat Care 2006 N= 60 RCT.
ZOLENDRONATO cada 4 semanas similar a cada 2 semanas en M1
óseas para control de dolor.
• ROTACIÓN OPIOIDE:
- Riley SCC 2006: N=186 Observacional Un 25% precisan rotación
de Morfina a Oxicodona. El 87% de los pacientes se benefician de ella
- Mercadante J Clin Oncol 2005 N=24 de FENTANILO TD a
METADONA, la dosis de equilibrio estable es de 1mg:20mg; Fentanilo
100 µg/h a metadona 50 mg diarios
• DOLOR
- Hartsell J Natl Cancer Inst 2005 N= 898 RCT RADIOTERAPIA para
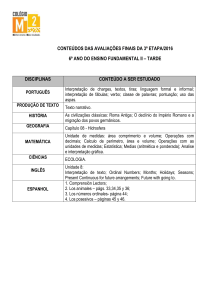
dolor óseo: 8 Gy en una dosis similar resultado que 30 Gy en 10 dosis.
• DELIRIUM
– Gaudreau, J Clin Oncol 2005 N= 261 Fármacos precipitantes
•
2 mg de Lorazepam (RR: 2,04),
•
15 mg de Dexametasona (RR: 2,67)
•
90 mg de Morfina subcutánea (RR 2,12).
- Fitzgibbon J Palliat Med 2005 N= 16 retrospectivo KETAMINA
Parenteral como adyuvante puede proporcionar analgesia en cuidados
paliativos.
– Kamboj, Pain 2005 N= 14 La morfina es más efectiva que placebo, pero
provoca en mayor medida fallos de memoria anterógrada y retrógrada
– Gagnon Rev psychiatr Neurosci 2005 n=14, no controlado
Metilfenidato mejora la función cognitiva en delirio hipoactivo.
- Mercadante SCC 2005 N= 60 en 2 brazos TRAMADOL ORAL VS
RECTAL similares en dolor oncológico sin ttº previo con opioides.
- Miranda Pain 2006 PARACETAMOL + AINES son sinérgicos en dolor
agudo experimental.
- Maltoni Support Care Cancer 2005 N= 54 RCT SEGUNDO
ESCALÓN: La escalada directa de 1º a 3º es factible y efectiva, puede
provocar más efectos secundarios.
- Enting; JPSM 2005 N = 58 Observacional, multicéntrico PAIN PEN: Un
dispositivo de autoadministración subcutánea de opioide (3 opioides
diferentes)
Evaluación de síntomas y Calidad de vida
Dolor y Disnea
Obstrucción intestinal
Delirium
Boca
Hidratación IV
Patología no cáncer: SIDA – EPOC – Dialisis
Comunicación - Equipo
Fármacos:
•
ESTREÑIMIENTO
–Schawarzer 2005 Meta-analisis Fentanylo TTD y Metadona, menos
estreñimiento que Morfina o Hidromorfona
•
RADIOTERAPIA CRANEAL
– Chow; JPSM 2005 N=170 observacional. Incrementa el cansancio, la sequedad
de boca y empeora el apetito.
•
SEDACIÓN:
– Morita; JPSM 2005 N= 102 Observacional, no controlado.
Logra alivio de síntomas en 83% de los casos. 80% no sufre alteración de FR; en
20% depresión respiratoria o cardiaca y en 3-9% de fallecimientos.
4
Medicina Paliativa
• DUELO:
- Kissane; Am J Psyciatry 2006 RCT: 53 familias en intervención y 28 en
control.
La terapia de duelo a familiares con riesgo psicosocial tiene el potencial de
prevención de duelo patológico tras 13 meses del fallecimiento.
• PSICOTERAPIA :
- Chochinov J Clin Oncol 2005. PSICOTERAPIA DE DIGNIDAD. Se asocia a una
disminución del sufrimiento y de los síntomas depresivos. 91% de satisfacción.
• EVALUCACIÓN:
- Groenvold Eur J Cancer 2006 N= 41 EORTC QLQ-C15-PAL
- Fortner JPSM 2006 Estudio de validación. CANCER CARE MONITOR
(CCM): Validación de una nueva herramienta para valoración de
síntomas físicos y efectos secundarios en cuidados paliativos.
Medicina Paliativa
• Martín A. y cols. Med Paliat. 2005; 12(3):147-151
Relación entre factores precipitantes y mortalidad en el delirio agitado en
cuidados paliativos.
Estudio retrospectivo analítico. Las causas de delirio (incremento de
opioides/inicio; nfección) no se relacionan con la mortalidad (chi 2, t Student).
• Carmona T. y cols. Med Paliat. 2005; 12(4):197-203
Escala de Capacidad de Cuidados en el Domicilio (ECCD): resultados
preliminares.
Pre-validación de una escala.
• De Santiago A. Med Paliat. 2005; 12(4):204-209
Tratamiento de la micosis orofaríngea con dosis única de fluconazol.
Análisis descriptivo, 87% de 24 pacientes tratados con dosis única de 150 mg
curó en menos de 1 semana. Sólo 1 caso (de 24) tuvo recaída antes de la primera
semana.
DISCUSIÓN
Medicina Paliativa
• Wenk R, Moti C. Evaluación del sufrimiento en cuidadores…. Med Paliat 2006;
2:64-68 N= 50 Intensidad y causas de sufrimiento, grado de control de síntomas
dificultades y sasfacción.
• Avila Tato R. Perfusión continua SC: utilidad de la combinación de fármacos
Med Paliat. 2005; 12(4): 215-19 Estudio retrospectivo observacional N=178
Idicación, fármacos y complicaciones
• ENCUESTAS:
• Molina JM y col. Encuesta de satisfacción a cuidadores Med Paliat 2006;
13(1):11-18 prospectivo N=51
• Santiesteba Etxeburu I. y col. ansiedad ante la muerte de los profesionales.
Med Paliat. 2006; 13(1):18-24 N=24
• Molina JM y col. Alteraciones emocionales en el cuidador Med Paliat. 2005;
12: 83-87 N=49 est de Golberg + proporcional al tiempo de evolución
¿Cómo empezamos?
REQUISITOS
DIFICULTADES
• Falta de tradición
• Escasa vinculación
universitaria
• Sobrecarga
asistencial
• Pacientes frágiles
• Dilemas éticos
-Estabilidad de la mezcla de fármacos en infusión continua
-Encuestas:
exploración del sufrimiento en familiares
disposición de los pacientes al estudio de su estado emocional
encuestas de satisfacción
ansiedad ante la muerte en los profesionales
-Descripciones prospectivas:
-Deterioro cognitivo ambulatorio
Descripciones retrospectivas de la intervención:
- Aplicación del modelo paliativo a oncología
- Tratamiento del dolor
- Tratamiento domiciliario de la ascitis refractaria
- Empleo de fármacos
- Ingresos hospitalarios y atención domiciliaria
- Programas de duelo
•
•
•
•
•
•
•
Formación - ayuda
Infraestructura mínima
Disciplina
Trabajo en equipo
Estudio
Inglés
Entusiasmo
• Seamos conscientes de nuestras
posibilidades y nuestras limitaciones
• Trabajos retrospectivos
• Impliquemos a todo el equipo
• Formulemos una única pregunta
5
¿Cómo empezamos? (II)
• Formulemos pocos objetivos (en infinitivo)
• Revisemos la literatura
• Definamos la población de estudio y las
variables
• Establezcamos los criterios de selección,
inclusión y exclusión
• Definamos los métodos estadísticos
¿Cómo empezamos? (III)
• Establezcamos un plan de trabajo con
cronograma
• Analicemos los resultados
• Comparemos nuestros hallazgos con la
literatura
• Elaboremos unas conclusiones
• REDACTEMOS UN MANUSCRITO
Riesgos y retos de futuro
• La investigación debe estar al servicio del paciente
• Los ensayos clínicos fascinan a la “industria
farmaceútica”, a los clínicos y a los editores de las
revistas
• ¿Por qué no se publican los resultados negativos de
los ensayos clínicos?
• Los engaños de la estadística:
“p”< 0.05 ¿clinicamente relevante?
el tamaño muestral
la repetición de los ensayos
6
AVALIAÇÃO E
TRATAMENTO DA DOR
AVALIAÇÃO DE SINTOMAS
AVALIAÇÃO DA DOR CRÓNICA
EM PESSOAS IDOSAS NÃO
COMUNICANTES
ESCALA DOLOPLUS 2
LOCALIZAÇÃO
DURAÇÃO
ETIOLOGIA
INTENSIDADE – utilização de
escala analgésica
Hirondina Guarda
[email protected]
AVALIAÇÃO E
TRATAMENTO DA DOR
LOCALIZAÇÃO
DURAÇÃO
ETIOLOGIA
INTENSIDADE – utilização de
escala analgésica
Escala numérica
Escala verbal
Escala visual analógica
Escala de faces
AUTO
AVALIAÇÃO
AVALIAÇÃO DA DOR NA
PESSOA IDOSA
¾Diminuição/ deteriorização das
capacidades sensorio-perceptivas
causadas pelo envelhecimento
AVALIAÇÃO DA DOR
Em matéria de dor, é sempre o
doente quem tem razão sejam
quais forem os juízos e as
opiniões dos profissionais de
saúde (cuidadores) sobre a
autenticidade das suas queixas
Dor é uma experiência universal,
subjectiva e individual;
influenciada por vários factores
(físicos, sociais, culturais, etc.)
A SUA QUANTIFICAÇÃO É
UM DESAFIO CIÊNTIFICO
A UTILIZAÇÃO DE INSTRUMENTOS DE
AUTO-AVALIAÇÃO DA DOR NÃO SE
APLICA ÁS PESSOAS IDOSAS NÃO
COMUNICANTES PORQUE:
•Sobreavaliação das faculdades de
abstracção
¾DEMÊNCIA
¾Perturbações do comportamento
•Alterações da memória
•Falta de sensibilidade
•Falta de especificidade
NÃO COMUNICANTE
incapaz de comunicar a sua
experiência de dor
1
ESCALAS DE HETERO-AVALIAÇÃO
Abbey Pain Scale (Abbey)
Assessment of discomfort in dementia
protocol (ADD)
Checklist of nonverbal pain indicators
heimer’s type (DS-DAT)
Face,legs,activity,cry,consolability pain
assessment tool (FLACC)
Noncommunicative patient’s pain
assessment instrument (NOPPAIN)
Pain assessment checklist for seniors with
limited ability to communicate (PACSLAC)
Pain assessment for the dementing elderly
(PADE)
Pain assessment in advanced demencia
(PAINAD)
HISTÓRICO DA ESCALA DOLOPLUS
•1992 – Centro Hospitalar Regional de MetzThionville – BERNARD WARY- DOLOPLUS
•1993 – Primeira publicação
•1994 – Formação do colectivo Doloplus –
versão DOLOPLUS 2
•1999 – VALIDAÇÃO
OFICIAL
•2006 – está a decorrer a validação em 6
línguas (Português, Espanhol, Italiano,
Alemão, Holandês, língua inglesa)
DOLOPLUS 2
NECESSIDADE DE VALIDAÇÃO DE UM
INSTRUMENTO
•Todo o instrumento de medida
(escalas, questionários, etc.)
deve ser validado para
reproduzir resultados fiáveis
•A utilização de um instrumento
validado ajuda os profissionais
a obter que resultados que não
permitem falsas interpretações
•Só um instrumento validado é
cientificamente aceite
TRADUÇÃO E ADAPTAÇÃO CULTURAL E
LINGUÍSTICA PARA PORTUGUÊS DA
ESCALA DE DOR
DOLOPLUS 2
TRADUÇÃO E ADAPTAÇÃO CULTURAL E
LINGUÍSTICA PARA PORTUGUÊS DA
ESCALA DE DOR
DOLOPLUS 2
OBJECTIVOS DO ESTUDO
¾Traduzir e adaptar a escala de dor
DOLOPLUS 2 para a população portuguesa.
¾Demonstrar a sua validade para avaliar a
dor na pessoa idosa não comunicante,
testando as suas propriedades
relacionadas com a equivalência semântica
e de conteúdo, e as propriedades
psicométricas relacionadas com a
fiabilidade (consistência interna,
estabilidade e concordância).
TRADUÇÃO E ADAPTAÇÃO CULTURAL E
LINGUÍSTICA PARA PORTUGUÊS DA
ESCALA DE DOR
DOLOPLUS 2
¾VALIDADE
METODOLOGIA
•Validade de conteúdo
Os instrumentos de medida após
serem construídos devem ser
submetidos a estudos que avaliam
as suas qualidades.
A fidelidade e a validade são
características essenciais que
determinam a qualidade de
qualquer instrumento de medida.
•Validade de critério
•Validade de construção
¾FIDELIDADE
•Coerência Interna
•Estabilidade ou Teste-reteste
•Concordância ou Teste Inter-juízes
2
TRADUÇÃO E ADAPTAÇÃO CULTURAL E
LINGUÍSTICA PARA PORTUGUÊS DA
ESCALA DE DOR
DOLOPLUS 2
METODOLOGIA
TRADUÇÃO E ADAPTAÇÃO CULTURAL E
LINGUÍSTICA PARA PORTUGUÊS DA
ESCALA DE DOR
DOLOPLUS 2
AMOSTRA
European Research Group on Health
Outcomes - ERGHO
1ª Fase - TRADUÇÃO E ADAPTAÇÃO
CULTURAL E LINGUÍSTICA
PARA PORTUGUÊS
Foi seleccionada uma amostra de
conveniência, constituída por 74 indivíduos
com 65 ou mais anos, não comunicantes,
provenientes das seguintes instituições:
• Hospital de Sta Maria
•Centro de Saúde da Lapa
•Centro de Saúde de Serpa
•Centro de Saúde de Odivelas
2ª Fase - FIDELIDADE
•Hospital de Sta Luzia, Elvas
•Casa de Saúde de Sta Rosa de Lima, Belas
A média etária é de 82,3, compreendida entre
65 e 105 anos, sendo 49 mulheres e 25
homens.
TRADUÇÃO E ADAPTAÇÃO CULTURAL E
LINGUÍSTICA PARA PORTUGUÊS DA ESCALA DE DOR
DOLOPLUS 2
ETAPAS DA TRADUÇÃO
DOLOPLUS 2
Versão Original
Tradução 1
Tradução 2
Versão de Consenso 1
Retroversão 1
Retroversão 2
Versão de Consenso 2
Teste Piloto
VERSÃO FINAL
TRADUÇÃO E ADAPTAÇÃO CULTURAL E LINGUÍSTICA
PARA PORTUGUÊS DA ESCALA DE DOR
DOLOPLUS 2
LÉXICO
Queixas somáticas
O paciente exprime a sua dor através da palavra, do gesto ou de gritos –
choros – gemidos.
Posições antálgicas
Posição corporal não habitual, visando evitar ou aliviar a dor.
Protecção de zonas dolorosas
O paciente protege uma das zonas do seu corpo através de uma atitude ou
determinados gestos de defesa.
Mímica
O rosto parece exprimir a dor através da expressão (crispada, tensa, átona) e
do olhar (olhar fixo, vazio, ausente, lágrimas).
Solicitação
Toda e qualquer solicitação (aproximação de um cuidador, mobilização,
cuidados, etc.).
Higiene/Vestir
Avaliação da dor durante a higiene e/ou o vestir, sozinho ou com ajuda.
Movimentos
Avaliação da dor no movimento: mudança de posição – transferências –
marcha, sozinho ou com ajuda.
Comunicação
Verbal ou não verbal.
Vida Social
Refeições, animações, actividades, ateliers terapêuticos, acolhimento das
visitas, etc.
Perturbações do comportamento
Agressividade, agitação, confusão, indiferença, deslize, regressão, pedido de
eutanásia, etc.
TRADUÇÃO E ADAPTAÇÃO CULTURAL E LINGUÍSTICA
PARA PORTUGUÊS DA ESCALA DE DOR
DOLOPLUS 2
CONSELHOS DE UTILIZAÇÃO
1.A UTILIZAÇÃO NECESSITA DE UMA APRENDIZAGEM
Como para qualquer novo instrumento, será sensato experimentá-lo antes
de o difundir. O tempo de cotação da escala diminui igualmente com a
experiência (alguns minutos no máximo). Logo que possível, será útil
designar uma figura de referência numa determinada estrutura de
cuidados de saúde.
2.COTAR EM EQUIPA PLURISCIPLINAR
Quer se trate de uma estrutura sanitária, social ou no domicílio, é
preferível que a cotação seja efectuada por vários cuidadores (médico,
enfermeiro, auxiliar…). No domicílio, é possível integrar a família e os
outros intervenientes, com o apoio de um boletim de articulação de
cuidados, do telefone, ou até mesmo de uma reunião em torno da cama do
doente. A escala deve ser integrada no processo clínico ou no “boletim de
articulação de cuidados”.
3.NÃO COTAR NADA NO CASO DE EXISTIR UM ITEM
DESADEQUADO
Não é necessário obter uma resposta para todos os itens da escala, em
particular face a um paciente desconhecido, relativamente ao qual não se
possuem ainda todos os dados, nomeadamente no plano psico-social. Do
mesmo modo, em caso de coma, a cotação será baseada essencialmente
nos itens somáticos.
4.OS COMPORTAMENTOS PASSIVOS
São menos perceptíveis mas tão presentes e importantes como os
comportamentos activos; por exemplo, as perturbações do
comportamento podem-se exprimir de um modo hiperactivo, tal como a
agressividade pouco habitual, mas também como modo de afastamento.
5.A COTAÇÃO DE UM ITEM ISOLADO
Não tem significado; é a pontuação global que se tem que considerar. Se
ela se concentra nos últimos itens, a existência de dor é pouco provável.
3
TRADUÇÃO E ADAPTAÇÃO CULTURAL E LINGUÍSTICA
PARA PORTUGUÊS DA ESCALA DE DOR
DOLOPLUS 2
6.ESTABELECER UMA ACTUALIZAÇÃO DAS PONTUAÇÕES
A reavaliação será efectuada duas vezes ao dia até à sedação das dores e
posteriormente o seu espaçamento será estabelecido em função das
situações. Estabelecer uma actualização das pontuações, fazendo-a
aparecer na folha de tratamento (ao mesmo nível que a temperatura ou a
tensão arterial) será um argumento primordial na percepção do sintoma e
na implementação do tratamento.
7.NÃO COMPARAR AS PONTUAÇÕES DE PACIENTES DIFERENTES
A dor é uma sensação e uma emoção subjectiva e pessoal. A comparação
das pontuações entre pacientes não faz, portanto, qualquer sentido. Apenas
a evolução das pontuações de um dado paciente nos interessa.
8.EM CASO DE DÚVIDA, NÃO HESITAR EM FAZER UM TESTE
TERAPÊUTICO ANTÁLGICO ADAPTADO
Admite-se, actualmente, que uma pontuação superior ou igual a 5/30 é
sinal de dor. Contudo, para as pontuações próximas deste limiar, é
necessário dar o benefício da dúvida ao doente. Se o comportamento
observado se modificar com a toma de analgésicos, confirma-se a existência
de dor.
9.A ESCALA EFECTUA A COTAÇÃO DA DOR, E NÃO DA
DEPRESSÃO, DA DEPENDÊNCIA OU DAS FUNÇÕES COGNITIVAS
Existem numerosos instrumentos adaptados a cada situação, e é primordial
compreender que se procura determinar as alterações de comportamento
ligadas a uma eventual dor. Assim, para os itens 6 e 7, não se procede à
avaliação da dependência ou da autonomia, mas sim da dor.
10.NÃO RECORRER SISTEMATICAMENTE À ESCALA DOLOPLUS-2
Quando a pessoa idosa é comunicante e cooperante será mais lógico
utilizar instrumentos de auto-avaliação. Quando a dor é evidente, será
mais urgente acalmá-la do que avaliá-la... No entanto, à mínima dúvida, a
hetero-avaliação evitará qualquer subavaliação.
TRADUÇÃO E ADAPTAÇÃO CULTURAL E
LINGUÍSTICA PARA PORTUGUÊS DA ESCALA DE DOR
DOLOPLUS 2
FIDELIDADE
•COERÊNCIA INTERNA
Alfa de Cronbach = 0,84
•ESTABILIDADE ou Teste-reteste
R de Pearson = 0,90
P<0,01
•CONCORDÂNCIA ou Teste Inter-juízes
R de Pearson = 0,89
P<0,01
4
TRADUÇÃO E ADAPTAÇÃO CULTURAL E
LINGUÍSTICA PARA PORTUGUÊS DA ESCALA DE DOR
DOLOPLUS 2
CONCLUSÃO
Os resultados obtidos neste estudo
revelam que:
•A técnica de tradução efectuada é
satisfatória
•Os valores obtidos através dos
coeficientes que avaliam as
propriedades psicométricas da escala
satisfazem os mínimos exigidos.
•A escala pode ser utilizada na
população portuguesa
.
OBRIGADA!
5
Processo e Tomada de
Decisão em
Cuidados Paliativos
Sumário:
z
z
Isabel Galriça Neto
z
UCPaliativos do Hospital da Luz
Assistente da FMLisboa
Presidente da ANCP
z
O contexto dos cuidados em fim de vida: a
prestação de CUIDADOS APROPRIADOS
Os instrumentos do Processo
O Raciocínio Contextual
“Custos” associados ao processo e como
lidar com eles
III Congresso Nacional de Cuidados Paliativos, Porto 2006
Muitos doentes paliativos
institucionalizados
não têm resposta adequada
para as suas necessidades:
Cuidados em fim de Vida
Abordagem Comum
= preservar a vida a qualquer custo
z
z
“ Family Perspectives on end of life care at the last
JAMA, 7 Jan 2004
Place of Care”
“ No time for dying: a study of the care of dying
patients in 2 acute care australian hospitals “;
Journal of Palliative Care,2003
z
Tratamento Apropriado?
“ The SUPPORT study “
JAMMA 1995
Cuidados em Fim de Vida
Abordagem Alternativa
= tratamento apropriado
A necessidade de encontrar
o equilíbrio certo
Lutar pela Vida
versus
Aceitar a inevitabilidade da morte
1
Objectivos dos Cuidados
Paliativos
Prevenir e tratar sintomas indesejáveis
Reduzir o sofrimento, através de uma
abordagem global do mesmo
Promover a Dignidade e a Qualidade de Vida
Respeitar de forma inquestionável o valor da
Vida Humana
z
z
z
z
z
Permitir o morrer...mas não matar
Intervenção paliativa
z
Meios utilizados para prevenir e aliviar
o sofrimento gerado pelos sintomas
z
Proporcionalidade de meios e variação ao
longo do tempo
Dicotomia “Medidas agressivas”/ “Medidas não
agressivas”
z
Futilidade
z
“os procedimentos diagnósticos e
terapêuticos que são desadequados e
inúteis face à situação evolutiva e
irreversível da doença e que podem causar
sofrimento acrescido ao doente e à família“
PNCP, DGS 2004
conceito difícil de definir mas que facilmente se
reconhece quando ocorre na prática clínica
z
z
A obstinação terapêutica como MÁ PRÁTICA CLÍNICA
Estabelecimento do
Prognóstico
Processo e Tomada de Decisão
em Cuidados Paliativos
z
z
z
z
Respeito pela Autonomia do Doente ( a doença
como ladrão da autonomia – Cassel 2005)
Estabelecimento de uma Aliança Terapêutica
Os profissionais como ajudadores e
facilitadores – (Healer – Kearney)
EBMedicine – adequação ao contexto de cada
indivíduo
z
z
Maioria dos médicos são maus a formular
prognósticos (Christakis, 2001)
Conhecer e utilizar I.Karnofsky e PPScale
(Harlos,2002)
z
z
Factor preditivo mais importante: capacidade
funcional (Weissman, 2004)
Operacionalizar a Esperança Realista
2
Falência Cardíaca e Respiratória
Grande Idoso e Demência
Cancro
Modelos de Trajectórias de Doenças
Adapt de Lynn e Adamson, in Better Palliative care for Older People, OMS 2004
z
z
z
z
z
z
Processo de Decisão
Processo de Decisão
Lidar com a incerteza
Lidar com a incerteza
Reconhecer que ela existe ( a nível individual e da
equipa) e partilhá-la
Procurar instrumentos de objectivação do
prognóstico
Ser honesto com o paciente acerca disso
Descobrir como se sente o doente acerca disso
Permitir que o doente participe no processo de
decisão
Evitar conspiração com o doente e família
Adapt de Higginson I, Clin Medic 2004
z
z
z
z
z
z
Reconhecer que ela existe ( a nível individual e da equipa) e
partilhá-la
Procurar instrumentos de objectivação do prognóstico
Ser honesto com o paciente acerca disso
Descobrir como se sente o doente acerca disso
Permitir que o doente participe no processo de decisão
Evitar conspiração com o doente e família
Adapt de Higginson I, Clin Medic 2004
Importância do Trabalho em Equipa
Processo de Decisão
Lidar com a incerteza
z
z
z
z
Ser honesto com o paciente acerca disso
Descobrir como se sente o doente acerca disso
Permitir que o doente participe no processo de
decisão
Evitar conspiração com o doente e família
Adapt de Higginson I, Clin Medic 2004
Importância do treino de perícias
de comunicação
3
Processo de Decisão em 4
Etapas (Bruera 1998)
Raciocínio
Contextual
z
z
z
z
Processo de Decisão Clínica em
Cuidados Paliativos
Intervenção Proposta ou Considerada
Discutir expectativas, clarificar origem e se são realistas
Os objectivos podem ser atingidos ?
Sim, ou pelo menos, talvez
Tentar a intervenção,
com avaliação de objectivos
pré-definidos programada no
tempo, e ter um plano de
cuidados estabelecido se os
objectivos não forem
atingidos
Não
Discutir a intervenção, explicando que não é
possível alcançar as expectativas e que a
intervenção não será realizada
Se necessário, e no caso do doente/família
não concordarem com a equipa de saúde,
promover um processo de resolução de
conflito, como por exemplo:
Pedir 2ªopinião; discussão mediada; recurso a
comité de ética; transferência para outro serviço
ou prestador que realize a intervenção.
(Adapt. de Harlos, 2004)
Estudar e definir tão correctamente quanto possível a natureza do
quadro clínico e dos sintomas/problemas que o compõem.
(história clínica e exame objectivo correctos, acessorados por
exames complementares mínimos e que se revelem
imprescindíveis).
Enquadrar os problemas e sintomas no contexto do doente, e
atribuir-lhe uma prioridade em função desse mesmo contexto.
Ponderar os “custos” de determinada intervenção,
determinando os seus riscos e benefícios à luz da individualidade
e da realidade de cada doente.
Discutir as diferentes opções com o doente e a sua família, de
forma a facilitar e promover uma decisão informada.
Características do doente e da doença com
impacto no processo de decisão
em doentes terminais
• Diagnóstico (oncol./não
oncológico.)
• Prognóstico
• Objectivos de vida do
doente
• Risco/benefício do TraTº
• Comorbilidades
• Sintomas presentes
• Sobrecarga que o TTº
implica para o cuidador
• Resposta prévia aos
tratamentos
• Idade e fase do ciclo de vida
• Padrão temporal da doença
• Custos do tratamento
• Tipo de personalidade e
variáveis psicológicas:
negação, luto antecipado
• Cultura familiar e geral
( adapt.de Weissman, JAMA 2004)
Resolução do Conflito
Converter um
Ataque Pessoal
num
Ataque ao Problema
4
“Armadilhas “ na resolução de
conflitos com o doente/
família/colegas
z
z
z
z
Avançar para conversas quando há emoções
fortes no profissional
Transformar a conversa num “eu contra ti” ( os
que ganham e os que perdem)
Tomar partidos
Estar a “convencer” a outra parte ( ...e se ela
não é convencida então passa a existir como
problema...)
Os idealismos excessivos
facilitam o stress laboral
z
z
z
z
“ As famílias não são todas boas, funcionais
e colaborantes...”
“ Os doentes não são todos simpáticos e
compreensivos...”
“ As mortes não são todas pacíficas e
aceites...”
....
Processo eTomada de Decisão
em cuidados paliativos
z
z
z
z
Reconhecer e Assumir a Complexidade
Possuir Competência Técnica no âmbito das
várias àreas dos Cuidados Paliativos
Conhecer e Integrar os princípios éticos no
modelo de decisão clínica
TRABALHAR EM EQUIPA!
Aceitar os nossos
limites...
É aceitar a
inevitabilidade da
morte ... (e da Vida!)
Bibliografia:
◘ Antº Barbosa, Isabel GNeto (ed), Manual de
Cuidados Paliativos, NCPFML, 2006
◘
Kaldjan LC et al,”A clinician’s approach to clinical
ethical reasoning” JGMI 2004
Tulsky JA “ Beyond advance directives;importance of
communication skills at the end of life “ JAMA 2005
◘
5
ORLANDO da COSTA
I see trees of green,
“...Cumpra-se nos passos a estrada
Cada ave ao vôo roubada
Retome o canto em vossa mão...”
red roses too
And I think to myself,
I see them bloom for me and you
what a wonderful world
6
I see skies of blue
and clouds of white
The bright blessed day,
the dark sacred night
And I think to myself,
what a wonderful world
7
8
The colors of the rainbow,
so pretty in the sky
of people going by
Are also on the faces
I see friends shakin' hands,
9
sayin' "How do you do?"
They're really saying "I love you”
I hear babies cryin',
They'll learn much more
I watch them grow
than I'll ever know
10
And I think to myself,
what a wonderful world
Yes, I think to myself,
what a wonderful world !
11