INTRODUÇÃO
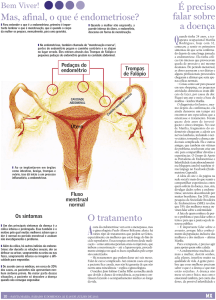
A endometriose é uma doença inflamatória crônica, estrógeno-dependente e de etiologia desconhecida, que afeta, aproximadamente, 10% a 15%
das mulheres em idade reprodutiva. Os principais
sintomas da endometriose são representados
por infertilidade e por dor pélvica crônica, além
de queixas menos frequentes, como dispareunia
de profundidade, sintomas intestinais e urinários
cíclicos, dependendo da localização da doença.
Cerca de 40% a 50% das mulheres inférteis e de
30% a 40% das mulheres que se submetem à laparoscopia, por dor pélvica, têm endometriose.1
A dor pélvica provoca, na mulher, incapacidade
e sofrimento, com um impacto econômico muito elevado. Nas últimas décadas, muitos estudos foram realizados a fim de introduzir novos
fármacos à prática clínica para o tratamento de
dor pélvica associada à endometriose, apesar de,
muitas vezes, a combinação
do tratamento cirúrgico, seguido do
tratamento medicamentoso,
ser a melhor opção.
Além disso,
garantir a
boa adesão
da paciente
a esse trata-
2
mento clínico se faz necessário, já que, infelizmente, na maioria das mulheres, sintomas de dor
tendem a reaparecer entre seis meses e 12 meses
quando o tratamento é interrompido, em geral
devido aos efeitos colaterais das medicações.
A escolha do tratamento deve ser baseada em
preferências do paciente, efeitos colaterais, eficácia, custos e disponibilidade. Os contraceptivos
orais combinados tendem a ser os medicamentos com mais benefícios, pois exercem proteção
contraceptiva, segurança em
longo prazo e controle do
ciclo menstrual. 2
Progestógenos isolados
também
podem ser utilizados, mas, em
geral, apresentam mais efeitos
colaterais, como
inchaço, irregularidade menstrual e
cefaleia durante sua
utilização. 3
Outras classes de medicamentos também podem ser prescritas, quando
os demais tratamentos se revelam ineficazes.
Para os fármacos anti-inflamatórios não esteroides, efeitos secundários significativos, incluindo
o risco de úlcera péptica e doença cardiovascular, devem ser considerados. No caso dos análo-
gos do GnRH, seu uso se torna bastante restrito
devido à grande quantidade de efeitos colaterais,
tais como a perda óssea e sintomas de hipoestrogenismo. Para o danazol e a gestrinona, há efeitos
secundários graves, como trombose e hiperandrogenismo.4
Assim, o uso contínuo de contraceptivos orais,
sem pausa, tem sido considerado um tratamento seguro e eficaz na suspensão da menstruação,
com consequente melhora de sintomas de dor em
mulheres com endometriose. Este texto tem como
objetivo a revisão da farmacologia dos contraceptivos orais e, principalmente, a análise de estudos
que avaliaram a segurança, a eficácia e a satisfação
do paciente com endometriose em uso de pílulas
contraceptivas orais em regime contínuo.
OS ANTICONCEPCIONAIS ORAIS
Os contraceptivos hormonais orais foram desenvolvidos há cerca de 50 anos. Durante esse tempo,
as doses de estrogênio e de progesterona diminuíram, reduzindo, assim, os riscos, porém mantendo sua eficácia. Mais recentemente, os contraceptivos têm sido modificados na tentativa de se
diminuírem ou de se eliminarem os comprimidos
placebo a fim de reduzir os sintomas menstruais.
A presença de sangramento cíclico não é essencial para a ação contraceptiva dos anticoncepcionais orais, e os estudos indicam que muitas
mulheres estão cada vez mais interessadas em
reduzir a frequência de menstruações.5 Apesar
das primeiras pesquisas indicando que o uso dos
contraceptivos hormonais orais poderia ser contínuo, até recentemente, a pílula foi comercializada exclusivamente no formato de 21 dias de ciclo
e sete dias de placebo ativo.6 Estudos randomizados já comprovaram a segurança e a eficácia do
tratamento estendido (24 ativos + 4 placebo ou
84 ativos + 7 placebo) ou com dosagem hormonal
contínua.7
FARMACOLOGIA
O estradiol é o principal estrogênio produzido pelo
ovário, mas o seu uso é limitado devido à pobre
absorção quando tomado em uma forma não micronizada. A adição de um grupo etinil na posição
17 torna a espécie ativa por via oral e, portanto,
o etinilestradiol é o estrogênio mais comum, disponível em contraceptivos orais mais modernos
que contêm, em geral, 20-35 µg desta substância
e oferecem segurança e eficácia comparáveis com
redução da incidência de eventos adversos.8
Os progestógenos foram criados por meio da remoção do carbono 19 da etisterona, um derivado
da testosterona. Os derivados da 19-nortestosterona utilizados nos contraceptivos orais são de dois
tipos principais, os estranos e os gonanos. Gonanos
têm maior atividade progestacional por unidade de
peso do que os estranos, requerendo uma dosagem
inferior dos gonanos para a eficácia em formulações de contraceptivos hormonais orais. Os estranos correspondem aos progestógenos de primeira
geração e incluem noretisterona, noretindrona,
diacetato de etinodiol, linestrenol e noretinodrel.
Os progestógenos ciclopentanoperidrofenantreno
são divididos em duas categorias: o norgestrel e levonorgestrel, que são os progestógenos de segunda
geração. Já os de terceira geração incluem o desogestrel, o gestodeno e o norgestimato. A diferença
global entre as famílias de progestógenos em formulações de contraceptivos orais mais modernos
é mínima e todos são formulados para conter uma
dose eficaz e mais baixa.8
3
Os efeitos colaterais relacionados tendem a
variar um pouco, dependendo do tipo de
progestógeno. Um menor índice de descontinuidade, além de menor
risco de sangramento intermenstrual, tem sido observado
com os progestógenos de segunda
geração quando comparados aos de
primeira geração.9
A PÍLULA COMBINADA
O mecanismo primário da combinação dos contraceptivos orais de estrógeno e de progesterona
consiste em impedir a ovulação pela inibição da
secreção de gonadotrofina pela hipófise e do hipotálamo. O componente estrogênico da pílula
inibe a secreção do Hormônio Folículo-Estimulante (FSH) e, assim, limita o desenvolvimento
do folículo dominante ovulatório. O componente
progestogênico suprime a secreção do Hormônio
Luteinizante (LH) e, assim, evita que o pico de LH
desencadeie a ovulação.10
Em uma mulher sem uso de contraceptivo hormonal, a progesterona está presente apenas em
quantidades pequenas na fase lútea do ciclo
menstrual. No entanto, quando são administrados contraceptivos combinados, o efeito progestacional tem predominância sobre o componente
estrogênico no trato reprodutivo, sendo tal ação
refletida diretamente sobre o endométrio. O resultado deste processo é um endométrio fino,
decidualizado, com glândulas atrofiadas e que
não é receptivo à implantação do embrião. Além
disso, o muco cervical torna-se espesso, impermeável, impedindo o esperma de alcançar a cavidade uterina, e diminui a mobilidade das trompas, alterando o movimento dos espermatozoides
e dos ovócitos através da tuba uterina.11
4
Apesar do progestógeno
isolado ser um método
contraceptivo eficaz, há
benefícios quando estrogênio e progesterona
são combinados em um
contraceptivo oral. Por inibição direta do FSH, o estrogênio contribui para a eficácia
contraceptiva do contraceptivo
oral, limitando o desenvolvimento folicular. No endométrio, a estimulação de estrogênio
proporciona estabilidade e pode diminuir o sangramento irregular, sintoma típico dos contraceptivos
com progesterona isolada. O estrogênio também
potencializa a ação de agentes progestacionais,
aumentando a concentração de receptores de progesterona intracelulares. Este último efeito pode
diminuir a dose necessária de progesterona usada
nos contraceptivos orais combinados.
FORMULAÇÕES UTILIZADAS
O contraceptivo original foi projetado para permitir um sangramento mensal. Presume-se que a
hemorragia de privação foi fundamental para aumentar a aceitação dos anticoncepcionais orais.
No entanto, este não é um sangramento menstrual
fisiológico. Menstruação fisiológica ocorre devido
ao crescimento do endométrio induzido pelo estradiol, seguido por decidualização do endométrio
induzida por progesterona, e sangramento com
a retirada de progesterona e de estradiol. Com os
contraceptivos combinados orais, a única porção
do ciclo, com estrogênio sem oposição da progesterona, ocorre durante a semana de pausa (ou placebo) quando o FSH não é suprimido e o ovário
produz estradiol. Os comprimidos ativos fornecem
a progesterona e, assim, previnem o crescimento
do endométrio. Ao limitar ou eliminar os comprimidos placebo, o endométrio não vai desenvolver,
e hemorragia de privação não ocorrerá. Apesar de
o sangramento poder ocorrer com medicamentos
utilizados de forma contínua, devido a alterações
atróficas do endométrio, não há endométrio típico
para ser eliminado.
O conceito de uso de contraceptivos hormonais prolongados e contínuos não é novidade.
A primeira investigação de um regime de combinação prolongado foi realizada na década de
1970.12 Esse ensaio não randomizado avaliou
o efeito de um ciclo de regime prolongado de
84 dias de combinação contendo linoestrenol
2,5 mg e etinilestradiol 50 µg em 196 mulheres.
Nenhuma gravidez ocorreu durante o período de
estudo de um ano, e 82% das mulheres que completaram o estudo relataram benefícios
com a redução da menstruação. O
primeiro estudo randomizado
avaliando um regime contínuo foi realizado em 1993,
com 150 µg de desogestrel e 30 µg de etinilestradiol, comparando
um regime cíclico ou
contínuo. Houve significativamente mais
escapes no grupo de
regime contínuo, mas
que diminuiu ao longo do
ano de avaliação. Significativamente mais mulheres suspenderam o uso do medicamento
devido à cefaleia no grupo de uso cíclico. Nenhuma diferença significativa foi encontrada em relação a alterações no peso corporal, a
nível de hemoglobina, ou a pressão arterial entre
os dois grupos.13 Depois de testes para confirmar a
eficácia e a segurança do uso contínuo destes medicamentos, seu uso foi disponibilizado a partir de
2003.14
O primeiro estudo randomizado de anticoncepcionais orais combinados contínuos foi publi-
cado em 1995.15 Este estudo multicêntrico avaliou a aceitabilidade, a eficácia e a segurança de
levonorgestrel 250 mg e de etinilestradiol 50 µg
administrados por via vaginal, de forma cíclica
ou contínua. Os indivíduos foram randomizados
para administração cíclica tradicional ou contínua durante um ano. Curiosamente, quatro gestações indesejadas ocorreram no grupo de administração cíclica e nenhuma ocorreu no grupo
de administração contínua, sendo esta diferença
estatisticamente significativa (p = 0,0486).
Um outro estudo multicêntrico, avaliou a segurança e a eficácia da administração contínua de
levonorgestrel 90 mg e etinilestradiol 20 µg em
2134 mulheres e, por fim, levou à aprovação do FDA de um contraceptivo oral
combinado contínuo em 2007.
Quinze gestações foram atribuídos à falha do método,
com um índice de Pearl de
1,26.7
USO NAS
MULHERES
COM
ENDOMETRIOSE
A menstruação retrógrada parece ser um dos mecanismos etiopatogênicos para o desenvolvimento
da endometriose. Se isso for verdade, a possibilidade de implantação deste endométrio pode
ser influenciada pelo maior aumento recente do
número de menstruações. Com efeito, o risco de
endometriose parece aumentar com o tempo de
vida e com consequente maior número de ciclos
ovulatórios.16 Além disso, o papel da ovulação na
gênese da endometriose de ovário foi confirmado,
demonstrando que os endometriomas podem se
desenvolver a partir de folículos, imediatamente
5
após a ovulação, e
por hemorragia dos
corpos lúteos.17
como uma medida preventiva primária em grupos
de alto risco (por exemplo, parentes de primeiro
grau de mulheres com endometriose).20,21
Os
contraceptivos
orais combinados suprimem a ovulação e reduzem a quantidade de fluxo
menstrual mensal. Os progestógenos podem impedir a implantação e o crescimento
de endométrio retrógrado, inibindo a expressão da
matriz de metaloproteinases e a angiogênese local.
Além disso, ainda há várias ações anti-inflamatórias in vitro e efeitos in vivo que podem diminuir o
efeito inflamatório gerado pela atividade metabólica do endométrio ectópico e a consequente resposta imune. Ainda, o uso dos contraceptivos hormonais, anormalmente, baixa a atividade apoptótica
do endométrio das mulheres com endometriose.18
Apesar das evidências de eficácia limitada, os contraceptivos orais são considerados os medicamentos de primeira linha de tratamento médico para a
dor pélvica associada à endometriose. Sua utilização baseia-se na evidência de uma melhora clínica
da doença, semelhante àquela que ocorre durante a gravidez. Há uma inibição da produção de estrogênio gonadal, por meio de um mecanismo de
feedback negativo. Além disso, ao suprimir a atividade ovariana, eles também ocasionam uma redução
na produção induzida por estrogênio de prostaglandinas, diminuindo consequentemente o processo
inflamatório causador de dor nas mulheres com
endometriose. Tais medicamentos podem ser utilizados rotineiramente, como adjuvante da cirurgia,
seja antes ou após o procedimento cirúrgico.22
A possibilidade de reduzir o risco de endometriose por meio da prescrição de contraceptivos hormonais já foi amplamente relatada. No entanto,
não há consenso sobre o papel de proteção dos
contraceptivos.19
Dada a alta frequência de uso
de contraceptivos orais especialmente em mulheres
jovens que necessitam de
contracepção, bem como
a prevalência cada vez
maior de endometriose
nesta população, uma
relação entre estes dois
fatores, tanto no sentido
de uma redução ou um aumento no risco, teria grandes
consequências. Além disso, em
geral, os contraceptivos hormonais
são utilizados como um tratamento para
a endometriose sintomática. Finalmente, se for demonstrado um efeito protetor dos contraceptivos
hormonais orais, seu uso tornar-se-á interessante
6
Um recente estudo randomizado, controlado, demonstrou que a pílula contraceptiva oral, com baixa
dose hormonal, usada de forma contínua, tende a ser
mais eficaz do que o placebo no controle
da dismenorreia e na diminuição
do tamanho do endometrioma
ovariano. Além disso, já foi
amplamente demonstrado
que o uso ininterrupto de
pílula contraceptiva oral
parece estar associado
a uma redução maior
na pontuação na escala de dor. Dessa forma, a
administração contínua
representa uma proposta
terapêutica válida, segura e
econômica que pode ser usada em
pacientes que se submeteram à cirurgia conservadora para endometriose. 23,24
Em termos de efeitos colaterais, doses mais baixas de etinilestradiol podem levar a um aumen-
to de hemorragia intermenstrual, especialmente
nos primeiros meses de tratamento, mas não
afeta nem a sua eficácia contraceptiva ou o seu
efeito protetor no endométrio.
Algumas limitações no uso de contraceptivos
orais contínuos ocorrem em casos de recidiva
em curto espaço de tempo da doença, após a
interrupção do tratamento ou aumento do risco
de eventos tromboembólicos que podem afetar
as mulheres fumantes com idade acima de 35
anos de idade. 25
Eles também podem ser usados em conjunto
com os análogos de GnRH na terapia de “add-back” em casos selecionados a fim de equilibrar
os sintomas de hipoestrogenismo causados por
essas medicações.26
CONCLUSÕES
O tratamento clínico com contraceptivos orais contínuos combinados auxilia na redução dos
sintomas de dismenorreia nas mulheres com endometriose. Pode ser utilizado rotineiramente,
como adjuvante à cirurgia, seja antes ou após o procedimento cirúrgico.
Além disso, seu uso representa uma estratégia de tratamento clínico em longo prazo para prevenção da recorrência da doença.
REFERÊNCIAS BIBLIOGRÁFICAS
1. Giudice LC. Clinical practice: endometriosis. N Engl J Med 2010; 362:2389-2398.
2. Adamson GD. Endometriosis classification: an update. Curr Opin Obstet Gynecol 2011;
23:213-220.
3. Brown J, Kives S, Akhtar M. Progestagens and anti-progestagens for pain associated with
endometriosis. Cochrane Database Syst Rev 2012; 3:CD002122.
4. Al Kadri H, Hassan S, Al-Fozan HM, Hajeer A. Hormone therapy for endometriosis and
surgical menopause. Cochrane Database Syst Rev 2009; 1:CD005997.
5. Wiegratz I, Kuhl H. Long-cycle treatment with oral contraceptives. Drugs. 2004;
64(21):2447-62.
6. Miller L, Hughes JP. Continuous combination oral contraceptive pills to eliminate withdrawal
bleeding: a randomized trial. Obstet Gynecol. 2003; 101(4):653-61.
7. Archer DF, Jensen JT, Johnson JV, Borisute H, Grubb GS, Constantine GD. Evaluation of a
continuous regimen of levonorgestrel/ethinyl estradiol: phase 3 study results. Contraception. 2006; 74(6):439-45.
8. Speroff L, DeCherney A. Evaluation of a new generation of oral contraceptives. The Advisory
Board for the New Progestins.Obstet Gynecol. 1993; 81(6):1034-47.
9. Curtis KM, Ravi A, Gaffield ML. Progestogen-only contraceptive use in obese women. Contraception. 2009; 80(4):346-54.
10. Mishell DR Jr, Roy S, Moore DE, Brenner PF, Page MA, Gentzschein E, Fisk PD. Clinical performances and endocrine profilles with contraceptive vaginal rings containing
d-norgestrel. Contraception. 1977; 16(6):625-36.
11. Johnson JV, Grubb GS, Constantine GD. Endometrial histology following 1 year of
a continuous daily regimen of levonorgestrel 90 micro g/ethinyl estradiol 20 micro
g.Contraception. 2007; 75(1):23-6.
12. Loudon N. Starting on the pill. Br Med J. 1977 20;2(6085):521-2.
13. Cachrimanidou AC, Hellberg D, Nilsson S, Waldenström U, Olsson SE, Sikström B. Long-interval treatment regimen with a desogestrel-containing oral contraceptive. Contraception. 1993; 48(3):205-16.
14. Anderson FD1, Hait H.A multicenter, randomized study of an extended cycle oral contraceptive. Contraception. 2003; 68(2):89-96.
15. Coutinho EM1, O’Dwyer E, Barbosa IC, Gu ZP, Shaaban MM, Aboul-Oyoon M, Abdel Aleem
H. Comparative study on intermittent versus continuous use of a contraceptive pill administered by vaginal route. Contraception. 1995;51(6):355-8.
16. Missmer SA, Hankinson SE, Spiegelman D, Barbieri RL, Michels KB, Hunter DJ. In utero
exposures and the incidence of endometriosis. Fertil Steril. 2004; 82(6):1501-8.
17. Vercellini P, Crosignani P, Somigliana E, Viganò P, Frattaruolo MP, Fedele L. Waiting for
Godot: a commonsense approach to the medical treatment of endometriosis. Hum Reprod
2011; 26:3-13.
18. Davis L, Kennedy SS, Moore J, Prentice A. Modern combined oral contraceptives for pain
associated with endometriosis. Cochrane Database Syst Rev 2007; 3:CD001019.
19. Vercellini P, Ragni G, Trespidi L, Oldani S, Crosignani PG. Does contraception modify the
risk of endometriosis? Hum Reprod. 1993; 8(4):547-51.
20. Harada T, Momoeda M, Taketani Y, Hoshiai H, Terakawa N. Low-dose oral contraceptive
pill for dysmenorrhea associated with endometriosis: a placebo-controlled, double-blind,
randomized trial. Fertil Steril 2008; 90:1583-1588.
21. Vercellini P, De Matteis S, Somigliana E, Buggio L, Frattaruolo MP, Fedele L. Long-term adjuvant therapy for the prevention of postoperative endometrioma recurrence: a systematic
review and meta-analysis. Acta Obstet Gynecol Scand 2013; 92:8-16.
22. Somigliana E, Vercellini P, Vigano P, Benaglia L, Busnelli A, Fedele L. Postoperative medical
therapy after surgical treatment of endometriosis: from adjuvant therapy to tertiary prevention. J Minim Invasive Gynecol. 2014 May-Jun; 21(3):328-34.
23. Vercellini P, Giussy B, Somigliana E, Bianchi S, Abbiati A, Fedele L. Comparison of contraceptive ring and patch for the treatment of symptomatic endometriosis. Fertil Steril 2010;
93:2150-2161.
24. Stratton P, Berkley KJ. Chronic pelvic pain and endometriosis: translational evidence of the
relationship and implications. Hum Reprod Update 2011; 17:327-346.
25. Sesti F, Capozzolo T, Pietropolli A, Marziali M, Bollea MR, Piccione E. Recurrence rate of
endometrioma after laparoscopic cystectomy: a comparative randomized trial between
post-operative hormonal suppression treatment or dietary therapy vs. placebo. Eur J Obstet Gynecol Reprod Biol 2009; 147:72-77.
26. DiVasta AD, Feldman HA, Sadler Gallagher J, Stokes NA, Laufer MR, Hornstein MD, Gordon CM.
Hormonal Add-Back Therapy for Females Treated With Gonadotropin-Releasing Hormone Agonist for Endometriosis: A Randomized Controlled Trial. Obstet Gynecol. 2015; 126(3):617-27.
Proibida a reprodução total ou parcial desta publicação, por qualquer meio ou sistema, sem prévio consentimento da editora.
Copyright © 2016 - EPM - Editora de Projetos Médicos Ltda.
Todos os direitos reservados à: EPM - Editora de Projetos Médicos Ltda.
Rua Leandro Dupret, 204 - cj. 91 - Vila Clementino - CEP 04025-010 - São Paulo/SP
Telefax: (11) 5084 3576 / 5575 3450 • E-mail: [email protected] • Site: www.epmeditora.com.br
7