UNIVERSIDADE GAMA FILHO
PÓS-GRADUAÇÃO LATO-SENSU EM
ATIVIDADE FÍSICA ADAPTADA A SAÚDE
Rio de Janeiro – RJ
ARTRITE REUMATÓIDE
E ATIVIDADE FÍSICA
Estudo de Revisão
Marcelo Caxias de Souza
Dr. Luzimar
- Orientador –
ARTRITE REUMATÓIDE E A ATIVIDADE FISICA
Resumo
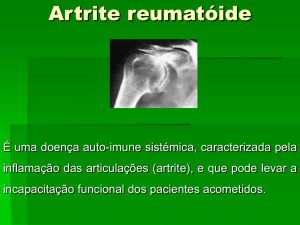
A artrite reumatóide (AR) é uma doença inflamatória sistêmica, de caráter auto-imune e
etiologia desconhecida, caracterizada por poliartrite crônica, simétrica, erosiva, podendo levar a
vários graus de destruição articular, com deformidades e redução de funções.1-2 Os pacientes
com AR apresentam redução da força, resistência muscular, fadiga, depressão, auto-estima
diminuída e tem a expectativa de vida reduzida em média de 10 a 15 anos. 3
Estudos demonstram que os pacientes com AR têm menor força muscular, menos
flexibilidade e menor capacidade funcional que os controles saudáveis.
4
O treinamento físico é
importante para preservar ou melhorar a amplitude de movimento das articulações, prevenir a
atrofia muscular, aumentar o volume muscular e reduzir os danos articulares. O treinamento de
força dinâmica conduz a um aumento de força e hipertrofia muscular associado à melhoria da
capacidade funcional e diminuição da dor. Tudo leva a crer que atividade física pode ser prescrito
por profissionais de educação física sem receio para o paciente com AR, pois além de contribuir
para o bem estar geral e melhora significativa dos sintomas da AR, melhora a capacidade
funcional, reverter a perda mineral óssea, reduz a taxa de hospitalização, reduz a incapacidade
para o trabalho tendo, portanto um importante papel na melhoria de vários aspectos da qualidade
de vida. Nesta revisão discute-se como um programa de treinamento físico pode contribuir para a
melhora da qualidade de vida dos portadores de AR.
Palavras-chaves: Artrite Reumatóide (AR), auto-imune e treinamento físico.
Abstrat
INTRODUÇÃO
A artrite reumatóide (AR) é uma doença sistêmica auto-imune de etiologia desconhecida,
cuja principal característica é a sinovite crônica, simétrica e erosiva das articulações periféricas. 5
A AR ocorre em todas as raças e em todas as partes do mundo, não havendo diferença na
prevalência quanto à latitude, longitude ou clima6. O curso da AR pode ser variável, desde
acometimento leve e intermitente até forma mais grave e progressiva. Não existem testes
laboratoriais e achados histológicos ou radiológicos que conclusivamente possam indicar um
diagnóstico definitivo de AR. De acordo com os critérios do American College of Rheumatology
(ACR) para classificação da AR, a evidência de sinovite objetiva deve estar presente por pelo
menos seis semanas.7
A AR afeta as atividades da vida, podendo diminuir seriamente a autonomia e, por
conseguinte, a qualidade de vida da pessoa afetada. A característica principal é a inflamação
articular persistente, mas há casos em que outros órgãos são comprometidos. As queixas
características dos pacientes são dor e rigidez em múltiplas articulações, além dos sinais
flogísticos locais e da limitação do movimento articular.
Esta é uma doença comum e a prevalência pode chegar a 1,5% da população em algumas
regiões. Pode ocorrer em qualquer faixa etária, apesar de a prevalência aumentar com a idade,
geralmente com pico entre as 4ª e 6ª décadas. É incomum em homens jovens (0 a 0,5%).6-8 As
mulheres participam com 70% dos casos9, mas a AR compromete também crianças. Sua
freqüência aumenta paralelamente à idade dos pacientes. 10
Para que AR se desenvolva são necessárias algumas combinações de defeitos genéticos
e a presença de um ou mais estímulos externos, o que faz com que a incidência em familiares de
pacientes com esta doença não seja grande, pois não existe hereditariedade e sim uma prédisposição.
No passado, os médicos freqüentemente aconselhavam os pacientes a repousar e evitar
os exercícios. O repouso permanece importante, especialmente durante as crises. No entanto, a
inatividade pode acarretar fraqueza muscular, rigidez articular, limitação dos movimentos
articulares e diminuição da energia e da vitalidade. Atualmente, os reumatologistas aconselham
um equilíbrio entre atividade física e o repouso individualizado de acordo com as necessidades
especiais do paciente. 11
Para a AR moderado erosivo12 é prescrito um programa formal para educar o paciente
sobre os princípios de proteção articula, caminhar, simplificação de tarefas, amplitude de
movimento e exercícios para o fortalecimento muscular. O paciente é encorajado a participar
ativamente do programa de tratamento. O programa de medicação é reavaliado periodicamente e
as mudanças apropriadas são feitas se necessário.
A atividade física é importante para preservar ou melhorar a amplitude de movimento das
articulações, prevenir a atrofia muscular e aumentar o volume muscular, mantendo a integridade
da articulação em pessoas saudáveis e reduzindo os danos naquelas com patologias
articulares.13
1. REVISÃO DA LITERATURA
A primeira descrição clínica de AR é creditada a Augustin – Jacob Landré – Beauvais
(1772-1840), tendo ocorrido na Universidade de Paris no ano de 1800. Até então, ela era
considerada uma variante da gota, sendo descrita sob denominação de “gota astênica primária”.
O termo artrite reumatóide, entretanto só foi introduzido na literatura médica em 1858, em
Londres por Sir Alfred Baring Garrod (1819-1907). Somente em 1941, o termo artrite reumatóide
foi adotado pela “American Rheumatism Association” (ARA), atual ACR. 14
A AR uma doença universal, com prevalência entre 0,5 a 1% da população adulta. O início
desta doença ocorre, habitualmente, entre 20 e 60 anos de idade, com a maior incidência em
torno dos 45 anos, podendo comprometer também crianças. As mulheres participam com 70%
dos casos e sua freqüência aumenta paralelamente à idade dos pacientes. 9
No Brasil, as doenças do sistema osteomuscular e do tecido conjuntivo, dentre elas a AR,
foram responsáveis por mais de 293 mil internações a um custo de quase 195 milhões de reais
no ano de 2004, com permanência média de internação hospitalar de 5,8 dias.
As mulheres são afetadas cerca de três vezes mais que os homens, que a prevalência
aumenta com a idade, e as diferenças sexuais diminuem nos grupos etários mais velhos. 15
Um estudo epidemiológico em uma população de origem japonesa, no interior de São
Paulo, detectaram uma prevalência de AR de 0,2%. 16
Em estudo multicêntrico
17
desenvolvido verificou que a prevalência de AR em adultos
brasileiros variou de 0,2 a 1,0%, conforme as macroregiões estudas: Belém 1,0%, Natal 0,57%,
Brasília 0,5%, Campinas 0,6% e Curitiba 0,2%.
A AR é uma doença multissistêmica crônica, auto-imune, de causa desconhecida. Apesar
de haver uma série de manifestações sistêmicas, o elemento característica da artrite reumatóide
é uma sinovite inflamatória persistente, que acomete habitualmente as articulações periféricas
numa distribuição simétrica. Potencial da inflamação sinovial em acarretar destruição da
cartilagem e erosões ósseas e subseqüentemente deformidades articulares constituem a marca
registrada da doença.
15
Devido a sua distribuição mundial foi sugerido que poderia ser uma
manifestação da resposta a um agente infeccioso em um hospedeiro geneticamente suscetível. 14
Foram sugeridos inúmeros agentes causais possíveis, porém ainda não apareceu qualquer
evidência convincente. Além disso, o processo pelo qual o agente infeccioso poderia causar uma
artrite inflamatória crônica, também está sujeito a muitas controvérsias. Outros mecanismos
etiológicos potenciais da artrite reumatóide incluem o comprometimento da autotolerância normal
que resulta em reatividade aos autoantígenos na articulação, como o colágeno tipo II, ou a perda
dos mecanismos do controle imunoregulador, resultando na ativação das células T policlonais.
É possível que diferentes estímulos artritogênicos ativem a resposta imunológica em um
hospedeiro geneticamente susceptível. Dentre estes estímulos, são sugeridos diversos agentes
infecciosos e substâncias endógenas tais como colágeno, proteoglicanos e imunoglobulinas
alteradas que funcionaram como auto-antígenos. 19
Doenças auto-imunes (DAI) são um grupo de doenças cuja patologia corresponde à
ativação de células T e/ou células B na ausência de infecção ativa ou outra causa discernível.
Com exceção da artrite reumatóide e tireoidite auto-imune, as DAI são raras; mas, em termos
gerais, atingem cerca de 5% da população ocidental. Essas doenças acabam lesionando o
próprio organismo por diversas maneiras, e são causa de grande morbidade.
No AR, a reação auto-imune ocorre, sobretudo no tecido cinovioal. Ocorre fagocitose
produzindo enzimas na articulação estas degradam o colágeno, causando edema, proliferação
da membrana sinovial e, finalmente, a formação de grânulos. Os grânulos destroem e erodem o
osso. Os músculos são afetados do mesmo modo que as fibras musculares subjacentes às
alterações degenerativas, com perda da elasticidade muscular e força de contratilidade. 12
Apesar de extremamente associados à artrite reumatóide, os fatores reumatóides (FR) não
são os causadores da doença. Sua produção ocorre comumente em outras doenças ou distúrbios
em que existe estimulação antigênica crônica, como endocardite bacteriana, sífilis, tuberculose,
calazar, infecções virais, abuso de drogas endovenosas e cirrose. Indivíduos normais podem
produzir FR, especialmente com o envelhecimento.
Os FRs são auto-anticorpos para uma porção específica (Fc) das moléculas de IgG
produzidos por linfócitos B no sangue e nos tecidos sinoviais, estando presentes em cerca de
80% dos pacientes com AR. Esses casos são denominados soropositivos. Altos títulos de FR
sérico associam-se com doença articular mais grave e manifestações extra-articulares. O FR
detectado pelos métodos habituais (fixação do látex, por exemplo) são IgM. Também existem FR
IgA, IgE e IgD. 12
A inflamação envolve uma série de etapas relacionadas. A primeira etapa é o evento
desencadeador em que o antígeno estimula os monócitos ativos e linfócitos T. Na etapa seguinte,
os anticorpos imunoglobulina formam complexos com os antígenos (reação do tipo III – complexo
imunomediado). A fagocitose dos complexos imunes é iniciada, gerando uma reação
inflamatória.12
Durante a etapa seguinte, há um desvio da resposta imune normal. A fagocitose produz
substâncias químicas, como leucotrienos e prostaglandinas. Os leucotrienos contribuem para o
processo inflamatório atraindo outras células brancas para o local. As prostaglandinas atuam
como modificadores na inflamação: em alguns casos, elas aumentam a inflamação; em outros,
lentificam-na. Os leucotrienos e as prostaglandinas produzem enzimas, como a colagenase, que
degradam o colágeno, uma parte vital da articulação normal. A liberação destas enzimas na
articulação causa edema, proliferação da membrana sinovial e formação de granulação,
destruição da cartilagem e erosão óssea. 12
O processo inflamatório imunológico começa com a preservação de antígenos para células
T (linfócitos T), seguindo por proliferação das células T e B. as células B são a fonte de células
formadoras de anticorpos, ou células plasmáticas. Em respostas a antígenos específicos, as
células plasmáticas produzem e liberam anticorpos. O conjunto de anticorpos correspondente aos
antígenos, formando pares ou complexos imunes. Os complexos imunes aumentam e são
depositados no tecido sinovial ou em outros órgãos no corpo; desse modo, o desencadeamento
da reação inflamatória pode finalmente lesar o tecido envolvido. 12
As manifestações clinicas da AR variam e, geralmente, refletem o estágio e a gravidade da
doença. Dor articula, edema, calor, eritema e falta de função são aspectos clínicos clássicos da
AR. A palpação das articulações revela tecido fofo ou aquoso. O líquido, freqüentemente, pode
ser aspirado da articulação inflamada. Outros sintomas comuns incluem edema articular,
movimento limitado, rigidez, fraqueza e fadiga12 .
O padrão característico de comprometimento articular começa nas pequenas articulações
das mãos, punhos e dedos. Com a evolução da doença, as articulações dos joelhos, ombros,
quadris, cotovelos, tornozelo, coluna cervical e articulações temporomandibulares são envolvidas.
O inicio dos sintomas geralmente é agudo; os sintomas são, em geral, bilaterais e simétricos.
Além da dor articular e edema, outro sinal clássico de AR é a rigidez, especialmente de manhã,
durando mais de 30 min.
A limitação na função pode ser observada mesmo nos estágios iniciais da doença, antes
das alterações ósseas ocorrerem, e quando há atividade inflamatória na articulação. As
articulações que estão aquecidas, edemaciadas e dolorosas não são facilmente mobilizadas, e o
paciente tende a resguardar ou proteger imobilizando-as. A imobilização por longos períodos
pode causar contraturas, criando deformidades no tecido danificado.
As deformidades das mãos e dos pés são comuns na AR. A deformidade pode ser
causada pelo deslizamento resultante do edema, destruição articular progressiva ou subluxaçao
que ocorre quando um osso desliza sobre o outro e elimina o espaço articular. A AR tende a
afetar principalmente pequenas articulações do corpo, tais como a dos pés, mãos, joelhos,
tornozelos, cotovelos e punhos. 18
Os nódulos reumatóides podem estar presentes em 20 a 25% dos casos. Estes nódulos
geralmente são rijos e moveis no tecidos subcutâneos; eles costumam aparecer sobre as
proeminências ósseas como as articulações, variam em tamanho e podem desaparecer
simultaneamente. Os nódulos ocorrem somente em pessoas que tenham fator reumatóide. Os
nódulos com freqüência estão associados com a doença progressiva e destrutiva. Outros
aspectos extra-articulares incluem artrite, neuropatia, esclerite, pericardite, esplenomegalia e
síndrome de Sjögren (olhos e mucosas ressecadas).
As teorias principais da causa da AR e outros fatores possíveis são9:
1. Infecção – sem evidência definida, já que nenhum organismo é encontrado “consistentemente”
nas articulações ou sangue.
2. Autoimunidade – a participação de antígenos endógenos na gênese da AR é controversa.
3. Hereditariedade – há maior prevalência de AR soropositiva nas famílias do que nos controles.
Fatores ambientais podem ser pelo menos tão importantes como a herança na etiologia da AR.
Portanto, há a participação de outros fatores além da suscetibilidade genética, no aparecimento
da doença. 15
4. Clima – maior prevalência de AR nos climas temperados. Baixa prevalência nos climas
tropicais e nos Pólos.
5. Trauma – o aparecimento coincide freqüentemente com trauma em uma articulação, e as
articulações lesadas são freqüentemente afetadas com maior gravidade do que as outras.
6. Fatores endócrinos – incidência maior em mulheres; remissões são comuns na gravidez; as
exacerbações são comuns na menopausa; os hormônios adrenocorticotrófico levam a uma
acentuação da atividade da doença.
7. Fatores psicológicos – o aparecimento de AR pode ser associado freqüentemente ao
traumatismo psíquico.
Na fase inicial da AR, o tratamento começa com a educação, um equilíbrio entre repouso e
exercício e encaminhamento aos serviços de saúde para suporte. O tratamento médico começa
com doses terapêuticas de salicilatos e DAINEs. Quando são usadas dosagens terapêuticas
plenas, estas medicações oferecem efeitos antiinflamatórios e analgésicos. Os pacientes são
instruídos a tomar as medicações de modo prescrito, para manter um nível sangüíneo
consistente e, assim, otimizar a eficácia da droga. Existem três tipos de AR a moderada,
erosiva, a persistente, erosiva e a avançada, não-remissiva, todas com o seu tratamento
especifico. Somente para a AR moderada são prescritos exercícios. 12
Embora o controle da inflamação com a utilização de antiinflamatórios e drogas de ação
lenta (ADL) constitua a base do tratamento, a fisioterapia, incluindo exercícios gerais e
específicos, os programas educacionais e a atenção para fatores psicológicos são todas
importantes para a melhora clínica do paciente. 15
Os objetivos no tratamento da AR são: reduzir o processo inflamatório, prevenir ou
minimizar o aparecimento das deformidades, manter o indivíduo produtivo e integrado na
sociedade e conseqüentemente melhorar a sua qualidade de vida. 20
Existem evidências de que tanto a intervenção farmacológica quanto a não-farmacológica,
podem alterar no curso evolutivo da doença, diminuindo o ritmo de progressão da limitação
funcional e, principalmente, melhorando a qualidade de vida dos pacientes. 21
Em todos os estágios da AR, a depressão e a insônia podem requerer o uso a curto prazo
de drogas antidepressivas, para restabelecer o padrão de sono adequado e melhorar o controle
da dor crônica.
Os pacientes com AR freqüentemente apresentam anorexia, perda de peso e anemia. A
historia alimentar identificara os hábitos alimentares usuais e as preferências alimentares. O
paciente é ensinado a selecionar os grupos alimentares básicos, com ênfase nos alimentos ricos
em vitaminas, proteínas e ferro para a construção e reparo tecidual. Para os pacientes
extremamente anoréticos, podem ser prescritas refeições pequenas, com aumentos de
suplementos de proteínas. Algumas medicações usadas no tratamento da AR estimulam
o
apetite e, quando combinadas com a redução da atividade, podem causar ganho de peso.
Quanto à dieta, o American College of Rheumatolog7 adverte que “até que existam mais dados
disponíveis, os pacientes devem continuar a seguir dietas balanceadas e saudáveis, ser céticos
em relação aos anúncios ‘miraculosos’ e evitar as praticas nutricionais de eliminação e dietas da
moda”.
De acordo com as normas do o American College of Rheumatolog7, o tratamento deve
incluir:
•
Alterações no estilo de vida - exercícios para fortalecer a musculatura, perda de peso para
reduzir a pressão sobre os ossos equipamentos de apoio tipo bengala ou espaldar nas
paredes.
•
Tratamento da dor – fisioterapia.
•
Educação do paciente – informar os pacientes sobre a doença e fornecer ferramentas para
auxiliá-los a superar a dor e ser ajustar à sua situação.
Conforme o grau da enfermidade, entra no circuito o fisioterapeuta e o profissional de
Educação Física. Com certeza os exercícios são apenas uma parte do tratamento podendo ser,
caso a caso, os aeróbios, os de flexibilidade e os de força. A abordagem do paciente em um
contexto multidisciplinar é um aspecto fundamental no tratamento da AR.
Em geral, portadores de AR são descondicionados e sua capacidade cardiovascular é, em
média, cerca de 40% inferior à de indivíduos sadios, 22 em que a fraqueza e o desuso associados
ao processo primário da doença contribuem para a inatividade. 23
O exercício causa a liberação de â-endorfinas e alguns autores
24
têm sugerido que o uso do
treinamento físico é uma modalidade de tratamento para aliviar a dor do paciente com AR,
trazendo benefícios na mobilidade de estruturas periarticulares, incluindo cápsula articular,
tendões e músculos.
25
O treinamento de resistência em pacientes com AR, considerando a
disfunção física e a limitação funcional, tem sido respaldado por vários trabalhos,26,27,28 em sua
maioria utilizando a bicicleta ergométrica, como parâmetro principal para verificar o efeito sobre a
resistência cardiovascular em relação ao consumo máximo de oxigênio.
Observa-se que o treinamento dinâmico contra-resistido (TDC-R) é, sem duvida, um
recurso metodológico freqüentemente empregado para o desenvolvimento de algumas
capacidades musculares, tanto no contexto dos esportes de rendimento, como em outras
situações que não incluem performance. Esse modo de treinamento é mais conhecido na pratica
profissional pela denominação de musculação, que na realidade, corresponde à conjugação
sistemática de varias formas de trabalho muscular contra-resistivo, realizado através da enorme
gama de dispositivos e equipamentos concebidos para esse fim. 29
Estudo realizado30 concluiu que a diminuição da força e da resistência muscular são
problemas para alunos com AR. Em razão de esses fatores estarem diretamente relacionados
com a falta de uso dos músculos, um programa gradativo de fortalecimento pode ajudar na
manutenção de um nível de força funcional das partes afetadas. O processo demora semanas e
até meses, mas as dores vão diminuindo com o tempo. Tais exercícios vão também garantir a
mobilidade das articulações atingidas pela inflamação. Quanto maior a resistência nas
articulações menor será a restrição nas tarefas cotidianas.
Tanto os exercícios de reforço muscular isométricos quanto os isotônicos são
recomendados. Os exercícios isométricos podem aumentar a força muscular sem efeitos
adversos sobre uma articulação agudamente inflamada. Os exercícios isotônicos permitem que a
articulação se mova com uma amplitude limitada ou completa enquanto os músculos se
contraem. Esse tipo de exercício é recomendado quando a dor e a inflamação articular estiverem
controladas e quando se tenha obtido uma força muscular suficiente por meio dos exercícios
isométricos.
O exercício isométrico deverá ser feito duas vezes ao dia durante a fase inflamatória,
quando esta diminuir, poderá ser feito 5 a 10 vezes ao dia. Assim que a dor e a inflamação
diminuírem deverá ser incluído contrações em diversas angulações. Depois podem ser
adicionadas resistências manuais ou com pesos. 31
Os exercícios isométricos ajudam a prevenir a atrofia muscular; eles também produzem
menos inflamação e menos alteração na pressão intra-articular do que outras formas ou exercício
de resistência.
Pesquisadores, da Tufts University, deram a seus pacientes com AR um treino de alta
intensidade com pesos durante 12 semanas. Os resultados mostraram que os pacientes tiveram
significativa redução da dor nas articulações, diminuição da fadiga além de um grande ganho em
força. Um mesmo estudo foi realizado em Nebraska University, do qual foi aplicado um
treinamento de 8 semanas com pesos. Neste estudo foi verificado que o trabalho com pesos
causou um significante declínio na atividade da artrite. 32
Pesquisas mostraram claramente que o exercício maximiza a amplitude de movimento, 33 a
força muscular34 a resistência,
densidade óssea.
35, 36
o alinhamento adequado das articulações, a função
37
e a
38
O treinamento de resistência deverá envolver de 8 a 10 exercícios para os grandes
grupamentos musculares30. A intensidade deverá ser entre 40 a 50% de 1 RM com iniciantes,
dependendo da resposta do paciente pode aumentar gradualmente esta intensidade em 60 a
80% de 1 RM. A duração recomendada para iniciantes é de 1 série de 4 a 6 repetições podendo
chegar a 8 repetições, evitando a fadiga muscular. A freqüência de treinamento deverá ser de
duas a três vezes por semana, com intervalo de descanso de 72 horas. A progressão da
intensidade e duração no treinamento de resistência deve ser gradual para dar tempo de se
adaptar. 31
Outro estudo35 estabeleceu normas de prescrição do treinamento de resistência na
população idosa, incluindo os grupos de pacientes com AR. De acordo com essas
recomendações, treinamento de resistência deve estar dirigido aos grandes grupos musculares
que são importantes na atividade da vida diária. Em média são recomendadas 8 a 10 repetições
por exercício, sendo que cada repetição deverá ser realizada lentamente, levando em torno de 2
a 3 segundos para levantar o peso e 4 a 6 segundos para abaixá-lo; numa freqüência de treino
de duas vezes por semana. 36
O ideal é o uso de máquinas, já que o peso pode ser aplicado em níveis baixos e
incrementando lentamente, protegendo a coluna lombar e diminuindo o risco de lesão, muitas
vezes evitando a força de preensão nas mãos, reduzindo o risco de hipertensão induzida pelo
exercício, além de permitir realizar os movimentos em sua amplitude total, e não exigindo muito
do equilíbrio ou manejo dos pesos pelos participantes. Os incrementos de força muscular
geralmente acontecem por volta da segunda e terceira semana de treinamento e os aumentos
são em torno de 10 a 15% por semana, durante as primeiras oito semanas. 35
Os exercícios dinâmicos parecem superiores ao treinamento estático para promover a
função muscular nas extremidades inferiores entre os pacientes com doença estável. Para avaliar
o impacto de um programa de exercícios de intensidade sobre a força muscular, listaram37 8
pacientes com AR, 8 jovens saudáveis e 8 idosos saudáveis, num programa de 12 semanas de
treinamento de resistência de baixa intensidade, enquanto dos 8 idosos 6 realizaram exercícios
de natação de aquecimento. Os resultados mostraram que os pacientes com AR bem controlada
tiveram um aumento de 54 – 75% na força máxima dos grandes grupamentos musculares
comparados com os controles, sem a exacerbação da atividade da doença, e estes pacientes
também relataram significantes reduções da dor (21%) e fadiga (38%). Os jovens saudáveis
tiveram um aumento de 44% e os idosos saudáveis de 35% da força muscular.
Um programa de 2 anos para aumento de força muscular em 31 pacientes com AR de
início recente, constatou que o treinamento de força melhorou a função física, a mobilidade da
articulação comprometida, a atividade da doença regrediram e a força máxima dos grandes
grupamentos musculares aumentou em 19-59%.38
Estudos têm demonstrado benefício adicional na resistência cardiovascular nos pacientes
com AR das classes funcionais I e II com exercício aeróbio.
39 40,41
Os efeitos de exercício
modificado baseado em dança para pacientes com AR foram publicados por Noreau et al.42
Nesse trabalho, os autores demonstraram que um programa com duração de três meses,
realizados duas vezes por semana, comparando com pessoas normais, antes, no final e após
seis meses de treinamento, revelou trazer benefícios para esses pacientes. Foi observada
melhora de 13% a 23% na freqüência de depressão, ansiedade e fadiga dos pacientes.
Komatireddy et al,
43
em 1997, utilizando treinamento muscular de baixa resistência em 49
pacientes com AR das classes II e III, constataram aumento da capacidade funcional com
melhora clínica, mas sem alteração significante da resistência cardiovascular, recomendando o
programa de exercício aeróbio moderado como o mais apropriado. 44
É importante lembrar que na AR a redução da força e a da resistência física são fatores
que podem contribuir para o comprometimento da sobrevida e/ou qualidade de vida dos
pacientes. Portanto, o treinamento de resistência muscular deve ser preferido ao treinamento
aeróbico na AR,
45
pois pode parar ou reverter a perda de massa muscular, sendo preferência
para a manutenção da capacidade funcional e independência.
35
Os aeróbios contribuem para
diminuir o peso corporal. Os portadores de AR devem se preocupar em controlar o seu peso
corporal, pois, com menos peso, menor será a sobrecarga numa articulação já comprometida e
menos sofrimento e dor ele terá.
Os exercícios devem ser feitos evitando a dor.
Comece com exercícios lentos e com poucas repetições e aumente a carga, progressivamente,
até conseguir seguir todo um programa de fortalecimento;
A continuidade é fundamental para os exercícios produzirem resultados;
As aulas devem ser contínuas e de baixa intensidade;
Exercícios de longa duração e grande intensidade devem ser evitados durante a crise
(inflamação);
Indivíduos com artrite e artrose podem ter dificuldade de se aquecerem no início das atividades,
portanto, o aquecimento na aula deve ser um pouco maior;
As aulas devem se modificar em intensidade e duração, de acordo com as respostas dos
alunos, com relação: a medicação usada, nível de dor e alterações da doença.
No caso de dor, inchaço e inflamação:
Suspender qualquer atividade física, a insistência no uso de uma articulação afetada só agrava
seu estado;
Descansar até a inflamação ceder. Mas não prolongue demasiado o tempo de repouso. Quando
sentir melhoras retorne imediatamente ao programa de exercícios. Use as medicações dadas
pelo médico e o procure se necessário.
Calor elevado, em combinação com a unidade, reduz o inchaço, dor e rigidez de músculos e
articulações (chuveiro, compressas, piscina aquecida). Evitar Hidroginástica em piscina fria (os
alunos não suportam bem).
Conclusão
A artrite reumatóide é uma doença crônica com grande potencial incapacitante. Não pode
ser curada ou evitada e, ainda que o objetivo do tratamento seja produzir uma remissão completa
da doença, isto ocorre apenas em poucos casos.
Na maioria dos pacientes, então, procura-se controlar a atividade da doença, aliviar a dor,
manter o indivíduo capaz de desempenhar suas atividades cotidianas, maximizar a qualidade de
vida e retardar o ritmo de lesão articular através de intervenções farmacológicas, nãofarmacológicas e cirúrgicas sendo muito eficaz o acompanhamento
multidisciplinar dos
portadores.
O tratamento convencional ajuda a amenizar os efeitos do ataque das células de defesa
do organismo, diminuindo as dores, mas o processo continua. Além de potentes antiinflamatórios,
a medicina hoje conta com os imunomoduladores. Essas drogas agem no sistema de defesa,
principalmente no processo de inflamação.
A literatura mostra ainda, que os pacientes com artrite reumatóide estável suportam os
exercícios, dependendo do grau da lesão, dinâmicos e estáticos, sendo que os primeiros
conduzem a uma melhora acentuada na força e função muscular.
A atividade física é comprovadamente importante para preservar ou melhorar a amplitude
de movimento das articulações, prevenir a atrofia muscular e aumentar o volume muscular
mantendo a integridade da articulação em pessoas saudáveis e reduzindo os danos naquelas
com patologias articulares. O treinamento de força dinâmica em pacientes com AR resulta em
melhoria da capacidade funcional e maior independência nas atividades de vida diária os
aeróbios contribui no controle do peso corporal ajudando evitar maiores cargas nas articulações
já comprometidas.
Concluo que atividade física, controlada e personalizada, pode ser prescrita por profissionais de
educação física sem receio para o paciente com AR, pois além de contribuir para o bem estar
geral e melhora significativa dos sintomas da AR, melhora a capacidade funcional, reverte a
perda mineral óssea, reduz a taxa de hospitalização, reduz a incapacidade para o trabalho tendo,
portanto um importante papel na melhoria de vários aspectos da qualidade de vida.
REFERÊNCIAS BIBLIOGRÁFICAS
1- SCHUMACHER HR: Rheumatoid arthritis – Epidemiology, pathology, and pathogesis. In
Primer on the Rheumatic Diseases. Associate Editors, 1 –1 1 1- Atlanta, Georgia, Published by
the Arterites Foundation, 1993, cap. 10, p. 86-96.
2- MAEHLUM S: Strategies to improve strength and stamina. In Klippel JH: Rheumatology, Times
Mirror International Publishers Ltd., 1994, section 8:5, p. 1-5.8.
3- MARIA ROSENILDA P. CARVALHO, CARLOS AUGUSTO F. SALLES, ANTONIO SERGIO
TEBEXRENI, TURÍBIO L. BARROS NETO, YARA Q. CONFESSOR E JAMIL NATOUR, Artrite
reumatóide: treinamento cardiovascular, Rev Bras Reumatol – Vol. 40 – Nº 2 – Mar/Abr, 2000.
4- MINOR MA: Physical activity and management of arthritis. Ann Behav Med, 13:117-124,1991.
5- WILDER RL: Rheumatoid arthritis: epidemiology, pathology and athogenesis.
In Primer on the Rheumatic Diseases, 10th ed, Atlanta GA, Arthritis Foundation, 1993, p. 86-89.
6- FELSON DT: Epidemiology of the rheumatic diseases. In Arthritis and Allied Conditions, 12th
ed, Washington, Lea, 1993, p. 17-47.
8- ZVAIFLER NJ: Etiology and pathogenesis of rheumatoid arthritis. In Arthritis and Allied
Conditions, 12th ed, Washington, Lea, 1993, p. 723- 736.
7- ARNETT FC, EDWORTHY SM, BLOCH DA ET AL: The American Rheumatism Association
1987 revised criteria for the Classification of Rheumatoid Arthritis. Arthritis Rheum 31: 315-324,
1988.
9- GOLDING, DOUGLAS N. Reumatologia em Medicina e Reabilitação. São Paulo, theneu, 1991.
10- MANIDI, M.J. & MICHEL, J.P. Atividade física para adultos com mais de 55 anos. 1.ed. São
Paulo: Manole, 2001.
11- NIEMAN, DAVID C. Exercício e saúde. São Paulo: Manole, 1999.
ACSM, Position Stand on Exercise and Physical Activity for Older Adults. Med Sci Sports Exerc,
30:992,1998.
12- BRUNER & SUDDARTH, Enfermagem Médico-Sirurgico, 8ª edição volume 2, Guanabara
Koogan. 1998.
13- ROUBENOFF R, ROUBENOFF R.A., CANNON J.G. et al. Rheumatoid cachexia, cytokine
driven, hipermetabolismaccopanying reduced body cell mass in chronic inflammation. Journal of
Clinical Investigation, 93:2379-2386,1994.
14- SANTOS, WILTON SILVA. Valor diagnóstico e significado clínico do fator antiperinuclear e
anticorpo antiestrato córneo na artrite reumatóide. Tese de Doutorado. São Paulo: Universidade
Federal de São Paulo – Escola Paulista de Medicina, 1996. 214 p.
15- HARRISON, T. R. Medicina Interna. 13a edição, Vol 2. México. Ed Nueva Editorial
Interamericana. 1995.
16- SATO, E.I.; SHICHIKAWA, K; ATRA, E.; et al: Estudo da prevalencia da artrite reumatóide em
população de origem japonesa em Mogi das Cruzes, São Paulo. Rev. Bras. Rheumatol, 30:133136,1990.
17- MARQUES NETO, J.F; GONÇALVES, H.T. et al: Estudo multicêntrico da prevalência da
artrite reumatóide do Madulto em amostras da população brasileira. Rev. Bras. heumatol. 33:169173,1993. Doutorado. São Paulo: Universidade Federal de São aulo – Escola Paulista de
Medicina, 1996. 214 p.
18- SPENCER, A. Anatomia humana básica. São Paulo, Manole: 2ªed, 1991.
19-HARRIS, E.D.Jr. 1990. Rheumatoid arthritis. Pathophysiology and implications for therapy
published erratum appears in New Engl J Med 1990 oct 4; 323(14):996]. New Engl J Med
322:1227-1289.
20- MOREIRA, C. & Carvalho, M.A.P. Noções práticas de reumatologia. Belo Horizonte, v.2,1996.
21- WOLFE, F. 50 years of antirheumatic therapy: the prognosis of rheumatoid arthritis.
J.Rheumatol, 17(suppl.22) :24-32,1990.
22 - MINOR MA: Physical activity and management of arthritis. Ann Behav Med 13: 117-124,
1991.
23- EKDAHL C, BROMAN B: Muscle strength, endurance, and aerobic capacity in rheumatoid
arthritis: a comparative study with healthy subjects. Ann Rheum Dis 51: 35-40, 1992.
24- FELDMANN SV: Exercise for the person with rheumatoid arthritis. In Chang: Rehabilitation of
ersons with Rheumatoid Arthritis. RehabilitationInstitute of Chicago, Aspen Publication, 1996, cap.
8, p. 91-102. 49. Ekdhal C, Elkman R, Andersson SI, Melander A, Svensson B: Dynamic training
and circulating levels of corticotropin-releasing factor, betalipotropin and beta-endorphin in
rheumatoid arthritis. Pain 40: 35-42, 1990.
25- ASTRAND P: Exercise physiology and its role in disease prevention andrehabilitation. Arch
Phys Med Rehabil 68: 305-309, 1987.
26- NOREAU L, MARTINEAU H, ROY L, BELZILE M: Effects of a modified dancebased exercise
on cardiorespiratory fitness, psychological state and health status of persons with rheumatoid
arthritis. Am J Phys Med Rehabil 74: 19-27, 1995.
27- EKBLOM B, LÖVGREN O, ALDERIN M, FRIDSTRÖN M, SATTERSTRÖM G: Effect of shortterm physical training on patients with rheumatoids arthritis: a six-month follow-up. Scand J
Rheumatol 4: 87-91, 1975.
28. RALL L, MEYDANI S, KEHASYIAS J, DAWSON-HUGHES B, ROUBENOFF R: The effect of
progressive resistance training in rheumatoid arthritis. Arthritis Rheum 25: 28-33 1996.
29- MARCOS BAGRICHEVSKY, ALESSANDRA GARCIA, GABRIEL ABREU, JOSÉ RABELO,
Estudo piloto para analise de treinamento padronizadas na musculação através da fadiga
neuromuscular, Doutorando no ciped/fcm/unicamp/pesquisador da uninove, 2001.
30- DIAS, MILENA FERNANDEZ; PATRÍCIA DE OLIVEIRA MOREIRA; RENATA CARNEIRO
BARBOSA. Artrite reumatóide e o treinamento de força dinâmica, rheumatoid arthritis and
dynamic strenght training, artigo de revisão pós-graduação lato sensu em musculação e
treinamento de força – universidade gama filho.
31- AMERICAN COLLEGE OF SPORTS MEDICINE, Position Stand on Exercise and Physical
Activity for Older Adults. Med Sci Sports Exerc, 30:992,1998.
32-FitnessNetwork,
Disponível
em:
http://www.fitnessbrasil.com.br/detalhenoticia.asp?NewsID=126, Acesso em 10 out 2003.
33- BRIGHTON, S.W.; LUBBE; J.E.; et al. The effect of a long term exercise programme on the
rheumatoid hand. Br J. rheumatol, 26:40-42,1993.
34- EKDAHL, C.; ANDERSON, S.I.; MORITZ, U; SVENSSON, B. Dynamic versus static training
in patients with rheumatoid arthritis. Scand J. 19:17-26,1990.
35- EKBLOM, B.; LOVGREN,M; et al: effect of short-term physical training on patients with
rheumatoid arthritis. Scand J. rheumatol, 4:80-86,1975.
36- MINOR MA: Physical activity and management of arthritis. Ann Behav Med, 13:117-124,1991.
37- SEMBLE, E.L, Loeser,R.F; Wise, C.M. Therapeutic exercise for rheumatoide arthretis and
osteoarthretis. Semin Arthretis Rheum. 20:32-40, 1990.
38- ALOIA, J.F.; COHN, S.H et al. Prevention of involutional bone loss by exercise. Ann Int med.
89:356-358,1978.
35- EVANS WJ. Exercise training guidelines for elderly. Med Sci Sports Exerc., 1999;31:12-17.
36- FEIGENBAUM. M; Pollock, M. Prescription of resistance training for health and disease. Med
Sci. Sports exerc., 31:12-17,1999.
37- RALL, L: SIMIN NIKBIN, M: KEHAYIAS, J.; et al. The effect of progressive resistance training
in rheumatoid arthritis. Arthritis Rheum, 39(3):415-426,1996.
38- HÄKKINEN, A.; SOKKA, T.; KOTANIEMI, A; HANNONEN, P. A randomized two-year study of
the effects of dynamic strengh training on muscle strengh, disease activity, functional capacity and
hone mineral density in early rheumatoid arthritis. Arthritis Rheum, 44(3):515-522, 2001.
39- MINNOR MM, HEWET JE, WEBEL RR, DREISINGER TE, KAY DR: Exercise tolerance and
disease related measures in patients with rheumatoid arthritis and osteoarthritis. J Rheumatol 15:
905-911, 1988.
40- MINOR MA, HWETT JE, WEBEL RR et al: Efficacy of physical conditioning exercise in
patients with rheumatoid arthritis or osteoarthritis. Arthritis Rheum 32: 1397-1405, 1989.
41- DANNESKIOLD-SANSOE B, GRIMBY G:Isokinetic and isometric strengthin patients with
rheumatoid arthritis. The relationship to clinical parameters and the influence of corticosteroid. Clin
Rheumatol 5: 459- 467, 1986.
42- NOREAU L, MARTINEAU H, ROY L, BELZILE M: Effects of a modified dancebased exercise
on cardiorespiratory fitness, psychological state and health status of persons with rheumatoid
arthritis. Am J Phys Med Rehabil 74: 19-27, 1995
43- KOMATIREDDY GR, LEITCH RW, CELLA K, BROOWING G, MINNOR M: Efficacy of low
load resistive muscle training in patients with rheumatoid arthritis functional class II and III. J
Rheumatol 55.
44- POLLOCK ML, WILMORE JH: Exercise in Health and Disease, 2nd ed, Philadelphia, WB
Saunders Co., 1990.
45- FIATORE, M.A. physical activity and functional independence in agin. Res. Q. exerc.
sport.,67(suppl 3):70,1996.
Marcelo Caxias de Souza
[email protected]
Tel. (021) 245751571 - 98186002