ATIVIDADES AQUÁTICAS PARA ARTRITE REUMATÓIDE: UMA REVISÃO
V CONGRESSO DE EDUCAÇÃO FÍSICA DE JUNDIAÍ - 2010
1
Milena Carrijo Dutra; 2Fernanda Romano da Silva e Oliveiro; 3Margarida Castro
Leal; 4Ana Margarida Malhado; 5Bruna Luiza dos Santos; 6Mayara Oliveira
Fernandes; 7Fabiana de Lima Guedes
1
Especialista em Fisioterapia Músculo Esquelética pela Irmandade da Santa Casa
de Misericórdia de São Paulo ISCMSP
2
Especialista em Atividade Física adaptada e Saúde pela Universidade Gama
Filho UGF
3
Bacharel e Licenciada em Desporto e Bem-Esta pelo Instituto Politécnico de Leria
– Portugal Escola Superior de Educação e Ciências Sociais
4
Bacharel e Licenciada em Desporto e Bem-Esta pelo Instituto Politécnico de Leria
– Portugal Escola Superior de Educação e Ciências Sociais
5
Especialista em Fisioterapia Músculo Esquelética pela Irmandade da Santa Casa
de Misericórdia de São Paulo ISCMSP
6
Graduando em Ciências da Atividade Física pela Universidade de São Paulo USP
7
Graduando em Ciências da Atividade Física pela Universidade de São Paulo USP
Resumo
Introdução: a Artrite Reumatóide (AR), uma doença reumática sistêmica
auto-imune de etiologia desconhecida, cuja principal característica é a sinovite
crônica, simétrica e erosiva das articulações periféricas. O tratamento desta
patologia em meio aquático é evidente na literatura, pois a água auxilia na
manutenção da integridade articular, o sangue retorna ao coração com maior
facilidade, sua temperatura elevada auxilia no relaxamento muscular, a pressão
hidrostática contribui dando estabilidade articular geral. Objetivo: o presente tem
por objetivo com base no exposto, discutir a importância e a funcionalidade das
atividades aquáticas para artrite reumatóide, através de uma revisão sistemática
da literatura. Metodologia: foram selecionados artigos nacionais e internacionais
que investigavam essa relação. As bases de dados consultadas foram Medline,
SciELO e Lilacs, através do portal Capes;os artigos apresentados foram
publicados entre os anos de 1990 e 2010 Conclusão: as atividades aquáticas
possibilitam ao indivíduo com artrite reumatóide, melhora da flexibilidade, da
postura e da amplitude de movimento, sendo desta forma um recurso de grande
valia para melhora do bem estar geral desta população.
[email protected]
INTRODUÇÃO
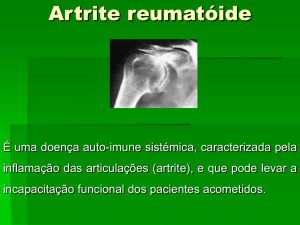
A artrite reumatóide (AR) é uma doença sistêmica auto-imune de etiologia
desconhecida, cuja principal característica é a sinovite crônica, simétrica e erosiva
das articulações periféricas (WILDER, 1993).
Segundo Feldson (1993), a AR ocorre em todas as raças e em todas as
partes do mundo, não havendo diferença na prevalência quanto à latitude,
longitude ou clima. O curso da AR pode ser variável, desde acometimento leve e
intermitente até forma mais grave e progressiva. Não existem testes laboratoriais e
achados histológicos ou radiológicos que conclusivamente possam indicar um
diagnóstico definitivo de AR. De acordo com os critérios do American College of
Rheumatology (ACR) para classificação da AR, a evidência de sinovite objetiva
deve estar presente por pelo menos seis semanas (ARNETT, 1988)
A AR afeta as atividades diárias, podendo diminuir seriamente a autonomia
e, por conseguinte, a qualidade de vida da pessoa afetada. Em estudo realizado
por Corbacho & Dapueto (2010) foi verificado diminuição dos níveis de qualidade
de vida e da capacidade funcional em pessoas com AR, fator que afeta a
realização das atividades da vida diária desses indivíduos. A AR reumatóide
interfere não somente no aspecto físico, mas também social e psicológico,
causando grande impacto em todos os aspectos da qualidade de vida
(FERREIRA, et. al., 2008)
A característica principal da AR é a inflamação articular persistente, mas há
casos em que outros órgãos são comprometidos. As queixas características dos
pacientes são dor e rigidez em múltiplas articulações, além dos sinais flogísticos
locais e da limitação do movimento articular (ARNETT, 1988).
Para Goldind (1991), esta é uma doença comum e a prevalência pode
chegar a 1,5% da população em algumas regiões. Sua freqüência aumenta
paralelamente à idade dos pacientes (WILDER, 1993). É mais comum em
mulheres em idade entre 40 a 60 anos, porém quando ocorre em homens a
doença tende a ser pior. (FERREIRA, et.al, 2008)
Para que AR se desenvolva são necessárias algumas combinações de
defeitos genéticos e a presença de um ou mais estímulos externos, o que faz com
que a incidência em familiares de pacientes com esta doença não seja grande,
pois não existe hereditariedade e sim uma pré-disposição (WILDER, 1993).
No passado, os médicos freqüentemente aconselhavam os pacientes a
repousar e evitar os exercícios. O repouso permanece importante, especialmente
durante as crises. No entanto, a inatividade pode acarretar fraqueza muscular,
rigidez articular, limitação dos movimentos articulares e diminuição da energia e
da vitalidade. Atualmente, os reumatologistas aconselham um equilíbrio entre
atividade física e o repouso individualizado de acordo com as necessidades
especiais do paciente (NIEMAN,1998).
A utilização de medicamentos e da fisioterapia, utilizando o meio aquático –
hidroterapia - são muito favoráveis para o tratamento da AR. (FERREIRA, et.al,
2008) A utilização da água para fins terapêuticos na reabilitação teve vários
conceitos ao longo dos tempos. Atualmente o termo mais utilizado é reabilitação
aquática ou hidroterapia (do grego “hydor”, “hydatos” = água/”therapeia” =
tratamento), definida como sendo o uso externo da água com propósitos
terapêuticos. (FERREIRA, et.al, 2008)
Os benefícios dos exercícios aquáticos em água quente têm efeitos a nível
fisiológico, terapêutico e psicológico para os indivíduos que possuem AR,
diminuindo a sintomatologia de dor nas articulações lesionadas e diminuindo,
também, a sobrecarga diante ao exercício realizado. Além disso, a água oferece
resistência ao movimento, aumentando a resistência e força muscular.
(FERREIRA, et.al, 2008)
A água auxilia na manutenção da integridade articular, o sangue retorna ao
coração com maior facilidade, sua temperatura elevada auxilia no relaxamento
muscular, a pressão hidrostática contribui dando estabilidade articular geral
(MESQUITA, 2007).
Com base no que foi exposto acima, o presente estudo de revisão
sistemática tem por objetivo discutir a importância e a funcinalidade das atividades
aquáticas para artrite reumatóide.
METODOLOGIA
Este trabalho foi feito através de uma revisão literária numa abordagem
ampla dos aspectos da associação da Artrite Reumatíde e reabilitação aquática.
Uma análise feita dos estudos escolhidos em artigos e livros deram toda a base
para esse projeto. Para a elaboração do texto foram selecionados artigos
nacionais e internacionais que investigavam essa relação. As bases de dados
consultadas foram Medline, SciELO e Lilacs, através do portal Capes;os artigos
apresentados foram publicados entre os anos de 1990 e 2010. Os termos chaves
utilizados no idioma português foram: Artrite Reumatíde e reabilitação aquática Os
mesmos foram traduzidos para o inglês e espanhol.
REVISÃO DE LITERATURA
Definição de Artrite Reumatóide
A primeira descrição clínica de AR é creditada a Augustin – Jacob Landré –
Beauvais (1772-1840), tendo ocorrido na Universidade de Paris no ano de 1800.
Até então, ela era considerada uma variante da gota, sendo descrita sob
denominação de “gota astênica primária”. O termo artrite reumatóide, entretanto só
foi introduzido na literatura médica em 1858, em Londres por Sir Alfred Baring
Garrod (1819-1907). Somente em 1941, o termo artrite reumatóide foi adotado
pela “American Rheumatism Association” (ARA), atual ACR (SANTOS, 1996).
A AR é uma forma comum de artrite, art representa articulação e ite
inflamação.
Esta
inflamação
presente
no
revestimento
das
articulações
(membrana sinovial) manifesta-se com dor, rubor, calor e perda da função, por
destruição da cartilagem, corrosão óssea e deformidades articulares. A AR tende
a persistir por muitos anos, tipicamente afeta várias articulações, ossos, tendões e
ligamentos das articulações (SANTOS, 1996).
A característica básica da AR ou doença reumatóide, assim como uma boa
parte das afecções reumáticas, é a presença do quadro inflamatório crônico. O
processo inflamatório crônico induz alterações na composição celular e no perfil de
expressão genética da sinóvia, resultando em proliferação dos fibroblastos
sinoviais e dano estrutural na cartilagem, osso e ligamentos. Trata-se de uma
doença sistêmica, de etiologia indefinida, evidenciada por uma sinovite
poliarticular persistente, de distribuição simétrica e com grande potencial
deformante (ARNETT, 1988).
Causas da Artrite Reumatóide
Segundo Harrison (1995), a AR é uma doença multi-sistêmica crônica, autoimune, de causa desconhecida. Apesar de haver uma série de manifestações
sistêmicas, o elemento característico da artrite reumatóide é a sinovite inflamatória
persistente, que acomete habitualmente as articulações periféricas em uma
distribuição simétrica. A inflamação sinovial é um grande potencial em acarretar a
destruição da cartilagem e erosões ósseas, subseqüentemente, ocorrem as
deformidades articulares, marca registrada da doença.
Devido a sua distribuição mundial foi sugerido que poderia ser uma
manifestação da resposta a um agente infeccioso em um hospedeiro
geneticamente suscetível. Foram sugeridos inúmeros agentes causais possíveis,
porém ainda não apareceu qualquer evidência convincente. Além disso, o
processo pelo qual o agente infeccioso poderia causar uma artrite inflamatória
crônica, também está sujeito a muitas controvérsias. Outros mecanismos
etiológicos potenciais da artrite reumatóide incluem o comprometimento da
autotolerância normal que resulta em reatividade aos auto antígenos na
articulação, como o colágeno tipo II, ou a perda dos mecanismos do controle
imunoregulador, resultando na ativação das células T policlonais (SANTOS, 1996).
Células do sistema imunológico invadem os tecidos das articulações,
provocando a inflamação, desta forma, o líquido sinovial contendo células
inflamatórias acumula-se na articulação. As células imunológicas e inflamatórias
no tecido e no fluido da articulação produzem muitas substâncias, incluindo
enzimas, anticorpos e outras moléculas (citocinas), que invadem a articulação e
podem causar danos na mesma. A persistência dos estímulos ou a incapacidade
do sistema imune em controlar a inflamação levam à doença crônica. A membrana
sinovial prolifera e liberta enzimas produzidas por células. Tanto a invasão da
membrana sinovial como a ação das enzimas provocam destruição das estruturas
articulares (cartilagem e ossos vizinhos) e juntas articulares (tendões e
ligamentos) (HARRISON, 1995).
Fisiopatologia da Artrite Reumatóide
A inflamação envolve uma série de etapas relacionadas. A primeira etapa é
o evento desencadeador em que o antígeno estimula os monócitos ativos e
linfócitos T. Na etapa seguinte, os anticorpos imunoglobulina formam complexos
com os antígenos (reação do tipo III – complexo imunomediado). A fagocitose dos
complexos imunes é iniciada, gerando uma reação inflamatória (BRUNER &
SUDDARTH, 1998).
Durante a etapa seguinte, há um desvio da resposta imune normal. A
fagocitose produz substâncias químicas, como leucotrienos e prostaglandinas. Os
leucotrienos contribuem para o processo inflamatório atraindo outras células
brancas para o local. As prostaglandinas atuam como modificadores na
inflamação: em alguns casos, elas aumentam a inflamação; em outros, lentificamna. Os leucotrienos e as prostaglandinas produzem enzimas, como a colagenase,
que degradam o colágeno, uma parte vital da articulação normal. A liberação
destas enzimas na articulação causa edema, proliferação da membrana sinovial e
formação de granulação, destruição da cartilagem e erosão óssea (BRUNER &
SUDDARTH, 1998).
O processo inflamatório imunológico começa com a preservação de
antígenos para linfócitos T, seguindo por proliferação das células T e B, as células
B são a fonte de células formadoras de anticorpos, ou células plasmáticas. Em
respostas a antígenos específicos, as células plasmáticas produzem e liberam
anticorpos. O conjunto de anticorpos correspondente aos antígenos, formam pares
ou complexos imunes. Os complexos imunes aumentam e são depositados no
tecido sinovial ou em outros órgãos no corpo; desse modo, o desencadeamento
da reação inflamatória pode finalmente lesar o tecido envolvido (BRUNER &
SUDDARTH, 1998).
Diagnóstico da Artrite Reumatóide
As manifestações clinicas da AR variam e, geralmente, refletem o estágio e
a gravidade da doença. Dor articular, edema, calor, eritema e falta de função são
aspectos clínicos clássicos da AR. A palpação das articulações revela tecido fofo
ou aquoso, o líquido presente, freqüentemente, pode ser aspirado da articulação
inflamada. Outros sintomas comuns incluem edema articular, movimento limitado,
rigidez, fraqueza e fadiga (BRUNER & SUDDARTH, 1998).
O padrão característico de comprometimento articular começa nas
pequenas articulações das mãos, punhos e dedos. Com a evolução da doença, as
articulações dos joelhos, ombros, quadris, cotovelos, tornozelo, coluna cervical e
articulações temporomandibulares são envolvidas. O início dos sintomas
geralmente é agudo; os sintomas são, em geral, bilaterais e simétricos. Além da
dor articular e edema, outro sinal clássico de AR é a rigidez, especialmente de
manhã, durando mais de 30 min (BRUNER & SUDDARTH, 1998)
Segundo Spancer (1991), a orientação para o diagnóstico da AR é baseada
nos critérios de classificação do Colégio Americano de Reumatologia. Os
primeiros 4 critérios devem estar presentes pelo menos em seis semanas. Quatro
dos sete critérios são necessários para classificar um paciente como tendo artrite
reumatóide:
- Rigidez matinal: rigidez articular durante pelo menos 1 hora;
- Artrite de três ou mais áreas: pelo menos três áreas articulares com edema de
partes moles ou derrame articular, observado pelo médico;
- Artrite de articulações das mãos (punho, interfalangeanas proximais e
metacarpofalangeanas);
- Artrite simétrica;
- Nódulos reumatóides;
- Fator reumatóide sérico;
- Alterações radiográficas: erosões ou descalcificações localizadas em radiografias
de mãos e punhos.
As deformidades das mãos e dos pés são comuns na AR e podem ser
causadas pelo deslizamento resultante do edema, destruição articular progressiva
ou subluxação, que ocorre quando um osso desliza sobre o outro e elimina o
espaço articular. (SPENCER, 1991)
Outra complicação que pode se fazer presente é o aparecimento de
nódulos reumatóides. Os nódulos reumatóides podem estar presentes em 20 a
25% dos casos. Estes nódulos geralmente são rijos e móveis no tecidos
subcutâneos; eles costumam aparecer sobre as proeminências ósseas como as
articulações, variam em tamanho e podem desaparecer simultaneamente. Os
nódulos ocorrem somente em pessoas que tenham fator reumatóide. Os nódulos
com freqüência estão associados com a doença progressiva e destrutiva. Outros
aspectos extra-articulares incluem artrite, neuropatia, esclerite, pericardite,
esplenomegalia e síndrome de Sjögren (olhos e mucosas ressecadas)
(SPENCER, 1991).
Os Tratamentos para a Artrite Reumatóide
Na fase inicial da AR, o tratamento começa com a educação, um equilíbrio
entre repouso e exercício e encaminhamento aos serviços de saúde para suporte.
O tratamento médico começa com doses terapêuticas de medicamentos. Os
pacientes são instruídos a tomar as medicações de modo prescrito, para manter
um nível sangüíneo consistente e, assim, otimizar a eficácia da droga.
Os medicamentos usados no tratamento da AR podem ser divididos em
dois grupos: aqueles que têm potencial para ajudar a aliviar os seus sintomas e
aqueles que têm potencial para modificar o curso da doença. Alguns desses
medicamentos afetam o sistema imunológico ou podem apresentar efeitos
colaterais; recomenda-se por isso um monitoramento cuidadoso durante o
tratamento (BRUNER & SUDDARTH, 1998).
Os antiinflamatórios não-esteroidais (AINEs), que incluem a aspirina, o
Ibuprofeno, o Naproxeno, são principalmente úteis em aliviar os sintomas. Os
efeitos colaterais acontecem em uma minoria de pacientes. Estes incluem
problemas de estômago (gastrites e úlceras pépticas), alterações da função renal
e reações alérgicas. Os AINEs mais novos, incluindo o celecoxib (Celebra), o
rofecoxib (Vioxx) e o valdecoxib (Bextra), podem prover os mesmos benefícios
que os medicamentos mais antigos, porém, com menor risco de úlceras pépticas
(BRUNER & SUDDARTH, 1998).
Embora o controle da inflamação com a utilização de antiinflamatórios e
drogas de ação lenta (ADL) constitua a base do tratamento, a fisioterapia e
atividade física, incluindo exercícios gerais e específicos, os programas
educacionais e a atenção para fatores psicológicos são todas importantes para a
melhora clínica do paciente (HARRISON 1995).
Os objetivos no tratamento da AR são: reduzir o processo inflamatório,
prevenir ou minimizar o aparecimento das deformidades, manter o indivíduo
produtivo e integrado na sociedade e conseqüentemente melhorar a sua qualidade
de vida (MOREIRA, 1996).
Existem evidências de que tanto a intervenção farmacológica quanto a nãofarmacológica, podem alterar no curso evolutivo da doença, diminuindo o ritmo de
progressão da limitação funcional e, principalmente, melhorando a qualidade de
vida dos pacientes (MOREIRA, 1996).
A
AR
interfere
diretamente
na
qualidade
de
vida
do
paciente,
principalmente, por ser uma doença crônica, e é considerada a doença que
provoca maior impacto nos aspectos físicos, psicológicos e sociais. (FERREIRA,
et.al, 2008) Para ARNETT (1988), em todos os estágios da AR, a depressão e a
insônia podem requerer o uso a curto prazo de drogas antidepressivas, para
restabelecer o padrão de sono adequado e melhorar o controle da dor crônica.
De acordo com as normas do o Colégio Americano de Reumatologia, o
tratamento deve incluir:
- Tratamento da dor – fisioterapia.
- Educação do paciente – informar os pacientes sobre a doença e fornecer
ferramentas para auxiliá-los a superar a dor e ser ajustar à sua situação.
- Alterações no estilo de vida – implementação de atividade física adaptada à
esses pacientes.
Artrite Reumatóide e o Exercício Físico
Inicialmente, a comunidade médica pensou que seria melhor, para os
doentes com AR, não praticarem atividade física para se protegerem dos danos
articulares. Agora, é pacífico entre médicos e terapeutas que os exercícios em
portadores de AR são necessários, desde que devidamente prescritos podem
melhorar ou diminuir a sensação de fadiga, fortalecer os músculos e ossos,
aumentar a flexibilidade e melhorar o bem-estar em geral (MOREIRA, 1996).
Ainda não existe um consenso em relação ao tipo, intensidade e volume de
exercícios físicos que podem ser realizados para esse tipo de patologia, ou seja,
não há um padrão de exercícios definido na literatura para o tratamento da AR.
Porém, a inclusão do exercício físico no tratamento da AR pode proporcionar
melhora no quadro da doença e diminuir o aparecimento de outros agravamentos,
não só no âmbito físico, mas psicológico e social, proporcionando maior
independência e qualidade de vida para os portadores de AR. (KÜLKAMP, et al.,
2009)
Estudo realizado por Brighton (1993), concluiu que a diminuição da força e
da resistência muscular são problemas para pessoas com AR. Em razão de esses
fatores estarem diretamente relacionados com a falta de uso dos músculos, um
programa gradativo de fortalecimento pode ajudar na manutenção de um nível de
força funcional das partes afetadas. O processo demora semanas e até meses,
mas as dores vão diminuindo com o tempo. Tais exercícios vão também garantir a
mobilidade das articulações atingidas pela inflamação. Quanto maior a resistência
nas articulações menor será a restrição nas tarefas cotidianas.
Tanto os exercícios de reforço muscular isométricos quanto os isotônicos
são recomendados. Os exercícios isométricos podem aumentar a força muscular
sem efeitos adversos sobre uma articulação agudamente inflamada. Os exercícios
isotônicos permitem que a articulação se mova com uma amplitude limitada ou
completa enquanto os músculos se contraem. Esse tipo de exercício é
recomendado quando a dor e a inflamação articular estiverem controladas e
quando se tenha obtido uma força muscular suficiente por meio dos exercícios
isométricos (BRIGHTON, 1993).
Para Ekdahal (1990), os portadores de AR devem se preocupar em
controlar o seu peso corporal, pois, com menos peso, menor será a sobrecarga
em uma articulação já comprometida e menos sofrimento e dor ele terá:
- Os exercícios devem ser feitos evitando a dor;
- Comece com exercícios lentos e com poucas repetições e aumente a carga,
progressivamente, até conseguir seguir todo um programa de fortalecimento;
- A continuidade é fundamental para os exercícios produzirem resultados;
- As aulas devem ser contínuas e de baixa intensidade;
- Exercícios de longa duração e grande intensidade devem ser evitados durante a
crise (inflamação);
- Indivíduos com artrite e artrose podem ter dificuldade de se aquecerem no início
das atividades, portanto, o aquecimento na aula deve ser um pouco maior;
- As aulas devem se modificar em intensidade e duração, de acordo com as
respostas dos alunos, com relação à medicação usada, nível de dor e alterações
da doença.
No caso de dor, inchaço e inflamação:
- Suspender qualquer atividade física, a insistência no uso de uma articulação
afetada só agrava seu estado.
- Descansar até a inflamação ceder. Mas não prolongue demasiado o tempo de
repouso. Quando sentir melhoras retorne imediatamente ao programa de
exercícios. Use as medicações dadas pelo médico e o procure se necessário.
- Calor elevado, em combinação com a umidade, reduz o inchaço, dor e rigidez de
músculos e articulações (chuveiro, compressas, piscina aquecida). Evitar
Hidroginástica em piscina fria (os alunos não suportam bem).
Desta forma, a prática regular do exercício físico se torna muito eficaz no
tratamento da AR, em conjunto com a terapia farmacológica e acompanhamento
médico, sendo assim, a multidisciplinaridade se torna fundamental para o
tratamento da AR, aumentando a qualidade de vida dos portadores da doença.
(KÜLKAMP, et al., 2009)
Atividades Aquáticas para Artrite Reumatóide
Através de nossa história a utilização da água como meio de cura vem sendo
descrita desde a civilização grega (por volta de 500 a.C.). Escolas de medicina
foram criadas próximas às estações de banho e fontes, desenvolvendo, assim, as
técnicas aquáticas e suas utilizações no tratamento físico específico. Hipócrates já
utilizava a hidroterapia para pacientes com doenças reumáticas, neurológicas,
icterícia, assim como tratamento de imersão para espasmos musculares e
doenças articulares (460-375 a.C.). Já os romanos utilizavam os banhos para
higiene e prevenção de lesões nos atletas. Esses banhos de temperatura variada
evoluíam desde muito quentes (caldarium) a mornos (tepidarium), até aos mais
frios (frigidarium). Com o tempo, esses banhos deixaram de ser de uso exclusivo
dos atletas e se tornaram centros para a saúde, higiene, repouso e atividades
intelectuais, recreativas e de exercícios, de acesso a coletividade. Em meados de
330 d.C., a finalidade principal dos banhos romanos eram curar e tratar doenças
reumáticas, paralisias e lesões (RUOTI, 2000).
A hidroterapia, como programa de reabilitação, vem sendo indicada por
médicos e fisioterapeutas. As atividades realizadas na água aquecida beneficia os
indivíduos que participam de programas de reabilitação. (BIASOLI, MACHADO,
2006)
Em geral, os exercícios realizados na água são de baixa velocidade,
diminuindo o impacto causado com o contato ao solo, além de proporcionar um
efeito analgésico, ou seja, diminui a sintomatologia de dor, pois o calor altera a
sensibilidade das terminações nervosas. (BIASOLI, MACHADO, 2006)
As atividades realizadas na água trazem benefícios à todos os sistemas
corporais, principalmente no sistema cardiorrespiratório e muscular. No sistema
cardiorrespiratório ocorrem diversas adaptações favoráveis para o individuo,
dentre elas estão: melhora na capacidade aeróbia e nas trocas gasosas;
reeducação respiratória; auxilia no retorno venoso e
estabilidade da pressão
arterial. No sistema muscular, reduz os espasmos musculares , dores, fadiga;
aumenta a força e resistência de músculos agonistas e antagonistas e aumento ou
manutenção na amplitude de movimento (ADM). (BIASOLI, MACHADO, 2006)
Nas doenças reumatológicas grande parte das complicações ocorrem nas
articulações. As lesões articulares primárias específicas da doença ou a disfunção
ortopédica secundária ao esforço anormal sobre estruturas frágeis do corpo
podem resultar em disfunções do tronco, extremidades superiores e inferiores,
alterando a biomecânica da postura, marcha e amplitude de movimento ativo (por
exemplo: deformidades articulares, fraqueza muscular, tendinite, capsulite
adesiva, subluxação, bursite etc.) (SKINNER, 1985).
A dor nas articulações afetadas conduz à tensão e ao espasmo em certos
grupos musculares que atuam sobre elas direta ou indiretamente. Na piscina, o
calor da água que circunda a articulação alivia a dor e relaxa a musculatura
periarticular. A flutuação também proporciona a diminuição da tensão sobre
articulações. A limitação da movimentação, assim como a rigidez articular são
reduzidas devido ao alívio da dor e a sustentação das articulações pela flutuação,
durante a movimentação. A fraqueza da musculatura periarticular de uma ou mais
articulações afetadas, assim como outros problemas como a frouxidão ligamentar,
alterações do funcionamento biomecânico e/ou manifestações extra-articulares
são trabalhadas através de exercícios. A princípio, a flutuação pode ser utilizada
como auxílio do exercício e gradualmente ser reduzida para dar maior resistência
ao movimento. Tanto a deformidade articular quanto a alteração postural podem
ser corrigidas ou reduzidas devido a tepidez da água que auxilia os músculos a se
relaxarem. A capacidade funcional é restabelecida gradativamente com a melhora
da atividade muscular e articular do paciente, edificando a sua confiança e
capacidade de realizar movimentos também fora da água (SKINNER, 1985).
Para Skinner (1985), os objetivos das atividades aquáticas para indivíduos
com AR são:
- Alívio da dor e do espasmo muscular;
- Manutenção ou restauração da força muscular em torno das articulações
dolorosas;
- Redução da deformidade e aumento da amplitude de movimentação em todas as
articulações afetadas;
- Manutenção da amplitude de movimentação e força muscular das articulações
não afetadas;
- Restauração da confiança e reeducação da função.
A rotina terapêutica dos pacientes pode incluir a hidrocinesioterapia que é
constituída de:
1. Exercícios isolados de membros superiores, membros inferiores e tronco, para
fortalecimento e ganho de amplitude de movimento;
2. Exercícios de alongamento para aumentar a flexibilidade;
3. Treinamento deambulativo para reeducação da marcha, propriocepção e
iniciação de sustentação do peso;
4. Técnicas de posicionamento usadas para diminuir a dor;
5. Trabalho de condicionamento geral;
6. Padrões complexos de movimentos para coordenação, equilíbrio, agilidade e
simulação de habilidades atléticas ou de trabalho (RUOTI, 2000).
Existem também técnicas específicas de exercícios usadas em combinação
e adaptadas aos pacientes individualmente. Cada técnica contribui de alguma
maneira para a estabilização apropriada das articulações, recuperando os padrões
de movimentos sinérgicos normais. Podemos utilizar a técnica de Halliwick, “Bad
Ragaz” ou “método dos anéis”, a técnica de Watsu e outras (RUOTI, 2000).
Método Halliwick
Segundo Ruoti (2000), método Halliwick foi desenvolvido, em 1949, na
Halliwick School for Girls, em Southgate, Londres. MC Millian, o criador da técnica,
desenvolveu inicialmente uma atividade recreativa que visava dar independência
individual na água, para pacientes com incapacidade e treiná-los a nadar. Com o
passar dos anos, ele foi aperfeiçoando seu método original e adotou técnicas
adicionais que foram estabelecidas a partir dos seguintes princípios:
Adaptação ambiental: envolve o reconhecimento de duas forças, gravidade e
empuxo que, combinados, levam ao movimento rotacional;
Restauração do equilíbrio: enfatiza a utilização de grandes padrões de
movimento, principalmente com os braços, para mover o corpo em diferentes
posturas e ao mesmo tempo, manter o equilíbrio;
Inibição: é a capacidade de criar e manter uma posição ou postura desejada,
através da inibição de padrões posturais patológicos;
Facilitação: é a capacidade de criar um movimento que desejamos mentalmente
e, controlá-lo fisicamente, por outros meios sem utilizar a flutuação. Tal
aprendizado é graduado através de um “programa de dez pontos”, que utiliza a
seqüência do desenvolvimento do movimento físico pelo córtex cerebral. Essas
técnicas têm sido utilizadas para tratar terapeuticamente pacientes pediátricos ou
adultos com diferentes alterações de desenvolvimento e disfunções neurológicas,
na Europa e nos Estados Unidos da América do Norte.
Bad Ragaz
Bad Ragaz é uma cidade Suíça construída em torno de um SPA de água
morna natural, com três modernas piscinas cobertas. Em 1930 teve início a
utilização deste SPA para exercícios aquáticos. Tal técnica de exercícios se
originou na Alemanha pelo Dr. Knupfer Ipsen, cujo objetivo era promover a
estabilização do tronco e das extremidades através de padrões de movimentos
básicos e às vezes resistidos, realizados segundo os planos anatômicos. O
paciente é posicionado em decúbito dorsal, com auxílio de flutuadores ou “anéis”
no pescoço, pelve e tornozelos, é por isso que a técnica também é designada de
“método dos anéis” (RUOTI, 2000).
Em 1967, Bridgt Davis incorporou o método de facilitação neuromuscular
proprioceptiva ao “método dos anéis”. Beatice Egger desenvolveu ainda mais esta
técnica, publicando-a em Alemão. Atualmente, o método Bad Ragaz é constituído
de técnicas de movimentos com padrões em planos anatômicos e diagonais, com
resistência
e
estabilização
fornecidos
pelo
terapeuta
ou
professor.
O
posicionamento do paciente em decúbito dorsal é mantido através de flutuadores
nos seguimentos anatômicos já mencionados anteriormente. A técnica pode ser
utilizada passiva ou ativamente em pacientes ortopédicos, reumáticos ou
neurológicos. Os objetivos terapêuticos incluem redução de tônus muscular, prétreinamento de marcha, estabilização de tronco, fortalecimento muscular e
melhora da amplitude articular (RUOTI, 2000).
Método Watsu
O Watsu, também conhecido como “Water Shiatsu”, aquashiatsu ou
hidroshiatsu, foi criado por Harold Dull, em 1980. Tal técnica aplica os
alongamentos e movimentos do shiatsu zen na água, incluindo alongamentos
passivos, mobilização de articulações e “hara-trabalho”, bem como pressão sobre
“tsubos” (acupontos) para equilibrar fluxos de energia através dos meridianos
(caminhos de energia). Há dois tipos de posições no watsu: as posições simples e
as complexas. As simples incluem os movimentos básicos e de livre flutuação. As
posições complexas são chamadas berços. O fluxo de transição do watsu consiste
em: uma abertura, os movimentos básicos e três sessões: 1ª) berço de cabeça;
2ª) embaixo da perna distante, ombro e quadril; 3ª) berço da perna próxima e uma
conclusão (RUOTI, 2000).
Hidroginástica
A hidroginástica é constituída de exercícios aquáticos específicos,
baseados no aproveitamento da resistência da água como sobrecarga e do
empuxo como redutor do impacto, o que permite a prática de um exercício,
mesmo em intensidades altas, com diminuídos riscos de lesão. Além de
propiciarem benefícios à forma física, os exercícios realizados dentro da água
possuem ainda a vantagem de causar menor impacto nos membros inferiores,
facilitando a prática para aquelas pessoas que não podem suportar o seu próprio
peso, ao realizarem um exercício terrestre, pois quando o corpo imerge a água é
deslocada e cria uma força de flutuação que retira a carga das articulações
imersas, por exemplo, quando o corpo encontra-se imerso até o pescoço, somente
cerca de 7,5 Kg de força compressiva é exercida sobre a coluna, quadris e
joelhos(KRUEL, 2000).
Para Matsudo (2000), as atividades aquáticas podem oferecer grandes
benefícios através de um programa de exercício a quase todas as pessoas que
queiram participar. As indicações específicas para o paciente reumático estão
listadas a seguir:
- Auto nível de dor
- Desvios de marcha
- Mobilidade diminuída
- Contraturas musculares
- Fraqueza muscular
- Coordenação limitada
- Transferência de peso inadequada
- Diminuição de resistência muscular
- Flexibilidade diminuída
- Disfunções posturais
- Propriocepção deficiente
Matsudo (2001), explica que as atividades realizadas dentro da água estão
associadas a melhores níveis de flexibilidade em algumas articulações, não em
todas. Mazo (2004) cita que a flexibilidade, a diminuição das dores no corpo, a
melhora na circulação sanguínea, da amplitude de movimento e principalmente a
auto-estima e bem-estar são aspectos que apresentam grandes melhorias através
da prática de hidroginástica.
Para Ruoti (2000), o Bad Ragaz, promove melhora na postura, alinhamento
e estabilidade de tronco, preparação das extremidades de membros inferiores
para sustentação de peso e alongamento dos membros superiores, a sensação de
dor diminui, assim como a rigidez na condição de imersão.
Conclusão
As atividades aquáticas possibilitam ao indivíduo com artrite reumatóide,
melhora da flexibilidade, da postura e da amplitude de movimento, sendo desta
forma um recurso de grande valia para melhora do bem estar geral desta
população.
A hidroterapia atua de forma significativa na diminuição da sintomatologia
de dor e nos espasmos musculares dos indivíduos que possuem AR. Os
exercícios realizados atuam de forma a restaurar a força muscular em torno da
articulação acometida pela doença, aumentando a amplitude de movimento e
atuando de forma a restaurar as funções perdidas.
BIBLIOGRAFIA
ARNETT F.C, EDWORTHY S.M., BLOCH D.A. ET AL: The American Rheumatism
Association 1987 revised criteria for the Classification of Rheumatoid Arthritis.
Arthritis Rheum 31: 315-324, 1988.
BRIGHTON, S.W.; LUBBE; J.E.; et al. The effect of a long term exercise
programme on the rheumatoid hand. Br J. Rheumatol, 26:40-42,1993.
BRUNER & SUDDARTH, Enfermagem Médico-Sirurgico. 8ª edição volume 2,
Guanabara Koogan, 1998
EKDAHL, C.; ANDERSON, S.I.; MORITZ, U; SVENSSON, B. Dynamic versus
static training in patients with rheumatoid arthritis. Scand J. 19:17-26,1990.
GOLDING, DOUGLAS N. Reumatologia em Medicina e Reabilitação. São Paulo,
theneu, 1991.
FELSON D.T: Epidemiology of the rheumatic diseases. In Arthritis and Allied
Conditions, 12th ed, Washington, Lea, p. 17-47, 1993.
GOLDING, D. N. Reumatologia em Medicina e Reabilitação. São Paulo, theneu,
1991.
HARRISON, T. R. Medicina Interna. 13a edição, Vol 2. México. Ed Nueva Editorial
Interamericana, 1995.
Kruel, L.F.M. Alterações fisiológicas e biomecânicas em indivíduos praticando
exercícios de hidroginástica dentro e fora d’água [tese]. Santa Maria (RS):
Universidade Federal de Santa Maria; 2000.
NIEMAN, D. C. Exercício e saúde. São Paulo: Manole, 1999. ACSM, Position
Stand on Exercise and Physical Activity for Older Adults. Med Sci Sports Exerc,
30:992,1998.
MATSUDO, S. M.M. Envelhecimento e Atividade Física. Londrina: Midiograf, 2001.
MANIDI, M.J. & MICHEL, J.P. Atividade física para adultos com mais de 55 anos.
1.ed. São Paulo: Manole, 2001.
MAZO, G. Z. et.all. Atividade Física e o idoso: concepção gerontológica. 2.ed.
Porto Alegre: Sulina, 2004.
MESQUITA, R. A., Hidroterapia e qualidade de vida de um portador de artrite
reumatóide juvenil - Estudo de caso. Fisioterapia em Movimento, Curitiba, V. 20,
nº1. Jan/Mar. 2007.
MOREIRA, C. & Carvalho, M.A.P. Noções práticas de reumatologia. Belo
Horizonte, v.2,1996.
RUOTI, R.G., MORRIS, D.M.,Cole, A.J. Reabilitação Aquática. 1ª edição. São
Paulo, Ed. Manole, p.3- 215, 2000.
SANTOS, W. S. Valor diagnóstico e significado clínico do fator antiperinuclear e
anticorpo antiestrato córneo na artrite reumatóide. Tese de Doutorado. São Paulo:
Universidade Federal de São Paulo – Escola Paulista de Medicina, 1996. 214 p
SKINNER, A. T. e THOMSON, A. M. DUFFIELD - Exercícios na água. 3ª edição.
Ed. Manole, 1985.
SPENCER, A. Anatomia humana básica. São Paulo, Manole: 2ªed, 1991.
WILDER R.L: Rheumatoid arthritis: epidemiology, pathology and athogenesis. In
Primer on the Rheumatic Diseases, 10th ed, Atlanta GA, Arthritis Foundation, p.
86-89, 1993.
CORBACHO, M.I & DAPUETO, J.J. Avaliação da capacidade funcional e da
qualidade
de
vida
de
pacientes
com
artrite
reumatóide.
Rev
Bras
Reumatol;50(1):31-43; 2010.
FERREIRA, L.R.F, PESTANA, P.R., OLIVEIRA, J., FERRARI, R.A.M. Efeitos da
reabilitação aquática na sintomatologia e qualidade de vida de portadoras de
artrite reumatóide. Fisioterapia e Pesquisa, São Paulo, v.15, n.2, p.136-41,
abr./jun. 2008.
KÜLKAMP, W.; DARIO, A.B.; GEVAERD, M.S.; DOMENECH, S.C. Artrite
reumatóide e exercício físico: Resgate histórico e cenário atual. Revista Brasileira
de Atividade Física & Saúde, Volume 14, Número 1, 2009.
BIASOLI, M.C.; MACHADO, C.M.C. Hidroterapia: aplicabilidades clínicas. REV.
BRAS. MED. - VOL. 63 - Nº 5 - MAIO – 2006.