Farmacologia II
I)Aspectos históricos:
Até a década de 1940 – 2° Guerra Mundial. Causas de morte:
1) Doenças infecciosas: Tuberculose. Transmitida principalmente pela
tosse. Hoje a morbidade é maior que a mortalidade. O bacilo de Koch
é estritamente aeróbio, por isso habita o pulmão;
2) Doenças cardiovasculares
3) Doenças Neoplásicas
4) Acidentes, homicídios e Guerra
Após a década de 1950:
1)
2)
3)
4)
Acidentes, homicídios, e Guerra
Doenças Cardiovasculares
Doenças Neoplásicas
Doenças infecciosas
Em 1928 – Londres – St Mary´s Hospital – Alexander Fleming – Cultura de
staphylococos aureus. A placa foi contaminada por fungos e onde estes
cresceram as bactérias cultivadas foram destruídas.
Em 1939-40 – Universidade de Oxford – Florey, Chain e Abraham
conseguiram a extração e o isolamento da penicilina do meio de cultura. A
questão era: Como produzir em grande quantidade?
1939-45 Conhecimento básico complementar
Sulfas: bacteriostáticas. Penicilinas: Bactericidas.
A descoberta das sulfas parece ter retardado o descobrimento e o isolamento
da penicilina.
II)Conceitos básicos:
Antibiose: Situação clássica = fungo X bactérias. Produção de substâncias por
microorganismos, as quais podem inibir o crescimento ou destruir as bactérias.
Antibiótico: Agente da antibiose
Bacteriostático: Causa dano no metabolismo da bactéria. Cessa sua
produção
Bactericida: Causa uma lesão tão grave a bactéria que provoca sua
morte
A bactéria tem um crescimento exponencial Progressão geométrica
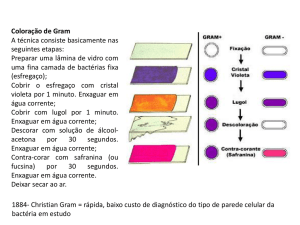
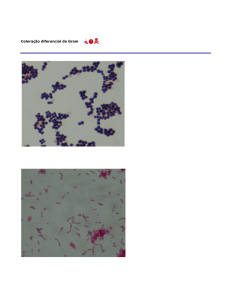
Cocos aeróbios: GRAM + : staphylococos tipo pneumococos, estreptococos,
corinebacteteium, difhteriae;
GRAM - : escherichia coli (infecção urinária), salmonela, shigella (inf intestinal),
proteus mirabilis, pseudomas aeruginosa, aerobacter, gonococo (gonorreia)
Germes anaeróbios:
GRAM + : clotridios (tétanos, botulismo e gangrena)
GRAM - : Bacterioides (doença infecciosa que causa abdome agudo mais
frequentemente: Apendicite). Bacterioide fragilis – aguda.
O grande problema das infecções bacterianas são as toxinas produzidas pelas
bactérias patogênicas. Elas são lançadas na corrente sanguínea e se
espalham. São altamente tóxicas e lesam os tecidos.
Exotoxinas = Exclusivas de gram + e vão à distância da infecção
estreptocócica;
Endotoxinas = Gram – e age no local. Ex: Meningite, pneumonia
Antibióticos de pequeno espectro : Penicila(destroem gram + de modo geral)
Antibióticos de amplo espectro: Atuam na maioria dos gram + e dos gram a) Antibiótico natural: Penicilina G (produzida pelos fungos) pequeno
espectro e não atua sobre os gram -.
b) Antibiótico Sintético: Sulfonamidas. São sintetizados pelos
laboratórios.
c) Antibiótico semi-sintético: Maioria (80%). Origina-se do natural mas
suas moléculas são modificadas o que permite que substância atue com
um maior espectro. Ex: Penicilina G Ampicilina, amoxicilina,
cefalosporina.
d) Antibiótico Biosintético: Induzem o fungo a fazer uma modificação na
molécula que ele produziria em condições normais. Ex: Penicilina G
(sensível ao suco gástrico), ao serem modificadas podem ser utilizadas
pela via oral.
III)Inter-relações tripartítes
Microrganismo patogênico
Hospedeiro Paciente
Droga antimicrobiana
Droga antimicrobiana
Microrganismo patogênico
Hospedeiro (paciente)
1- Infecção = É a presença do microrganismo de um local onde,
fisiologicamente, não deveria estar.
2- Resposta imunológica do paciente – Imunidade celular (macrófagos e
linfócitos T), imunidade humoral (imunoglobulinas)
3- Efeito da droga sobre o microrganismo patogênico. Efeito
bacteriostático/fungistático ou bactericida/fungicida.
4- Efeitos colaterais (tóxicos) da droga no paciente – Efeitos hepatotóxicos,
nefrotóxicos e mielotóxicos. A droga também interferir na flora
bacteriana fisiológica. Paciente que tem anemia evitar droga nefrotóxica.
O paciente pode ser alérgico ao medicamento (reação de
hipersensibilidade).
5- Microrganismo atuam sobre a droga – No caso das penicilinas existe a
penicilase que rompe o anel Beta-lactâmico do antibiótico (das
subespécies do staphylococus aureus, por exemplo). Hoje em dia cerca
de 30% dos staphylococus aureus isolados em hospitais apresentam
resistência a penicilina.
6- Efeitos do metabolismo do paciente (biotransformação/excreção da
droga) interferindo na ação do antibiótico. Se o antibiótico é
metabolizado mto rápido a Concentração inibitória mínima (CIM) fica
inferior à necessária para agir contra o MO. Portanto, as doses e
intervalos tem que ser ajustados de modo que a cim não fique abaixo da
necessária.
Curiosidades:
BCG: aumenta a imunidade contra tuberculose.
Infecção urinária: Escherichia coli = gram –
Mais de 90% das infecções bacterianas do trato respiratório –
pneumococo (gram +). Ou também pode ser porhemophylus influenza
(gram -)
Para bactérias gram + não usar antibióticos de amplo espectro, pois
destrói a flora.
Penicilina: Menos tóxica das drogas, mas causa muita alergia.
Toxinas: Exotoxinas – exclusivo de gram +
Endotoxinas – gram –
IV)Classificação dos antibióticos:
1)Inibidores da síntese da parede celular (causam lise osmótica das
bactérias) = BACTERICIDAS
Ex: penicilinas (todas), cefalosporinas (1°,2° e 3° geração), vancomicinas,
bacitracina, cicloserina e Beta-lactâmicos modernos (IMIPENEM e
AZTREONAM)
2) Inibidores da síntese proteica por sua ativação nos ribossomos dos
germes sensíveis = BACTERIOSTÁTICOS OU FUNGISTÁTICOS.
Ex: Tetraciclinas, cloranfenicol (natural), eritromicina (claritromicina semisintético 12/12 h ou azitromicina semi-sintético 24/24h), licosamidas
(lincomicina- natural ou clindamicina – semi-sintético).
Aminoglicosídeos= moléculas grande que induzem a síntese de proteínas
anômalas:
Estreptomicina via IM: Eficiente contra o bacilo de Koch da tuberculose (1°
antibiótico descoberto contra ela). Canamicina. Neomicina (uso tópico).
Gentamicina. Amicacina. Metil-micina. Tobramicina. Espectinomicia (
tratamento da gonorreia, infecção gonocos, pois existem colônias resistentes a
penicilina)
Ao nascer o GO pinga nitrato de prata nos olhos do bebe para que ele não
adquira contaminação no olho pro gonorreia, pois ele acabou de passar pelo
canal do parto.
3) Drogas que alteram a permeabilidade da membrana celular dos
microrganismos sensíveis:
Ex: Polimixinas (natural), nistatina (tratamento de candidíase),
anfotericina b (tratamento das micoses profundas= blastomicose,
histoplasmose) é muito tóxica.
Tratamento de micoses superficiais (pele, pelos e unhas)= antifúngicos
(azólicos), cetoconazol (diazólico), itraconazol e fluconazol (triazólicos)
4)Drogas que interferem no metabolismo dos ácidos nucleicos:
a) Quinolonas: déc de 60. VO. Efical no tratamento da infecção urinária
Fluorquinolonas ou quinolonas modernas. O flúor (halogênio) aumenta a
lipossolubilidade da molécula fazendo com que aumente a penetração
nos tecidos. Ex: Ofloxacino, norfloxacino, ciprofloxacino, levofloxacino.
Fitas duplas de DNA dispostas em espiral. Enzimas: DNA girasse e
troisomerase IV. As quinolonas inibem essas enzimas, por isso as bactérias
perdem a capacidade de se reproduzirem.
b)Rifampicina: Reservado para o tratamento de tuberculose, impede a síntese
de RNA-m que é precursor do DNA. Bactericida
c) Griseofulina: Natural, fungistático.
5) Drogas que atuam como anti-metabólicas
Oxidação (enzima oxidase):
Introdução de oxigênio na molécula
Remoção do hidrogênio da molécula
Redução (enzima redutase):
Remoção do oxigênio na molécula
Introdução do oxigênio na molécula
Ácido fólico
Sulfonamidas – Bacteriostático. Atuam como antagonistas. Não permitem que
a bactéria sintetize o ácido fólico. Mas a bactéria não morre porque ainda tem
um restante de ac. Fólico. Não se reproduz. MECANISMO ANTI
METABOLICO. Sulfas tem a mesma composição do PABA.
Antibióticos que inibem a enzima redutase di-hidrofólico:
Diaminopirimidinas: trimetropim, pirimatamina (trat de toxoplasmose),
metotrexate (tratamento de neoplasias).
Se usar apenas o trimetoprim seria inevitável uma anemia megaloblástica (falta
de ac. Fólico)
Sulfonas = tratamento da hanseníase
Ácido para amino salicílico (PAS)
5) Causas do insucesso da antibioticoterapia
Os microrganismos são patogênicos ou não dependendo do ambiente em que
estão (podem fazer parte da microbiota normal);
A droga antimicrobiana reforça a ação do sistema imune do hospedeiro;
Doença infecciosa virótica: Os vírus possuem um metabolismo mais simples,
tornando-o menos vulnerável (não tem ribossomos, tem apenas uma fila de
material genético), além de deprimirem o sistema imune facilitando as
infecções bacterianas.
Doença infecciosa bacteriana:
Bactérias resistentes à droga antimicrobiana.
A bactéria é sensível, mas a dose é insuficiente para se atingir a CIM.
Tempo de tratamento insuficiente.
A droga não atinge a cim na biofase prevista (limitações
farmacocinéticas).
Efeitos tóxicos graves ou reação de hipersensibilidade de variável
gravidade, até choque anafilático;
Omissão de drenagem cirúrgica, o pus não consegue atravessar a
barreira de fibroblastos da capsula.
Alto custo do antibiótico dificultando sua aquisição ou seu uso correto.
Super infecções (estafilococos, germes gram negativos), infecções
hospitalares, infecções oportunistas que se instalam em pacientes já
debilitados por outras infecções. Imunodepressão: desnutrição grave,
aids, neoplasia maligna em estado avançado, DM.