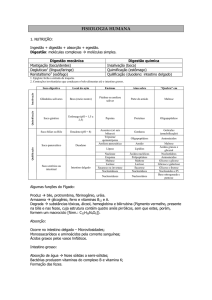
TERMINOLOGIA DA FISIOLOGIA CARDÍACA
Volume Diástolico Final: Volume de sangue no ventrículo após todas as fases do
enchimento e da contração atrial.
Volume Sistólico ou Fração de Ejeção: Volume de sangue lançado para a circulação
sistêmica (é denominado fração se for expresso em porcentagem em relação ao VDF).
Aumenta com a elevação do inotropismo. O volume sistólico é um determinante no débito
cardíaco, que é igual ao produto do VSxFC (frequência cardíaca).
Volume Sistólico Final: É o volume de sangue restante no ventrículo após a sístole –
(VSF = VDF – VS).
Pré-Carga: pressão exercida pela coluna de sangue que chega ao ventrículo. É
determinante do fator de Frank-Starling, por determinar o quão distendido será a parede do
ventrículo -> um retorno venoso com volume e/ou velocidade aumentados leva ao aumento
da distensão do miocárdio ventricular, que leva ao aumento do inotropismo pelo mecanismo
de Frank Starling, aumentando VS e o DC, consequentemente.
Pós-Carga: pressão que dificulta a ejeção de sangue pelos ventrículos, levando a um
DC reduzido -> hipertensão e estenose aórtica são exemplos.
ELETROFISIOLOGIA DO CORAÇÃO
O sistema especializado condutor do coração é composto pelo nó sinoatrial, que
transmite impulsos elétricos pelas vias internodais até o nó atrioventricular, aonde eles são
retardados antes de passarem aos ventrículos e são transmitidos para os feixes AV, que se
atravessam o septo interventricular e se dividem em fibras de Purkinje nos lados direito e
esquerdo dos ventrículos.
O nodo sinoatrial (ou sinusal) é uma faixa de músculo cardíaco especializado localizada
na região póstero-lateral do átrio direito, mantendo uma relação inferior e lateral à VCS. Ela
possui fibras musculares em quantidade muito pequena comparada as células do músculo
cardíaco, entretanto suas fibras se conectam diretamente às fibras musculares do átrio
(através das junções gap), facilitando a difusão do potencial de ação. O nodo sinusal é dotado
de ritmicidade, ou seja, ele pode se contrair involuntariamente sem necessitar do SNC para tal.
O potencial de repouso das fibras do nodo sinusal é menos negativo que os das células
do músculo cardíaco comum (-55mV e -90mV). A despolarização do músculo estriado cardíaco
é causada principalmente pela abertura de canais rápidos de sódio, permitindo o influxo de
grandes quantidades de íons Na+ positivos. Esses canais vão sendo inativados, conforme o pico
do P.A. é atingido e o platô em seguida representa uma fase onde, em grande parte da
membrana, só estão abertos canais de sódio-cálcio lentos, que se abrem apenas numa faixa de
potencial de membrana superior à dos canais rápidos. Por fim, a abertura de canais de
potássio permite a difusão de grandes quantidades de íons positivos para o exterior, causando
a hiperpolarização da célula.
No nodo sinoatrial, as fibras têm potencial de repouso bem menos negativo do que no
restante do coração, o que faz com que a maioria dos canais rápidos de Na+ já estejam
inativados, portanto somente os canais de sódio-cálcio lentos podem se abrir, logo a
deflagração desse P.A é mais lenta no tecido nodal, assim como sua hiperpolarização. Em
virtude da alta [Na+] no líquido extracelular e da presença de canais de sódio já abertos, alguns
íons tendem a vazar para o interior dessa célula no potencial de repouso (existem em número
razoável de canais de Na + abertos nessa faixa de P.A.), levando à uma despolarização lenta,
que ao atingir -40 mV abre os canais de sódio-cálcio lentos, originando o P.A. Esse vazamento
de íons Na+ é a causa da autoexcitação do tecido nodal. Essa corrente de Na+ é denominada
corrente F e os canais que a promovem, canais “funny” – o efeito da estimulação autônoma
atua sobre a corrente F.
Os canais lentos de sódio se inativam no pico da P.A. e, ao mesmo tempo, uma
quantidade de canais de K+ se abrem, levando à saída de íons positivos do interior da célula e
sua hiperpolarização. Esses canais se fecham após o fim do potencial de ação, em torno de –
55 a -60mV, e reinicia-se o vazamento lento de íons Na+ causa a reexcitação até nova abertura
dos canais lentos.
As extremidades do nó sinusal ligam-se diretamente ao tecido muscular atrial,
propagando seus potenciais de ação por toda a massa atrial até o nodo AV (pelas vias
intermodais). O impulso cardíaco transmitido para o nodo AV (situado na parede posterior do
AD, imediatamente atrás da valva tricúspide) é retardado pelo próprio nodo e pelo tecido
fibroso de sustentação do coração, que é penetrado pelos feixes AV. Esse mecanismo permite
que os átrios bombeiem sangue para os ventrículos antes da sístole (essa transmissão lenta
ocorre pelo número reduzido de gap junctions que provocam resistência a passagem de íons
excitatórios). Por fim, o impulso é conduzido para as fibras de Purnkinje, que são muito
calibrosas (maiores até que as fibras musculares do ventrículo) e que conduzem o potencial de
ação a uma velocidade muito superior às vias de transmissão anteriores a elas, o que provoca
a contração homogênea do ventrículo e aumenta a eficácia da ejeção (isso ocorre pela alta
permeabilidade das suas junções gap e a pequena quantidade de miofibrilas nessas fibras).
Uma vez tendo atingido a extremidade final das fibras de Purkinje, o impulso é transmitido
para toda a massa muscular ventricular, sendo propagado pelas próprias fibras, que se
encontram enroladas em espiral dupla em torno das cavidades, separadas por septos fibrosos.
Essa propagação ocorre no sentido do endocárdio para o epicárdio, ocorrendo inverso na
repolarização do músculo cardíaco.
A transmissão do impulso elétrico, em situações normais, é unidirecional, mantendose assim por ação do nodo AV e do esqueleto fibroso do coração, que tem função isolante (a
reentrância desse impulso nos átrios pode causar arritmias graves).
As fibras do nodo sinusal não são as únicas capazes de excitação intrínseca, sendo essa
característica presente também no nodo atrioventricular e nas fibras de Purkinje, porém com
uma frequência de batimentos inferior (NSA = 70-80 bpm; NAV = 40-60 bpm e Purk = 15-40
bpm). Logo, a única razão para o nodo sinoatrial comandar a ritmicidade cardíaca é de que sua
frequência é mais rápida que a do restante do sistema condutor. Quando uma outra parte do
coração desenvolve uma frequência de descargas mais rápidas que a do NSA, essa região é
referida como marca-passo ectópico (em certas situações anormais, NAV ou mesmo as fibras
de Purkinje podem aumentar sua frequência de batimentos, formando focos ectópicos), e a
sequência anormal de contração causada por esses focos pode prejudicar muito o
bombeamento.
A troca do marca-passo do coração também pode ser realizada se houver um bloqueio
das vias de condução do nodo sinusal para as demais partes do coração, levando a formação
de um novo marca-passo no nodo AV ou no feixe AV. Em caso de bloqueio AV – tanto do nodo
quanto dos feixes – os átrios continuam a se contrair com a frequência do NSA, e o novo
marca-passo se desenvolve nas fibras de Purkinje (Síndrome de Stoke-Adams – após o
bloqueio AV repentino, as fibras de Purkinje começam a bombear sangue apenas a partir de 20
segundos depois, levando a redução da irrigação no cérebro, que faz a pessoa desmaiar).
O coração recebe inervação simpática e parassimpática. Os nervos parassimpáticos
(vagos) distribuem-se principalmente no NSA e NAV, enquanto os nervos simpáticos se
distribuem de forma mais difusa
. A liberação de Ach pelo parassimpático diminui o ritmo do nodo sinusal, além de
reduzir a excitabilidade das fibras intermodais entre a massa atrial e o nodo AV. Essa
estimulação leva a redução da frequência cardíaca, se for de leve a moderada. Ela causa a
interrupção da excitação do NSA ou da propagação do impulso pelo nodo AV, obrigando os
feixes AV ou fibras de Purkinje a tomarem lugar como marca-passo cardíaco (escape
ventricular). A Ach atua sobre receptores muscarínicos do tipo M2, aumentando muito a
permeabilidade ao íon potássio, hiperpolarizando as fibras condutoras. No nodo sinusal, o
potencial de repouso cai de -55 para -75 mV, o que demanda maior tempo para o atingimento
do limiar de excitação, onde se abrem os canais lentos de Na+/Ca+, reduzindo a frequência
cardíaca. Esse estado de hiperpolarização no nodo AV também reduz a capacidade do impulso
conduzido pelas vias internodais de excitar suas fibras.
A estimulação simpática é realizada pela norepinefrina e provoca o aumento da
frequência de descargas no nodo sinusal e aumentando a velocidade de condução e a força de
contração em todas as partes do coração. A estimulação máxima pode triplicar a frequência e
duplicar a força de contração. A NE atua sobre receptores beta-1, aumentando a
permeabilidade dessas fibras aos íons de sódio e cálcio (o segundo está mais relacionado com
os mecanismos de contração do músculo estriado cardíaco do que com a excitabilidade
elétrica). Isso torna o potencial de repouso mais positivo no NSA, acelerando o processo de
autoexcitação, enquanto no nodo AV, a excitação de suas fibras já despolarizadas torna-se
mais fácil, reduzindo o tempo de condução entre átrio e ventrículo.