DIABETES MELLITUS
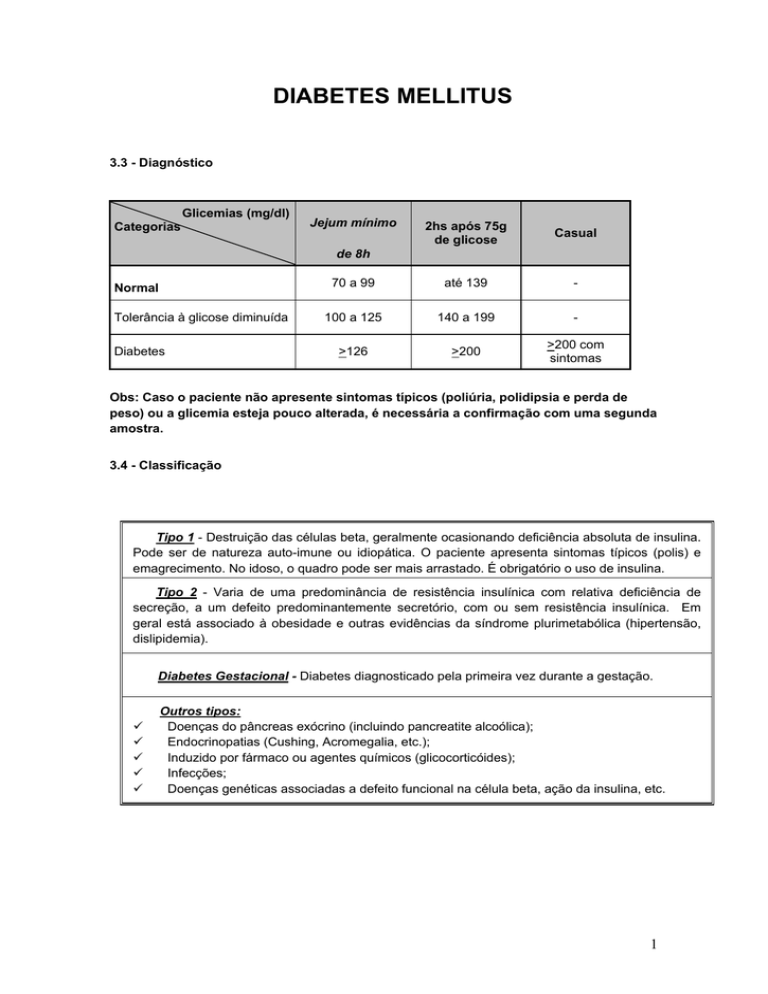
3.3 - Diagnóstico
Glicemias (mg/dl)
Categorias
Jejum mínimo
2hs após 75g
de glicose
Casual
70 a 99
até 139
-
100 a 125
140 a 199
-
>126
>200
>200 com
sintomas
de 8h
Normal
Tolerância à glicose diminuída
Diabetes
Obs: Caso o paciente não apresente sintomas típicos (poliúria, polidipsia e perda de
peso) ou a glicemia esteja pouco alterada, é necessária a confirmação com uma segunda
amostra.
3.4 - Classificação
Tipo 1 - Destruição das células beta, geralmente ocasionando deficiência absoluta de insulina.
Pode ser de natureza auto-imune ou idiopática. O paciente apresenta sintomas típicos (polis) e
emagrecimento. No idoso, o quadro pode ser mais arrastado. É obrigatório o uso de insulina.
Tipo 2 - Varia de uma predominância de resistência insulínica com relativa deficiência de
secreção, a um defeito predominantemente secretório, com ou sem resistência insulínica. Em
geral está associado à obesidade e outras evidências da síndrome plurimetabólica (hipertensão,
dislipidemia).
Diabetes Gestacional - Diabetes diagnosticado pela primeira vez durante a gestação.
Outros tipos:
Doenças do pâncreas exócrino (incluindo pancreatite alcoólica);
Endocrinopatias (Cushing, Acromegalia, etc.);
Induzido por fármaco ou agentes químicos (glicocorticóides);
Infecções;
Doenças genéticas associadas a defeito funcional na célula beta, ação da insulina, etc.
1
3.5 - Acompanhamento
3.5.1 - Periodicidade de consultas e participação em grupos educativos:
Consultas
Diabetes em uso de
hipoglicemiante ou até 2
aplicações de insulina/dia e
sem lesão de orgão alvo
Diabetes em uso de múltiplas
aplicações de insulina e/ou
com lesão de orgão alvo
Médica
3 vezes ao ano
4 vezes ao ano
Enfermagem
2 vezes ao ano
3 vezes ao ano
a critério da unidade
Grupos educativos
3.5.2 - Rotina mínima de exames:
Exames
Periodicidade
Glicemia de Jejum
a cada 3 meses
Hemoglobina Glicosilada
a cada 6 meses
Colesterol total
Triglicerídeos
HDL colesterol
na inscrição e anual
LDL colesterol * (fórmula)
ou a critério clínico
Creatinina
Proteinúria de 24 horas
EAS
ECG
na inscrição e anual
Tipo 1 - anualmente após
Fundoscopia
5 anos de doença ou
Tipo 2 - anualmente a partir
anualmente a partir do
do diagnóstico
diagnóstico, se início após
a puberdade
2
Avaliação dos Pés
na inscrição e anual
(*) LDL colesterol pode ser calculado pela seguinte fórmula, desde que os valores de
triglicerídeos
sejam <400mg/dl:
LDL colesterol = Colesterol total - Triglicerídeos + HDL colesterol
5
3.6 - Princípios gerais do tratamento
3.6.1 - Objetivos
•
Prevenção de complicações agudas e crônicas da doença
3.6.2 - Estratégias
•
•
•
•
•
Controle glicêmico;
Controle do peso;
Controle da pressão arterial;
Controle das variáveis lipídicas;
Rastreamento e intervenção precoce sobre as complicações crônicas.
3.6.3 - Metas de Controle:
Exame
SBD
ADA
Glicemia de jejum (mg/dl)
< 110
< 130
Glicemia pós-prandial (mg/dl)
< 140
< 180
Hemoglobina Glicada
< 6,5
< 7,0
Colesterol Total
< 200
HDL Colesterol
> 40
LDL Colesterol
< 100
Triglicerídeos
< 150
IMC (Kg/ m2)
20 – 25
PA (mmHg)
< 130 x 80
3
SBD – Sociedade Brasileira de Diabetes
ADA – Associação Americana de Diabetes
3.6.4- Abordagem não farmacológica:
Além das recomendações sobre Mudanças de Estilo de Vida já descritas na página 41,
reforçamos a importância dos itens abaixo:
• Controle metabólico, da pressão arterial e do peso;
• Orientação para a realização de monitorização da glicemia capilar, no caso de
diabéticos em uso de insulina;
• Cuidado com os pés;
• Orientação sobre conduta frente a um quadro de hipoglicemia;
3.6.5 - Automonitorização domiciliar da Glicemia Capilar
O teste da glicemia capilar permite a avaliação da eficiência do plano alimentar, das
medicações, assim como orientar as mudanças no tratamento.
Os Pólos de atendimento aos pacientes em uso de insulina da SMSDC/RJ
disponibilizam para os inscritos, o aparelho e suas respectivas fitas, lancetadores e lancetas
além das seringas agulhadas. Ao receber o aparelho para uso domiciliar na Unidade onde faz
tratamento, o diabético é orientado quanto ao uso do equipamento.
As fitas para a automonitorização são dispensadas conforme protocolo abaixo:
• Crianças, Adolescentes e Gestantes para 4 verificações/dia;
• Adultos Diabéticos:
- Tipo 1, Tipo 2, em uso de NPH e regular ou 3 doses/dia de NPH para 3
verificações/dia;
- Tipo 2 em uso de 2 doses de insulina NPH: A critério médico, para 2
verificações/dia 3
vezes por semana ou para 3 verificações/dia, 2 vezes por semana;
- Tipo 2 em uso de 1 dose de insulina NPH para 3 verificações/semana.
O uso deste aparelho aumenta a confiabilidade dos resultados, podendo melhorar a
adesão e a satisfação do diabético e do médico com o tratamento. Possibilita também ao
diabético, a participação ativa no controle da doença e o tratamento pode ser melhor orientado
de acordo com os resultados.
3.6.6 - Tratamento Farmacológico deve ser introduzido caso as metas propostas não sejam
atingidas apenas com a modificação dos hábitos de vida
Nos diabéticos tipo 2, os medicamentos devem ser empregados sempre que não se
tiver atingido níveis glicêmicos desejáveis após o uso de medidas dietéticas e de exercício
físico, ou seja, o tratamento se inicia com mudanças de hábito de vida. A natureza progressiva
do diabetes, caracterizada pela piora gradual da glicemia ao longo do tempo, faz com que haja
necessidade de se aumentar a dose dos medicamentos e de acrescentar outros, no curso da
doença. A associação de drogas, com diferentes mecanismos de ação, é comprovadamente
útil. Alguns desses pacientes irão necessitar do uso de insulina logo após o diagnóstico,
quando apresentarem glicemias muito elevadas, e muitos vão precisar ao longo do tratamento
4
devido à falência pancreática secundária sempre que o paciente tiver em uso de
hipoglicemiantes orais e não se conseguir atingir os valores propostos nas metas.
Havendo evidências de que o paciente seja diabético do tipo 1 (paciente com polis,
emagrecimento ou com cetonúria) há necessidade de iniciar a insulinoterapia imediata.
Pacientes com diabetes gestacional que não atinjam o controle adequado após a
implementação de mudanças alimentares, devem ser encaminhadas para insulinização.
Considerando o período da gestação em que o diagnóstico usualmente é realizado e a
necessidade de adequação rápida do controle glicêmico, não se pode esperar muito tempo
para iniciar a insulinoterapia.
A classificação do tipo de diabetes não se altera se houver necessidade do uso de
insulina.
A hipoglicemia resultante do uso de hipoglicemiantes orais não é na verdade um efeito
colateral, uma vez que é o próprio efeito desejado, porém pode implicar na necessidade de
redução da dose.
3.6.6.1 - Medicamentos e Insumos padronizados na SMSDC-RJ para tratamento do
diabetes
Hipoglicemiantes
Orais (HGO)
Sulfoniluréias
Glibenclamida
(5 mg)
Biguanidas
Metformina
(500mg/850 mg)
Posologia
(mg)
(min-máx)
2,5 - 20
1000 2550
Número
de
Tomadas
1-2
2-3
Mecanismo
de
Ação
Estímulo à
secreção de
insulina
através do
fechamento
de canais de
potássio
dependentes
de ATP, na
membrana da
célula β
Aumento da
sensibilidade
periférica à
insulina,
principalmente
hepática
(redução da
produção
hepática de
glicose)
Efeitos
colaterais
Hipoglicemia,
ganho
ponderal,
raramente
alergia.
Desconforto
abdominal,
diarréia que
podem ser
minimizados
com a
introdução e
aumento
gradativo,
acidose lática
(rara)
ContraIndicações
Doença
hepática
crônica,
insuficiência
renal, gravidez
Gravidez,
Insuficiência
renal,
insuficiência
cardíaca
congestiva,
doença
hepática
crônica, uso
abusivo de
álcool.
Deve ser
suspensa
antes de
cirurgias,
exames
contrastados e
intercorrências
médicas
graves
5
•
Insulinas
As insulinas disponíveis na SMSDC-RJ são a NPH e Regular humanas.
Ação
Início de Ação
Pico
NPH
4a6h
8 a 14 h
Regular
0,5 a 2 h
Insulina
•
3a4h
Duração
16 a 20 h
6 a 10 h
Tratamento combinado : HGO e Insulina
Muitos pacientes com Diabetes Tipo 2 conseguem manter por um longo tempo valores
glicêmicos normais, ou próximos do normal, seguindo dietas, aumentando o exercício e
utilizando hipoglicemiantes orais. No entanto, a grande maioria não consegue obter ou deixa de
manter o controle glicêmico com o maior tempo de doença, mesmo aumentando ou
combinando HGO. Isso ocorre em função da piora da capacidade secretória da célula beta que
faria parte da história natural do Diabetes. Nesta fase, a introdução de insulina em combinação
com HGO permitiria uma melhor e mais adequada disponibilidade de insulina ao paciente, que
continuaria a se beneficiar das ações dos hipoglicemiantes.
Alguns estudos mostram que o tratamento combinado de insulina com metformina seria
mais efetivo em obter um melhor controle glicêmico associando-se a menor ganho de peso e
menor frequência de hipoglicemia. O tratamento combinado com uma dose noturna de insulina
pode auxiliar o clínico a vencer a resistência do paciente ao uso da insulina.
O paciente deve continuar os HGOs na mesma dose (eventualmente diminuída) e se
prescreve uma única dose de insulina ao deitar. Pode-se iniciar com cerca de 10 a 15U de
NPH ou 0,2U por kilo de peso. Cabe lembrar que, em alguns casos, após um tempo de doença
prolongado, ocorre falência pancreática secundária sendo necessária a prescrição de
insulinização plena (2 ou mais aplicações por dia), quando o paciente deverá ser encaminhado
ao especialista para avaliação.
A dislipidemia e a hipertensão arterial são condições frequentemente encontradas nos
pacientes diabéticos, sendo que a sua abordagem deve seguir as propostas delineadas
na Linha de Cuidado Cardiovascular (página 37) e na Linha de Cuidado da Hipertensão
Arterial (páginas 48 e 49)
6
7
Linha de Cuidado da Diabetes Mellitus
8
Fluxograma de Tratamento do Diabetes Mellitus Tipo 2












