1
Análise da psicomotricidade no desenvolvimento do esquema corporal
em pacientes com trauma medular espinal cervical e a atuação da
fisioterapia
Saíle dos reis silva rabelo1
Dayana priscila mejia de sousa2
[email protected]
Pós-graduação em fisioterapia neurofuncional – Faculdade Ávila
Resumo
Esta pesquisa tem como objetivo principalanalisar a psicomotricidade no desenvolvimento do
esquema corporal em pacientes com trauma medular espinal cervical e a atuação da
fisioterapia. Sabe-se que a psicomotricidade é uma neurociência que estuda o homem através
de sua relação com o mundo externo e interno, numa abordagem global do indivíduo. O
esquema corporal retrata a interligação que o ser humano tem com o espaço, consigo mesmo
e com os objetos ao seu redor. A fisioterapia é a ciência da reabilitação que atua juntamente
com uma equipe multidisciplinar, para restabelecer as capacidades funcionais dos pacientes.
O trauma medular espinal é uma das formas de maior gravidade entre as lesões
incapacitantes, onde ocorre o impedimento da transmissão dos impulsos nervosos motores e
sensitivos para o restante do corpo. A presente análiseé uma pesquisa qualitativa de caráter
descritivo baseada na revisão de bibliografia, cuja ênfase principal é apresentar a
interdependência entre a psicomotricidade e a fisioterapia para reabilitação. É uma tarefa
desafiadora, porém enriquecedora e fundamental para o paciente,que deve ser visto como um
todo. Portanto, considera-se que a psicomotricidade e a fisioterapia, podem tornar o
tratamento mais eficiente e mais representativo para o paciente e para o fisioterapeuta.
Palavras-chave: Psicomotricidade; Trauma Medular Espinal; Fisioterapia.
1. Introdução
O desenvolvimento psicomotor é caracterizado por uma maturação que une o movimento, o
ritmo, a construção espacial e o reconhecimento dos objetos, das posições, a imagem ou
esquema corporal do nosso corpo. Por isso, entende-se que a psicomotricidade em sua
totalidade busca favorecer oportunidades bem como, desenvolver integrações sociais,
educacionais, ambientais, econômicas e culturais, para que o ser humano possa alcançar sua
maturidade de modo processual, consciente e integrado.
Para uma melhor compreensão, faz-se necessário que o estudo seja analisado do ponto de
vista da neurociência, que transforma o pensamento em ato motor harmônico. Segundo SBP (
Sociedade Brasileira de Psicomotricidade) (2012), Psicomotricidade é uma ciência cuja
1
2
Pós-graduanda em Fisioterapia Neurofuncional
Mestranda em Aspectos Bioéticos e Jurídicos da Saúde, Especialista em Metodologia do Ensino Superior
2
finalidade é o estudo do homem através do seu corpo em movimento, sua relação com o
mundo externo e interno e sua maneira de interagir com o outro, com os objetos e consigo
mesmo. Que age por meio das funções do corpo e das funções mentais, comportamentais e
psicológicas.
A psicomotricidade possui seu fundamento no sistema nervoso, pois entende que uma parte
não pode funcionar de modo independente dos que a constituem. Possui elementos básicos,
como por exemplo: imagem corporal, esquema corporal, lateralidade, estruturação espacial e
orientação temporal, ritmo e equilíbrio.
Neste universo, destaca-se uma aplicação deste estudo da relação pensamento e ato motor,
tendo como principal elemento dessa pesquisa, uma análise da psicomotricidade no
desenvolvimento do esquema corporal associado ao estudo do trauma medular espinal,
especificamente na coluna cervical a nível C6 e a atuação da fisioterapia na reabilitação,
sendo que os conceitos da psicomotricidade apenas no que se refere ao esquema corporal.
É sabido que, um paciente, vítima de uma lesão na medula, perde a objetividade em todos os
pilares que fundamentam a psicomotricidade na fase do choque medular. Por isso é necessário
que este assunto seja discutido com cuidado, respeitando todos os detalhes e cada etapa do
tratamento pós- trauma medular espinal.
Um dos propósitos da presente análise é harmonizar a interação entre a fisioterapia e os
conceitos das técnicas psicomotoras, num intercâmbio entre o lúdico e a terapia física,
demonstrar assim que o ser humano deve ser visto como um todo, não separando o corpo da
mente.
Portanto, essa revisão bibliográfica baseia-se em explicar através de artigos científicos, a
união entre técnicas psicomotoras e tratamento de reabilitação em pacientes que sofrem um
trauma medular espinal a nível motor C6.
2. Psicomotricidade
A Psicomotricidade surge no início do século XIX quando a princípio era somente uma
prerrogativa da medicina neurológica. Houve a necessidade de nomear as zonas do córtex
cerebral que vão além das regiões motoras. Observou-se que há diferentes disfunções graves
sem que o cérebro sofra lesão em um lugar específico. São os distúrbios da atividade gestual,
da atividade práxica.
Dentro do esquema anátomo-clínico, não havia como corresponder o foco da lesão aos
sintomas apresentados. Surgiu então, a necessidade médica de encontrar uma área que
explicasse alguns fenômenos clínicos. Desde o ano de 1870, o termo Psicomotricidade vem
sendo utilizado com o objetivo de facilitar a interação entre a motricidade, a afetividade e a
mente, pois, o desenvolvimento motor normal das pessoas está relacionado com esses três
fatores.
Conforme Vitor da Fonseca (2010), a mente humana não pode ser independente do corpo e do
cérebro, sendo impossível separar o mental do neuronal e o psíquico do motor. Isso nos faz
compreender que o desenvolvimento pessoal e social em umindivíduo normal ou portador de
disfunções psicomotoras, é o resultado da integração e interação entre o corpo e o cérebro e os
diversos ecossistemas que compreendem o contexto sócio-histórico onde ele se insere.
Dessa forma, o estudo sobre a psicomotricidade vai tomando proporções relevantes, sendo,
portanto objeto de pesquisa da educação, da reeducação e da reabilitação. Pois, o assunto não
pode ser limitado apenas ao biológico, ao anatômico, e ao fisiológico. Entendendo que o ser
humano é um sujeito de ação e intenção, constituído de um organismo biologicamente
complexo situado num contexto social e cultural com a mesma complexidade.
3
No Brasil, a psicomotricidade recebeu influência da escola francesa, logo nas primeiras
décadas do século XX, época em que as mulheres adentraram no mercado de trabalho formal,
e as crianças ficavam em creches; e da mesma maneira influenciou a psiquiatria infantil, a
psicologia e a pedagogia. Em 1909, Dupré, que era neuropsiquiatra, afirmou que a
independência da debilidade motora, antecede o sintoma psicomotor, de uma possível
correlação neurológica (SBP, 2003).
No ano de 1925, Henry Wallon, médico psicólogo, deu uma atenção ao movimento humano,
atribuiu a isso como um instrumento na construção do psiquismo. E isso favoreceu a Wallon,
para melhor relacionar o movimento ao afeto, a emoção, ao meio ambiente e aos hábitos do
indivíduo. Em 1935, Edouard Guilmain, neurologista, desenvolveu um exame psicomotor
para diagnosticar, indicar a terapia, e dar o prognóstico. Em 1947, Julian de Ajuriaguerra,
médico psiquiatra, redefiniu o conceito dos transtornos psicomotores que variavam entre o
neurológico e o psiquiátrico (ISPE-GAE, 2007).
Em 1977, foi fundado o GAE (Grupo de Atividades Especializadas) com o objetivo de
promover vários encontros nacionais e latino-americanos sobre psicomotricidade. Em 1979,
aconteceu o I Encontro Nacional de Psicomotricidade, onde o GAE (Grupo de Atividades
Especializadas) ficou responsável pela parte clínica e o ISPE (Instituto Superior de
Psicomotricidade e Educação), pela formação de profissionais em psicomotricidade, cujo foco
principal foi o ensino de aplicações da psicomotricidade em áreas de saúde e educação.
Só em 1980 a, Sociedade Brasileira de Psicomotricidade foi fundada, com a intenção de lutar
para regulamentar a profissão. Dessa forma, iniciou-se a diferença entre a postura reeducativa
e uma terapêutica, quando se tirava o foco da técnica instrumentalista e voltava-se para o
corpo como um todo.
Em 1989 foi autorizado no Diário Oficial de 29 de maio o 1º curso de graduação em
Psicomotricidade, no IBMR (Instituto Brasileiro de Medicina e Reabilitação) com sede no
Rio de Janeiro, pelo Decreto Lei nº 97.782, efetivado através da Portaria nº 536 de 10 de maio
de 1995.
Portanto, psicomotricidade é uma neurociência que transforma o pensamento em ato motor
harmônico. É a coordenação das ações gerenciadas pelo cérebro e seus reflexos na área do
conhecimento e aprendizado (MENEZES e HARTMANN, 2009). A mesma possui suas bases
divididas em: imagem corporal, lateralidade, ritmo, equilíbrio, esquema corporal, fator
espacial e temporal.
A psicomotricidade contribui de forma relevante para a formação e estruturação do esquema
corporal do ser humano, pois é a principal motivação para incentivar a prática do movimento
em todas as etapas do desenvolvimento. Entende-se que psicomotricidade é se relacionar
através da ação, como forma de tomada de consciência que une o corpo, a mente, espírito,
natureza e sociedade. É associada à afetividade, uma vez que o indivíduo utiliza seu corpo
para demonstrar o que sente (SANDRI, 2010).
A educação psicomotora tem início desde os primeiros anos de vida, quando a criança começa
a desenvolver as capacidades básicas: sensoriais, perceptivas e motoras. E isso é um longo
caminho para ser percorrido, até a idade adulta. Segundo estudiosos como Freud e Lacan, o
ser humano lida com o consciente e o inconsciente, com o real onde há clareza e objetividade,
e com o imaginário, onde se depara com a subjetividade.
Quando a criança nasce, passa por uma avaliação chamada “Tabela de Pontuação do Apgar”,
ou “Escala de Apgar”. Os neonatologistas a utilizam no primeiro, no quinto e no décimo
minuto de vida para examinar os sinais vitais do recém-nascido e tem o objetivo de prestar um
atendimento precoce. São verificados: a frequência cardíaca, o esforço respiratório, o tônus
muscular, as atividades reflexas e a coloração da pele. Com o desenvolvimento da criança vão
se juntando a imagem corporal, o tônus, a transição da sensação para a percepção, do reflexo
ao voluntário, chega-se ao esquema corporal, ao equilíbrio, à organização espaço-temporal, à
4
dominância lateral, à dissociação de movimentos, à coordenação e ao ritmo, com a
interferência do adulto, aos 6ou 7anos de idade ele tem condições de se perceber, mas isso só
é possível porque “o adulto constrói a ontogênese da motricidade da criança” (ALVES, 2007).
Dessa forma, a psicomotricidade fundamenta-se na diferenciação que o ser humano é capaz
de fazer entre o real e o especular. Por exemplo, a fala é um símbolo que fica gravado no
córtex assim como a imagem corporal e o esquema corporal. Por isso é que uma pessoa que é
amputada é capaz de sentir dor em membro fantasma, é que a imagem simbólica está
preservada antes da amputação.
2.1. Esquema corporal
Esquema corporal é a forma consciente do corpo de se relacionar com o meio e consigo
mesmo. Segundo Borges (2002), “esquema corporal é a consciência do corpo como meio de
comunicação consigo mesmo e com o meio” e a psicomotricidade é a fala do corpo desde seu
nascimento até a morte, sabe-se que o corpo usa o movimento para se expressar.
O esquema corporal possui características objetivas, e está ligado à integridade física e
neurológica, pois sendo uma estrutura neuromotora, favorece a tomada de consciência do
próprio corpo, organiza-se no espaço e nas organizações corpóreas e constrói-se a partir da
multiplicidade de sensações provindas dos sentidos internos e externos.
O esquema corporal, de acordo com Le Boulch (1992), “é uma intuição de conjunto ou um
conhecimento imediato que temos de nosso corpo em posição estática ou em movimento, na
relação das suas diferentes partes entre si e, sobretudo nas relações com o espaço e os objetos
que nos circundam”.
Uma criança quando está no processo de mielinização, não tem sua motricidade amadurecida
completamente, por isso recebe vários estímulos que vão tomando conta do seu corpo. Essa
fase ocorre na última etapa do desenvolvimento fetal e no primeiro ano de vida, e esse
processo é responsável por aumentar a velocidade da passagem de impulsos nervosos em
todas as partes do corpo, e é um período onde as células nervosas precisam ser estimuladas
para estreitarem as distâncias e aumentarem o volume até aproximadamente aos dez anos
(ALVES, 2007).
O amadurecimento ocorrerá devido alguns sistemas, por exemplo: viscerocepção, que são as
sensações das vísceras; exterocepção são os sentidos que informam os estímulos que estão
fora do corpo; propriocepção é a percepção do movimento e da orientação das partes do
corpo, umas com relação às outras e com o espaço. Esses sistemas permitem que as crianças
tenham um esquema do seu próprio corpo e das posturas que ele adquire, (por exemplo: um
paciente hemiplégico, com os olhos fechados, não conseguirá perceber seus movimentos
corporais do lado plégico, isso porque há alteração proprioceptiva).
Com o decorrer dos anos as características da imagem e do esquema corporal vão se ajustando
no ser humano e se diferenciando. O esquema corporal possui objetividade, está ligado à
integridade física e neurológica, é uma estrutura neuromotora que favorece a tomada de
consciência do próprio corpo, organiza-se no espaço e nas organizações corpóreas, e constróise a partir da multiplicidade de sensações advindas dos sentidos internos e externos (ALVES,
2007).
O conhecimento da psicomotricidade faz-se necessário para que desde o recém-nascido ao
sênior, tenham uma relação harmônica consigo mesmo, com o outro e com o mundo ao seu
redor, dessa maneira, desenvolvam-se melhor com o próprio corpo e descubram seu potencial
para uma qualidade de vida. Segundo Alves (2007), “psicomotricidade é uma área de estudo
que se ocupa do sujeito e em sua prática psicomotora tem o objetivo de estruturá-lo
auxiliando-o, em sua linguagem, no caminho de sua evolução, de seu discurso”.
5
Conhecer nosso próprio corpo nos leva a construir todo o esquema corporal no lado motor,
social e afetivo. De acordo com Borges (2002), é o controle de si mesmo que permite ao
indivíduo chegar à independência dos seus movimentos, pois o esquema corporal é a
integração de vários conjuntos de percepções do nosso corpo que estão modificando-se
continuamente.
Dessa maneira, entende-se que um indivíduo que sofre um trauma medular a nível motor C6,
ou em qualquer outra região da medula, tem sua sensibilidade e motricidade alterada pela
consciência do próprio corpo e a capacidade de achar a si mesmo pela estruturação corporal e
orientação espacial. É como se ele de uma hora para outra perdesse todo o esquema do seu
corpo registrado em seu córtex cerebral e tivesse apenas a sua imagem corporal. Segundo,
Winnicott (1994), “cabe ao fisioterapeuta reconhecer que o paciente, ao deparar-se com
impedimentos físicos, necessita de apoio para integrar mais uma vez em seu esquema corporal
as partes doentes que são sentidas, por ele, como separadas de seu si-mesmo”.
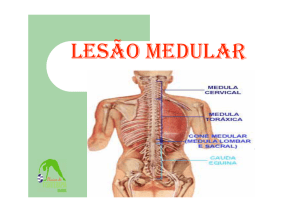
3. Medula espinal
A medula espinal é o principal condutor pelo qual são transportadas informações sensitivas e
motoras entre o cérebro e o corpo. Possui uma estrutura quase cilíndrica, achatada ânteroposteriormente, formada de tecido nervoso, estende-se da altura do atlas (C1) até a segunda
vértebra lombar (L2), alcançando 45 cm de comprimento em um adulto.
A medula espinal afunila-se para formar o cone medular, onde um filamento chamado
filumterminale, se insere perto do primeiro segmento coccígeo. Na parte inferior do canal
vertebral migram as raízes dos nervos espinhais caudais que, juntamente com o
filumterminale, formam a cauda equina que vai desde a T11 até a S3.
Ela é segmentada, possui raízes nervosas que vão da medula ao nível de cada segmento e são
identificadas por algarismos correspondentes ao seu nível na saída. São 31 pares de nervos
espinais que se originam na medula espinal, que são: 12 torácicos, 5 lombares, 5 sacrais e 1
coccígeo.
Segundo Hebert e Xavier (2003), cada raiz nervosa recebe informações sensitivas de áreas da
pele denominadas dermátomos, e cada raiz nervosa inerva um grupo de músculos
denominados miótomos. Entende-se que a medula espinal é um condutor de impulsos
sensitivos e motores entre o cérebro e as demais regiões do corpo.
Ao observar a medula espinal em um corte transversal, nota-se que há substância cinzenta na
parte central e substância branca na parte periférica.
A matéria cinzenta contém muitos corpos de células neuronais e sinapses e a
substância branca contém vias de fibras ascendentes e descendentes. As vias
ascendentes transmitem informações sensoriais para o cérebro. As vias descendentes
transmitem instruções motoras a partir do cérebro (GOLDBERG, 2010).
3.1 Classificação do trauma medular
Conforme Stokes (2000), utiliza-se os termos: tetraplegia quando há paralisia parcial ou
completa dos quatro membros e tronco, juntamente com os músculos da respiração resultado
de lesão da medula cervical; e paraplegia onde a paralisia é parcial ou completa de parte ou
ambos os membros inferiores e tronco como consequência de lesão da medula espinal
torácica, lombar ou das raízes sacrais.
Uma lesão medular pode ser classificada segundo categorias etiológicas em: traumática e nãotraumática. As causas mais comuns de uma lesão traumática são: acidentes automobilísticos,
6
acidentes de motocicleta, lesão por arma branca, quedas, mergulhos em água rasa, PAF
(perfuração por arma de fogo) (O’SULLIVAN e SCHMITZ, 2004).
A literatura preconiza que a lesão medular pode ser dividida em: completa quando não há
função sensorial ou motora abaixo do nível da lesão, ocorre uma transecção completa e a
incompleta, quando há preservação de alguma função sensitiva ou motora abaixo do nível da
lesão (HEBERT e XAVIER, 2003).
Nas lesões incompletas o quadro clínico é imprevisível, pois a recuperação pode variar. O
choque medular, possui duração de 48 horas após a lesão, onde há perda de todas as funções
neurológicas abaixo do nível da lesão, é caracterizada por uma paraplegia flácida e ausência
de reflexos, caso não retorne as atividades motoras e sensitivas no tempo previsto, há um
indicativo de lesão irreparável;
Uma melhora precoce da função garante um bom prognóstico, porém, tem surgido algumas
síndromes cujas informações favorecem o planejamento para o tratamento. Essas síndromes
apresentam um quadro neurológico peculiar de acordo com a localização da lesão no interior
da medula espinal. Segundo Rieseret et al (1985) apud Sullivan e Schmitz (2004), elas são
classificadas em:
a) Síndrome medular anterior há perda dos movimentos voluntários e da sensibilidade
dolorosa sendo preservada a sensibilidade tátil e vibratória;
b) Síndrome medular posterior caracterizada pela perda da sensibilidade tátil e vibratória,
ficando preservada a motricidade e a sensibilidade dolorosa;
c) Síndrome central da medula ocorre com mais frequência na região cervical por uma
lesão em hiperextensão. Mais comumente em pacientes com um estreitamento
congênito ou degenerativo do canal espinal já existente.É caracterizada por
tetraparesia nos membros superiores, podendo estar preservada nos membros
inferiores;
d) Síndrome de brown-séquard quando há lesão de um lado da medula que ocasiona
perda das funções motora e proprioceptiva do lado lesionado e perda da sensibilidade
à dor e à temperatura do lado oposto. A principal etiologia é por ferimentos causados
por objetos cortantes;
e) Síndrome do cone medular tem como resultado a incontinência fecal e vesical e
alterações da função sexual bem como limitação motora distal dos membros
inferiores.
3.2 Epidemiologia
As estatísticas do banco de dados de lesão medular americano NSCID (National Spinal Cord
Injury Database) fornecem informações demográficas importantes sobre o trauma medular
espinal. Fundado em 1973, este contém registros de que 18.100 indivíduos sofreram TME.
Estas informações são fornecidas por 24 Sistemas Federais de Assistência Modelo para
trauma medular espinal (SULLIVAN e SCHMITZ, 2004).
Segundo Sullivan e Schmitz (2004), o NSCID coletou dados sobre múltiplos pacientes, destes
81,9% eram homens com uma proporção de 4:1 de homens para mulheres. Mais da metade da
população (56%) tinha entre 16 e 30 anos de idade. Por etnia, os brancos representavam
56,2%, os afroamericanos 28,7%, os hispânicos 10,5%, os asiáticos 2,1%, os nativos
americanos 0,4% e os de etnia desconhecida somavam 0,4%.
O TME (trauma medular espinal) ocorre em cerca de 15 a 20% das fraturas da coluna
vertebral, e a incidência desse tipo de lesão varia em diferentes países. Na Alemanha há uma
estimativa de que anualmente ocorram 17 casos novos por ummilhão de habitantes; nos EUA,
7
esse número varia de 32 a 52; e no Brasil, cerca de 40 casos, totalizando 6 a 8 mil casos por
ano, com o custo aproximado de 300 milhões de dólares por ano (MULLER e MUHR, 1997).
No Brasil a rede SARAH, que é referência no atendimento de TME, realizou uma pesquisa
em suas internações por causas externas em quatro dos seus hospitais (Brasília, Salvador,
Belo Horizonte e São Luis), no período de 01 de janeiro de 2009 a 30 de junho de 2009.
No período da pesquisa houve um total de 1.787 internações ocorridas por causas
externas, onde 63,3% levaram à lesão medular, 19,4% lesão ortopédica, 15,1% lesão
cerebral, 1,9% lesão neurológica e 0,3% outras lesões. A principal causa das lesões
medulares foi acidente de trânsito (42,7%), seguido por ferimento por arma de fogo
com 26,4%, outras causas 14,9% e acidente por mergulho e quedas 8% (SARAH,
2009, p.4-6).
3.3 Avaliação
A avaliação favorece a compreensão da história do paciente, localizar o nível da lesão, através
do exame físico geral, o exame neurológico para identificar a sensibilidade, a função motora e
os reflexos da mesma forma que as expectativas funcionais gerais e traçar objetivos para um
tratamento adequado. Esta deve incluir: função respiratória, condição da pele, sensibilidade,
tônus e força muscular.
Um trauma medular espinal impede a comunicação das sensações motoras e sensitivas através
da região da lesão. Somente através de uma avaliação precisa, torna-se possível localizar o
segmento atingido pelo TME. Para tanto, houve a necessidade de estabelecer uma
classificação padrão para avaliar o nível neurológico, o nível sensitivo e motor em ambos os
lados do corpo, índice sensitivo (dor e tato fino), índice motor e zona de preservação parcial.
A classificação adotada por Frankel et all (1969), outrora citada com frequência na literatura,
apresentava limitações para avaliação motora e sensitiva. Portanto, para certificar os
resultados da avaliação, surgiu a ASIA (American SpinaI Injury Association) que é a
Associação Americana de Lesões Medulares, que desde 1992, padronizou avaliação e
classificação neurológica do TME sendo aceito mundialmente ainda nos dias atuais, a
Classificação Neurológica Padrão para Lesão Medular.
Segue figura 1, contendo o formulário modelo para exame motor e sensorial autorizado pela
ASIA, para trauma medular espinal.
8
Figura 1. Formulário para exame motor e sensorial recomendado pela ASIA. (American Spinal Injury
Association). (De Sullivan e Schmitz, p. 892, 2004).
A avaliação neurológica fundamenta-se na sensibilidade e na função motora e uma etapa
compulsória, na qual determina o nível da lesão neurológica, o nível motor e o nível sensitivo
e adquire dessa forma números que, juntos, formam um escore.
Escala de comprometimento Asia
A= Completo: Nenhuma função motora ou sensorial está preservada nos segmentos sacrais S4 a S5.
B= Incompleto: A função sensorial, porém não motora está preservada abaixo do nível neurológico e
inclui os segmentos sacrais S4 a S5.
C= Incompleto: A função motora está preservada abaixo do nível neurológico e mais da metade dos
músculos-chave abaixo do nível neurológico têm um grau muscular menor que 3.
D= Incompleto: A função motora está preservada abaixo do nível neurológico e pelo menos metade dos
músculos-chave abaixo do nível neurológico têm grau muscular 3 ou mais.
E= Normal: a função motora e sensorial é normal
Síndromes clínicas
Medular central
Brown-séquard
Medular anterior
Cone medular
Cauda equina
American Spinal Injury Association – ASIA. De Sullivan e Schmitz, p.892, 2004.
O exame da sensibilidade é feito através da avaliação da sensibilidade tátil e dolorosa do
paciente, testada nos 28 dermátomos de ambos os lados, onde é atribuída uma escala
numérica segundo o achado clínico.
A avaliação da função motora é realizada em ambos os lados, dos “músculos-chave” nos 10
pares de miótomos. A soma dos valores numéricos referentes à força motora, à sensibilidade
tátil e à sensibilidade dolorosa dá origem a escores, onde o valor máximo é 100 para avaliação
motora e 112 para o máximo na avaliação sensitiva.
Segundo Umphred (2004) há um grau de força muscular para cada músculo e são
classificados de acordo com os níveis de força em cada músculo acometido, conforme
descrito na tabela abaixo.
0- nenhuma contração visível;
1- a contração do músculo é palpável, mas sem movimento no membro;
2- movimento completo do membro sem gravidade;
3- movimento completo do membro contra a gravidade;
4- movimento completo com resistência moderada pela amplitude;
5– força normal.
9
3.4 Disfunções
O trauma medular espinal é uma das mais graves síndromes incapacitantes neurológicas que o
ser humano pode ser acometido. De acordo com Hebert e Xavier (2004), o TME (Trauma
Medular Espinal) traz consequências do tipo: paralisia dos segmentos e o déficit sensitivo
superficial e profundo abaixo do nível da lesão; disfunções vasomotoras e alterações
autonômicas; alterações esfincterianas com limitações para esvaziamento vesical, intestinal e
disfunção sexual.
Após a lesão medular, ocorre a paralisia flácida, que se apresenta por atonia tendinosa,
anestesia superficial e profunda juntamente com as alterações vasomotoras, a disfunção
vesical e intestinal. Quando a lesão é na coluna cervical e torácica alta, é comum a
insuficiência respiratória aguda restritiva, devido à paralisia da musculatura da respiração
acessória, sendo necessária a intervenção de respiração assistida com pressão positiva. Para as
lesões acima da quarta vértebra cervical, o diafragma fica paralisado, há necessidade do uso
de ventilador mecânico e dispositivo de estimulação elétrica para o nervo frênico, uma
espécie de marcapasso respiratório (HEBERT e XAVIER, 2004).
Caso a lesão seja incompleta, haverá retorno da atividade muscular e sensitiva, dependendo da
extensão da lesão. Para as lesões completas, da mesma forma, vai depender do nível da lesão.
Uma lesão na coluna lombar que comprometa o cone medular ficará flácida por causa do arco
reflexo medular. Porém, se o trauma for acima do referido nível, a clínica do paciente evoluirá
para um prognóstico com características de hipertonia muscular e hiperreflexia, pela liberação
do arco reflexo miotático (MACHADO, 2000).
Quanto às alterações sensitivas dependerão do grau e do tipo de lesão medular. É de
fundamental importância uma avaliação sensitiva para um prognóstico de recuperação
neurológica e para a reabilitação funcional. Avaliar a sensibilidade da região perineal, por
exemplo, é imprescindível para fazer o diagnóstico de tipo de lesão: é completa quando a
anestesia é total, ou incompleta quando há preservação parcial ou total da sensibilidade da
região (SULLIVAN e SCHMITZ, 2003).
As disfunções vasomotoras mais frequentes são: hipotensão ortostática e a crise autonômica
hipertensiva ou disreflexia autonômica. A hipotensão ortostática surge logo na fase aguda,
quando o paciente fica na posição sentada, por causa da deficiência do reflexo vasomotor que
não mantém níveis pressóricos de acordo com a irrigação cerebral. A crise autonômica
hipertensiva ou disreflexia autonômica ocorre quando há uma liberação do sistema nervoso
autônomo acima da região da quinta vértebra torácica, principalmente nas lesões cervicais. É
caracterizada por cefaléia latejante, rubor facial, congestão nasal, sudorese profusa e
hipertensão arterial. De acordo com Hebert e Xavier (2004), na presença de uma crise
autonômica hipertensiva, a primeira atitude é o esvaziamento vesical, através de uma sonda de
alívio. Ou ainda, em casos de uma recidiva, associar-se ao uso de medicação alfa-bloqueadora
e miorrelaxante.
Após a lesão medular, a bexiga encontra-se atônica e arrefléxica pela ausência da atividade
neural. Essa fase pode durar dias até semanas. A volta da atividade reflexa acontecerá de 4 a 6
semanas pós-trauma do tipo neurônio motor superior. Para Hebert e Xavier (2004), os tipos de
disfunção vesical por trauma medular são: disfunção vesical por lesão do neurônio motor
superior; disfunção vesical do neurônio motor inferior; insuficiência miogênica do detrusor.
Ocorre ainda a disfunção intestinal como consequência da disfunção do neurônio motor
superior (NMS), onde há interrupção da comunicação entre o centro pontino de defecação e
os centros medulares acima do nível sacral; e da disfunção do neurônio motor inferior (NMI),
em que há lesão do centro sacral de defecação ou dos nervos periféricos da região anal e retal.
A função sexual e o ato sexual apresentam alterações de acordo com o nível da lesão. Como
ocorre com a disfunção vesical e intestinal, a disfunção sexual pode ser por lesão de neurônio
10
motor superior (acima do cone medular) ou por lesão de neurônio motor inferior (lesão do
cone medular ou cauda equina).
Em uma revisão de literatura, encontram-se achados relevantes sobre o assunto: Higgins
(1979) apud Sullivan e Schmitz (2004), refere-se a duas vertentes importantes: a capacidade
erétil é maior nas lesões medulares de NMS do que nas lesões de NMI; e que a capacidade
erétil é maior em lesões incompletas do que nas lesões completas. Segundo Gott (1981), há
dois tipos de ereção: a reflexogênica que ocorre em resposta a uma estimulação física externa
dos genitais ou períneo, quando o arco reflexo está intacto em S2, S3, S4; e a psicogênica que
acontece por meio de atividade cognitiva, como fantasias eróticas, é mediada pelo córtex
cerebral através dos centros medulares toracolombar ou sacral.
3.5 Atuação da Fisioterapia
A reabilitação dos pacientes portadores de um trauma medular espinal vem crescendo cada
vez mais dentro das ciências da saúde. Segundo Hebert e Xavier (2004), somente nas últimas
cinco décadas observa-se uma melhora significativa na qualidade de vida dos pacientes
acometidos, pós-reabilitação.
Após a II Guerra Mundial, na Inglaterra, o Dr. Donald Munro e Sir Ludwig Gutman deram
início a um trabalho de assistência e pesquisa na área de reabilitação do portador de lesão
medular. Desde então, foi possível compreender melhor os processos fisiopatológicos do
trauma, sistematizar a evolução clínica na fase aguda, na crônica e traçar um plano de
tratamento adequado evitando complicações urinárias, osteoarticulares e úlceras de pressão.
Uma vez que a incidência do trauma medular espinal vem crescendo de forma expressiva,
aumenta também a necessidade dos cuidados preventivos quanto ao agravamento das
complicações e reabilitação, visando a melhora da auto-confiança, auto-estima e
independência funcional.
Para o COFFITO (1987), “a fisioterapia é uma ciência aplicada, com objetivo de estudo o
movimento humano em todas as suas formas de expressão e potencialidades, quer nas suas
alterações patológicas, quer nas suas repercussões psíquicas e orgânicas, com objetivos de
preservar, manter, desenvolver ou restaurar a integridade de um órgão ou sistema”. Por essa
razão, a Fisioterapia, como Ciência da Reabilitação, pertencente às Ciências Médicas, define a
melhor, mais adequada e mais completa forma de reabilitação para o paciente, vítima de um
trauma medular espinal.
O tratamentotem início na fase aguda, ainda no hospital para prevenção de úlceras de pressão
e das deformidades dos segmentos paralisados, o esvaziamento vesical e intestinal e os
cuidados com os distúrbios vasomotores. Continua após a internação em um centro de
reabilitação adequado para melhorar o desempenho funcional de acordo com o tipo e nível da
lesão, e o acompanhamento concomitante à família, que é parte fundamental no processo.
Entende-se que, reabilitar é muito mais do que apresentar um excelente plano de tratamento,
com os melhores protocolos e mais modernos aparelhos que o mercado sugere, vai além do
que os olhos humanos podem enxergar. Uma técnica inovadora, ou a maior tecnologia
utilizada para o tratamento, deve levar em consideração o lado emocional do corpo, como um
todo. Percebe-se a relevância da abordagem da psicomotricidade, ou seja, “mente” e “corpo”
em “movimento”, para complementar a pesquisa e como co-participante na evolução do
tratamento.
Atualmente há uma somatória de evidências que indicam com exatidão que o estado
psicológico do paciente (seu humor, percepções, expectativas e padrões de respostas
resultantes) influencia diretamente sua resposta à sua condição física, sua motivação para
11
trabalhar com o fisioterapeuta, sua disposição para avançar e perseverar no tratamento
(SULLIVAN e SCHMITZ, 2004).
Como supramencionado, a lesão medular é uma das síndromes mais incapacitantes nos dias
atuais. Para um indivíduo que passa por um trauma na extensão do TME (trauma medular
espinal), o fato novo de sentir-se incapaz, a falta de impulsos, de respostas sensoriais, falta e
disfunção de um membro ou estrutura e outros reflexos da perda são apenas parte da
incapacidade física que estão visíveis. Mas, e como está se sentindo por dentro esta pessoa
que se depara com uma nova situação?
O profissional da fisioterapia que trabalha com o objetivo de reabilitar o paciente, precisa
conhecer a possibilidade do ajustamento às novas percepções que ele terá sobre si mesmo e às
atitudes da sociedade para incapacidade funcional do mesmo. É preciso perceber a
importância do impacto do fisioterapeuta juntamente com outros profissionais da saúde, no
ajustamento adaptativo do paciente, pois, o período pós-traumático é quando os efeitos
psicológicos da experiência traumática são mais sentidos pelos pacientes.
Mann e Gold (1966) apud Sullivan e Schmitz (2004), afirmam que os problemas psicológicos
após a lesão são tão incapacitantes quanto os problemas físicos, e consideram que os
problemas psicológicos são mais nítidos quando a lesão física é menos evidente.
É, portanto, imprescindível que o profissional da reabilitação atente para os distúrbios
emocionais do processo de ajustamento do paciente. A compreensão da psicomotricidade
nessa fase, também tem sua importância. Tendo em vista que o ser humano não é apenas um
corpo, mas um todo, e que um paciente acometido por um trauma medular espinal tem
símbolos na memória da sua imagem corporal, porém dependendo do nível da lesão, fica com
a sensibilidade comprometida, dificultando a percepção do esquema corporal que tinha
anterior a lesão.
Dessa maneira, a Classificação Internacional de Doenças e de Problemas Relacionados à
Saúde (CID) foi inicialmente desenvolvida pela OMS (Organização Mundial de Saúde) para
informar as causas de morte e dados sobre a incidência e prevalência de doenças. No entanto,
a CID não evidencia o real estado de saúde da população, tal qual é a definição da palavra que
significa o “estado de completo bem-estar físico, mental e social”, e não somente como a
ausência de doença.
Para tanto, a OMS deu início a estudos e pesquisas na tentativa de encontrar um sistema que
não apenas fosse classificatório, mas também descritivo das alterações funcionais. Desde
1980, foram tentando classificar as consequências das enfermidades, mas o foco se
concentrava apenas nas doenças, nas incapacidades dos pacientes. Em 1993 houve a proposta
para juntar saúde e funcionalidade humana, uma nova ótica de classificação. No mês de maio
do ano de 2001, essa versão torna-se definitiva e recebe o nome de CIF (Classificação
Internacional de Funcionalidade, Incapacidade e Saúde) onde foi aprovada na 54ª Assembléia
Mundial de Saúde.
A CIF tem a finalidade de registrar e organizar informações sobre diferentes estados de saúde
de forma universal nos aspectos que dizem respeito à funcionalidade, incapacidade e saúde.
Na prática, funciona visando o interesse pela vida, respeitando a forma como a pessoa vive
com seus problemas de saúde e em como pode melhorar as suas condições de vida para
continuar produzindo e fazendo ajustes adaptados à nova realidade. Considera o convívio
social parte importante na reintegração do paciente e sua reabilitação, com a proposta de
estabelecer um impacto do ambiente social e físico com acessibilidade.
Segundo a CIF, a doença apresentada pelo paciente representa apenas um dos dados coletados
durante a anamnese, e não deve ser utilizada isoladamente para dirigir o tratamento e a
conduta fisioterapêutica. Os pilares da CIF estão divididos em: função corporal, estrutura do
corpo, atividade social e participação social e ambiente. Por essa razão é que a doença não
deve ser vista dissociada da possibilidade de outros ganhos durante o tratamento. E o paciente
12
deve ser visto como um todo, e não como era a proposta inicial da OMS, que dividia lesão e
incapacidade em três níveis: deficiência, incapacidade e desvantagem.
De acordo com Battistella e Brito (2002), a função corporal e a estrutura do corpo estão
relacionadas com a deficiência ou com a doença. A atividade e participação retratam a
incapacidade. E os fatores ambientais apontam o impacto sobre a incapacidade, abordando os
fatores positivos e negativos.
Portanto, ao analisar a CIF de um paciente acometido por um trauma medular espinal a nível
C6, pode-se ter uma visão completa do impacto nas atividades da vida diária e de suas
limitações pela falta de um ambiente com acessibilidade. Estas prerrogativas é que tornam a
CIF de suma importância, ou seja, a possibilidade de calcular o impacto da lesão sobre o
indivíduo, sobre o ambiente em que vive e sua qualidade de vida. Para Battistella e Brito
(2002), “a CIF é o instrumento que mede a qualidade de vida pela funcionalidade e pela
condição sociocultural em que o indivíduo está inserido”.
Pode-se dizer então que, a estrutura e o conteúdo da CIF podem auxiliar o fisioterapeuta para
o registro de dados funcionais, definição dos alvos de intervenção da conduta fisioterapêutica,
facilitando a adoção de um novo protocolo para orientar a prática clínica.
O tratamento fisioterapêutico do paciente com trauma medular observa os pontos positivos,
que podem ser trabalhados para desenvolver as capacidades funcionais.
A tabela abaixo relaciona as expectativas funcionais para pacientes com trauma medular
espinal a nível C6.
Segmentos mais
Distais das Raízes
Nervosas
Inervadas e
Músculos-chave
C6
Extensor radial do
carpo
Infra- espinal
Grande dorsal
Movimentos
Disponíveis
Flexão, extensão,
rotação interna e
adução de ombro
Abdução e rotação
para cima da
escápula
Capacidades Funcionais
1.
AVD
a. Alimenta-se
b.
Veste-se
c.
Cuidados pessoais
d.
Mobilidade no leito
Peitoral- maior
(porção clavicular)
Pronador redondo
Serrátil anterior
Pronação do
antebraço
Extensão do punho
(garra por tenodese)
Equipamento e
Assistência
Necessária
Cuff universal;
Talheres entrelaçados
nos dedos;
Talheres adaptados.
Utiliza alavancas,
botões de enganchar,
zíperes ou outras
adaptações nas
roupas;
Precisa impulsionarse para estender os
membros.
Não consegue
amarrar os sapatos.
Redondo menor
Splint flexor com
dobradiça;
Cuff universal;
Equipamento
adaptativo.
Independente com o
uso de barras laterais
na cama ou um
triângulo colocado
acima da cabeça.
13
2.
Locomoção
3.
Transferência
4.
Inspeção da pele e alívio
de pressão
Cuidados com intestino
e bexiga
5.
6.
7.
Tosse com aplicação de
pressão no abdome
Dirige
Cadeira de rodas
manual com
projeções ou
superfície não
escorregadia nos
aros;
Uma cadeira de rodas
elétrica pode ser
necessária para
longas distâncias.
Independente com
prancha deslizante
em superfícies
niveladas.
Independente.
Pode ser
independente com
equipamento
dependendo da rotina
intestinal e vesical.
Independente
Automóvel com
controles manuais e
um punho em forma
de u preso à direção;
Geralmente requer
assistência para
colocar cadeira de
rodas dentro do
carro.
8. Esportes em cadeira de
Participação limitada
rodas
(ou seja, boliche,
pesca).
9. Preparo de comida
Pode ser
independente com
comidas leves
ocasionais usando
equipamento
adaptativo.
Tabela 3- Expectativas Funcionais para pacientes com Lesão Medular a nível motor C6
3.6 Objetivos funcionais do tratamento fisioterapêutico
O prognóstico funcional vai depender do tipo e do nível da lesão medular. Um trauma a nível
C6 tem grau 3 de força muscular nos extensores de punho, estão preservados os movimentos
do ombro, do braquiorradial e dos extensores radiais do punho.
Os principais objetivos funcionais são: independência na alimentação e escrita; cuidados com
a higiene pessoal (barbear-se, escovar os dentes, lavar o rosto) com adaptações que
substituam a preensão e ajudem no vestuário; adaptações para utilizar computadores;
dispositivos mecânicos para ortostatismo; locomoção com cadeira de rodas com propulsão
normal em terreno plano e para longas distâncias; pode dirigir carro adaptado; fazer
transferência adaptada com cotovelo estabilizado pela adução do ombro e hiperextensão do
14
cotovelo; rolamento e alívio de pressão; controle e manejo de bexiga; uso de talas para
promover encurtamentos funcionais; no caso de tenodese, sugerir cirurgia.
O fisioterapeuta trabalha com uma equipe multidisciplinar e precisa estar alertas às
implicações dos distúrbios emocionais e do processo de ajustamento do paciente. O paciente
passa boa parte do seu tempo em contato com o fisioterapeuta, consequentemente, ele está
mais preparado para perceber suas alterações físicas e emocionais.
Após um trauma medular espinal, a reabilitação deve ser considerada muito mais do que a
restauração física, substituição ou aceitação da perda física. Considera Trieshaman (1980), a
reabilitação é o processo “de um indivíduo aprender a viver com sua incapacidade dentro do
seu próprio meio”. Ressalta ainda que a dinâmica do processo de aprendizado “começa no
momento da lesão e continua pelo resto da vida da pessoa”.
O principal objetivo funcional para a reabilitação é a continuidade e a melhora da qualidade
de vida do paciente. Visto que, não há um momento estabelecido quando o indivíduo está
reabilitado, porque as pessoas com limitações incapacitantes estão aprendendo continuamente
e fazendo ajustes, adaptando-se ao seu meio.
A qualidade de vida acontece nesse processo de continuar o tratamento, de não desistir de
viver e entender que a abordagem interdisciplinar integrada tem seu foco nos aspectos
psicossociais da incapacidade associados às intervenções da reabilitação física. E que a
comunicação e interação com outros membros da equipe clínica multidisciplinar de
reabilitação é imprescindível para a qualidade de vida do paciente e o alvo de alcançar
excelentes resultados.
4. Metodologia
A pesquisa é qualitativa de caráter descritivo, realizada a partir de revisão bibliográfica, tendo
como foco principal o conhecimento do assunto em questão e sua aplicabilidade junto aos
pacientes vitimados por trauma medular espinal.
É sabido que o trauma medular espinal é um conjunto de situações que comprometem a
função da medula em diferentes graus de extensão. E essa compreensão se faz necessário para
uma atuação do fisioterapeuta para avaliar, intervir e iniciar a reabilitação pós-trauma, ou seja,
até 24 horas após a admissão hospitalar.
De posse de artigos publicados, literatura apropriada, a pesquisa teve como base um cuidado
rigoroso na forma com que cada autor discorria sobre o tema principal, de forma
investigadora e sobre relatos de pacientes disponíveis em revistas científicas. Da mesma
maneira, a análise de publicações do assunto em áreas afins, auxiliou num exame mais amplo
e criterioso na abordagem da pesquisa.
5. Resultados e Discussão
Psicomotricidade é uma neurociência que elabora o pensamento e o transforma em ato motor,
que coordena e organiza ações, age sobre as funções do corpo, sobre a mente, sobre o
comportamento e sobre a psiquê. Ela possibilita ao ser humano uma relação consigo mesmo,
com o outro e com o mundo que a cerca, e isso favorece conhecer melhor o seu corpo e seu
potencial através do esquema corporal. E a fisioterapia é a ciência que trata das funções do
corpo cujo objetivo neurofuncional é recuperar a funcionalidade motora e sensitiva das partes
acometidas por uma lesão.
A revisão bibliográfica em questão procurou apresentar um estudo sobre psicomotricidade no
desenvolvimento do esquema corporal em paciente vítima de um trauma medular espinal e
suas consequências. Numa abordagem simples, ficou claro que a compreensão da
15
psicomotricidade para o tratamento de uma lesão na medula é fundamental para o
entendimento do universo de situações no desenvolvimento do esquema corporal que passam
na vida e no comportamento do paciente. Ao fazer ajustes para vivenciar a nova condição de
um tetraplégico, o paciente, conta com uma equipe multidisciplinar que almeja uma qualidade
de vida digna e a resocialização do mesmo no meio ambiente em que ele (a) está inserido.
A fisioterapia como coparticipante nesse processo e sua atuação científica para a reabilitação
da função, interage com a psicomotricidade tornando o tratamento mais efetivo e com um
significado mais amplo tanto para o paciente como para o fisioterapeuta. Verificou-se nas
literaturas que durante a avaliação é importante que os aspectos emocionais, a percepção
espacial, a maneira como o indivíduo lida com sua desenvoltura e espontaneidade seja
considerada relevante para o tratamento.
O paciente deve ser visto como um todo e que suas necessidades físicas e emocionais devem
ser consideradas durante o tratamento. Pois, a interação dos conceitos teóricos concomitante à
prática das ações e reações do mesmo, tornam a reabilitação mais objetiva e a funcionalidade
recuperada em menos tempo.
6. Conclusão
O universo da pesquisa fundamentou seus argumentos a partir de uma revisão literária
criteriosa e comprovada cientificamente. Compreendeu-se que a psicomotricidade abrange
funções corporais como: o ator motor, a mente e o comportamento. Procurou-se ressaltar sua
relevância no desenvolvimento do esquema corporal, para tratamento de um paciente, vítima
de um trauma medular espinal cervical a nível motor C6. Entendeu-se com isso que o paciente
deve ser visto em sua totalidade, pois a maneira como o paciente vive, considerando os
aspectos sociais e ambientais são importantes no tratamento. Destacou-se, portanto, a
importância da aplicação da Classificação Internacional de Funcionalidade, Incapacidade e
Saúde (CIF), como critério para avaliação do paciente, tendo em vista que a mesma direciona
a possibilidade do paciente continuar inserido na sociedade, respeitando e sendo respeitado
diante das suas limitações funcionais, juntamente com suas necessidades físicas e emocionais.
Sabendo-se que um paciente, vítima de um trauma medular, precisa enfrentar desafios
biopsicossociais que interferem diretamente em sua nova condição de vida, procurou-se
interligar a psicomotricidade e a aplicação da fisioterapia como neurociências afins, cujo
objetivo, foi valorizar o trabalho conjunto para benefício e melhora da qualidade de vida do
paciente, trabalhar sua independência nas AVD’s (Atividades da Vida Diária), e sua
funcionalidade dentro da compreensão do seu esquema corporal. Considera-se de suma
importância para o avanço da neurociência, que outros trabalhos com a proposta de associar a
fisioterapia à psicomotricidade e vice-versa, sejam desenvolvidos tendo em vista a escassez de
artigos e publicações periódicas que abordem o assunto em questão e sua aplicabilidade com
mais resultados.
Referências Bibliográficas
ALVES, Ricardo C. S. Alves. Psicomotricidade
www.psicomotricialves.com. Acessado em agosto de 2012.
I.
Rio
de
Janeiro,
2007.Disponível
em:
BORGES, T.M.M. A criança em idade pré-escolar. São Paulo: Ática, 2002.
BRITO, Christina May Moran ; BATTISTELLA, Linamara Rizzo . Classificação Internacional de
Funcionalidade (CIF). . Acta Fisiátrica, São Paulo, v. 9, n. 2, p. 98-101, 2002. Disponível em:
16
https://uspdigital.usp.br/tycho/CurriculoLattesMostrar?codpub=47A2A080C464, acessado em 14-102012.
CONSELHO FEDERAL DE FISIOTERAPIA E TERAPIA OCUPACIONAL. Resolução COFFITO- 80 de 09
de maio de 1987, publicado no D. O. U. nº 093- de 21-05-87, seção 1, p 7609.
FONSECA, Vítor da. Manual de observação psicomotora: significação psiconeurológica dos fatores
psicomotores. Porto Alegre: Arte Médica, 2010.
FRANKEL, H.L. et al. The value of postural reduction in the initial management of closed injuries of the
spine with paraplegia and tetraplegia.1969.
GOLDBERG, Stephen. Neuroanatomia Clínica ridiculamente fácil. Porto Alegre: Artmed, 2010.
GOTT, L.J. Anatomy and physiology of male sexual response and fertility as related to spinal cord injury.
Baltmore: Willians & Wilkins, 1991.
HEBERT, Sizínio; XAVIER, Renato; PARDINI, Arlindo G.; FILHO, Tarcísio E. P. de Barros. Ortopedia e
Traumatologia: Princípios e Prática. Porto Alegre: Artmed, 2003.
HIGGINS, GE. Sexual response in spinal cord injured adults. Arch Sex Behav, 1979.
ISPE-GAE.Instituto Superior de Psicomotricidade e Educação e Grupo de Atividades Especializadas.
Disponível em: www.ispegae-oipr.com.br. Acessado em novembro de 2012.
LE BOULCH, Jean. O desenvolvimento psicomotor: do nascimento aos 6 anos. Porto Alegre: Artes Médicas,
1992.
LOPES, Attilio. Dicionário Ilustrado de Fisioterapia. Rio de Janeiro: Guanabara Koogan, 2009.
MACHADO, Angelo. Neuroanatomia funcional. São Paulo: Atheneu, 2000.
MANN, AM; e GOLD, EM.Psychological sequelae of accident injury.Canadian Medical Association Journal,
1966.
MULLER, E. J.; MUHR, G. Wirbelsaulenverletzungen.Sttutgart: Thieme, 1997.
O’SULLIVAN, Susan B. & SCHMITZ Thomas J. Fisioterapia: Avaliação e Tratamento. São Paulo: Manole,
2004.
OMS (Organização Mundial de Saúde). CIF (Classificação Internacional de Funcionalidade, Incapacidade e
Saúde). São Paulo: EDUSP, 2003.
ORGANIZAÇÃO MUNDIAL DA SAÚDE. CID-10; Classificação Internacional de Doenças e Problemas
Relacionados à Saúde. São Paulo: Centro Colaborador da OMS (Organização Mundial de Saúde) para
Classificação de Doenças em Português, 1993.
REDE DE HOSPITAIS DE REABILITAÇÃO SARAH. As internações por causas externas. Mapa da
Morbidade por causas externas.2009.Disponível em:<http:www.sarah.br.
RIESER, TV, et al. Orthopedic evaluation of spinal cord injury and management of vertebral fractures.
New York: Spinal Cord Injury, 1985.
SANDRI, Lorena da Silva Lemos. A psicomotricidade e seus benefícios. São Paulo: Revista de Educação do
IDEAU, 2010.
S. B. P. Sociedade Brasileira de Psicomotricidade. Disponível em: www.psicomotricidade.com.br. Acesso em
outubro de 2012.
STOKES. Maria. Neurologia para Fisioterapeutas. São Paulo: Editorial Premier, 2000.
TRIESHMAN, RB. Spinal Cord Injuries: Psychological, Social and Vocational Adjustment. New York:
Pergamom, 1980.
17
UMPHRED, Darcy A. Reabilitação Neurológica. São Paulo: Manole, 2004.
WINNICOTT, Donald W. Fisioterapia e relações humanas: Explorações Psicanalíticas. Porto Alegre: Artes
Médicas, 1994.