1
Técnicas terapêuticas no tratamento da artrite no joelho do idoso
Aldenor Beltrão Dantas1
[email protected]
Dayana Priscila Maia Mejia²
Pós-graduação em Gerontologia– Faculdade Ávila
Resumo
Este artigo tem como proposta analisar os exercícios terapêuticos no tratamento da Artrite
Reumatóide no joelho do idoso. A artrite reumatóide é alta na população de idosos. As
mulheres participam na maioria dos casos., embora a doença possa começar em qualquer
idade, caracteriza-se por um tipo de poliartrite inflamatória progressiva que atinge
inicialmente a membrana sinovial desencadeando destruição para as outras estruturas
articulares causando dor e deformidade nas mesmas. No processo do envelhecimento
ocorrem alterações no tecido ósseo, na cartilagem articular, e perda da massa muscular,
levando ao comprometimento da capacidade funcional do idoso, tendo aplicações
importantes para dependência em qualidade de vida do mesmo. O objetivo maior do
tratamento é o alívio rápido e efetivo da dor e um programa de exercício terapêuticos
adequados para o idoso, levando em consideração os aspectos do envelhecimento.
Palavras chave: Artrite reumatóide; Joelho; Tratamento. Idoso.
1. Introdução
Perracini (2009), citado por Dias (2009) o Processo de envelhecimento é acompanhado por
alterações nos sistemas musculo esquelético e osteoarticular, acarretando declínios e
comprometimento da função articular e muscular, diminuição do equilíbrio, alterações da
marcha e limitação funcional. Esses declínios causam um impacto na capacidade de realizar
as atividades de vida diária, com reflexos na independência da pessoa idosa.
De acordo com Salter (2001), somente 30% dos pacientes apresentam artrite reumatóide
branda e por isso não fazem um tratamento médico, favorecendo desse modo a cronicidade da
doença pela qual torna o prognóstico ruim. Já 50% dos pacientes são tratados se recuperam e
retornam as atividades da vida diária, e apenas 10% se tornam incapacitados.
A artrite reumatóide caracteriza-se por um tipo de poliartrite inflamatória que apresenta
exacerbações e remissões de dores articulares, deformidades progressivas que podem gerar
incapacidade permanente (SALTER, 2001).
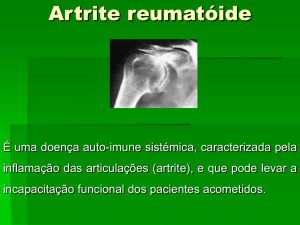
Segundo Cailliet (2001) as estruturas envolvidas pela artrite reumatóide são pequenas artérias,
tendões, bainhas, ligamentos e cápsulas articulares, sendo que na articulação do
joelho atinge principalmente cápsula e a sinóvia da cartilagem.
1
Pós-graduando em Gerontologia
Orientadora, Fisioterapeuta, Especialista em Metodologia do Ensino Superior, Mestranda em Bioética e Direito
em Saúde
2
2
Sullivan (1993) menciona que devido à quantidade relativamente grande de sinóvia no joelho,
esta e uma das articulações mais freqüentemente afetadas nos casos de artrite reumatóide. A
sinovite crônica resulta na distensão da cápsula articular, atenuação dos ligamentos colaterais
e cruzados, e destruição das superfícies articulares.
Salter (2001) descreve que a causa da artrite reumatóide é desconhecida, e que algumas
hipóteses antigas tais como infecções bacterianas, deficiências vitamínicas e desequilíbrio
hormonal foram rejeitadas devido a falta de pesquisa sólidas para sustentá-las.
A articulação do joelho é elaborada para dar mobilidade e estabilidade, ela alonga e encurta
funcionalmente o membro inferior para elevar e abaixar o corpo ou para mover o pé no
espaço. Junto com o quadril e tornozelo, ela suporta o corpo quando o indivíduo está em pé, e
é uma unidade funcional primária para atividades de andar, subir e sentar (KISNER; COLBY,
1998).
Descreve ainda que a artrite reumatóide pode afetar as articulações do joelho na articulação
tibiofemoral. Desenvolvem-se retrações e adesões nas articulações e tecidos ao redor devido à
falta de movimento sempre que a articulação é imobilizada ou engessada. (KISNER; COLBY,
1998).
Silva (1998) descreve como objetivo do tratamento o alívio da dor; aumentar ou manter a
amplitude de movimento de todas as articulações e a força muscular em geral, aumentar a
estabilidade articular e reduzir sobrecarga biomecânica em todas as articulações afetadas;
promover a independência em todas as atividades de vida diária, inclusive mobilidade no leito
e transferência, melhorar a eficiência e a segurança do padrão de marcha, e promoção da
capacidade individual orientando o paciente, família e outras pessoas envolvidas.
2. Materiais e métodos
Os dados foram obtidos através de revisões bibliográficas exploratória, livros publicados no
período do ano de 1993 a 2009 tem como método de abordagem o dedutivo e como técnica de
pesquisa a documentação indireta. Considerando as opiniões dos autores citados neste estudo,
houve um consenso no tratamento fisioterápico em associar as principais modalidades
terapêuticas a cinesioterapia (passiva e ativa) além de respeitar o curso da doença (fase agudas
e sub agudas), visando assim conseguir melhores resultados na vida do cotidiano do idoso.
3. Desenvolvimento
3.1 Conceito de doenças ostearticulares
Segundo Perracini (2009) doenças osteoarticulares são um conjunto de afecções que
acometem o sistema esquelético e as articulações, causando comprometimento da capacidade
funcional dessas estruturas, dor, alterações na arquitetura articular, lesões teciduais ósseas e
em partes moles, principalmente nas musculaturas adjacentes.
3.2 Envelhecimento do sistema osteoarticular
3.2.1 O osso
O tecido ósseo é um sistema orgânico em constante remodelação, fruto dos processos de
formação (pelos osteoblastos) e reabsorção (pelos osteoclastos). Nas duas décadas de vida,
3
predominando a formação, há incremento progressivo da massa óssea; após a soldadura das
epífises, persiste ainda predomínio construtivo ósseo, se bem que em menor ritmo atingindo o
homem sua maior massa óssea na quarta década de vida chamado pico de massa óssea. A
partir daí, praticamente estabiliza-se a taxa de formação , enquanto a de reabsorção aumenta.
Por conseguinte , passa a ocorrer perda progressiva absoluta da massa óssea até então
presente: é a osteopenia fisiológica. (FREITAS et al; 2006).
A atrofia óssea com envelhecimento não se faz de forma homogênea, pois , antes dos 50 anos
perde-se sobretudo osso trabecular (principalmente trabécular de menor importância
estrutural) e, após essa idade, principalmente osso cortical também aqui lamelas de menor
importância estrutural, localizada na superfície endosteal (FREITAS et al., 2006)
3.2.2 Sistema ósseo
Segundo Carvalho Filho et al.,(2006), o tecido ósseo apresenta-se sob dois aspectos: o
compacto e o esponjoso. Ambos se alteram no envelhecimento. Nos ossos longos, que são os
mais importantes do ponto de vista prático, o tecido compacto está concentrado na diáfise do
osso. Essa região do osso também é conhecida como cortical. O tecido esponjoso aparece nas
epífises.
No envelhecimento, a espessura do componente compacto diminui devido à reabsorção
interna óssea (CARVALHO FILHO et al., 2006).
Na parte esponjosa do idoso, há perda de lâminas ósseas em relação ao jovem, formando-se
cavidades maiores entre as trabéculas ósseas (CARVALHO FILHO et al., 2006).
Histológicamente, a cortical é formada por sistemas de lamelas concêntricas denominados
sistemas de Havers ou osteonas. Estas no jovem são regulares e com canais centrais de
tamanhos normais. No idoso, apresentam canais mais amplos, com zonas de reabsorção
interna transformando-se a compacta em uma espécie de esponja, ficando mais porosa e mais
delgada (CARVALHO FILHO et al., 2006).
Os osteócitos que controlam todo o metabolismo da matriz extracelular, diminuem em
número e atividade com envelhecimento. Com isso, o metabolismo do cálcio se desequilibra e
há perda de cálcio na matriz. Esta talvez seja a alteração mais importante que ocorre no osso
com o envelhecimento. As moléculas de cálcio estão aderidas as fibras colágenas da matriz
óssea. Com a destruição de colágeno no idoso é mais lenta do que a formação de novas
fibras, a quantidade de sais inorgânico no osso passa a ser maior do que a quantidade de
colágeno, embora haja perda real de cálcio, isto torna o osso mais quebradiço (CARVALHO
FILHO et al., 2006).
Nas articulações sinoviais (ou diartrose) ocorrem importantes alterações na cartilagem
articular. A função desta cartilagem é diminuir o atrito entre as superfícies articulares. Daí sua
aparência lisa e brilhante, e sua estrutura, adaptada a sua função. No jovem, ela é constituída
por camadas de células, os condrócitos, e uma matriz onde se encontram água, fibras
colágenas e proteoglicanas. Com o envelçhecimento, ocorrem alterações, especialmente nas
camadas superficiais da cartilagem articular: o número de células, a àgua e as proteoglicanas
diminuem, enquanto as fibras colágenas aumentam em numero e espessura. Com
consequência, a cartilagem fica mais delgada e surgem rachaduras e fendas na superfície.
Estas alterações aumentam em frequência com a idade (CARVALHO FILHO et al., 2006).
4
3.3 Sistema muscular
Cada músculo é constituído por uma parte vermelha, o ventre muscular e partes brancas, os
tendões de origem e de inserção. No ventre, encontram-se as fibras musculares, as quais
efetivamente produzem a contração muscular. Os tendões são passivos, apenas transmitindo a
força gerada no ventre para o osso. No envelhecimento, o peso do músculo diminui, o mesmo
ocorrendo com sua área de secção transversal, demonstrando perda de massa, ou seja de
células musculares. Muitas células se atrofiam e morrem. Muitas fibras musculares são
substituídas por tecido adiposo e tecido conjuntivo, ocorrendo então um aumento do tecido
adiposo e do colágeno intertirsticial no músculo do idoso (CARVALHO FILHO et al., 2006).
A perda de células musculares com a idade depende de uma série de fatores, inclusive do
grau de atividade física que o individuo desenvolve, de sua nutrição e do aspecto hereditário .
Os diferentes músculos sofrem o processo de atrofia de maneira diferente no mesmo
indivíduo. Os músculos que se usam menos se atrofiam mais, com o envelhecimento
(CARVALHO FILHO et al., 2006).
3.4. Exame
3.4.1 Laboratoriais
Freitas et al., (2006), o diagnostico de artrite reumatóide é eminentemente clinico. Entretanto,
alguns testes laboratoriais ajudam no diagnostico e no seguimento dos pacientes.
O fator reumatóide é uma imunoglobulina IgM ANTI-iGg presente em cerca de 80% dos
pacientes com artrite reumatóide de início antes dos 60 anos de idade. Na artrite reumatóide
de início do idoso, alguns estudos mostram que essa frequência varia entre 66% e 89% dos
pacientes, enquanto outros mostram uma frequência tão baixa quanto 32% (FREITAS et al.,
2006).
Outros anticorpos mais recentemente incorporado à pratica clínica é o anticorpo anti-peptídeo
citrulinado, que apresenta sensibilidade de 80% para o diagnostico de artrite reumatóide. Esse
anticorpo pode estar presente no soro dos pacientes mesmo anos antes do início dos sintomas
(FREITAS et al., 2006).
Provas de atividade inflamatória, como velocidade de hemossedimentacão e proteína C
reativa, têm importância no seguimento dos pacientes, uma vez que apresentam correlação
direta com o grau de inflamação articular. Nos pacientes com artrite reumatóide de início após
60 anos, a elevação da velocidade de hemossedimentação é mais proeminente do que na
artrite de início no jovem (FREITAS et al., 2006).
Outros achados laboratoriais que podem ser encontrados são anemia normocrômica e
normocítica, trombocite, e eosinofilia, hipergamaglobulinemia e hipocomplementemia
(FREITAS et al., 2006).
3.4.2 Radiológicos
Nas fases iniciais da doença, os raios-X de mãos e pés mostram aumento de partes moles e
Osteopenia periarticular. Erosões ósseas podem ser vistas dentro de 6 meses do início da
doença na maioria dos pacientes, ocorrendo de forma mais rápida no primeiro ano quando
comparado à doença mais tardia. Com a progressão da doença, além das erosões ocorre
5
redução dos espaços articulares, e a progressão da destruição articular tem correlação com a
evolução desfavorável da artrite reumatóide (FREITAS et al., 2006).
O ultrassom de articulação vem sendo estudado na artrite reumatóide, tendo sido
demonstrado que é sensível na detecção de sinovite e de inflamação de bainhas tendinosas,
mas apresenta limitações na detecção de erosões. Já a ressonância nuclear magnética de
articulações apresenta maior sensibilidade na detecção de erosões na artrite inicial quando
comparada ao raio X, e estudo demonstram que a presença de sinovite, erosões e tendinite
no exame inicial prediz a progressão radiológica da doença em 6 meses (FREITAS et al.,
2006).
3.4.3 Diagnostico diferencial
Na osteartrose geralmente há poucos sinais inflamatórios articulares, e manifestações
sistêmicas não estão presentes. Nas mãos, caracteriza-se pelo acometimento das
interfalangianas distais (nódulos de Heberden). O líquido sinovial é não –inflamatório, e as
erosões óssea vistas ao raio X são centrais e não marginais, como na artrite reumatóide
(FREITAS et al., 2006).
A artrite reumatóide pode se manifestar como poliartrite simétrica de acometimento de dedos
das mãos e pés. Sua frequência aumenta com a idade, e até 30% dos pacientes podem
apresentar fator reumatóide positivo. Na gota, as alterações radiológicas lembram aquelas da
artrite reumatóide. Na doença por deposição de cristais de pirofosfato de cálcio pode haver
sinovite aguda ou crônica. Além disso, muitas vezes é difícil a detecção dos cristais, o que faz
com que os pacientes sejam incorretamente diagnosticados como tendo artrite reumatóide
(FREITAS et al., 2006).
Quando pacientes idosos se apresentam com poliartrite ou
oligoartrite, a artrite
paraneoplástica deve ser considerada sendo as malignidades mais frequente associadas as de
mama e próstata. Nesses casos, há maior tendência para o acometimento de articulações das
extremidades inferiores (FREITAS et al., 2006).
A polimialgia reumática apresenta características bastante semelhantes às da artrite
reumatóide com fator reumatóide negativo de inicio no idoso, podem ambas ser parte de um
único espectro de doenças inflamatórias do idoso. O envolvimento de grandes articulações
proximais, em especial os ombros, muitas vezes torna difícil o diagnóstico diferencial.
Entretanto, enquanto pacientes com polimialgia reumática geralmente respondem rapidamente
a baixa doses de corticosteroides, isso não é geralmente visto na artrite reumatóide do idoso
(FREITAS et al., 2006).
3.5 Tratamento
O tratamento da artrite reumatóide tem como objetivos principais o alívio da dor e do edema,
a melhora da fadiga, a prevenção dos danos articulares e da incapacidade funcional e a
redução da morbidade relacionada à doença. Para isso, a intervenção precoce é de
fundamental importância (FREITAS et al., 2006).
3.5.1 Tratamento não-farmacológico
A educação do paciente quanto à natureza da doença e seu prognóstico, o aconselhamento
vocacional e o não vocacional, o aumento da auto-estima, as modificações domiciliares e no
6
estilo de vida bem como a importância da aderência no tratamento, são tópicos de grande
relevância. O manejo multidisciplinar da doença tem grande impacto, devendo ser levado em
consideração o encaminhamento precoce do paciente ao reumatologista e o apoio de terapeuta
ocupacional e fisioterapeuta. O cuidado médico apropriado inclui a cessação do tabagismo,
adequado das co-morbidades (FREITAS et al., 2006).
A imobilização de articulações individuais reduz os sintomas inflamatórios. A proteção
articular pode ser feita através de splints e órteses. Exercícios que preservem a energia e
promovam ganho de amplitude de movimento, incluindo exercícios de alongamento,
fortalecimento e condicionamento físico, estão indicados na preservação da função articular e
no aumento da força muscular (FREITAS et al., 2006).
3.5.2 Tratamento Farmacológico
As indicações terapêuticas para artrite não são diferentes para os pacientes idosos. Entretanto,
antes de se iniciar o tratamento com agentes potencialmente tóxicos deve-se leva em
consideração problemas com a função congnitiva, co-morbidades, uso de outros
medicamentos e a aderência ao tratamento (FREITAS et al., 2006).
Anti-inflamatórios não-hormonais (AINHs) atuam diminuindo rapidamente a dor e o processo
inflamatório. Entretanto a susceptibilidade a efeitos colaterais gastrointestinais, de sistema
nervoso central e renal com o uso de AINHs é maior em pacientes idosos. Recomenda-se o
uso associado de inibidor de bomba de prótons, como o Omeprazol, a essa classe de
medicação a fim de reduzir a formação de úlceras pépticas e suas complicações. Inibidores
específicos da ciclooxinase-2 apresentam efeitos anti-inflamatórios ao dos AINHs tradicionais
com menos eventos adversos gastrointestinais, mas estudos tem demonstrado um maior
número de eventos cardiovasculares com seu emprego. Uma vez que não previnem a
progressão da doença, os AINHs não devem ser usados como única modalidade terapêutica
(FREITAS et al., 2006).
Corticosteróides usados em baixas doses, como 5 a 10mh/dia de prednisona, têm rápido início
de ação, sendo importantes como drogas de segunda linha. Entretanto, deve-se ter cautela com
a osteoporose, já que indivíduos idosos têm maior propensão a queda e fraturas. Todos os
pacientes em uso crônico de corticosteroides devem receber suplementação de 1.500 mg de
cálcio e 800 UI de vitaminas D3 por dia. Pacientes com baixa massa óssea e densitometria
óssea e aqueles em uso prolongado de doses maiores que 5 mg/dia de prednisona devem ser
candidatos ao tratamento com drogas anti-reabsortivas, como os bisfosfonato, outros efeitos
colaterais que podem ocorrer com o uso crônico de cortocosteróides são: catarata, glaucoma,
úlcera péptica diabetes mellitus, hipertensão arterial, psicose e maior propensão a infecção.
Assim, apesar da melhora no controle sintomático da artrite reumatóide, o uso prolongado
dessas drogas deve ser evitado (FREITAS et al., 2006).
A fim de se evitar a progressão da doença e a ocorrência de exacerbações do processo
inflamatório, é necessário a introdução de drogas modificadoras da artrite reumatóide
(DMARD), nos casos de doença leve, com ausência de fatores de pior prognóstico deve ser
considerar a introdução de medicações com menor ocorrência, como a hidroxicloroquina e a
sulfassalazina. Monetarização periódica do fundo dos olhos, a cada 6 meses, esta indicada
com o uso de cloroquina (FREITAS et al., 2006).
3.5.3 Tratamento fisioterapêutico
7
Avaliação Fisioterapêutica
Perracini et al., (2009), para que se estabeleça um plano de cuidados fisioterapêuticos
abrangente e que contemple todos os requisitos funcionais do indivíduo com doença
osteoaticular, é mandatório que se avaliem todos os aspectos inerentes à articulação
acometida. Em virtude do impacto físico-funcional da osteoartrite, os procedimentos
relacionados à avaliação serão descritos prioritariamente em relação a essa doença, podendo
estender-se às demais afecções osteoarticular, como a osteoporose e artrite reumatoide,
resguardada, contudo, as características de especificidade de cada uma delas. Devido também,
ao impacto físico-funcional gerado pelo acometimento da articulação do joelho, esta será
descrita em maior detalhamento e poderá ser adotada como referência para as demais.
Inicialmente é importante que se resgate o histórico atual para conhecer os aspectos que
permearam o surgimento e o agravamento da doença, o que irá auxiliar na posterior
abordagem terapêutica da mesma. Nesse momento, o fisioterapeuta já estará de posse do
diagnóstico clínico da doença e dos exames radiológicos fornecidos pelo paciente. No caso
da artrite reumatoide, procurar, nos exames de imagem, possíveis áreas de deformidades
osteoarticuoares e osteopenia, aspectos característicos dessa doença, para nortea a abordagem
terapêutica quando da realização de exercícios de resistência com carga. O mesmo cuidado
deve ser observado em relação à osteoporose, para evitar possíveis iatrogenias quando da
prescrição de exercícios terapêuticos (PERRACINI et al., 2009).
Em seguida é a etapa da inspeção local dos segmentos articulares acometidos, com a
constatação do lado afetado e se for o caso, a verificação da presença ou não de edema,
crepitação articular alargamento ósseo. Avalia-se também o alinhamento articular, confirmado
pelo ângulo Q; examinam-se as estabilidades ântero-posteriores , determinadas pelos testes de
gaveta e Lackman, e látero-laterais, pelo teste de estresse em valgo e varo. Outro aspecto
importante da inspeção é avaliação da amplitude de movimento articula (ADM), que
determinará, em parte, a independência do paciente para marcha e outros requisitos funcionais
cotidiano, como subir e descer escadas, sentar e levantar de uma cadeira. Tradicionalmente , a
avaliação da ADM é feita pela goniometrio universal, com a utilização de um goniômetro
planar, que pode ser metálico ou em acrílico (PERRACINI et al., 2009).
Avaliação Funcional
As doenças osteoarticulares acometem primariamente componentes da função
musculoarticular, com amplitude de movimento, a força, o equilíbrio muscular ea estabilidade
articular, além de apresentarem outros sinais e sintomas característicos como a dor, a
crepitação e o edema. Portanto, é importante que o fisioterapeutas tenham a influência desses
componentes da função articular e seu reflexo sobre a funcionalidade global do paciente. Para
tanto, têm sido largamente utilizados questionários que são índices funcionais e que, no caso
dos joelhos, avaliam objetivamente esses componentes, que por observação direta, quer por
auto-relato dopaciente, fornecendo um indicador da gravidade e da evolução da doença. Tais
índices, em geral, combinam medidas objetivas de dor e função em diversas atividades
cotidianas. Dentre eles, destaca-se o índice de Lequesne, que é um dos mais utilizados e
recomendados como medida de avaliação da progressão da osteoartrite. A validade foi
testada confrontando-se com outros índice e escalas, mostrando boa capacidade psicométrica.
Esse instrumento avalia, por auto-relato, as características da dor, a capacidade de
deambulação de acordo com a distância percorrida e o grau de dificuldade em realizar tarefas
8
como agachar-se andar em solo irregular. O paciente idoso recebe um escore global cujos
pontos de corte permitem uma classificação da doença em leve (1 – 4 pontos), moderada (5 –
7 pontos), grave, (8 – 10 pontos) muito grave (11 – 13 pontos) e extremamente grave (>14
pontos) (PERRACINI et al., 2009).
3.6 Tratamento fisioterapêutico da artrite reumatóide
Segundo Kisner (1998) a articulação do joelho é elaborada para dar mobilidade e estabilidade;
ela alonga e encurta funcionalmente o membro inferior para elevar e abaixar o corpo ou para
mover o pé no espaço. Junto com quadril e tornozelo, ela suporta o corpo quando o individuo
está em pé, e é uma unidade funcional primária para atividades de andar subir e sentar.
Silva (1998) nos descreve como objetivo do tratamento o alivio da dor; aumentar ou manter a
ADM de todas as articulações e força muscular em geral; aumentar a estabilidade articular e
reduzir sobrecarga biomecânica em todas as articulações afetadas; promover a independência
em todas as atividades de vida diária, inclusive mobilidade no leito e transferência; melhorar a
eficiência e segurança do padrão de marcha; e promoção da capacidade individual orientando
o paciente, família e outras pessoas envolvidas.
Na fase aguda da artrite reumatóide, Silva (1998) faz algumas observações onde ele contra
indica o uso de ondas curtas e ultra-som (contínuo) e micro-ondas porque esses podem
exacerbar o processo inflamatório agravando o caso.
Segundo Thonson (1994) cita como objetivos o alivio da dor e o espasmo muscular evitar
deformidades; manter o arco de movimento nas articulações afetadas; promover o repouso nas
articulações afetadas; manter a força muscular; evitar complicações respiratórias ou
circulatórias; e reeducar a função.
Cailliet (2001) cita outros objetivos como diminuição de edema; minimização da inflamação e
redução do desconforto dos exercícios passivos e isométricos, prevenir atrofias, fraqueza e
contratura da cápsula articular.
Segundo Kottke (1994) A inflamação do joelho leva a rápida atrofia do quadríceps e fraqueza,
que minimiza a ação protetora articular do músculo chave para essa articulação crucial na sua
sustentação de peso. Possivelmente como resultado da inibição do quadríceps, dor e fraqueza
resultante, os pacientes com artrite reumatóide tende a rodar externamente do quadril, pronar
o pé e estabilizar o joelho apoiando-se no ligamento colateral medial ao invés de apoiar no
quadríceps para suportar o joelho na posição fletida instável durante a sustentação de peso.
Os exercícios isométricos de quadríceps com o joelho em flexão parcial podem ser iniciados
logo que a dor permitir. Exercícios de amplitude de movimento devem ser feitos com
assistência duas vezes por dia nos estágios agudos, e mais freqüentemente caso a contratura
persista e caso o exercício seja tolerado (KOTTKE, 1994).
3.6.1 O tratamento geral para AR no joelho discriminaremos a seguir:
Fase Aguda
Cailliet (2001) indica repouso articular, colocação de tala no joelho, compressas de gelo,
contraste frio – calor, contrações passivas e exercícios isométricos quando tolerado.
Thomson (1994) indica repouso, aparelhagem (tala), exercícios passivos, exercícios
respiratórios, hidroterapia, toalhas de gelo.
9
Silva (1998) indica repouso, crioterapia (diminuição do edema e da inflamação e para
minimizar o desconforto dos exercícios passivos e isométricos), hidroterapia (através de uso
do turbilhão) laser (nutre e melhora o fluxo sanguíneo).
Fase Subaguda ou crônica
Cailliet (2001) indica aplicação de calor local, exercícios isotônicos e com resistência.
Thomson (1994) indica exercícios isométricos (evidencia de diminuição da inflamação),
exercícios isotônicos livres e com resistência, calor (com cera, ondas curtas, compressas
quentes, reeducação da marcha (subaquática)).
Silva (1998) continuar com os exercícios mencionados na fase aguda, parafina, ultra-som,
onda curtas (analgesia localizada e aumento da circulação), cinesioterapia passiva (para
ganhar amplitude articular, aumento da elasticidade de cápsula e ligamentos), cinesioterapia
ativa assistida, livre e com pequena resistência, treinamento da marcha, orientações posturais
evitando assim deformidades.
3.6.2 Alongamentos
Comenta Kottke (1994), que os princípios básicos de evitar irritação articular através de
movimentos repetidos ou ações estressantes se aplicam ao exercício de alongamento assim
como ao de fortalecimento. Em geral, a natureza do exercício dependerá de o processo
articular ser ou não agudo. Quando a inflamação articular é grave a dor é grande, a meta de
terapia e minimizar perdas adicionais de movimento articular. Na medida em que a gravidade
da inflamação diminui, a restauração da mobilidade articular ou a preservação do movimento
articular se torna objetivo. Quando uma articulação se torna subluxada ou luxada, nenhum
exercício irá o alinhamento; mais se o mau alinhamento é devido apenas à contratura, existe
uma expectativa razoável de restauração da mobilidade articular, uma vez que as superfícies
articulares não estejam excessivamente lesadas ou desarranjadas. O exercício terapêutico em
todos os paciente com doenças articular inflamatória deve ser feito quando o paciente esta em
melhor estado.
Aumentar a flexão do joelho (alongar os extensores do joelho)
a - Paciente em decúbito ventral (Fig. A10) estabilize a pelve aplicando uma pressão para
baixo sobre as nádegas: b. segure a face anterior da tíbia distalmente e flexione o joelho do
paciente. Coloque uma toalha enrolada sob a coxa, logo acima do joelho, para prevenir a
compressão da patela contra a mesa durante o alongamento.
Precaução: O alongamento muito vigoroso dos extensores do joelho em decúbito ventral
pode traumatizar articulação do joelho e causar edema, por isso deverá tomar muito cuidado
nas articulações artríticas uma vez que a mesma esta debilitada.
10
Fig. A10 - Para aumentar flexão do joelho
(Fonte: Exercícios terapêuticos fundamentos e técnicas Kisner, 1998)
Aumentar a extensão do joelho na metade da amplitude
Coloque o paciente em decúbito ventral (Fig. A11), e coloque uma pequena toalha enrolada
sob o fêmur distalmente, logo acima da patela. b. Segura a tíbia distalmente com uma mão e
estabilize as nádegas para prevenir a flexão de quadril com a outra mão. Estenda lentamente o
joelho para alongar os flexores do joelho.
Fig. A11 - Para aumentar extensão joelho na metade da amplitude
(Fonte: Exercícios terapêuticos fundamentos e técnicas Kisner, 1998)
Aumentar a extensão do joelho no final da amplitude
a. Segure a tíbia distalmente ao joelho a ser alongado. b. estabilize o quadril colocando sua
mão ou antebraço na coxa anteriormente. Isso irá prevenir a flexão do quadril durante o
alongamento. c. aplique força de alongamento na face posterior da tíbia distalmente e estenda
o joelho do paciente (Fig. A12).
Fig. A12 - Para aumentar extensão joelho no final da amplitude
(Exercícios terapêuticos fundamentos e técnicas Kisner, 1998)
11
3.6.3 Técnicas
Flexão passiva do joelho
O paciente senta-se em uma cadeira, empurra a perna do lado acometido para trás, até onde
for possível, com a perna oposta (Fig. A1) e mantém essa posição por dez segundos. Para
retornar a posição original, o paciente engancha o pé da perna não acometida atrás do
tornozelo da perna acometida e retifica o joelho afetado sem contrair o quadríceps.
Fig. A1 - Flexão Passiva do Joelho
(Fonte: reabilitação física das lesões desportivas Andrews, 2000)
Deslizamento do calcanhar
O paciente puxa o calcanhar na direção da nádegas, flexionando o joelho; mantém essa
posição por 5 segundos; estende a extremidade inferior deslizando o calcanhar para baixo: e
mantém essa posição por 5 segundos (Fig. A2). Nos estágios subseqüentes da reabilitação o
paciente poderá segurar a perna com ambas as mãos e empurrar o calcanhar na direção das
nádegas. Durante a retificação da extremidade inferior, a pressão pode ser exercida sobre a
perna acima da patela para ajudar a recuperar a extensão.
Fig. A2 - Deslizamento do calcanhar
Fonte: reabilitação física das lesões desportivas Andrews, 2000)
Flexão ativa assistida do joelho
O paciente senta-se em uma cadeira e desliza a perna do lado afetado para trás até onde for
possível. Mantendo o pé parado, o paciente desliza os quadris para frente (Fig. A3), mantém
por 5 segundos e relaxa.
12
Fig. A3 - Flexão ativa assistida
(Fonte: reabilitação física das lesões desportivas Andrews, 2000)
Extensão passiva do joelho
O paciente estende a extremidade inferior afetada deslizando o calcanhar para baixo e utiliza
as mãos para exercer pressão sobre a perna acima da patela, tentando retificar o joelho o
máximo possível: mantém por 10 segundos; relaxa; e repete o exercício (Fig. A4a). O
paciente coloca um rolo de toalha debaixo do calcanhar e permite que a perna afetada seja
estendida com a ajuda da gravidade e uma pressão delicada exercidas pelas mãos (Fig. A4b).
Fig. A4a - Extensão passiva do joelho
(Fonte: reabilitação física das lesões desportivas Andrews, 2000)
Fig. A5b - Extensão ativa do joelho
(Fonte: reabilitação física das lesões desportivas Andrews, 2000)
Exercícios Isométricos
Segundo Kisner (1998), é uma forma de exercício que ocorre quando um músculo se contrai
sem uma mudança apreciável no comprimento do músculo ou sem movimento articular
visível. Embora não seja feito trabalho físico (força x distância), uma grande quantidade de
tensão e força resultantes são produzidas pelo músculo. Caso se deseje que ocorram mudanças
adaptativas no músculo, tais como aumento na força e resistência à fadiga, as contrações
13
isométricas podem ser mantidas contra a resistência por pelo menos 6 segundos. Isso permite
tempo para que se desenvolva um pico de tensão e as mudanças metabólicas comecem a
ocorrer no músculo com cada contração.
Adução isométrica do quadril
O paciente coloca uma toalha dobrada ou um travesseiro entre as coxas (Fig. A6), comprimi
as pernas para mantê-las firmemente juntas, mantém por 10 segundos, relaxa e repousa por 4
segundos, e repete.
Fig. A6 - Adução isométrica do quadril
(Fonte: reabilitação física das lesões desportivas Andrews, 2000)
Elevação da Perna estendida
O paciente contraí o quadríceps como em um endurecimento quadricipital, mantém a perna
estendida, levanta o calcanhar acima da mesa aproximadamente 15 cm (Fig. A7), mantém por
6 segundos abaixa a perna lentamente, relaxa completamente a coxa e repousa por 4
segundos.
Fig. A7 - Elevação da perna estendida
(Fonte: reabilitação física das lesões desportivas Andrews, 2000)
Abdução do Quadril
O paciente deita-se apoiado sobre o lado da perna não afetada, dobrando a extremidade
inferior ao nível do joelho para maior estabilidade; retifica a perna de cima; levanta para cima
na direção do teto sem rodar a perna para fora (Fig. A8); mantém por 6 segundos; abaixa a
perna lentamente; e relaxa; repousando por 4 segundos.
14
Fig. A8 - Abdução do quadril
(Fonte: reabilitação física das lesões desportivas Andrews, 2000)
Extensão do Quadril
O paciente deita-se em decúbito ventral sobre a mesa com os pés fora da borda da mesa;
levanta a perna afetada na posição estendida por cerca de 15 cm, mantendo a perna retificada
(Fig. A9); mantém por 6 segundos; abaixa lentamente até a posição de repouso; e repousa por
4 segundos.
Fig. A9 - Extensão do Quadril
(Fonte: reabilitação física das lesões desportivas Andrews, 2000)
Alongamentos
Comenta Kottke (1994), que os princípios básicos de evitar irritação articular através de
movimentos repetidos ou ações estressantes se aplicam ao exercício de alongamento assim
como ao de fortalecimento. Em geral, a natureza do exercício dependerá de o processo
articular ser ou não agudo. Quando a inflamação articular é grave a dor é grande, a meta de
terapia e minimizar perdas adicionais de movimento articular. Na medida em que a gravidade
da inflamação diminui, a restauração da mobilidade articular ou a preservação do movimento
articular se torna objetivo. Quando uma articulação se torna subluxada ou luxada, nenhum
exercício irá o alinhamento; mais se o mau alinhamento é devido apenas à contratura, existe
uma expectativa razoável de restauração da mobilidade articular, uma vez que as superfícies
articulares não estejam excessivamente lesadas ou desarranjadas. O exercício terapêutico em
todos os paciente com doenças articular inflamatória deve ser feito quando o paciente esta em
melhor estado.
15
Aumentar a flexão do joelho (alongar os extensores do joelho)
a - Paciente em decúbito ventral (Fig. A10) estabilize a pelve aplicando uma pressão para
baixo sobre as nádegas: b. segure a face anterior da tíbia distalmente e flexione o joelho do
paciente. Coloque uma toalha enrolada sob a coxa, logo acima do joelho, para prevenir a
compressão da patela contra a mesa durante o alongamento.
Precaução: O alongamento muito vigoroso dos extensores do joelho em decúbito ventral
pode traumatizar articulação do joelho e causar edema, por isso deverá tomar muito cuidado
nas articulações artríticas uma vez que a mesma esta debilitada.
Fig. A10 - Para aumentar flexão do joelho
(Fonte: Exercícios terapêuticos fundamentos e técnicas Kisner, 1998)
Aumentar a extensão do joelho na metade da amplitude
Coloque o paciente em decúbito ventral (Fig. A11), e coloque uma pequena toalha enrolada
sob o fêmur distalmente, logo acima da patela. b. Segura a tíbia distalmente com uma mão e
estabilize as nádegas para prevenir a flexão de quadril com a outra mão. Estenda lentamente o
joelho para alongar os flexores do joelho.
Fig. A11 - Para aumentar extensão joelho na metade da amplitude
(Fonte: Exercícios terapêuticos fundamentos e técnicas Kisner, 1998)
Aumentar a extensão do joelho no final da amplitude.
a. Segure a tíbia distalmente ao joelho a ser alongado. b. estabilize o quadril colocando sua
mão ou antebraço na coxa anteriormente. Isso irá prevenir a flexão do quadril durante o
16
alongamento. c. aplique força de alongamento na face posterior da tíbia distalmente e estenda
o joelho do paciente (Fig. A12).
Fig. A12 - Para aumentar extensão joelho no final da amplitude
(Exercícios terapêuticos fundamentos e técnicas Kisner, 1998)
4. Discussão e resultados
Devido a diversidade de articulações afetadas pela artrite reumatóide e sua sequência
preferencial de acometimento articular, os trabalhos literários relacionados especificamente ao
joelho artrítico foram bastante restritos não conseguindo atingir as expectativas almejáveis. É
consenso entre os autores que as modalidades terapêuticas no tratamento da artrite reumatóide
sejam elas termoterapia, laser ou hidroterapia precisam estar associadas a exercícios
cinesioterápicos (alongamento, mobilizações, fortalecimento), devendo sempre respeitar a
fase da patologia e os limites álgicos dos movimentos em que se encontra o paciente, visando
assim resultados mais satisfatórios porque favorece uma melhor readaptação funcional,
fazendo com que os movimentos do joelho volte mais próximo do normal possível por
conseguinte a melhora da marcha.
5. Conclusão
O objetivo deste trabalho é estudar os exercícios terapêuticos no tratamento da Artrite
Reumatóide no joelho do idoso. Estudar anatomia e biomecânica do joelho, pesquisar as
causas e fisiologia da Artrite Reumatóide, Identificar os sinais e sintomas da Artrite
Reumatóide, conhecer os exercícios terapêuticos e compreender os efeitos terapêuticos da
aplicação dos exercícios na Artrite Reumatóide no joelho. Tendo em vista as graves
manifestações da artrite reumatóide, sabe-se que seu tratamento é complexo por isso é crucial
que os pacientes idosos portadores dessa afecção sejam submetidos às terapias
medicamentosas coadjuvantes ao tratamento fisioterápico, permitindo assim uma melhor
eficiência no tratamento abordado. Assim a reabilitação fisioterápica será desempenhada em
prol de uma melhor qualidade de vida ao idoso, e independência nas atividades da vida diária.
Esse trabalho tem o intuito de acrescentar mais conhecimento no que diz respeito ao
tratamento da Artrite Reumatóide visando o idoso, é de suma importância que novas
pesquisas sejam realizadas, visando melhor embasamento sobre o comportamento da artrite
reumatóide em uma das mais complexas articulações do corpo humano, o joelho.
17
6. Referências Bibliográficas
ANDREWS, James; HARRELSON, Gary; WILK, Kevin. Reabilitação Física das Lesões
Desportivas. 2 Ed Rio de Janeiro: Guanabara Koogan,2000.
CAILLIET, René. Dor no Joelho. 3. ed. São Paulo: Artmed, 2001.
CARVALHO FILHO, Eurico Thomaz de. et al. Geriatria Fundamentos, Clínica e
Terapêutica. 2 ed São Paulo: Atheneu, 2006..
FREITAS, Elizabete Viana de. et al.Tratado de Geriatria e Gerontologia. 2 ed Rio de
janeiro: Guanabara Koogan, 2006.
KISNER, Carolyn; COLBY, Lynn A. Exercícios Terapêuticos – Fundamentos e Técnicas.
3. ed. São Paulo: Manole, 1998.
KOTTKE, Frederic; LEHMANN, Justus F. Tratado de medicina Física e reabilitação de
Krusen. 4 ed. São Paulo: Manole, 1994.
O´SULLIVAN, Susan B. Fisioterapia Avaliação e Tratamento. 2. ed. São Paulo: Manole,
1993.
PERRACINI, Monica Rodrigues. et al. Fisioterapia Teoria e Pratica Clínica. 2 ed Rio de
Janeiro: Guanabara Koogan, 2009.
SALTER, Robert Bruce. Distúrbios e Lesões do Sistema Musculoesquelético. 3.ed. Rio de
Janeiro: Médica e cientifica, 2001.
SILVA, Fabiano Moreira da. Artrite. Fisio&Terapia, n.9, p.12-13 Jun./ julh. 1988.
THONSON, Ann; SKINNER, Alison. Piercy, Joan. Fisioterapia de Tidy. 12º ed. São Paulo:
Santos,1994.