HOSPITAL UNIVERSITÁRIO JÚLIO MÜLLER
NÚCLEO DE VIGILÂNCIA EPIDEMIOLÓGICA HOSPITALAR
(NVEH-HUJM)
MANUAL DE VIGILÂNCIA EPIDEMIOLÓGICA
HOSPITALAR
Normas e Rotinas para Notificação & Investigação dos Agravos
de Notificação Compulsória
CUIABÁ - JUNHO/2008
1
REITORA
Profª. Drª. Maria Lucia Cavalli Neder
VICE – REITOR
Prof. Dr. Francisco José Dutra Souto
SUPERINTENDENTE
Prof. José Carlos Amaral Filho
DIRETORIA CLÍNICA
Profa. Dra. Olga Akiko Takano
DIRETORIA ADMINISTRATIVA
Adm. Jonas da Cruz Borges Assumpção
DIRETORIA DE INFORMÁTICA E INSTRUMENTAÇÃO
Elizandro Souza Braga
2
Coordenação
Prof. Dr. Cór Jesus Fernandes Fontes
Elaboração
Gisele Turíbio Schutze Mura
Márcia Beatriz Cattini de Mello
Márcia Hueb
Maria da Guia Sene
Colaboradores
Soraya Biana Rezende
Andréa Barbieri de Barros
Giovana Volpato Pazin
Digitação
Ana Paula Silva e Silva
Capa
Anne Artes Comunicação Visual
3
Sumário
Apresentação................................................................................
7
1. Introdução ................................................................................
8
2. Procedimentos gerais para a Notificação e Investigação 10
dos Agravos de Notificação .......................................................
3. Orientações gerais sobre a Vigilância Epidemiológica dos
Agravos de Notificação.
3.1. Botulismo ..............................................................................
13
3.2. Cólera ....................................................................................
14
3.3. Coqueluche ...........................................................................
15
3.4. Dengue ..................................................................................
15
3.5. Difteria ...................................................................................
16
3.6. Doença de Chagas ...............................................................
17
3.7. Doença Invasiva por H. Influenzae B (DIHiB) ....................
18
3.8. Doença Meningocócica .......................................................
19
3.9 DTA .........................................................................................
21
3.10 Encefalite por Arbovirus ..................................................... 22
3.11 Esquitossomose .................................................................. 23
3.12 Febre amarela ......................................................................
24
3.13 Febre maculosa ...................................................................
25
3.14 Febre Tifóide ........................................................................
26
3.15 Hanseníase ..........................................................................
26
3.16 Hantavírus ............................................................................
27
3.17 Hepatites Virais ...................................................................
28
3.18 Infecção pelo HIV ................................................................
30
4
3.19 Critérios de definição de AIDS em indivíduos com ..... 31
13 anos ou mais.
3.20 Critérios de definição de AIDS em indivíduos menores 32
.. 13 anos.
3. 21 HIV em Gestantes ...............................................................
33
3. 22 HIV em RN de Mãe HIV (+) .................................................
36
3. 23 Crianças com idade maior ou igual há 18 meses ...........
37
3. 24 Leishmaniose Tegumentar ................................................
38
3.
25
Leishmaniose
.......................................................
Visceral 38
3. 26 Leptospirose .......................................................................
39
3. 27 Malária .................................................................................
39
3. 28 Paralisia Flácida Aguda ou PFA .......................................
40
3. 29 Peste ....................................................................................
41
3. 30 Poliomielite .........................................................................
41
3. 31 Raiva ....................................................................................
44
3. 32 Rubéola Adquirida .............................................................
46
3. 33 Sarampo ..............................................................................
46
3. 34 Sífilis Congênita .................................................................
47
3. 35 Síndrome da Rubéola Congênita ......................................
49
3. 36 Tétano Acidental ................................................................
50
3. 37 Tétano Neonatal .................................................................
51
3. 38 Tracoma ..............................................................................
51
3. 39 Tuberculose ........................................................................
52
3. 40 Acidente com material de Risco Biológico? Saiba ......... 55
como proceder.
3. 41 CRIES – Centro de Referências em Imunobiológicos .... 57
5
Especiais.
3. 42 Procedimento para coleta, acondicionamento e ........ 61
transporte de amostras biológicas – MT Laboratório.
3. 43 Anexos ................................................................................
6
64
APRESENTAÇÃO
Núcleo de Vigilância Epidemiológica Hospitalar do Hospital
Universitário Julio Muller (NVEH-HUJM), tem como principal objetivo
responsabilizar-se pela informação e proposição de ações de saúde
coletiva no âmbito hospitalar, integrando os diferentes setores da
instituição para:
a) a promoção e a integração ensino-serviço dentro da
instituição, desenvolvendo atividades práticas de vigilância
epidemiológica em ação conjunta com professores, técnicos e
alunos.
b) o compromisso de realizar notificações qualificativas sobre
eventos adversos qualidade dos produtos e garantir uma maior
segurança para pacientes e profissionais da saúde.
c) a definição de indicadores operacionais e de resultados
sobre as suas atividades de vigilância epidemiológica hospitalar.
Para o alcance desses objetivos, o NVEH-HUJM estabelece as
presentes normas de rotinas de funcionamento da vigilância
epidemiológica hospitalar no âmbito do HUJM.
O NVEH (Núcleo de Vigilância Epidemiológica Hospitalar)
está instalado nas dependências do Ambulatório III do HUJM no
endereço: Rua Luiz Phellipe Pereira Leite, S/N°, ba irro Alvorada.
Fone (65) 3615-7253 e/ou 9207-2436.
Este Manual tem como objetivo orientar sobre a suspeita,
investigação específica e o modo de notificação das doenças de
notificação compulsória que por ventura venham a ocorrer no âmbito
do HUJM, bem como orientar para outras práticas de vigilância
epidemiológica relevantes no âmbito de um hospital universitário. No
que diz respeito a suspeita, são levantados sintomas de maior
importância e destacados os antecedentes epidemiológicos.
Não é objetivo deste guia revisar a etiopatogenia, nem
tampouco todo o conjunto de manifestações clínicas e orientação
terapêutica. São destacados os exames subsidiários necessários
para a confirmação do caso (o impresso para solicitação, a coleta e o
7
fluxo). Este Manual foi baseado no Guia de Vigilância Epidemiológica
do Ministério da Saúde.
INTRODUÇÃO
A Lei Orgânica da Saúde – n° 808/90 define:
Vigilância Epidemiológica – “É o conjunto de ações que
proporcionam o conhecimento, a detecção e a prevenção de
qualquer mudança nos fatores determinantes e condicionantes da
saúde individual e coletiva, com a finalidade de recomendar e adotar
medidas de controle ou prevenção”.
A observação contínua da ocorrência de agravos em
determinada população confere a análise de sua distribuição
segundo tempo, lugar e pessoa, podendo desta forma, detectar
epidemias, fazer análise de suas tendências, subsidiando assim, o
planejamento em saúde. Um serviço de Vigilância Epidemiológica
bem estruturado tem condições de captar, consolidar e analisar as
informações obtidas, delineando em uma área geográfica o processo
saúde-doença, gerando indicadores de acompanhamento para agir
de modo e tempo oportuno.
O Ministério da Saúde pela Portaria GM/n°2529, de 2 3 de
Novembro de 2004, instituiu o Subsistema Nacional de Vigilância
Epidemiológica em Âmbito Hospitalar, integrado o Sistema Nacional
de Vigilância Epidemiológica. O HUJM em 10 de Outubro de 2005
mediante a portaria acima cria o Núcleo de Vigilância Epidemiológica
do hospital.
Quais as Atribuições do Núcleo Epidemiológico Hospitalar?
•
Notificação de doenças e agravos
•
Busca ativa
•
Investigação de doenças e agravos
•
Participação em investigação de surtos
•
Consolidação, em análise e divulgação da informação
•
Promoção de integração entre setores afins do hospital
•
Monitoramento
8
•
Realização de estudos epidemiológicos
•
Avaliação das ações de VE por meio de indicadores
•
Participação em atividades de imunização
•
Atuação como campo de estágio
•
Outras atividades
•
Recomendação e promoção das medidas de controle
•
Retroalimentação
•
Vigilância das doenças não transmissíveis
•
Vigilância Sentinela
Como se procede esta notificação?
Busca Ativa
A busca ativa consiste em visitas periódicas aos domicílios e
unidades detectando casos que não chegaram aos serviços ou que
deixaram de ser notificados pelos mesmos. A busca ativa pode ser
estrita a um domicílio, rua ou bairro, unidades de saúde, ou ainda,
ultrapassar barreiras geográficas de municípios ou estados,
conforme as correntes migratórias ou características dos NVE, a
busca ativa deve ser de rotina nos locais de atendimento da própria
unidade: enfermarias, P.A.A, ambulatórios, laboratórios, Unidade de
Tratamento
Intensivo-UTI,
Farmácia,
SVO
e/ou
outros
departamentos da unidade.
Qual o destino dos dados obtidos?
Fluxo da Notificação
O fluxo da notificação adotado deve seguir da unidade de
saúde, após serem inseridos dos SINAN NET (Sistema de
Informação de Agravos de Notificação), para a Secretaria Municipal
de Saúde, e esta se responsabiliza por enviá-los para a Secretaria
Estadual de Saúde (SES-MT), com posterior envio para a Secretaria
de Vigilância em Saúde do MS.
9
PROCEDIMENTOS GERAIS PARA A NOTIFICAÇÃO
INVESTIGAÇÃO DOS AGRAVOS DE NOTIFICAÇAO
E
Como notificar:
Em caso de suspeita:
- solicitar Ficha de Notificação do SINAN ao Nucleo de Vigilância
Epidemiológica (NVE/HUJM)
- preencher a Ficha de Notificação pelo interno ou residente ou
membro do NVE/HUJM;
- encaminhar a Ficha de Notificação devidamente preenchida ao
Núcleo de Vigilância Epidemiológica
- nos casos de notificações imediatas deverá comunicar ao
Nucleo de Vigilância Epidemiológica (NVE/HUJM) para que
medidas sejam tomadas;
Obs.: O envio das fichas deve ser o mais breve, pois temos prazos
para encaminhamento a SMS.
Em caso de confirmação dos agravos:
- solicitar as Fichas de Notificação e Investigação Epidemiológicas
do SINAN ao Nucleo de Vigilância Epidemiológica (NVE/HUJM)
- preencher as Fichas de Notificação e Investigação pelo interno ou
residente ou por um membro do NVE/HUJM;
- encaminhá-la ao núcleo de vigilância epidemiológica;
- nos casos de notificações/ investigação imediata, deverão
comunicar ao Núcleo de Vigilância Epidemiológica do HUJM, pelo
telefone 3615-7253 e/ou 9207-2436.
Obs.:
Todas
as
fichas
de
notificação/investigação
epidemiológica serão encaminhadas à Secretaria Municipal de
Saúde para os devidos encaminhamentos. Uma cópia dessas
fichas deverá ser mantida no NVEH-HUJM, para posterior
10
análise e elaboração de relatórios.
São doenças de notificação imediata:
Botulismo
Carbúnculo
Cólera
Difteria
Febre Amarela
Febre Tifóide
Febre Maculosa
Doença Meningocócica
Meningite Aguda
Hantavirose
Peste
Poliomelite
Paralisia Aguda Flácida
Raiva Humana
Rubéola
Sarampo
Varíola
Tularemia
São doenças de notificação (não imediata) e investigação
epidemiológica:
Acidente por animais peçonhentos
AIDS/SIDA
Atendimento anti-rábico humano
11
Coqueluche
Dengue
Doença de Chagas Aguda
Efeitos adversos pós-vacinais
Hanseníase
Hepatites virais agudas e crônicas
HIV positivo em gestantes, puérperas e crianças (expostas ao risco
de transmissão vertical).
Leishmaniose tegumentar e visceral
Leptospirose
Sífilis congênita
Síndrome de rubéola congênita
Tétano acidental e neonatal
Doenças apenas de notificação
Caxumba
Desnutrição grave
DST
Esquistossomose (área não endêmica)
Intoxicação alimentar
Varicela
Viroses
Malária
Tuberculose
12
ORIENTAÇÕES
GERAIS
SOBRE
A
VIGILÂNCIA
EPIDEMIOLÓGICA DOS AGRAVOS DE NOTIFICAÇÃO
BOTULISMO
Como suspeitar:
TGI: vômitos, constipação ou diarréia associados a alterações
neurológicas.
Alterações Neurológicas: instalação aguda, alterações visuais,
flacidez palpebral, modificações da voz, distúrbios da deglutição,
flacidez muscular generalizada, agitação psicomotora.
Antecedentes de risco: ingestão de alimentos sem cocção prévia,
tais como embutidos de carnes ou conservas em lata e vidro
(palmitos, aspargos, cogumelos, alcachofra, doces, peixes, frutos
do mar) especialmente acondicionados em embalagens
submetidas a vácuo.
Como investigar:
Pesquisa da toxina no sangue: colher 10 ml de sangue o mais
precocemente possível antes da administração do soro (*).
Isolamento do Clostridium botulinum em fezes ou material obtido
do ferimento (*).
(*) Solicitar ao NVE_HUJM o meio de transporte e formulários
adequados para a investigação.
Obs.: para diagnóstico diferencial solicitar de rotina coprocultura.
Como Notificar:
O médico ao se deparar com quadros neurológicos abruptos, em
adultos geralmente saudáveis, e com história de ingestão de
alimentos suspeitos (conservas em latas ou vidros de palmitos,
embutidos, ou compotas) deve notificar imediatamente a suspeita de
Botulismo ao Núcleo de Vigilância Epidemiológica Hospitalar /HUJM
(fone: 3615-7253 e/ou 92072436).
13
COLERA
Como suspeitar:
A) Pessoa proveniente de região onde está ocorrendo cólera,
que no prazo máximo de 10 dias (*) apresente diarréia aguda
com fezes líquidas e sem sangue, de início súbito.
B) B) Pessoa comunicante de indivíduo que tenha chegado aos
últimos 30 dias (**) de região onde está ocorrendo cólera
endêmica ou epidemicamente, que passe a apresentar
diarréia aguda com fezes líquidas e sem sangue, de início
súbito.
C) Pessoa com 5 ou mais anos de idade que apresente diarréia
aguda com fezes líquidas e sem sangue, de início súbito.
Como investigar:
a) Colha swab anal, encaminhe ao MT-Laboratório para setor de
microbiologia no meio de transporte específico (Cary Blair), com
pedido específico e xérox da notificação.
b) Solicite para investigação complementar exame a fresco de fezes
(AF) e coprocultura (COPROROT).
Obs.: as amostras devem ser colhidas antes da administração de
antibiótico ao paciente.
Como notificar:
Em caso de suspeita, notifique ao NVEHUJM pelo meio mais rápido
possível, no dia do atendimento (ramal 7253). Aos finais de semana
e à noite, comunique pelo telefone 9207-2436.
14
COQUELUCHE
Como suspeitar:
Toda pessoa que, sem outra causa aparente, independente do
estado vacinal, apresentar quadro de infecção de vias aéreas
superiores há pelo menos duas semanas, com uma ou mais das
seguintes manifestações: tosse paroxística, gemido inspiratório,
vômitos pós-tosse.
E em criança menores de um ano, episódios de cianose e crises
de apnéia.
Em surto - considere suspeito, paciente com sintomas de vias
aéreas que tem contato mútuo com um caso de coqueluche.
Como investigar:
Cultura para Bordetella pertussis (colher swab de nasofaringe)
maior positividade na fase catarral ou no início do paroxismo.
Impresso do MT-Laboratório
Avisar o Laboratório do HUJM e NVE antes da coleta para
disponibilizar o meio de transporte CHARCOAL (Reagan-Love)
Como fazer a prevenção:
• No ambiente hospitalar precauções para transmissão por
gotículas - Isolamento respiratório, por cinco dias após iniciar o
antibiótico.
Como notificar:
• Em caso de suspeita, notifique ao NVEHUJM pelo meio mais
rápido possível, no dia do atendimento (ramal 7253). Aos finais de
semana e à noite, comunique pelo telefone 9207-2436.
DENGUE
Como suspeitar:
Toda pessoa com doença febril aguda com duração máxima de
07 dias, acompanhada de pelo menos dois dos seguintes
sintomas: cefaléia, dor retro-orbitária, mialgia, artralgia,
prostração, exantema.
Antecedente de ter estado nos últimos 15 dias em área onde
15
esteja ocorrendo transmissão de dengue ou tenha presença do
Aedes aegypti.
Como notificar:
Em caso de suspeita, notifique o NVE o mais rápido possível, no dia
do atendimento (ramal 7253). Aos finais de semana ligar 92072436.
Como investigar:
Sorologia: colher (10 ml) a partir do 5º dia de doença (MACELISA IgM). Caso o Laboratório do HUJM não esteja realizando
o exame, encaminhar para MT-Laboratório com xérox da
notificação e impressos específicos do laboratório.
Pesquisa de Vírus (encaminhar material para MT Laboratório).
Tem sido feita somente em situações especiais (discutir com
NVE-HUJM, fone 3615-7253)
DIFTERIA
Como suspeitar:
Febre, comprometimento acentuado do estado geral e uma ou
mais das seguintes manifestações:
Placas branco-acinzentadas bastante aderentes, com pequeno
halo de hiperemia em amigdalas e/ou palato e/ou pilares.
Aparecimento, após quadro amígdaliano, de miocardite ou
comprometimento de nervos periféricos.
Aumento do volume dos gânglios cervicais com edema
periganglionar; amigdalite que não respondeu aos tratamentos
habituais com grande comprometimento do estado geral.
Como investigar:
Bacterioscopia direta não tem valor diagnóstico.
Swab nasal e de orofaringe semeado em meio específico (meio
de cultura PAI): colher material da borda da pseudomenbrana,
não da região central (não remover a pseudomembrana);
material de lesões cutâneas, conjuntivais pode ser colhido.
Para realização dos exames específicos, enviar material ao MT
Laboratório com xérox da notificação.
Como prevenir: Encaminhe para vacinação tríplice crianças com 2,
16
4, 6 meses de idade reforços com 15 meses e 5 anos.Encaminhe
para vacinação com dupla adulto (difteria e tétano) adultos a cada 10
anos.
Como notificar: Em caso de suspeita, notifique ao NVE-HUJM pelo
meio mais rápido possível, no dia do atendimento (ramal 7253). Aos
finais de semana e à noite, comunique pelo telefone 9207-2436.
DOENÇA DE CHAGAS
Como suspeitar: Presença de miocardite (traduzível pelo ECG),
associado à manifestação sistêmica de febre, mal estar geral,
cefaléia, edema, hiporexia, hipertrofia de linfonodos. Pode ocorrer
hepatoesplenomegalia. Quando existe porta de entrada pode estar
presente o chagoma de inoculação ou sinal de Romana (ocular).
Apenas a forma aguda deve ser notificada. Portanto, todo caso
suspeito de Doença de Chagas Aguda, ou Doença de Chagas
transfusional (ou acidental) deve ser notificado.
Informações disponíveis nos Manuais do Ministério da Saúde que
foram encaminhados aos Departamentos. Se necessário, solicitar
novo exemplar ao NVE-HUJM (ramal 7253 e/ou 92072436).
Como investigar:
Os dados epidemiológicos, idade do paciente, os exames
sorológicos, ECG e radiológicos, em geral, permitem a perfeita
caracterização dessa entidade clínica.
O exame parasitológico é a técnica mais simples, realizada através
de gota fresca de sangue (microscopia direta) ou pela técnica de
gota espessa corada, como empregada pela malária. O exame
parasitológico direto através de hematoscopia, deve ser repetido 3 a
4 vezes ao dia por vários dias, diante da suspeita clínica. Realização
de ELISA IgM pode ajudar no diagnóstico, mas a confirmação da
fase aguda só é feita pela presença do parasita em sangue
periférico.
Há outros métodos para diagnóstico como Hemaglutinação indireta,
Imunofluorescência indireta e Elisa, mais empregados no diagnóstico
17
dos casos crônicos.
Como notificar:
Apenas a forma aguda deve ser notificada. Portanto, todo caso
suspeito de Doença de Chagas Aguda, ou Doença de Chagas
Transfusional (ou acidental) deve ser notificado e encaminhado para
NVEHUJM ou contactar pelos telefones 7253 e/ou 92072436.
DOENÇA INVASIVA POR H. Influenzae B (DIHiB)
Como suspeitar:
Crianças < de 5 anos que não completaram a série primária de
vacinação para HiB( Síndrome infecciosa, celulite, meningite,
artrite séptica, bacteremia , empiema, pericardite, osteomielite,
abscesso cutâneo, epiglotite, pneumonia). A maior incidência de
DIHiB ocorre em crianças de 3 meses a 3 anos. Epiglotite é rara
em crianças menores de 12 meses.
Fatores predisponentes à DIHiB: doença falciforme, asplenia,
infecção pelo HIV, imunodeficiências e neoplasias.
Como investigar:
Bacterioscopia e cultura de LCR, líquido pleural, aspirado de
ouvido médio na dependência da apresentação clínica.
Contra-imunoeletroforese no LCR ou outros materiais.
Rx na epiglotite.
Como prevenir:
Indique vacinação contra DIHiB a partir de 2 meses de idade
Indique quimioprofilaxia com rifampicina para:
Contatos íntimos de creche ou pré-escola com idade < 24 meses
e diante da ocorrência de um segundo caso confirmado deve-se
estender a quimioprofilaxia para todos, inclusive adultos.
Contatos domiciliares, inclusive adultos, somente em caso de
haver na mesma residência outra criança com idade < 4 anos.
Dose de rifampicina: adultos: 600mg/dia - 4 dias crianças: < 1
mês - 10mg/kg/dia - 4 dias 1 mês-12 anos - 20mg/kg/dia -
18
máximo 600mg/dia.
Como notificar:
• Todo caso suspeito deve ser comunicado, pelo meio mais rápido
possível, ao NVEHUJM (ramal 7253 ou 92072436).
DOENÇA MENINGOCÓCICA
Como suspeitar quando houver:
Síndrome infecciosa e/ou síndrome de hipertensão intracraniana
e/ou síndrome radicular.
Em lactentes: a clínica geralmente é de septicemia com
diminuição da sucção, vômitos, transtornos sensoriais, aumento
do tônus e convulsões. Pode haver abaulamento de fontanela.
50 a 60% dos casos de doença meningocócica têm lesões
hemorrágicas cutâneas, petéquias, equimoses ou sufusões
hemorrágicas.
Como investigar:
- colher líquor o mais rápido possível;
- solicitar citologia, bioquímica, bacterioscopia e cultura;
- contra-imunoeletroforese do líquor;
- colher amostra de sangue para Hemocultura: 3 amostras;
- solicitar contra-Imunoeletroforese.
Colher fragmento de pele (biópsia da lesão hemorrágica):
bacterioscopia e cultura do raspado das lesões. O material deve ser
obtido raspando-se a lesão com o lado cego de um estilete, até o
aparecimento de um fluído.
19
OUTRAS MENINGITES
Como suspeitar:
Febre
Sinais meníngeos
Antecedente de TCE, otite, sinusite, uso de drogas injetáveis,
infecção pelo HIV.
Como investigar:
Exame físico detalhado com avaliação de fundo de olho, avaliar
a presença de sinais de localização.
Antecedente de risco.
Coleta de LCR: Exame realizado
• quimiocitológico
• cultura (líquor, sangue, petéquias ou fezes)
• contra-imunoeletroforese cruzada (líquor ou soro)
• aglutinação pelo látex (líquor ou soro)
Como atuar na PREVENÇÃO:
Instituição imediata de precauções para transmissão por
gotículas; manutenção das precauções para as infecções
bacterianas sem agente identificado ou por meningococo ou por
HiB por 24 h a partir do início do tratamento.
Como prevenir:
Recomendada para contatos íntimos do caso: rifampicina a cada
12 horas por dois dias: adultos (600 mg/dose), crianças abaixo
de 1 mês: 5 mg/kg/dose, de 1 mês-12 anos: 10 mg/kg/dose
(máximo 600 mg/dose).
Instituição imediata de precauções para transmissão por
gotículas.
Como notificar: Todos os pacientes que apresentem LCR com
alterações nos parâmetros citoquímicos devem ser notificados,
independente do resultado da bacterioscopia e cultura.
20
Comunicar: o Sistema de Vigilância Epidemiológica Hospitalar pelo
meio mais rápido possível, no dia do atendimento (NVE/HUJM ramal: 7253). Final de Semana e à Noite (Cel – 9207-2436).
DOENÇAS TRANSMITIDAS POR ALIMENTOS (DTAS)
-
EXAME: coprocultura (Fezes
enteropatogênicas) (Papel Fitrol)
SETOR: Parasitologia
MATERIAL:
para
cultura
de
bactérias
1- Swab retal: Introduzir o swab na ampola retal comprimindo-o,
em movimentos rotatórios suaves, em toda a extensão da
ampola. Inocular no meio de transporte.
2- Fezes in natura
3- Swab fecal: Recolher parte das fezes com auxílio de um
swab.Introduzir o swab no meio de transporte Cary- Blair ou
água peptonada alcalina ou Recolher entre 3 a 5 gramas de
fezes, diarréicas ou não, em recipiente de boca larga, limpos
e/ou esterilizados (não utilizar substâncias químicas). Evitar
recolher amostras fecais contidas nas roupas, superfícies de
camas ou chão.
-
PERÍODO DE COLETA: Na fase ativa da doença. A semeadura
deve ser realizada imediatamente após a coleta.
-
ACONDICIONAMENTO: Tubo de água peptonada alcalina (ph
8.4-8.6) ou meio de Cary Blair. Espalhar as fezes diarréicas ou
emulsionadas em água em 2/3 de uma das superfícies do papel,
com auxílio de um fragmento de madeira ou outro material
disponível Acondicionar as tiras de papel de filtro em invólucros
plásticos, Colher a amostra, tampar e observar a umidade (a
amostra só é válida enquanto o papel de filtro se mantiver úmido).
21
-
TRANSPORTE: Processar as amostras acondicionadas em tubos
de água peptonada alcalina até 12 horas após a coleta, O meio
de transporte Cary-Blair conserva, até 4 (quatro) semanas,
numerosos tipos de bactérias inclusive vibriões. No entanto,
como o swab, retal ou fecal, contém outros microrganismos da
flora normal, recomenda-se processá-lo de 24 a 72 horas após a
coleta (a 30ºC), ou até 7 (sete) dias, se mantido sob refrigeração
(4 a 8ºC).
COLETA E ARMAZENAMENTO CONFORME ORIENTAÇÕES DO MT
LABORATÓRIO ANEXO NO FINAL DESTE MANUAL.
ENCEFALITE POR ARBOVIRUS
Denomina-se arboviroses as doenças causadas por um grupo
de bunyavírus denominados arbobunavírus. Têm importante papel na
transmissão os artrópodes hematófagos. As entidades clínicas
relacionadas compreendem: encefalite de St. Louis, encefalite eqüina
oeste e leste, e outras arboviroses que também podem cursar com
encefalites como dengue, febre amarela e Mayaro. Outros agentes
relacionados: West Nile, vírus Roccio, Oropouche.
Como suspeitar: Paciente com quadro de febre alta, exantema,
artralgia, congestão conjuntival, cefaléia, vômitos, alteração de
marcha e equilíbrio e outras alterações neurológicas. Líquor com
aumento de proteínas e aumento de celularidade a custas de
linfomononucleares.
Tendência a ocorrer em surtos. Paciente com história epidemiológica
de contato estreito com ambiente silvestre.
Como Investigar: Coletar sangue e líquor para isolamento viral até o
3º dia do início dos sintomas conforme orientação do NVE.
Nos casos suspeitos de dengue com sorologias IgM negativos testar
o soro para St Louis.
22
ESQUISTOSSOMOSE
Como suspeitar:
Esquistossomose Aguda: após 3 a 7 sem da exposição, febre,
anorexia, dor abdominal e cefaléia, com menor freqüência o
paciente pode referir diarréia, náuseas, vômitos, tosse seca; ao
exame físico pode apresentar hepotoesplenomegalia e
geralmente eosinofilia acentuada.
Forma intestinal: em geral assintomática.
Forma hepato-esplênica: paciente de áreas de alta
endemicidade.
Forma hepato-intestinal.
Como investigar:
Realização de parasitológico de fezes pelo método Kato-Katz.
Ultrassonografia abdominal.
Biópsia retal ou hepática, apesar de não estar indicado para
utilização na rotina, pode ser útil em casos suspeitos, na
presença de exame parasitológico de fezes negativo.
Como prevenir:
Identificação, tratamento e controle de tratamento adequado dos
portadores de S. mansoni.
Modificação das condições de transmissão (educação em saúde,
saneamento ambiental nos focos).
Como notificar: Todo caso confirmado ao NVE-HUJM pelo ramal
7253 ou 92072436.
23
FEBRE AMARELA
Como suspeitar:
Procedência de áreas endêmicas: região Amazônica, CentroOeste e região pré-amazônica do Maranhão. Países da América
do Sul (Venezuela, Bolívia, Equador, Colômbia e Peru) e países
endêmicos da África, acompanhado de síndrome febril, ictérica
ou hemorrágica.
Como investigar
Sorologia (MAC-ELISA IgM): solicitar impresso do MT
Laboratório, colher 10 ml de sangue, após o 5º dia de doença.
Isolamento de Vírus: colher 5 ml de sangue, enviar
imediatamente ao MT Laboratório para acondicionamento,
solicitar no impresso do MT Laboratório, até o 5º dia de doença
ou enquanto permanecer a febre.
Fragmento de tecido de necrópsia (coração, figado, rins, baço,
linfonodo e cérebro) armazenado em frasco estéril com formalina
tamponada a 10%. Colher material no máximo até 12 horas após
o óbito.
Como tratar:
Medidas de suporte. Não há tratamento específico ATUE NA
PREVENÇÃO Encaminhe para vacinação anti-amarílica indivíduos
que viajarão para áreas endêmicas, com pelo menos 10 dias antes
da viagem (revacinação a cada 10 anos).
Como notificar: Em caso de suspeita, notifique ao NVE-HUJM pelo
meio mais rápido possível, no dia do atendimento (ramal 7253). Aos
finais de semana e à noite, comunique pelo telefone 9207-2436.
24
FEBRE MACULOSA
Como suspeitar:
Febre, mialgia, cefaléia, exantema, e /ou vasculite.
Procedência ou atividade em área endêmica (região do rio
Jaguari e rio Camanducaia - Pedreira, Jaguariúna, Joaquim
Egídio).
Contato com carrapato e /ou contato com eqüinos e capivaras e
seus logradouros (período de incubação de 2 a 14 dias, média 7
dias).
Como investigar:
- cultura para Rickettsia rickettssia:
- sangue: 2 ml de sangue em flaconete estéril. Aguardar a retração
do coágulo. Adicionar meio BHI (Brain Heart Infusion) e
acondicionar em freezer a -70oC. Solicitar ao NVEH para
encaminhamento ao laboratório de referência.
- biópsia das lesões petequiais: colocar o fragmento em flaconete
estéril com 1 ml de meio de cultura BHI e acondicionar em freezer
-70oC. Solicitar o material no NVEH. (solicitar o exame cultura
para Rickettsia).
Sorologia para febre maculosa: Solicitar 02 amostras com
intervalo de 10-14 dias. Colher 10 ml em tubo seco e encaminhar
ao MT Laboratório ( FICHAS EM ANEXO).
Como notificar: Em caso de suspeita, notifique ao NVE-HUJM pelo
meio mais rápido possível, no dia do atendimento (ramal 7253). Aos
finais de semana e à noite, comunique pelo telefone 9207-2436.
25
FEBRE TIFÓIDE
Como suspeitar:
Paciente com febre persistente, acompanhada ou não dos
seguintes sintomas: cefaléia, queda do estado geral, manchas
rosadas no tronco (roséolas tíficas) diarréia ou constipação
intestinal, hepatoesplenomegalia.
Antecedentes epidemiológicos de ingestão de água ou alimentos
com risco de contaminação com material fecal ou contato com
caso confirmado.
Manifestações leves e atípicas podem ocorrer.
Como investigar:
Hemoculturas (de preferência nas duas primeiras semanas de
doença) (HEMO - 3 amostras).
Coprocultura (colher entre a 2ª e 4ª semana de doença)
(COPROROT).
Reação de Widal (WIDAL): 2 amostras com intervalo de 15 dias.
Hemograma, perfil hepático.
Sorologia colher 10 ml, enviar ao MT Laboratório com xérox da
notificação e impressos específicos.
Como notificar: Em caso de suspeita, notifique ao NVE-HUJM pelo
meio mais rápido possível, no dia do atendimento (ramal 7253). Aos
finais de semana e à noite, comunique pelo telefone 9207-2436.
HANSENIASE
Como suspeitar:
Lesões de pele com alteração de sensibilidade (anestesia,
parestesias, manchas hipocrômicas, com ou sem diminuição da
sudorese e rarefação de pelos; placas eritematosas, eritematohipocrômicas, bem delimitadas, hipo ou anestésicas com
comprometimento de tronco nervoso;
Lesões pré faveolares (eritematosas planas com centro claro).
26
Lesões faveolares (ertematopigmentares de tonalidade
ferruginosa ou pardacentra) apresentando alterações de
sensibilidade;
Eritema e infiltração difusos, placas eritematosas infiltradas e de
bordas mal definidas, tubérculos e nódulos, madarose, lesões de
mucosa, com alteração de sensibilidade.
Acometimento de nervo(s) apresentando espessamento neural
acompanhado de alterações de sensibilidade.
Como investigar:
- exame dermato-neurológico do paciente;
- examinar aspectos morfológicos
classificação das formas clínicas;
das
lesões
cutâneas
e
- realização de exame baciloscópico de linfa como exame
complementar para classificação de casos em MB ou PB;
- exame histopatológico é indicado como suporte na elucidação
diagnóstica e em pesquisas
HANTAVIRUS
Como suspeitar:
Síndrome pulmonar (febre, tosse não produtiva e dispnéia com
evolução para edema pulmonar)
Antecedentes epidemiológicos: contato com reservatórios
(pequenos mamíferos, principalmente roedores silvestres que
excretam o vírus através da urina, fezes e saliva).
Municípios com casos diagnosticados (2006): Campo Novo dos
Parecis, Diamantino, Tangará da Serra e Castelo do Sonho
(MT).
Pacientes menores de 10 anos procedentes de áreas onde
ocorreram casos confirmados com dispnéia de instalação aguda,
febre, mialgia e cefaléia com ou sem tosse.
Como investigar:
Sorologia para Hantavírus (formulário específico do MTLaboratório, encaminhar ao MT-Lab. juntamente com a
notificação. Solicitar duas amostras com intervalo de 10 a 15
dias).
27
Como notificar: Em caso de suspeita, notifique ao NVE-HUJM pelo
meio mais rápido possível, no dia do atendimento (ramal 7253). Aos
finais de semana e à noite, comunique pelo telefone 9207-2436.
HEPATITES VIRAIS
São doenças provocadas por diferentes agentes etiológicos, com
tropismo primário pelo fígado. Os principais agentes de importância
clínica regional são o vírus da hepatite A (HAV), vírus da hepatite B
(HBV), vírus da hepatite C (HCV), e vírus de hepatite D (HDV). Estes
vírus tem em comum a predileção pelos hepatócitos, entretanto,
divergem quanto às formas de transmissão e conseqüências clínicas
advindas da infecção.
Como Suspeitar:
Fase Aguda: Maioria dos casos deve-se ao vírus da hepatite A e B e
eventualmente co-infecção com HBV/HDV na região norte. Cursa
com uma fase prodrômica com astenia, febre baixa, diarréia, cefaléia,
desconforto em hipocôndrio direito, náuseas e vômitos. Evoluem
para fase ictérica, com hepatomegalia dolorosa, hiperbilirrubinemia
com predomínio da fração direta e elevação de aminotransferases. A
icterícia vai desaparecendo aos poucos, ocorrendo um período de
convalescença que pode durar algumas semanas.
Fase Crônica: São os casos nos quais o agente etiológico
permanece no hospedeiro após seis meses do início da infecção. Os
vírus B. C e D são os que têm possibilidade de cronificar. O portador
crônico funciona como um reservatório perpetuando a transmissão.
O indivíduo pode permanecer como portador assintomático do vírus,
com uma replicação baixa e a evolução tende a ser mais benigna.
Alguns indivíduos evoluem com hepatite crônica, com sinais
histológicos da doença. Apresentam maior propensão para uma
evolução desfavorável, com desenvolvimento de cirrose e
complicações.
28
Hepatite Fulminante: Designa a insuficiência hepática no curso de
uma hepatite aguda viral. Mortalidade elevada. Os vírus HBV e HAV
são os mais relacionados.
Como Investigar:
Caso suspeito:
Suspeita clínica /bioquímica
Sintomático ictérico: Indivíduo que desenvolveu icterícia subitamente
(recente ou não), com ou sintomas como febre, mal-estar, náuseas,
vômitos, mialgia, colúria e hipocolia fecal. Ou
Indivíduo que
desenvolveu icterícia subitamente e evoluiu para óbito, sem outro
diagnóstico etiológico confirmado.
Sintomático anictérico: Indivíduo sem icterícia, que apresente um ou
mais sintomas como febre, mal-estar, náuseas, vômitos, mialgia e na
investigação laboratorial apresente valor aumentado das
aminotransferases.
Assintomático: Indivíduo exposto a uma fonte de infecção bem
documentada (na hemodiálise, em acidente ocupacional com
exposição percutânea ou de mucosas, por transfusão de sangue ou
hemoderivados, procedimentos cirúrgicos /odontológicos /colocação
de “piercing” /tatuagem com material contaminado, por uso de drogas
endovenosas com compartilhamento de seringa ou agulha).
- Comunicante de caso confirmado de hepatite, independente de
forma clínica e evolutiva do caso índice.
- Indivíduo com alteração de aminotransferases no soro igual ou
superior a três vezes o valor máximo normal destas enzimas,
segundo o método utilizado.
Caso Confirmado:
Hepatite A: Indivíduo caso suspeito + anticorpo da classe IgM contra
o vírus da hepatite A (anti-HAV IgM)
Hepatite B: Indivíduo caso suspeito + HBsAg reagente, HbeAg
reagente, Anti HBc IgM reagente, DNA do HBV reagente.
Hepatite C: Indivíduo caso suspeito + anti HCV reagente e PCR HCV
29
positivo.
Hepatite D: Indivíduo portador crônico do vírus da hepatite B mais
anticorpo para o vírus da hepatite D.
Notificação:
É doença de notificação compulsória, mesmo em caso suspeito.
Proceder à notificação e encaminhar ao NVE-HUJM. Os casos
identificados devem ser encaminhados ao ambulatório de referência
para seguimento.
Infecção pelo HIV
Como suspeitar: Paciente com história de emagrecimento, diarréia
recorrente ou crônica, linfadenopatia, monilíase oral e/ou esofagiana,
infecções recorrentes, varicela disseminada, pneumonia por P.
jiroveci, câncer cervical invasivo, toxoplasmose cerebral,
Criptococose extracerebral, Micobacterioses entre outros.
Como investigar: Realizar sorologia através de ELISA. Não realizar
teste rápido (cromatográfico) de rotina. Este exame deve ser usado
apenas em gestantes no pré-parto, e em casos de acidente de
trabalho. Para a confirmação diagnóstica são necessárias duas
sorologias ELISA positivas e confirmação por Western Blot.
Como Notificar: Só há necessidade de notificação para os casos de
AIDS, conforme critérios de definição a seguir:
30
Critérios de definição de caso de AIDS em indivíduos com 13
anos ou mais.
Critérios CDC adaptado
Existência de dois testes de triagem reagentes ou com confirmatório para
detecção de anticorpos anti-HIV
+
Evidencias de imunodeficiência: diagnóstico de pelo menos uma doença
indicativa de AIDS
+
Contagem de linfócitos T CD4+ < 350/mm3
e/ou
Critérios Rio de Janeiro/Caracas
Existência de dois testes de triagem reagentes ou um confirmatório para
detecção de anticorpos anti HIV
+
Somatório de, pelo menos, 10 pontos, de acordo com uma escala de sinais,
sintomas ou doenças
e/ou
Critérios excepcional óbito
Existência de AIDS/SIDA (ou termos equivalentes) em algum campo da
declaração de Óbito
+
Investigação epidemiológica inconclusiva
Ou
Menção de infecção pelo HIV (ou termos equivalentes) em algum campo
Da declaração de Óbito, além de doença(s) associada(s) à infecção pelo
31
HIV
+
Investigação epidemiológica inconclusiva
Critérios de definição de caso de AIDS em indivíduos menores
de 13 anos.
Critério CDC adaptado
Evidencia laboratorial da infecção pelo HIV em crianças, para fins de
vigilância epidemiológica.
+
Evidencia de imunodeficiência
Diagnostico de pelo menos duas doenças indicativas de AIDS de caráter
leve
e/ou
Diagnóstico de pelo menos uma doença indicativa de AIDS de caráter
moderado ou grave
e/ou
Contagem de linfócitos T CD4 + menor do que o esperado para a idade
atual
Ou
Critérios excepcional Óbito
Menção de AIDS/SIDA (ou termos equivalentes) em algum dos campos de
declaração de Óbito
+
Investigação epidemiológica inconclusiva
Ou
Menção de infecção pelo HIV (ou termos equivalentes) em algum dos
campos da Declaração de Óbito, em além de Doença(s) associada(s) a
infecção pelo HIV
32
+
Investigação epidemiológica inconclusiva
- Informações disponíveis nos Manuais do Ministério da Saúde e
no site www.aids.gov.br
- Todos esses manuais já foram fornecidos aos Departamentos.
Se necessário solicitar novo exemplar ao NVE-HUJM.
HIV EM GESTANTES
Como suspeitar: Independente de quadro clínico, TODA
GESTANTE DEVE SER TESTADA NO PRÉ-NATAL PARA O HIV.
Como Investigar: É recomendada a realização de teste anti-HIV,
com aconselhamento e com consentimento, para todas as gestantes
na primeira consulta de pré-natal e sempre que possível, a repetição
da sorologia para HIV no início do 3º trimestre, utilizando testes
rápidos, se necessário.
As mulheres que apesar de testadas, chegarem ao momento do
trabalho de parto sem o resultado da sorologia realizada, aconselhar
e realizar o diagnóstico na maternidade, utilizando testes rápidos
anti-HIV.
Profilaxia da transmissão vertical do HIV:
Profilaxia da transmissão vertical do HIV: esquema do PACTG
076
a) Esquema posológico da zidovudina na gestante
AZT cápsulas de 100mg, via oral – a partir da 14ª semana até o
parto.
Dose diária: 600mg, divididos em três doses diárias de 200mg, ou
600mg, divididos em duas doses diárias de 300mg (esse esquema
facilita a adesão terapêutica).
b1) Esquema posológico da zidovudina na parturiente
33
Zidovudina injetável frasco ampola de 200mg com 20ml
(10mg/ml)
– A parturiente deve receber zidovudina endovenosa, desde o início
do trabalho de parto até o clampeamento do cordão umbilical.
Dose: Iniciar a infusão, em acesso venoso, individualizado, com
2mg/kg na primeira hora, seguindo infusão contínua, com
1mg/kg/hora, até o clampeamento do cordão umbilical.
Diluir em soro glicosado a 5% e gotejar, conforme tabela a seguir
(item b2, adiante). A concentração não deve exceder 4mg/ml.
Nota: essa recomendação se refere a toda tipo de parto, incluindo
cesárea eletiva, sendo que nessa situação a zidovudina intravenosa
deverão ser iniciadas três horas antes da intervenção cirúrgica.
Anexo I
b2) Preparação da zidovudina para infusão intravenosa em 100ml de soro
glicosado a 5%
Peso da
40kg 50kg 60kg 70kg 80kg 90kg
paciente
ATAQUE (2 mg/Kg)
Qtd. De
Correr na primeira
8ml
10ml 12ml 14ml 16ml 18ml
zidovudina
hora
Número
36
37
37
38
39
39
(gotas/min)
MANUTENÇÃO
Qtd. de AZT 4ml
(1mg/Kg/ hora) Em
5ml
6ml
7ml
8ml
9ml
infusão contínua
35
35
35
36
36
36
b3) Zidovudina oral – esquema alternativo recomendado em
situações de não disponibilidade do AZT injetável no momento
do parto
300mg de zidovudina oral no começo do trabalho de parto e, a partir
de então, 300mg a cada três horas, até o clampeamento do cordão
umbilical.
Nota: em virtude da dificuldade de ingresso na maternidade
enfrentada pelas mulheres, esse esquema deverá ser orientado a
34
todas elas, possibilitando dessa forma que, tão logo o trabalho de
parto inicie, o uso da quimioprofilaxia com o AZT possa ser iniciado
e, posteriormente, tenha continuidade na maternidade com a
instituição do AZT intravenoso.
Anexo I
c1) Esquema posológico da zidovudina no recém-nascido
Zidovudina, solução oral, 10mg/ml - Iniciar preferencialmente até a 2ª
hora pós-parto, na dose de 2mg/kg
a cada seis horas, durante seis semanas (42 dias).
c2) Recomendações ao esquema posológico da zidovudina no
recém-nascido
1. Administrar AZT em solução oral. Essa terapia deve ser iniciada o
mais breve possível, se possível, ainda na sala de parto ou nas
primeiras 2 horas após o nascimento, e ser mantida até a 6ª semana
de vida (42 dias). Não existe evidência de benefício quando a
administração do AZT para o neonato é iniciada após 48 horas de
vida. A indicação da quimioprofilaxia após esse período fica a critério
médico.
2. Os filhos de gestantes infectadas pelo HIV devem receber AZT
solução oral, mesmo que suas mães não tenham recebido AZT
durante a gestação e o parto. Nesses casos, o início,
obrigatoriamente, deverá ser imediatamente após o nascimento
(nas 2 primeiras horas).
3. Excepcionalmente, quando a criança não tiver condições de
receber o medicamento por via oral, deve ser utilizado o AZT
injetável, na mesma dose do esquema recomendado acima.
4. A dose de AZT apropriada para crianças prematuras, abaixo de 34
semanas de gestação, foi definida em estudo que recomenda
1,5mg/kg, IV ou 2mg/kg VO a cada 12 horas, nas primeiras 2
semanas e 2mg/kg a cada oito horas, por mais quatro semanas, se a
criança nasceu com mais de 30 semanas de gestação. Nas crianças
nascidas com menos de 30 semanas, espera-se quatro semanas
para modificar o esquema (12).
5. Nas situações de prematuridade, se indicado, utilizar
corticosteróide.
35
Notificação: Toda gestante com HIV
Encaminhar a notificação ao NVE-HUJM.
deve
ser
notificada.
HIV EM RN DE MÃE HIV (+)
Como Suspeitar: A maioria das crianças nascidas de mãe
soropositiva para o HIV não apresenta sinais ou sintomas de
infecção pelo HIV quando do nascimento. Toda criança nascida de
mãe soropositiva para o HIV deve fazer o acompanhamento
recomendado pelo Ministério da Saúde, até comprovar sua situação
sorológica (infectada ou não). Encaminhar o RN ao ambulatório de
infectologia pediátrica para acompanhamento clínico e ambulatorial
especializado.
Como Investigar:
O diagnóstico laboratorial em crianças deve ser dividido de acordo
com a faixa etária em que iniciou-se a pesquisa do diagnóstico, como
as orientações a seguir (A):
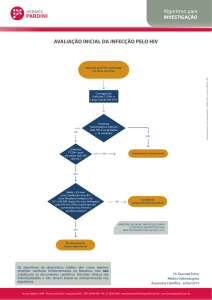
Crianças com idade menor ou igual a 18 meses:
Infectada:
A criança com 18 meses ou menos será considerada infectada
quando for obtido resultado detectável em duas amostras obtidas em
momentos diferentes, testadas pelos seguintes métodos:
• quantificação do RNA viral plasmático – carga viral (ver algoritmo
da Figura 1); ou
• detecção do DNA pró-viral.
Estes testes deverão ser realizados a partir de 1 mês de vida.
Caso a primeira quantificação de RNA viral plasmática tenha um
resultado detectável, deve ser repetida imediatamente. Se a segunda
carga viral também for detectável, deve-se considerar a criança
infectada com o HIV.
Níveis de carga viral abaixo de 10.000 cópias/ ml devem ser
cuidadosamente analisados porque podem ser resultados falsopositivos.
36
Não infectada:
Considera-se não infectada a criança com idade menor que 18
meses, que tiver como resultado duas amostras abaixo do limite de
detecção, por meio dos seguintes métodos:
• quantificação do RNA viral plasmático - carga viral (ver algoritmo
da Figura 1); ou
• detecção do DNA pró-viral e carga viral entre 1 e 6 meses, sendo
uma delas após o 4º mês de vida; e
• teste de detecção de anticorpos anti-HIV não reagente após os 12
meses.
Crianças com idade maior ou igual há 18 meses:
Infectada
Em crianças com idade maior que 18 meses, o diagnóstico será
confirmado por meio da realização.
de um teste de triagem para detecção de anti-HIV 1 e anti-HIV-2 e
pelo menos um teste confirmatório (ver figura 2 a). Em caso de
resultado positivo, uma nova amostra deverá ser coletada para
confirmar a positividade da primeira amostra. Informações mais
detalhadas podem ser obtidas consultando-se a Portaria de no
59/GM/MS, de 18 de janeiro de 2003, disponível no website
aids.gov.br.
Em casos especiais, na impossibilidade de realização de diagnóstico
laboratorial convencional, este diagnóstico também pode ser
realizado utilizando-se o algoritmo de testes rápidos (fig. 2b). Nesta
situação, são usados 2 testes em paralelo. As amostras que
apresentarem resultados positivos nos dois testes rápidos terão seu
resultado definido como “Amostra positiva para HIV”. Em casos de
resultados discordantes nos dois primeiros ensaios, deverá ser
realizado um terceiro.
Teste rápido. Quando o terceiro teste apresentar resultado positivo, a
amostra será considerada “positiva para HIV”.
Não infectada
37
• Quando houver uma amostra não reagente em testes de detecção
para anticorpos anti-HIV; ou.
• Uma amostra negativa em dois testes rápidos. Em caso de
resultados discordantes nos dois primeiros ensaios, realiza-se um
terceiro teste rápido. Quando este terceiro teste resultar negativo,
considera-se a amostra “negativa para o HIV”.
LEISHMANIOSE TEGUMENTAR
Como suspeitar
Indivíduo com processo ulcerativo cutâneo com lesão
arredondada de bordas elevadas e infiltradas, fundo granuloso
com ou sem exsudato, processo ulcerativo crônico (cutâneo ou
mucoso), ou lesões verrucosas, tuberosas ou vegetantes.
Como investigar
Exames parasitológicos
* Exame direto (esfregaço da lesão, imprint por aposição)
* Histopatológico (biópsia da lesão)
* Intradermorreação de Monte Negro
Como notificar: Em caso de suspeita, notifique ao NVE-HUJM pelo
meio mais rápido possível, no dia do atendimento (ramal 7253). Aos
finais de semana e à noite, comunique pelo telefone 9207-2436.
LEISHMANIOSE VISCERAL
Como suspeitar:
Indivíduo
proveniente
de
hepatoesplenomegalia febril.
área
endêmica
com
Como investigar:
Aspirado de material de medula óssea e cultura em meio NNN
(avisar a e retirar o meio de cultura na microbiologia).
HMG: pode evidenciar pancitopenia; VHS, EFP.
Sorologia p/ leishmaniose: solicitar no MT - Laboratório.
Intradermorreação de Montenegro.
38
Imunofluorescência indireta.
Como notificar: Em caso de suspeita, notifique ao NVE-HUJM pelo
meio mais rápido possível, no dia do atendimento (ramal 7253). Aos
finais de semana e à noite, comunique pelo telefone 9207-2436.
LEPTOSPIROSE
Como suspeitar:
Paciente com febre, mialgia (principalmente na panturrilha),
vômitos, calafrios, diminuição do volume urinário, hiperemia
conjuntival e icterícia. Formas oligossintomáticas podem ocorrer.
Antecedentes epidemiológicos de risco: exposição a enchentes
ou outras coleções hídricas potencialmente contaminadas
(córregos, fossas, lagos, rios); atividades profissionais como
coleta de lixo, limpeza de córregos, trabalha com água e
esgotos, tratadores de animais; presença de animais (roedores)
infectados nos locais freqüentados.
Como investigar:
Exames Específicos: sorologia para Leptospirose (formulário
específico do MT-Laboratório, encaminhar ao MT-Lab.
juntamente com a notificação. Solicitar sempre duas amostras
com intervalo de 10 a 15 dias).
Exames Inespecíficos: perfil renal, perfil hepático, coagulograma,
perfil eletrolítico.
Como notificar: Em caso de suspeita, notifique ao NVE-HUJM pelo
meio mais rápido possível, no dia do atendimento (ramal 7253). Aos
finais de semana e à noite, comunique pelo telefone 9207-2436.
MALÁRIA
Como suspeitar:
Paciente com febre sem outro diagnóstico definido.
Tenha estado nos últimos 14 meses em área, onde há
transmissão de malária.
Tenha tido malária nos últimos três anos.
39
Em todos os pacientes febris procedentes da região Amazônica,
ainda que lá tenham estado apenas por poucas horas.
Com investigar:
Entrar em contato com o laboratório para realização de gota
espessa, para pesquisa de protozoários.
Como notificar: Em caso de suspeita, notifique ao NVE-HUJM pelo
meio mais rápido possível, no dia do atendimento (ramal 7253). Aos
finais de semana e à noite, comunique pelo telefone 9207-2436.
PARALISIA FLÁCIDA AGUDA OU PFA
Como suspeitar:
Fraqueza muscular progressiva, precedida em horas ou dias por
distúrbios sensitivos.
2/3 dos casos os pacientes não conseguem andar.
20% dos casos a paralisia é completa.
Quando é simétrico e ascendente
Nervos cranianos podem ser afetados.
Exame neurológico - fraqueza muscular abolição dos reflexos
profundos e graus variados de atrofia.
SGB (Guillain-Barré) é a causa mais comum de PFA.
Como investigar:
O diagnóstico é eminentemente clínico
LCR (dissociação proteino-citológica)
Eletroneuromiografia
Fezes - colher duas amostras de fezes com intervalo de 24 horas
(pedido do MT-Laboratório). Necessita contato telefônico prévio
com o MT - Laboratório.
Como notificar: Comunicar imediatamente o Sistema de Vigilância
Epidemiológica Hospitalar pelo meio mais rápido possível, no dia do
atendimento (NVE/HUJM - ramal: 7253) Final de Semana e à Noite
40
(Cel. – 9207-2436).
PESTE
Como suspeitar:
* Paciente que apresenta quadro agudo de febre pertencente a um
foco natural de peste, que evolua com adenite (“sintomático
ganglionar”):
* Paciente proveniente de área com ocorrência de peste
pneumônicas (de 1 a 10 dias) que apresente febre e/ou
manifestações clínicas da doença, especialmente sintomatologia
respiratória.
Como investigar:
Mediante o isolamento e a identificação da Y. pestes em amostra
de aspirado de bubão, escarro e sangue.
• Imunofluorescência
• Sorologia por técnica de emaglutinação, Elisa.
Comunicar ao LACEN (formulário específico do MT - Laboratório,
encaminhar ao MT-Lab; juntamente com a notificação).
Como notificar: Comunicar imediatamente o Sistema de Vigilância
Epidemiológica Hospitalar pelo meio mais rápido possível, no dia do
atendimento (NVE/HUJM - ramal: 7253) Final de Semana e à Noite
(Cel. – 9207-2436).
POLIOMIELITE
Como suspeitar:
A poliomielite ou “paralisia infantil” é uma doença infectocontagiosa viral aguda, caracterizada por quadro de paralisia flácida,
de início súbito instala-se subtamente e a evolução desta
41
manifestação, frequentemente, não ultrapassa três dias. Acomete em
geral os membros inferiores, de forma assimétrica, tendo como
principais características a flacidez muscular, com sensibilidade
conservada e arreflixia no segmento atingido.
Paciente que apresenta um quadro de paralisia flácida, de
inicio súbito em menores de 15 anos, independente da hipótese de
diagnostico de poliomielite ou toda hipótese diagnostica de
poliomielite, em pessoas de qualquer idade.
O diagnóstico diferencial da poliomielite deve ser feito com
polineurite pós-infecciosa e outras infecções que causam paralisia
flácida aguda. As principais doenças a serem consideradas no
diagnóstico diferencial são: síndrome de Guillain-Barré (SGB), mielite
transversa, meningite viral, meningoencefalite e outras enteroviroses
(Echo tipo 71 e coxsackie, especialmente do grupo A tipo 7). Para o
adequado esclarecimento diagnóstico, a investigação epidemiológica
e a análise dos exames complementares são essenciais.
Instalação da
paralisia
24 a 28 horas
Desde horas até 10
dias
Desde horas até 4
dias
Febre ao início
Alta. Sempre presente
no início da paralisia,
desaparece no dia
seguinte.
Não é freqüente
Raramente parece
Aguda, assimétrica,
principalmente
proximal.
Geralmente aguda.
Paralisia
Reflexos
osteotendino-sos
profundos
Diminuídos ou
ausentes
Globalmente
ausentes
Ausentes em
membros inferiores.
Sinal de Babinsky
Ausente
Ausente
Presente
Sensibilidade
Grave mialgia
Parestesia,
hipoestesia
Anestesia de MMII
com nível sensitivo
Sinais de irritação
meníngea
Geralmente presentes
Geralmente
ausentes
Ausentes
Comprometi-mento
de nervos cranianos
Somente nas formas
bulbares
Pode estar
presente
Ausente
Simétrica distal.
42
Aguda, simétrica em
membros inferiores.
Somente nas formas
bulbares
Em casos graves,
exarcebada por
pneumonia
bacteriana.
Em geral torácica,
com nível sensorial
Líquido
cefalorraquidiano
Inflamatório
Dissociação
proteino-citológica
Células normais ou
elevadas; aumento
moderado ou
acentuado de
proteínas
Disfunção vesical
Ausente
Às vezes
transitória
Presente
Velocidade de
condução nervosa
Normal ou pode-se
detectar apenas
redução na amplitude
do pontecial da
unidade motora
Redução da
velocidade de
condução motora e
sensitiva
Dentro dos limites da
normalidade
Presença ou não
de fibrilações e
pontas positivas.
Potencial da
unidade motora
pode ser normal ou
neurogênico.
Dentro dos limites da
normalidade.
Insuficiência
respiratória
Presença ou não de
fibrilações
Eletromiografia
(EMG)
Potencial da unidade
motora com longa
duração e aumento da
amplitude
Como investigar:
Fezes - colher duas amostras de fezes com intervalo de 24 horas até
o 14ºdia do início da deficiência motora (pedido do MT-Laboratório),
para pesquisa de Poliovírus. Necessita contato telefônico prévio com
o MT – Laboratório.
Exames complementares
Líquor – Coletado na fase aguda do quadro clínico, deve ser enviado
ao laboratório de referência em tubo estéril, em volume de
aproximadamente 2 ml. O LCR deve ser conservado em freezer e
transportado congelado em caixas térmicas contendo gelo seco ou
gelo reciclável.
Eletromiografia – Os achados e o padrão eletromiográfico da
poliomielite são comuns a um determinado grupo de doenças que
afetam o neurônio motor inferior.
Anatomopatologia – O exame anatomopatológico do sistema
43
nervoso não permite o diagnóstico de certeza, pois não há alterações
patognomônicas.
Como notificar: Comunicar imediatamente o Sistema de Vigilância
Epidemiológica Hospitalar pelo meio mais rápido possível, no dia do
atendimento (NVE/HUJM - ramal: 7253). Final de Semana e à Noite
(Cel. – 9207-2436).
RAIVA
Profilaxia da Raiva Humana (Manual Técnico do Instituto Pasteur
- 1999)
CUIDADOS COM O FERIMENTO
Limpeza do ferimento: com água corrente abundante e sabão ou
outros detergentes; deve ser realizado o mais rápido possível;
caso não tenha sido efetuada no momento do acidente, deverá
ser realizada no momento da consulta, qualquer que tenha sido
o prazo transcorrido. A limpeza deve eliminar todas as sujidades
e, em seguida, devem ser utilizados anti-sépticos que inativem o
vírus da raiva (como PVPI).
A sutura das lesões deve ser realizada se houver risco de
comprometimento funcional, estético ou de infecções, pois
aumenta o risco de infiltração do vírus nas terminações
nervosas.
O soro anti-rábico, quando indicado, deve ser infiltrado no local
ferido uma hora antes da sutura.
É necessário avaliar a necessidade de profilaxia do tétano, de
acordo com a norma vigente, e de antimicrobianos para a
prevenção de infecções secundárias.
EXPOSIÇÃO A CÃES E GATOS
A INDICAÇÃO DO TRATAMENTO PROFILÁTICO DA RAIVA
DEPENDE
- da situação clínica do animal no momento da exposição,
- da possibilidade de sua observação e de seus hábitos de vida.
- da situação da raiva na área geográfica de sua procedência e da
gravidade da lesão.
44
SITUAÇÃO CLÍNICA
EXPOSIÇÃO
DO
ANIMAL
NO
MOMENTO
DA
- animal com sinais suspeitos de raiva, o tratamento profilático do
paciente imediato e o animal submetido à eutanásia e seu
encéfalo (inteiro ou fragmentos) deve ser encaminhado para
análise laboratorial. O resultado negativo da prova de
imunofluorescência para raiva permite a suspensão do esquema
profilático.
- animal sadio, a conduta dependerá da observação clínica do
animal.
EXPOSIÇÃO A OUTROS ANIMAIS
- O paciente deve iniciar o tratamento profilático da raiva, o mais
rápido possível, em caso de acidente com morcego ou eqüídeo.
- No caso de acidente com outros animais de alto e médio risco é
indicada a eutanásia, quando possível, e o encaminhamento do
encéfalo do animal para pesquisa laboratorial do vírus da raiva. O
início do tratamento profilático do paciente pode ser retardado, no
máximo em 48 horas após o acidente, para se aguardar o
resultado, desde que o animal não apresente sinais da doença.
Se não for possível obter o resultado nesse período, o tratamento
deve ser iniciado, e posteriormente suspenso, caso seja negativo.
- Se não houver possibilidade de realizar avaliação laboratorial, o
paciente deve receber o esquema de tratamento profilático
indicado.
- A observação de animais é uma conduta válida apenas para cães
e gatos, para os quais são conhecidos os períodos de incubação e
transmissão da doença. Até o presente, esta conduta não pode
ser adotada para nenhum outro animal visando à introdução ou
suspensão do tratamento anti-rábico.
Como notificar: Comunicar imediatamente o Sistema de Vigilância
Epidemiológica Hospitalar pelo meio mais rápido possível, no dia do
atendimento (NVE/HUJM - ramal: 7253) Final de Semana e à Noite
45
(Cel. – 9207-2436).
RUBEOLA ADQUIRIDA
Como suspeitar:
Exantema máculopapular e/ou linfoadenopatia (retroauricular e
occipital). Normalmente acompanhado de febre, em geral baixa.
Como investigar:
Solicite sorologia código RUB e encaminhe ao MT-laboratório do
IgG e IgM por método ELISA.
Como prevenir:
Institua precauções para transmissão por gotículas
Encaminhe os comunicantes para orientação e imunizações se
necessário.
Encaminhe para vacinação crianças aos 15 meses de idade,
adolescentes e profissionais da área de saúde.
Como notificar:
Comunicar imediatamente o Sistema de Vigilância Epidemiológica
Hospitalar pelo meio mais rápido possível, no dia do atendimento
(NVE/HUJM - ramal: 7253) Final de Semana e à Noite (Cel. – 92072436).
SARAMPO
Como suspeitar:
Febre, exantema máculo-papular, acompanhado de um ou mais
dos
seguintes
sintomas:
tosse,
coriza,
conjuntivite,
independentemente da idade ou do estado vacinal e/ou.
46
Contato com casos semelhantes.
Como prevenir:
Solicite sorologia para sarampo no impresso do MT-Laboratório e
encaminhe ao (método ELISA-IgM) amostra única. ATUE NA
PREVENÇÃO
Institua precauções para transmissão por aerossóis.
Encaminhe os comunicantes (atenção especial para gestantes e
imunocomprometidos) para orientação e imunizações se
necessário.
Encaminhe para a vacinação crianças aos 9 e aos 15 meses.
Como notificar
Comunicar imediatamente o Sistema de Vigilância Epidemiológica
Hospitalar pelo meio mais rápido possível, no dia do atendimento
(NVE/HUJM - ramal: 7253) Final de Semana e à Noite (Cel. – 92072436).
SÍFILIS CONGÊNITA
Criança cuja mãe teve sífilis não tratada ou inadequadamente
tratada, independente da presença de sinais, sintomas e
resultados laboratoriais.
Toda criança que apresentar teste não treponêmico (VDRL,
RPR) positivo para sífilis e uma das seguintes condições: evidência de sintomatologia sugestiva de sífilis congênita ao
exame físico. – evidência de sífilis congênita aos raios-X alteração do LCR. - título de anticorpos não treponêmico (VDRL)
do RN ³ 4 x o título materno, na ocasião do parto. - evidência de
elevação de títulos de ac não treponêmicos em relação ao título
anterior. - positividade para ac IGM contra T.pallidium ou
Toda criança com teste não treponêmico após seis meses de
idade, exceto em situação de seguimento pós-terapêutico e de
sífilis adquirida ou.
Todo caso de morte fetal ocorrido após 20 semanas de gestação
ou com peso > de 500gr, cujas mães portadoras de sífilis não
foram tratadas ou tratadas inadequadamente (natimorto com
47
sífilis).
Como investigar:
RN - Exame Físico - LCR - Raio-x Ossos Longos - VDRL
(sangue periférico).
Acompanhamento do RN, VDRL: 1, 2, 3, 6 e 12 meses. Em
pacientes com LCR anormal deve ser feito novo LCR de 6/6
meses.
Como prevenir:
Na população geral:
- Informação sobre DSTs.
- uso de preservativos.
- diagnóstico precoce em mulheres em idade reprodutiva e
em seus parceiros.
- tratamento imediato do caso diagnosticado e do parceiro e
acompanhamento ambulatorial até cura.
- realização de VDRL em mulheres com desejo de
engravidar.
No pré-natal
- VDRL no primeiro trimestre da gestação ou na 1ª consulta
e outro no início do 3º trimestre.
- Tratamento imediato dos casos e parceiros.
- Realizar controle de cura mensal.
- Orientar o uso de preservativo.
No parto - Triagem para sífilis no local do parto - VDRL em toda
mulher admitida para parto ou curetagem - Realizar VDRL em
amostras de sangue periférico de todos RNs de mães com VDRL
reagente.
Tratamento imediato dos casos de sífilis congênita, notificação e
investigação.
Como notificar:
Comunicar imediatamente o Sistema de Vigilância Epidemiológica
48
Hospitalar pelo meio mais rápido possível, no dia do atendimento
(NVE/HUJM - ramal: 7253) Final de Semana e à Noite (Cel. – 92072436).
SÍNDROME DA RUBEOLA CONGÊNITA
Como suspeitar:
Criança com catarata e/ou retinopatia cardiopatia (persistência
do ducto arterial, estenose da artéria pulmonar), déficit auditivo,
microcefalia.
Púrpura trombocitopênica neonatal.
Crescimento retardado, hepatoesplenomegalia, lesões de pele.
Formas leves podem ser associadas com pouca ou nenhuma
manifestação ao nascimento.
Como investigar:
Isolamento de vírus é de grande importância nos casos
suspeitos de SRC, particularmente nos casos de abortamento e
perda fetal, assim como para a determinação do tempo de
eliminação do vírus da Rubéola e, portanto do período de
transmissibilidade (pesquisar o vírus a partir do 4º mês) uma vez
que praticamente todos os casos eliminam até o 3º mês.
Isolamento viral de:
Secreção respiratória - swab de orofaringe, com um swab e
colocá-lo em tubo estéril, contendo caldo nutriente e antibióticos.
Sangue - amostra colhida em tubo estéril com heparina (mínimo
de 2 ml).
LCR - colher em fraconete plástico estéril (mínimo 2 ml).
Urina - deve ser fresca colhida em flaconete plástico estéril.
Material de catarata - colocar em caldo nutriente com antibiótico.
Amostras de tecidos, placenta ou líquido amniótico - colocar em
frascos estéreis com caldo nutriente. CALDO NUTRIENTE será
fornecido pelo MT-Laboratório, portanto é necessário
programação da coleta. O material coletado deve ser
49
o
armazenado pela microbiologia a -70 C. Sorologia para rubéola:
solicitar no impresso do MT-Laboratório.
Como prevenir:
Profissionais da área de saúde e mulheres em idade fértil (não
grávidas) devem receber vacinação se susceptíveis.
Como notificar:
Comunicar imediatamente o Sistema de Vigilância Epidemiológica
Hospitalar pelo meio mais rápido possível, no dia do atendimento
(NVE/HUJM - ramal: 7253) Final de Semana e à Noite (Cel. – 92072436).
TÉTANO ACIDENTAL
Como suspeitar:
Contratura para-vertebral e abdominal.
Trismo
Pode-se apresentar de forma localizada.
Espasmos musculares sem alterações do nível de consciência.
Presença de ferimentos (não é obrigatória; PI 4 a 21d).
Como investigar:
O diagnóstico é eminentemente clínico.
O diagnóstico diferencial com doenças que causam trismo,
rigidez de nuca e/ou convulsões: abcessos de orofaringe,
caxumba, raiva, meningites.
Como prevenir:
Encaminhe para vacinação crianças aos 2, 4, 6, 15 meses e aos
5 anos com a vacina tríplice; reforços com dupla adulta (difteria e
tétano) a cada 10 anos.
Vacinar os indivíduos com esquema vacinal incompleto em todas
as oportunidades existentes (consulta, internações, pré-natal).
50
Como notificar:
Comunicar imediatamente o Sistema de Vigilância Epidemiológica
Hospitalar pelo meio mais rápido possível, no dia do atendimento
(NVE/HUJM - ramal: 7253) Final de Semana e à Noite (Cel – 92072436).
TETANO NEONATAL
Como suspeitar:
Dificuldade para sugar, choro constante em decorrência de
trismo.
Na evolução rigidez da musculatura do pescoço, do tronco, dos
músculos abdominais, aumento da temperatura corporal,
sudorese, hipertensão arterial e taquicardia.
A criança assume posição de boxeador, opistótono.
Como investigar:
O diagnóstico é eminentemente clínico-epidemiológico.
Como prevenir:
Encaminhe no pré-natal a gestante para vacina duplo adulto
Oriente os cuidados com o coto umbilical
Como notificar
Comunicar imediatamente o Sistema de Vigilância Epidemiológica
Hospitalar pelo meio mais rápido possível, no dia do atendimento
(NVE/HUJM - ramal: 7253) Final de Semana e à Noite (Cel – 92072436).
TRACOMA
Como suspeitar:
51
Indivíduos que apresentarem história de "conjuntivite" prolongada ou
referirem sintomas oculares de longa duração (ardor, hiperemia,
sensação de corpo estranho, fotofobia, lacrimejamento e secreção
ocular), especialmente na faixa etária de 1 a 10 anos. Os
comunicantes de casos de tracoma com sintomas de conjuntivite,
também devem ser considerados suspeitos.
Como investigar:
Avaliação com oftalmologista (inflamação tracomatosa folicular,
inflamação tracomatosa intensa, cicatrização conjuntival
tracomatosa, triquíase tracomatosa, opacificação corneana).
Curetar raspando o local e colocar lâmina para Clamydia (lâmina
com círculo azul; retirar na microbiologia, LPC/HC-UNICAMP),
transportar embrulhada em papel alumínio o mais rápido
possível. Solicitar PCLAM.
Sorologia; imunofluorescência feita pelo IAL
Como notificar
Comunicar imediatamente o Sistema de Vigilância Epidemiológica
Hospitalar pelo meio mais rápido possível, no dia do atendimento
(NVE/HUJM - ramal: 7253) Final de Semana e à Noite (Cel – 92072436).
TUBERCULOSE
Como suspeitar:
Pacientes com sintomas respiratórios persistentes (mais de 15
dias).
Febre de origem indeterminada.
Síndrome consuptiva.
Como investigar:
52
Pesquisa de BAAR no escarro: - para diagnóstico inicial
Bacterioscopico: Baciloscopia e cultura
Radiológico; Tomografia computadorizada do tórax;
Broncoscopia;
Outros: prova tuberculinica cutânea (PPD);
Anatomo patológico (histológico e citologico)
Sorológico, Bioquímico, Biologia Molecular.
-
EXAME: Baciloscopia
-
SETOR: Micobacteriologia
-
MATERIAL: Devem ser coletadas duas amostras de escarro de
cada paciente, para aumentar as chances de se obter um
resultado positivo. Essas amostras devem ser coletadas de
acordo com o seguinte esquema: Primeira amostra – coletada
quando o sintomático respiratório procura o atendimento na
unidade de saúde, para aproveitar a presença dele e garantir a
realização do exame laboratorial. NÃO É necessário estar em
jejum. Segunda amostra – coletada, na manhã seguinte do dia
seguinte, assim que o paciente despertar. Essa amostra em
geral, tem uma quantidade maior de bacilos porque é composta
de secreção acumulada na árvore brônquica por toda a noite.
-
PERÍODO DE COLETA: Critério médico
-
ACONDICIONAMENTO: Pote descartável Boca Larga, 50 mm de
diâmetro, tampa rosqueável, plástico transparente altura mínima
de 40 mm. É fundamental que o nome completo do paciente e as
datas de coleta sejam escritos no corpo do pote, com uma letra
que possa ser compreendida por qualquer outra pessoa.
-
TRANSPORTE: Deve ser feito em caixa próprio, não poroso,
rígido e resistente a descontaminação. Colocar os potes comas
tampa bem fechadas e voltadas para cima, dentro da caixa. È
recomendável colocar um dos potes dentro de um saco plástico
por questão de biossegurança. Desse modo, em caso de
extravasamento da amostra, o risco biológico fica limitado ao
saco plástico e não se espalha por toda a caixa. Acondicionar as
53
solicitações correspondentes, dentro de um envelope protegido
com um saco plástico bem fechado por questão de
biossegurança. Desse modo, em caso de extravasamento da
amostra, o risco biológico fica limitado ao saco plástico e não se
espalha por toda a caixa; Acondicionar as solicitações
correspondentes, dentro de um envelope protegido. Com um
saco plástico bem fechado, e envia-los junto com a caixa de
transporte de amostras para o laboratório.
Como prevenir:
No ambiente hospitalares precauções para transmissão aérea
(quartos privativos de preferência com pressão negativa, uso de
máscara N95 para o profissional e uso de máscara comum para
os pacientes quando não estiverem em isolamento).
Encaminhe os contatos para investigação nas unidades básicas
de saúde.
Como notificar:
Comunicar imediatamente o Sistema de Vigilância Epidemiológica
Hospitalar pelo meio mais rápido possível, no dia do atendimento
(NVE/HUJM - ramal: 7253) Final de Semana e à Noite (Cel – 92072436).
Precauções na prevenção de reações adversas
Pesar o paciente em toda consulta e ajustar dose
Monitorar o perfil hepático (AST,ALT, bilirrubinas), ácido úrico, uréia,
creatinina
Investigar durante a consulta a percepção para cores de pacientes
em uso de EMB
Teste de acuidade visual e teste para percepção de cores em
pacientes recebendo EMB
Realizar audiometria em pacientes em uso de aminoglicosídeos.
Prescrever Piridoxina 10mg/dia para pacientes em uso de INH com
outros fatores de risco para neuropatia periférica (HIV, diabetes,
etilismo, gestação)
Reintrodução das drogas após reações adversas
Droga
INH
Dia 1
50 mg
Dia 2
300mg
54
Dia 3
300mg
RMP
PZA
EMB
SM
75 mg
250mg
100mg
125 mg
300mg
1g
500 mg
500mg
Dose plena
Dose plena
Dose plena
Dose plena
Como notificar:
Comunicar imediatamente o Sistema de Vigilância Epidemiológica
Hospitalar pelo meio mais rápido possível, no dia do atendimento
(NVE/HUJM - ramal: 7253) Final de Semana e à Noite (Cel – 92072436)
ATENÇÂO
VOCÊ SE ACIDENTOU COM MATERIAL DE RISCO BIOLÓGICO?
SAIBA COMO PROCEDER
Cuidados locais:
Lesões em pele:
- Lavagem exaustiva com água e sabão.
- Não friccionar nem escovar o local para não aumentar a área de
lesão.
- Não utilizar soluções alcoólicas.
Lesões em mucosa
- Lavagem com solução fisiológica ou água.
Coleta de amostras para investigação:
Paciente-fonte conhecido
• Exames laboratoriais
- Exames sorológicos - Exames para detecção viral não são recomendados como testes de
triagem e rotina
- Considerar o uso de testes rápidos
- Se o paciente-fonte não apresentar resultado laboratorial reagente
para infecção pelo HIV / HBV /HCV no momento do acidente, testes
55
adicionais da fonte não estão indicados nem exames de follow-up do
profissional acidentado.
• Caso a condição sorológica do paciente-fonte seja desconhecido
(p.ex. óbito, transferência hospitalar), considerar possíveis
diagnósticos clínicos, presença de sintomas e história de
comportamentos de risco para a infecção.
• Não está indicada a testagem das agulhas que provocaram o
acidente. A confiabilidade do teste é desconhecida e a realização
deste procedimento pode trazer risco para quem vai manipular a
agulha.
Fonte desconhecida
• Avaliar a probabilidade de alto risco para infecção – p.ex.
prevalência da infecção naquela população, local onde o material
perfurante foi encontrado, procedimento ao qual ele esteve
associado, presença ou não de sangue, entre outros.
Profissional exposto
- Exames sorológicos: Solicitar anti-HIV, HBsAg, anti-HCV
Procure atendimento imediato**
Comunicar imediatamente o Sistema de Vigilância Epidemiológica
Hospitalar pelo meio mais rápido possível, no dia do atendimento
(NVE/HUJM - ramal: 7253) Final de Semana e à Noite (Cel – 92072436).
Obs.: Obter informações no NVE para do CAT (Comunicado de
Acidente de Trabalho).
56
CRIES - CENTRO DE REFERÊNCIA EM IMUNOBIOLÓGICOS
ESPECIAIS
Objetivos
Os CRIEs colocam à disposição dos setores público e
privado, imunobiológicos não disponíveis na rede básica, seguindo
critérios de indicação do Ministério da Saúde.
Fornecem e aplicam além de ser referência para discussão,
orientação e indicação dos imunobiológicos.
Procedem a avaliação e acompanhamento de prováveis
eventos adversos associados às vacinas.
Participam de pesquisas realizadas na área, que contribuem
para o conhecimento e ampliação das indicações, de novos
esquemas e da otimização do uso dos imunobiológicos.
Dos CRIEs também é função, oferecer aprimoramento e
reciclagem de recursos humanos em imunizações.
Indicações
Basicamente, podem ser incluídas nos seguintes grupos:
a) profilaxia pré e pós-exposição a agentes infecciosos, em
determinadas situações de risco: por exemplo, vacina contra a
varicela em surtos hospitalares de varicela e imunoglobulina humana
contra hepatite B após acidentes pérfuro-cortantes em não
vacinados;
b) substituição de outros produtos disponíveis normalmente,
57
quando não podem ser utilizados devido a hipersensibilidade ou
eventos adversos: por exemplo, vacina DTP acelular, vacina contra a
raiva de cultivo celular, imunoglobulinas humanas específicas;
c)
imunização
de
crianças
e
adultos
com
imunocomprometimentos: por exemplo, vacina inativada contra a
poliomielite.
Segue abaixo a relação de imunobiológicos disponíveis e suas
indicações nos CRIEs:
IMUNOBIOLÓGICO INDICAÇÃO
Imunoglobulina humana anti-hepatite B
-
Vítima de abuso sexual
Acidente Pérfuro Cortante c/ HbsAg+
Contato sexual de caso agudo de Hepatite B
RNs de mães HIV+ e c/ HbsAg+
RNs de mães HbsAg+ c/ peso > 2000 gr
Imunoglobulina humana anti-rábica
- Pessoas c/ teste ao soro anti-rábico positivo
- Pessoas c/ reação de hipersensibilidade após qualquer soro
heterólogo
Imunoglobulina humana anti-varicela zoster
-
Comunicantes suscetíveis à varicela caso sejam:
Imunocomprometidos
Gestantes
RNs de mães nas quais a varicela surgiu nos últimos 5 dias de
gestação ou nos 2 dias pós parto
- RNs prematuros ³ 28 semanas de gestação, cuja mãe não teve
varicela
- RNs c/ < de 28 semanas ou <1000gr ao nascimento,
independente da história materna
Imunoglobulina humana antitetânica
- Pessoas c/ teste ao soro anti-tetânico positivo
- Pessoas c/ reação de hipersensibilidade após qualquer soro
58
heterólogo
Vacina contra hepatite B
- Contato domiciliar de portadores de HbsAg+ ou doentes c/
hepatite B crônica
- Pacientes c/ risco transfusional múltiplo
- Doadores regulares de sangue
- Pacientes em uso de hemodiálise
- Pessoas HIV+ ou imunocomprometidos
- Transplantados
- RNs de mãe HbsAg+ (primeiras 12 h pós parto)
Vacina contra hepatite A
- - Hepatopatas crônicos suscetíveis à hep. A
- - Portadores dos vírus das hepatites B e C
Vacina anti-rábica de cultivo celular
- Pessoas que apresentem eventos aversos à vacina FuenzalidaPalácios (FP).
- Pacientes imunocomprometidos c/ acidente de risco p/ raiva.
- Profissionais de risco sem título protetor após esquema c/ FP e
reforços.
DPT acelular
- Após alguns eventos adversos graves c/ DPT.
- Esquema completo p/ crianças c/ doença neurológica estável.
Vacina de vírus inativado contra poliomielite
Suscetíveis:
- Crianças c/ imunodeficiência congênita ou adquirida
- Criança em contato domiciliar c/ imunodeficientes
- Transplantados de medula óssea.
59
Vacina contra Pneumococo
- Adultos e crianças >s de 2 anos c/ doença pulmonar ou
cardiovascular crônicas graves, IRC, diabetes melitus insulinodependentes, cirrose hepática, hemoglobinopatias.
- Imunodeficiência congênita ou adquirida.
- Fístula liquórica.
- Asplênicos.
Vacina contra Haemophilus influenza tipo B
-
Crianças < 5 anos c/ cardiopatia ou pneumopatia crônicas graves.
Menores de 18 anos asplênicos e hemoglobinopatias.
Menores de 18 anos c/ imunodeficiência congênita ou adquirida.
Transplantados de medula óssea em qualquer idade.
Vacina contra influenza
- Adultos e crianças c/ doença pulmonar ou cardiovascular crônicas
graves, IRC, diabetes melitus insulino-dependente, cirrose
hepática, hemoglobinopatias.
- Imunodeficiência congênita ou adquirida.
- Profissional de saúde ou familiares em contato c/ pacientes
citados anteriormente.
Vacina contra varicela
- Imunocomprometidos nas indicações da literatura inclusive
crianças HIV+.
- Profissionais de saúde e familiares suscetíveis em contato c/
imunodeficientes.
- Pessoas suscetíveis em pré-transplante de órgãos sólidos
- Pessoas suscetíveis imunocompetentes internadas onde haja
caso de varicela.
- Vacinação antes de quimioterapia, em protocolos de pesquisa.
60
PROCEDIMENTOS
PARA
COLETA,
ACONDICIONAMENTO
TRANSPORTE DE AMOSTRAS BIOLÓGICAS - MT laboratório.
AGRAVO
EXAME
SETOR
ELISA/
MEIA
HIV
IFI
CD4/CD8
PERÍODO DE
COLETA
Soro ou Plasma.
3 meses após
exposição.
HIV
Volume mínimo:
1,5ml
W.BLOT
HIV
MATERIAL
HIV
Sangue Total
(EDTA)
Confirmatório
Carga Viral
RAIVA
ARPERGILOS
E
CITOMEGAL
O-VIROSE
COCCIDIOID
O-MICOSE
COQUELUCH
E
HIV
Volume
mínimo: 1,5ml
Tubo de ensaio 12X75mm
com tampa.
Manter em temp. entre 4 a
8ªC
Confirmatório
O critério médico
Plasma*
HIV
ACONDICIONAMENTO
A critério médico.
Tubo de ensaio à vácuo,
tampa roxa, armazenada
a temperatura ambiente (
20-25 ºC ) e protegida da
luz. Não refrigerar, Não
congelar
Alicotar 1mL de plasma
em dois micro tubos
estéreis (livres de RNAse
e DNAse)
E
TRANSPORTE
Caixa térmica com gelo
reciclável (4 a 8ªC),
anexar ficha de
investigação específica.
Caixa apropriada para
envio de amostra sem
Gelo.
CD4/CD8= enviar a
amostra para ser
analisada em até 24 hs, e
apenas serão recebidas
se não estiverem geladas
ou congeladas,
hemolisadas, coaguladas.
Caixa térmica com Gelo
Seco anexar ficha de
investigação específica.
Manter em temperatura 70ºC
* Coleta a vácuo em tubo estéril e livres de RNAse e DNAse , ainticoagulante EDTA, Separar o plasma no Maximo até 4 horas após
a coleta (2.500RPM/15min).
Microtécnica
Soro
Caixa térmica com Gelo
de soro
Manter em temperatura
Seco anexar ficha de
neutralização
Virologia
Suspeita Clínica
Volume
-20ºC
investigação específica
em cultivo
Mínimo: 1 mL
(SINAN).
celular. **
** Exame realizado em laboratório de referência Instituto Pasteur.
Fragmentos de
Caixa térmica com gelo
cérebro do animal
Isolamento
Saco plástico ou
reciclável. (remessa
Virologia
suspeito ou
Suspeita Clínica.
Viral
recipiente lacrado
imediata)
fragmento do
Ficha do SINAN.
cérebro humano.
Tubo de ensaio 12X75
Caixa térmica com gelo
Imunodifusão
Soro
mm com tampa.
reciclável e anexar ficha
Virologia
Suspeita Clínica
Dupla
Volume: 1mL
Temperatura entre
de investigação específica
4 a 8º C
(SINAN)
Caixa térmica com gelo
Pesquisa de
Soro
Manter em temperatura reciclável e anexar ficha
Virologia
O critério médico.
de investigação específica
IgM e IgG
Vol.: 1,5 mL
20ºC
(SINAN)
Tubo de ensaio 12X75
Caixa térmica com gelo
Imunodifusão
Soro
Início dos
mm com tampa.
reciclável e anexar ficha
Virologia
Dupla
Volume: 1mL
Sintomas
Temperatura entre 4ª - 8º
de investigação específica
C
(SINAN)
Swab de
Caixa apropriada para
nasofaringe
Cultura para
Temperatura ambiente.
Fase aguda
semeado em
transporte, sem gelo,
Coqueluche
Incubar em jarra com
Bacteriologi
(início) ou até 3
meio de Regan
enviar ficha de
pesquisa de
chumaço de algodão em
a
dias de
Lowe com
investigação. Discriminar
Bordetella
estufa a 37ºC por no
antibioticoterapia.
cefalexina.
se o material é de doente
pertussis
máximo 24h.
(fornecido pelo
ou comunicante.
LACEN)
OBS.: Coletar apenas em uma narina; Introduzir um swab ultrafino de haste flexível e estéril (alginatado) até a parede posterior da
nasofaringe mantendo-o por 10segundos, retirar o swab em movimentos rotatórios. Após a coleta proceder à semeadura do
material no meio de transporte Regan Lowe com cefalexina imediatamente (Tubo) e introduzir o swab até o fundo do mesmo.
61
DIFTERIA
DENGUE
fase aguda
DENGUE
Fase
convalescent
e
DENGUE
DOENÇA DE
CHAGAS
FEBRE
AMARELA
FEBRE
TIFÓIDE
FEBRE
MACULOSA
HANTAVIROS
E
HEPATITES
VIRAIS
Swab de
Caixa apropriada para
nasofaringe,
Temperatura ambiente.
transporte, sem gelo,
Fase aguda
orofaringe
Incubar em jarra com
Bacteriologi
(início) ou até 3
enviar ficha de
semeado em
chumaço de algodão em
a
dias de
investigação. Discriminar
meio de PAI.
estufa a 37ºC por no
antibioticoterapia.
se o material é de doente
(fornecido pelo
máximo 24h.
ou comunicante.
LACEN)
OBS: coletar a secreção oral, com swab estéril, ao redor da garganta, amigdalas, úvula e toda a região da garganta. O swab deve
ser passado cuidadosamente ao redor das lesões para evitar o deslocamento da placa. No caso de secreção nasal, utilizar o
mesmo swab para as duas narinas. Introduzi-lo suavemente até a nasofaringe, girando-o posteriormente. Após a coleta proceder a
semeadura do material no meio PAI imediatamente.
Soro (Sangue
total), deixar
Caixa térmica com Gelo
Isolamento
ocorrer a retra
Temperatura de
Seco ou nitrogênio líquido
Virologia
1º ao 5º dia.
Viral
ção do coagulo
-70ºC
anexar ficha de
de 2 a 4 h, tem
investigação específica.
peratura 4ºC.
Soro (Sangue
total), deixar
Caixa térmica com Gelo
ocorrer a retra
Após 5 dias do
Seco ou gelo reciclável
Pesquisa
Temperatura de
ção do coagulo
início do
Virologia
IgM/IgG
-20ºC
anexar ficha de
de 20 a 30 min,
exantema
investigação específica.
em temperatura
ambiente.
Soro (Sangue
total), deixar
ocorrer a retra
14º a 30º dias (14
Caixa térmica com gelo
Pesquisa
Temperatura de
Virologia
ção do coagulo
a 21 dias após 1ª
reciclável anexar ficha de
IgM/IgG
-20ºC
de 20 a 30 min,
coleta)
investigação específica.
em temperatura
ambiente.
Caixa térmica com Ge lo
Isolamento
Temperatura de
Virologia
Vísceras
Tão cedo quanto
Viral
-70ºC
Seco ou nitrogênio líquido
possível (ideal <
anexar ficha de
8 horas; no
investigação específica.
Histopatologia
máximo <24
Caixa apropriada para
/ Detecção de
Virologia
Vísceras
Em formalina tamponada
horas após o
transporte, sem gelo,
Antígeno
óbito)
enviar ficha de inves
tigação.
Observação: Recomenda-se fazer a 1ª coleta de sangue na primeira consulta do paciente, e a coleta da 2ª amostra quando
solicitada pelo laboratório, 14 a 21 dias após a 1ª coleta.
Cultura para
Difteria
pesquisa de
Corynebacteri
um
diphtheriae
Hemaglutinação
ELISA
Imunoparasi
-tologia
Soro.
O critério médico.
Volume: 2mL
Soro.
Tubo de ensaio tampado.
Manter em temperatura
ambiente.
Caixa térmica com gelo
reciclável
Após o 5º dia do
Caixa térmica com gelo
Pesquisa de
Manter o soro em
Virologia
início dos
reciclável anexar a ficha
IgM e IgG
temperatura -20ºC
Volume: 1,5ml
sintomas.
de investigação.(SINAN)
OBS.: Após a coleta do Sangue Total, deixa-lo em temperatura ambiente por 20 a 30 minutos para permitir a retração do coagulo;
Centrifugar a 1.500RPM durante 10 min para separar somente o soro.
Caixa apropriada para
Frasco com meio
1ª Semana dos
transporte de amostra
Hemocultura
Virologia
Sangue
enriquecido.
Sintomas
sem gelo (Remessa
Temperatura ambiente.
imediata).
2ª e 3ª Semana
Coprocultura
Virologia
Fezes
Swab em meio Cary-blair.
Temperatura ambiente
Sintomas
Caixa apropriada para
transporte com gelo
Tubo estéril Tempera tura
R.Widal
Virologia
1mL de soro
2ª Semana
entre 4 à 8º C
reciclável anexar ficha do
SINAN
Soro/Plasma.
Caixa térmica com Gelo
Seco e anexar ficha de
Volume: 5 mL
investigação específica
Manter o soro/plasma em
(SINAN).
Pesquisa de
Virologia
O critério médico.
temperatura entre -20ºC
Deve-se ter 2
As amostras devem
IgM e IgG**
ou -70ºC***
amostras colechegar ao laboratório
tadas com intercongelado e sem
valo de 14 a 21
hemólise.
dias
** Exame realizado em laboratório de referência (IAL).
***Acondicionar em critubos, tubos de microcentrífuga ou tubos plásticos com gel (já centrifugados); organizar em suporte próprio,
envolto em sacos plástico bem vedado.
VirologiaManter o soro em
Caixa térmica com Gelo
encaminha
Soro.
Após o 5º dia do
temperatura -20ºC
Seco ou reciclável e
mento para
Pesquisa de
anexar ficha de
início dos
labo ratório
IgM e IgG
Volume: 1,5 ml
sintomas.
Lab. Referência: Inst.
investigação específica
de
Evandro Chagas (IEC)
(SINAN)
referência.
Hepatite A
Suspeita clínica.
Tubo de ensaio 12X75
Caixa térmica com gelo
Virologia
1 mL de soro
IgM e IgG
mm com tampa.
reciclável e anexar ficha
62
Hepatite B
HBsAg
A-HBcIgG
A-HbcIgM
A-HBs
A-HbeAg
HbeAg
Hepatite C
Hepatite D*
PCR para
HBV/ HCV
Genotipagem
HBV/HCV
Virologia
2 mL de soro
Virologia
1 mL de soro
BIOLOGIA
MOLECULA
R
Soro ou plasma
(EDTA)
Coleta realizada
no MT
Laboratório –
aguardar
agendamento,
conforme cota
disponível pelo
Laboratório de
referência.
-70ºC por seis semanas
HISTOPLASMOSE
Imunodifusão
Dupla
Virologia
Soro
Volume: 1mL
Início dos
Sintomas
HERPES
Pesquisa de
IgM e IgG
Virologia
Soro
Volume: 1mL
Suspeita Clínica
ELISA
Virologia
LEPTOSPIROS
E
LEISHMANIOS
E
CANINA/
HUMANA
Soro
IFI
Bacterioscópic
o, e
semeadura do
liquor.
MENINGITE
BACTERIAN
A
Suspeita Clínica
Volume: 1mL
ELISA
Imunoparasi
tologia
1mL de Soro
Bacteriologi
a.
3ml do liquor
Cultura
Hemocultura
5 a 6 gotas liquor
Lab. Tipo III
grupo A, B
eC
LACEN
Contraimunoe
letroforese
Temperatura entre 4ª 8º C
Suspeita Clínica
Inicio dos
sintomas.
Até 3 ml sangue
1ml de liquor
MONONUCL
E-OSES
Soroaglutinação
VirologIa
1 mL de Soro
Início dos
Sintomas.
PARACOCCI
DIOIDOMICO
SE
Imunodifusão
Dupla
Virologia
1 mL de Soro
Início dos
Sintomas
Tubo de ensaio 12X75
mm com tampa.
Temperatura entre 4ª 8º C
Lab ref. FIOCRUZ/RJ
Tubo de ensaio 12X75
mm com tampa.
Temp. entre 4ª 8º C
Tubo de ensaio 12X75mm
com tampa.
Manter temperatura de 4
a 8º C
Tubo de ensaio 12X75mm
com tampa.
Temp. de 4 a 8º C
Tubo de ensaio, estéril e
seco tampado (fazer
esfregaço de preferên cia
no laboratório) Temp.
ambiente.
Meio de Agar choco late
(fornecido pelo LACEN).
Incubar a 36 C por 24
e/ou 48 horas
Meio para hemocultura
temperatura ambiente
(colocar o sangue sem
ainticoagulante, o meio
contem)
Frasco tampado estéril e
seco. Manter entre 4 a 8.
Tubo de ensaio 12X75mm
com tampa.
Temp. de 4 a 8º C
Tubo de ensaio 12X75mm
com tampa.
Temp. de 4 a 8º C
Lab ref.: FIOCRUZ
ROTAVIRUS
ELISA
Virologia
Fezes
RUBÉOLA
Pesquisa de
IgM e IgG
Virologia
Soro
Volume: 1mL
SARAMPO
Pesquisa de
IgM e IgG
Virologia
Soro
Volume: 2mL
Pesquisa de IgM
e IgG
Virologia
Soro
Volume: 2mL
TOXOPLASMOSE
PARALISIA
FLÁCIDA
AGUDA (PFA)
HANSENÍASE
Início dos
Sintomas, fazer a
coleta apenas em
menores de 5
anos (de acordo
com o M.S.).
Início do
exantema até o
28º dia.
Início do
exantema até o
28º dia.
Critério médico.
em caso suspeito e
informar se a amostra é
do CTA ou se é Gestante.
Executado pelo MTLaboratório, utilizan do-se
das normas técnicas
vigentes.
Caixa térmica com gelo
reciclável e anexar ficha
de investigação específica
(SINAN)
Caixa térmica com gelo
reciclável
Caixa térmica com gelo
reciclável e anexar ficha
de investigação específica
(SINAN)
Caixa térmica com gelo
reciclável.
Caixa sem gelo, enviar
ficha de encaminhamento
da amostra.
Caixa térmica com gelo
reciclável.
Caixa térmica com gelo
reciclável e anexar ficha
de investigação específica
(SINAN)
Frasco limpo, boca larga
sem conservante, manter
temperatura entre 4 a 8º
C.
Caixa térmica com gelo
reciclável.
Tubo de ensaio com
tampa, mater temp. entre
4 a 8º C
Tubo de ensaio com
tampa, mater temp. entre
4 a 8º C
Caixa térmica com gelo
reciclável. e
Ficha do SINAN
Caixa térmica com gelo
reciclável. e
Ficha do SINAN
Tubo de ensaio com tampa,
mater temp. entre 4 a 8º C
Caixa térmica com gelo
reciclável. e
Ficha do SINAN
Recipiente tampa larga estéril,
Remessa imediata
Virologia
01 amostra de FEZES
Início da doença
manter a temperatura de 4 a 8
Caixa com gelo reciclável.
ºC.
Micobacteriolo
Lâmina fixada à
Baciloscopia
Coleta de linfa*
Na suspeita clínica
Envelope
gia
temperatura ambiente
(*) Nos pacientes com lesões ativas ou áreas com alterações da sensibilidade, os esfregaços deverão ser feitos em 4 sítios, segundo a ordem de prioridade a seguir:
Esfregaços de dois lóbulos auriculares (LOD, LOE) - Esfregaços de cotovelo (CD, CE) Na ausência de lesões ou áreas dormentes, colher o material de 4 locais (dois
lóbulos auriculares e dois cotovelos
Obs.: A coleta é na pessoa, e feita uma punção com bisturi nos lóbulos e cotovelos e/ou lesão, após isquemia da região. È um exame que necessita da cooperação
do paciente, pois é dolorosa e em caso de crianças, orienta-se procurar antes, um dermatologista, para que se faça antes do exame laboratorial, os testes de
sensibilidade, e outros menos agressivos.
Isolamento viral
63
64
65
66
67
68
69
70
71
Governo do Estado de Mato Grosso
Secretaria de Estado de Saúde
MT Laboratório
FICHA CADAST RAL
2008
Dados do paciente
Paciente:
Sexo: M ( )
O paciente é:
Amostra
Idade
F( )
RG:
Data nasc.
/
Caso Suspeito ( ) Caso Controle ( )
Gestante ( )
CTA ( )
1ª amostra ( )
2ª amostra ( ) Anotar histórico do paciente
Município :
Dados Regionais
Nº do IBGE
ERS a que pertence:
Unid. Solic.:
Telefone:
Data de coleta:
Data:
/
Dados do Médico ou Enfermeiro que solicitou o(s) exame(s):
Responsável:
Nº CNS do Profissional solicitante
Exame(s) a ser(em) Realizado(s)
Marcar com “X” à esquerda do nome do exame:
[ ] Hepatite B -HbSAg
[ ] Hep A – A-HAV
IgM
[ ] Hepatite B –A-HbcIgM
[ ] CMV IgG
[ ] Cultura BK
[ ] CMV IgM
[ ] Chagas
[ ] Leptospirose
[ ] Raiva
[ ] Hantavirose
[ ] Cult. Coqueluche
[ ] Febre Amarela
[ ] Leishmaniose
Humana
[ ] Meningite
[ ] Hepatite B –A-HbcIgT
[ ] Dengue IgM
[ ] Hepatite B –A-HbS
[ ] Toxoplasmose IgG
[ ] Hepatite B –A-Hbe
[ ] Toxoplasmose IgM
[ ] Hepatite B -HbeAg
[ ] Sarampo
[ ] Rubéola IgG
[ ] HIV
[ ] Hepatite A – HAV IgG
[ ] Rotavirus
[ ] Rubéola IgM
( suspeitos )
[ ]
___________________
[ ] Hepatite C – anti HCV
Sigla CID= Classificação Internacional das Doenças
n.º CNS ( Cartão Nacional do
SUS)
Cor BranPreAm
B?
P?
A?
Raça BranNegIn
B?
N?
Outro(s) Exame(s) especificar aqui:
Responsável:
Telef. / E-mail:
72
I?
Número CID:
GOVERNO DO ESTADO DE MATO GROSSO
SECRETARIA DE ESTADO DE SAÚDE
MT LABORATÓRIO
Protocolo de Entrega do Município de:___________________
Por favor, preencha as linhas abaixo com os nomes dos pacientes constantes nas fichas cadastrais
Responsável pelo recebimento: ___________________________________________ Data da
Entrega: ____/___/_____
Rua Thogo da Silva Pereira, 63 / Fone: (065) 3624-6095 / 3623-6404
Fax: (065) 3613-2697 / CEP 78020-500 - Cuiabá - MT
e-mail: [email protected]
73
G O V E R N O D O E ST A D O D E M A T O G R O SS O
S EC R ET A R IA D E ES TA D O D E SA Ú D E
M T LA B O R A TÓ R IO
Critérios obrigatórios para envio de amostras ao MT LABORATÓRIO
Exames de Interesse Epidemiológico ( DNC)
•
•
•
•
Exames de diagnóstico e monitoramento das DNC (Doenças de
Notificação Compulsória), as amostras devem vir acompanhadas de
Fichas de encaminhamento padrão, devidamente preenchida;
Recipiente: Tubo 12x75mm, estéril, tampa de borracha;
Volume da amostra: mínimo de 1,0 ml de soro para cada agravo
(doença);
Etiqueta deve conter:
a - Procedência;
b - Nome completo do paciente;
c - Idade;
d - Sexo;
e - Exame;
f - Data da coleta.
Transporte de Amostra
Em caixa de isopor, com gelo reciclável.
Observação
•
Enviar junto com as amostras documento em 02 vias com a relação de
nomes e os respectivos exames. Uma via será devolvida com o
atestado de recebimento desta unidade.
•
A necessidade da ficha de encaminhamento é de critério obrigatório
para o envio de amostras para Laboratórios de Referência Nacional.
Exemplos:
Ficha de Encam inhamento
Tubo de Ensaio
Procedência: Prefeitura
Municipal de Cuiabá
Nome: Elis Regina de melo
Sexo: F Idade: 19 anos
Exame: HIV
Data de Coleta: 20/03/2003.
Município: Cuiabá
Data de Coleta: 20/03/2004
Nome: Elis Regina de Melo
Sexo: F Idade: 19 anos
Exames Solicitados: HIV
Rua Thogo da Silva Pereira 63 / Fone: (065) 624-6095 / 623-6404
Fax: (065) 613-2697 / CEP 78020-500 - Cuiabá – MT
e-mail: [email protected]
C:\Documents and Settings\NUCLEO\Meus documentos\Downloads\Criterios obrigatorios para envio de amostras ao MT LABORATORIO.doc
74