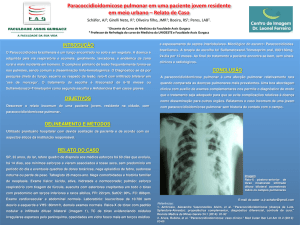
Módulo II
Roberto Carlos Lyra da Silva
Prof. Adjunto – UNIRIO
Disciplina de Semiologia
Cuidado de
Enfermagem aos
Clientes com
Complicações
Respiratórias.
Cuidado de enfermagem
aos clientes com
complicações respiratórias.
Semiologia e
Propedêutica
Roberto Carlos Lyra da Silva
Prof. Adjunto – UNIRIO
Disciplina de Semiologia
Abordagem ao Doente com
Sintomas Pulmonares
História;
Exame
Físico;
Radiografia de Tórax;
Função respiratória;
Análise de gases;
Tomografia;
Broncoscopia.
História
Permite
determinar a etiologia da clínica;
Permite determinar os sintomas primários;
Permite determinar o quadro
sintomatológico correlato;
Exposição ocupacional/ambiental?
História familiar, viagens e contatos?
Doenças pregressas e uso de medicamentos
ou drogas ilícitas?
Resultados de exames prévios.
Principais Achados
Dor
torácica;
Tosse;
Dispnéia;
Hemoptise;
Sibilo;
Estertor.
Exame Físico
Iniciar pelo estado geral: BEG, REG, MEG
Atentar para sinais de desconforto e ansiedade e rebaixamento da
consciência.
Manchester, 2008.
Inspeção
Atentar
para os sinais de dificuldade
respiratória e hipoxemia!
Ventilação paradoxal?
Agitação?
Cianose?
Músculos acessórios?
Padrões Ventilatório Anormais
Biot
Ausculta
Componente
mais importante do Exame
físico;
Buscar os murmúrios vesiculares.
Os
componentes
principais da avaliação
clínica dos pacientes com
sintomas pulmonares são,
como vimos, história e
exame
físico.
Essas
informações são muito
relevantes e deverão ser
melhor investigadas pelo
Enfermeiro
durante
a
classificação de risco em
salas de emergência.
Cuidado de enfermagem
aos clientes com
complicações respiratórias.
INVESTIGAÇÃO
SINTOMATOLÓGICA E
CLASSIFICAÇÃO DE
RISCO EM UPA
Tosse
Deverá
sempre ser considerada como
resposta normal a presença de muco ou
outro material estranho nas vias respiratórias;
Quando
persistente, relaciona-se
com
processo inflamatório de vias aéreas e
pulmões;
Até 3 semanas, é aguda;
É a 5ª. Queixa mais comum em UPA.
Tosse Aguda
Infecções
de VAS (resfriado comum);
Pneumonia;
Gotejamento pós-nasal (rinire/sinusite);
ATENÇÃO
Raramente é o único sintoma inicial do
embolismo pulmonar!
Em idosos pode indicar broncoaspiração
ou IC.
Tosse Crônica
Muito
comum entre tabagistas;
Bronquite crônica (tosse produtiva por mais
de 3 meses);
Doença do Refluxo gastresofágico (DRGE);
Asma;
Tuberculose (hemoptise).
Dispnéia
É
a respiração desconfortável/desagradável;
São comuns em doentes com DPOC (aumento
do esforço para respirar);
É comum no EAP (sensação de sufocamento);
Mecanismos
cardíacos
poderão
estar
envolvidos!
Início abrupto sugere embolismo pulmonar e
pneumotórax, mesmo na ausência de dor
torácica!
Com tosse produtiva e febre, Pneumonia!
Durante a noite, ao dormir, disfunção do VE!
Hemoptise
Eliminação
de sangue do trato respiratório
pela tosse.
É considerada maciça quando superio a
600ml de sangue;
A causa mais comum é a tuberculose.
Em tabagistas com mais de 40 anos, a causa
mais comum é o câncer pulmonar primário!
Pode ser observado no embolismo pulmonar
e no infarto pulmonar!
Cuidado de enfermagem
aos clientes com
complicações respiratórias.
Roberto Carlos Lyra da Silva
Prof. Adjunto – UNIRIO
Disciplina de Semiologia
Doenças
Respiratórias &
Intervenções
de
Enfermagem
Asma
Definição
Doença
carecterizada por inflamação
difusa
das
vias
respiratória
desencadeada por diversos estímulos
deflagradores,
que
resulta
em
broncoconstricção
parcial
ou
completamente reversível.
Sibilância
Dispnéia
Asma
Sintomatologia
Os
sinais e sintomas envolvem dispnéia,
opressão torácica e desenvolvimento de
sibilos.
O diagnóstico é clínico, com base na
história
e
no
exame
físico,
complementado por testes de função
respiratória.
Asma
Tratamento e Prognóstico
O
tratamento envolve controle dos
fatores
deflagradores
e
terapia
medicamentosa, mais comumente com
inalação de Beta-agonistas e corticóides.
O prognóstico é bom com o tratamento.
Estado Asmático
É
a forma mais grave da doença em que
a obstrução da via aérea resiste à terapia
medicamentosa convencional e dura
mais do que 24h.
ATENÇÃO
Quando esse quadro não é revertido
prontamente o doente poderá progredir
para falência ventilatória!
Manifestações Clínicas
Taquipnéia
com ventilação laboriosa e
enorme esforço expiratório;
Uso de musculatura acessória e retrações
supra-esternais;
Ruídos ventilatórios diminuídos;
Fadiga, cefaléia, tonteira e irritabilidade;
Rebaixamento da consciência;
Contratura muscular e sudorese;
Taquicardia e hipertensão arterial.
MORTE POR SUFOCAÇÃO!
Intervenções de Enfermagem
Monitorar
funções e parâmetros vitais;
Correlacionar dados gasimétricos
x esforço
ventilatório x estado de consciência;
Observar sinais de tolerância de efeitos
adversos do tratamento medicamentoso com
broncodilatadores (nervosismo, tremor e
taquicardia);
Administrar O2 com cautela em DPOC
Garantir suporte ventilatório invasivo.
DPOC
Definição
É
a obstrução parcialmente reversível das
vias respiratórias, provocada por resposta
inflamatória
anormal
a
toxinas,
frequentemente á fumaça do cigarro.
DPOC
Termo generalizado para obstrução das vias
aéreas associada com distúrbios pulmonares
como enfisema e bronquite crônica
Brônquite Obstrutiva Crônica
Enfisema Pulmonar
Enfisema x Bronquite Crônica
DPOC
Sintomatologia
Os
sintomas compreendem tosse produtiva
(cardinal) e dispnéia, que se desenvolvem
durante anos e os sinais comuns envolvem a
diminuição dos sons respiratórios e a ausência
de sibilos;
Cefaléia matinal é comum na doença mais
avançada;
Os casos graves podem ser complicados por
perda de peso, pneumotórax, insuficiência
cardíaca direita e insuficiência respiratória.
DPOC
Sintomatologia na Doença Avançada
Respiração
com lábios cerrados;
Uso de músculo acessório;
Cianose.
DPOC
Sintomatologia nas Exacerbações Agudas
Geralmente
ocorrem por infecções de vias
respiratórias;
Pode-se observar sibilos;
Hiperinsuflação pulmonar;
Atenuação dos ruídos cardíacos e
respiratórios;
Tórax em barril.
DPOC
Diagnóstico e Tratamento
O
diagnóstico baseia-se na história, no
exame físico, na radiografia de tórax e
nos testes de função pulmonar.
O tratamento é com broncodilatadores,
corticosteróides e, se necessário, O2.
Cerca de 50% dos doentes falecem
dentro de 10 anos do diagnóstico inicial.
Gravidade & Tratamento
Brônquite Obstrutica Crônica
Definição
Brônquite
crônica
acompanhada
de
obstrução das vias respiratórias (síndrome de
hipersecreção de muco);
A Bronquite crônica torna-se obstrutivaa partir
de evidências espirométricas de obstrução
respiratória;
Pode se confundir com a bronquite asmática;
Definida por tosse produtiva por mais de 03
meses, em dois anos consecutivos
Enfisema pulmonar
Definição
É
a destruição do parênquima pulmonar,
acarretando a perda da retração elástica,
dos septos alveolares e da tração radial das
vias respiratórias, favorecendo o colapso
destas
O tabagismo é o principal fator de risco;
Grande responsável pela morte de fumantes
no mundo inteiro;
Taxa de mortalidade aumenta com a idade
e é maior entre os homens;
Enfisema pulmonar
Clínica
Sinais
de hiperinsuflação pulmonar;
Sinais de limitação do fluxo aéreo;
Sinais de aprisionamento do ar;
Os espaços aéreos se dilatam e,
eventualmente,
podem
desenvolver bolhas.
Cor pulmonale
Definição
Complicação
comum da DPOC grave de
longa duração;
Forma de insuficiência cardíaca, onde há
diminuição da capacidade de funcionamento
das câmaras direitas do coração, por doença
pulmonar;
O aumento da resistência ao fluxo de sangue
e Hipertensão pulmonar, sobrecarregam
progressivamente o coração direito.
Cor pulmonale
Sintomatologia
Ocorre
aumento da pressão nas veias de todo
o corpo e, em decorrência, dilatação das
veias, hepatoesplenomegalia e edema nas
pernas, além dos sintomas da doença
pulmonar, como dispneia e cianose.
Terapia com O2
A
longo prazo, prolonga a vida dos portadores
de DPOCnos quais a PaO2 é cronicamente
inferior a 55mmHg;
O uso contínuo (24h) é mais efetivo do que 12h
(esquema noturno);
Melhora o hematócrito;
Melhora os fatores neuropsicológicos;
Melhora o estado hemodinâmico pulmonar e a
tolerância ao esforço;
PaO2 alvo = 60mmHg (3L/min de fluxo de O2);
Assistência Ventilatória
Ventilação
não invasiva com pressão positiva
das vias aéras;
Deterioração do estado mental e dos
parâmetros gasimétricos e insuficiência
respiratória progressiva, na vigência de CPAP:
ENTUBAÇÃO
TRAQUEAL
E
ASSISTÊNCIA
VENTILATÓRIA INVASIVA!
Medicamentos x Reação
MEDICAMENTO/AÇÃO
REAÇÃO
ADVERSA/IMPLICAÇÃO
Agonista beta2-adrenérigco
Efeitos simpaticomiméticos: nervosismo,
inquietação,
taquicardia,
insônia,
náuseas, tonteira, arritmias, sudorese e
rubor.
Anticolinérgico
Efeitos
colinérigocs
e
simpaticomiméticos
(brandos):
Turvação visual, tosse rouquidão e
ressecamento da boca.
Metilxantinas
Náuseas, vômitos,, diarréia, cefaléia,
insônia,
irritabilidade,
inquietação,
perda do apetite,
taquicardia e
arritmias ventriculares.
Corticosteróides
Irritação oral e faríngea e candidíase.
Síndrome de Cushing em altas doses e
longos períodos de uso
Intervenções de Enfermagem
Monitorar
efeitos adversos de
broncodilatadores;
Monitorar ruidos pleuro-pulmonares após
administração de broncodilatadores;
Monitororar Sat. O2;
Monitorar e relatar sonolência excessiva,
inquietação, agressividade, ansiedade ou
confusão e cianose central, possíveis sinais de
insuficiência respiratória!
Bronquite Aguda
Definição
É a inflamação das vias respiratórias
superiores, comumente após a infecção
das mesmas.
A cuasa é, em geral, uma infecção viral,
embora, às vezes, seja uma infecção
bacteriana.
O patógeno, raramente é identificado.
Bronquite Aguda
Sintomatologia
O
sintoma mais comum é a tosse, com ou
sem febre, e/ou produção de escarro.
Nos
doentes com DPOC, também
podem ocorrer hemoptise, dor torácica
em queimação e hipoxemia.
O diagnóstico é clínico e o tratamento é
sintomático.
Bronquite Aguda
Tratamento e Prognóstico
Antibióticos
são necessários apenas para
pacientes com pneumopatias crônicas.
O prognóstico é excelente nos pacientes
sem pneumopatias, mas, nos portadores
de DPOC, pode acarretar insuficiência
respiratória aguda.
Embolismo Pulmonar
Definição e Etiologia
É
a oclusão de uma ou mais artérias
pulmonares por trombos que se originam de
outros locais.
As consequências dependem do tamanho e
da quantidade de êmbolos
Os fatores de risco são condições que
dificultem o retorno venoso e causam lesão ou
disfunção endotelial, especialmente em
doentes
com
estado
hipercoagulável
subjacente.
Fatores de
Risco
Embolismo Pulmonar
sintomatologia
Os
sintomas compreendem dispnéia
aguda (súbita), dor pleurítica, tosse e, em
casos graves, síncope ou PCR.
Os sinais são inespecíficos e podem
envolver
taquipnéia,
taquicardia,
hipotensão e hiperfonese de B2.
Embolia Pulmonar
Diagnóstico e Tratamento
O
diagnóstico baseia-se em cintilografia de
ventilação/perfusão,
angiografia
com
tomografia computadorizada ou arteriografia
pulmonar.
A
oximetria de pulso propicia rápida
avaliação da oxigenação e pode evidenciar
a hipoxemia precocemente!
O
tratamento é com anticoagulantes,
trombolíticos e, ocasionalmente, cirurgia para
remoção do coágulo.
Intervenções de Enfermagem
Monitorar
sinais vitais (oximetria e GSA);
Monitorar sinais de choque;
Monitorar sinais de sangramento (TAP, PTT
e INR; Plaquetas e Teste do Guáiaco
fecal;
Monitorar resposta volêmica;
Atentar para sinais de hipoxemia grave
diante de possibilidade de sedação!
Pneumonia
Definição
É
a inflamação aguda dos pulmões causada
por infecção. Em geral, o diagnóstico inicial
baseia-se em radiografia de tórax.
Causas,
sintomas, tratamento, medidas
preventivas e prognóstico são diferentes,
dependendo de ser infecção bacteriana,
viral, fúngica ou parasítica, de ser
comunitária ou hospitalar e de ter
acometido imunocomprometido, ou não.
H. influenzae, S.
pneumoniae e
atípicos
Pneumonia
PAVM
Etiologia
Comunitária
Parasítica
Virais
Fúngicas
Bacterianas
Streptococus
pneumonie
Hospitalar
Gram-negativos
e os
S. aureus
Pneumonia Comunitária
Agente Causal
Desenvolve-se
em indivíduos com pouco
ou nenhum contato com instituições ou
ambiente hospitalares ou clínica.
Os patógenos mais identificados são
Streptococcus pneumoniae, Haemóphilus
influenza e microrganismos atípicos,
como
a
Chlamidia
pneumoniae,
Mycoplasma Pneumoniae e Legionella
sp.
Pneumonia Comunitária
Sintomatologia
Os
sinais e sintomas compreendem febre,
tosse, dispnéia, taquipnéia e taquicardia.
O
diagnóstico
baseia-se
em
manifestações clínicas e radiográficas do
tórax.
O
tratamento é com antibióticos
escolhidos empiricamente.
Pneumonia Comunitária
Prognóstico
O
prognóstico é excelente para os doentes
relativamente jovens e/ou para aqueles
sadios, mas muitas pneumonias, em especial
quando causada por S. pneumoniae e vírus
influenza, são fatais para doentes mais
idosos e com mais comorbidades.
Pneumonia Nosocomial
Agente Causal
Desenvolve-se
pelo menos 48 horas após
a hospitalização.
Os patógenos mais comuns são os
bacilos
Gram-negativos
e
os
Staphylococcus aureus, no entanto os
microrganismos resistentes ás drogas são
preocupação significativa.
Pneumonia Nosocomial
Sintomatologia
Os
sinais e sintomas são os mesmos da
pneumonia
comunitária,
mas,
nos
doentes em assistência ventilatória, a
pneumonia também pode se manifestar
por piora da oxigenação e aumento das
secreções traqueais.
Pneumonia Nosocomial
Diagnóstico e Tratamento
Presume-se
o diagnóstico com base em
manifestações clínicas e radiografia do
tórax, confirmando-se pela hemocultura
ou pela coleta de espécime por
broncoscopia do trato respiratório inferior.
O tratamento é com antibióticos. Em
geral, o prognóstico é ruim, em parte
devido às comorbidades.
Pneumonia em Imunosuprimido
Costuma
ser causada por patógenos
incomuns. Os sinais e sintomas dependem do
patógeno;
O diagnóstico baseia-se em hemoculturas e
espécimes broncoscópicos das secreções
respiratórias,
às
vezes
com
culturas
quantitativas;
O tratamento depende do patógeno e do
comprometimento do hospedeiro;
Pneumocystis jiroveci é o patógeno mais
frequente!
Pneumonite e Pneumonia por
Aspiração
São
provocadas pela inalação de
substâncias tóxicas, geralmente com
aspiração de conteúdo gástrico para os
pulmões.
O
resultado pode ser pneumonia
indetectável ou química, pneumonia
bacteriana ou obstrução de vias
respiratórias.
Pneumonite e Pneumonia por
Aspiração
Os
sintomas incluem tosse e dispnéia.
O
diagnóstico
baseia-se
em
manifestações clínicas e radiografia de
tórax.
O tratamento e o prognóstico diferem
quanto à substância aspirada.
Abcesso Pulmonar
É
a infecção necrosante caracterizada
por pus localizado.
É quase sempre causado por aspiração
de secreções orais por doentes que tem
comprometimento da consciência.
Os sintomas são tosse persistente, febre,
sudorese e perda de peso.
Abcesso Pulmonar
O
diagnóstico baseia-se em história,
exame físico e radiografia de tórax.
Em
geral, o tratamento é com
clindamicina ou com a combinação de
beta-lactâmico/inibidores
da
betalactamae.
Bronquiectasia
É
a dilatação e destruição de brônquios de
grosso calibre causado por infecção e
inflamação crônicas.
As causas comuns são: Fibrose cística,
defeitos imunes e infecções, embora em
alguns casos pareça ser idiopática.
Os
sintomas
são
tosse
crônica
e
expectoração purulenta, mas alguns doentes
podem ter também febre e dispnéia.
Bronquiectasia
O
diagnóstico baseia-se em história e
métodos de imagem, habitualmente,
tomografia computadorizada ou, até
mesmo, radiografia do tórax.
O tratamento e a prevenção das
exacerbações agudas compreendem
antibiótico, drenagem de secreções e
tratamento das complicações, como
superinfecções e hemoptise.
Sarcoidose
Caracteriza-se
por granulomas sem
caseificação, de etiologia desconhecida,
em um ou mais órgãos e tecidos.
Os pulmões e o sistema linfático são
afetados com mais frequência, embora a
doença possa comprometer qualquer
órgão.
Sarcoidose
Os
sintomas podem variar de nenhum
(doença limitada) à dispnéia durante o
esforço e, raramente, à insuficiência
respiratória ou de outro órgão (doença
avançada).
O diagnóstico é radiológico ou por biópsia e
o tratamento, por corticóides.
O prognóstico pode ser excelente em
doença limitada e ruim, na avançada.
Silicose
É
causada pela inalação de sílica livre
cristalina e caracteriza-se por fibrose
pulmonar nodular.
Inicialmente, a silicose crônica não causa
qualquer sintoma ou provoca apenas leve
dispnéia, mas no decorrer de anos pode
progredir para envolvimento da maior parte
dos
pulmões,
provocando
dispnéia,
hipoxemia,
hipertensão
pulmonar
e
comprometimento respiratório.
Silicose
O
diagnóstico baseia-se em história e
radiografia de tórax.
Não
existe tratamento eficaz, com
exceção do paliativo e, para os casos
mais
graves,
transplante
pulmonar
poderá ser a melhor opção.
Hipertensão Pulmonar
É
o aumento da pressão na circulação
pulmonar.
Existem muitas causas secundárias e,
quando a causa é desconhecida,
denomina-se
hipertensão
pulmonar
primária (HPP).
Os
vasos
tornam-se
contraídos,
hipertorfiados e fibrosados na HPP.
Hipertensão Pulmonar
A HPP provoca sobrecarga e insuficiência
ventricular direita.
Os sintomas compreendem: fadiga, dispnéia
durante
o
esforço
e,
ocasionalmente,
desconforto torácico e síncope.
O diagnóstico é feito pela aferição da pressão
em artéria pulmonar e o tratamento, com
vasodilatadores e transplante pulmonar.
Quando
a
causa
secundária
não
é
identificada, o prognóstico é ruim.
Derrame Pleural
São
acúmulos de líquidos dentro da
cavidade pleural, decorrentes de múltiplas
causas; habitualmente classificam-se como
transudatos ou exsudatos.
São detectados pelo exame físico ou pelas
radiografias de tórax.
A toracocentese e a análise do líquido
pleural costuma ser necessárias para se
determinar as causas.
Cuidado de enfermagem
aos clientes com
complicações respiratórias.
Procedimentos
de Enfermagem
Roberto Carlos Lyra da Silva
Prof. Adjunto – UNIRIO
Disciplina de Semiologia
Drenagem de Tórax
Sistema de Drenagem Ativa
Drenagem de Tórax
Cuidados com o sistema de drenagem
Não fixar ao leito o tubo de borracha que conecta o
dreno ao frasco de drenagem pelo risco de saída com a
mobilização
do
paciente.
Manter
este
tubo
suficientemente longo, mas não deixando a borracha
excessivamente longa, pois dificulta a drenagem de
líquidos.
Trocar diariamente o frasco, medindo-se o seu débito.
Trocar diariamente o curativo em torno do dreno.
Verificar se a coluna líquida permanece oscilando e se
persiste o débito.
Verificar diariamente as conexões.
Manter o frasco de drenagem em nível inferior ao do
tórax do paciente.
Complicação da drenagem
Circuito do Ventilador
A
freqüência da troca do circuito do
ventilador não influencia na incidência de
PAV. Recomenda-se a troca de circuito
entre pacientes e quando houver sujidade
ou mau funcionamento do equipamento.
Umidificadores
Umidificadores passivos (filtros trocadores de calor e
umidade - HME) ganharam ampla aceitação nos cuidados
da prática clínica; no entanto, não existe nenhum consenso
sobre sua superioridade em termos de prevenção PAV,
tempo de internação e mortalidade, em comparação com
umidificadores ativos (umidificadores aquecidos).
Umidificadores
A preferência do sistema passivo de umidificação das vias
respiratórias em pacientes mecanicamente ventilados é devido à
facilidade de manuseio e ausência de condensados nos circuitos
além do relativo baixo custo.
Umidificadores aquecidos podem ser a preferência em pacientes
com copiosa quantidade de secreções respiratórias, hemoptise
abundante, ou naqueles com maior susceptibilidade à
atelectasias, porém, a água e condensados formados são
possíveis fontes de microrganismos.
Recomenda-se a troca dos umidificadores passivos não antes de
48 horas sendo que o manual canadense de prevenção de
pneumonia recomenda a troca entre 5 a 7 dias.
Nebulizadores
O cuidado com nebulizadores está diretamente
relacionado à manipulação do dispositivo e da água
utilizada. As recomendações oficiais não são muito claras,
pois não existem trabalhos criteriosos que façam a análise
desta questão.
Segundo manual de prevenção de pneumonia
publicado em 2004 pelos CDC, nebulizadores, tendas e
reservatórios em uso no mesmo paciente deveriam sofrer
processo de desinfecção de nível baixo ou intermediário
diariamente. Por outro lado, no mesmo manual, citado
como um assunto não resolvido está a orientação de que
não há rotina para troca destes dispositivos, a não ser
quando trocados entre pacientes.
OBRIGADO